Как определить что сосуды не в порядке
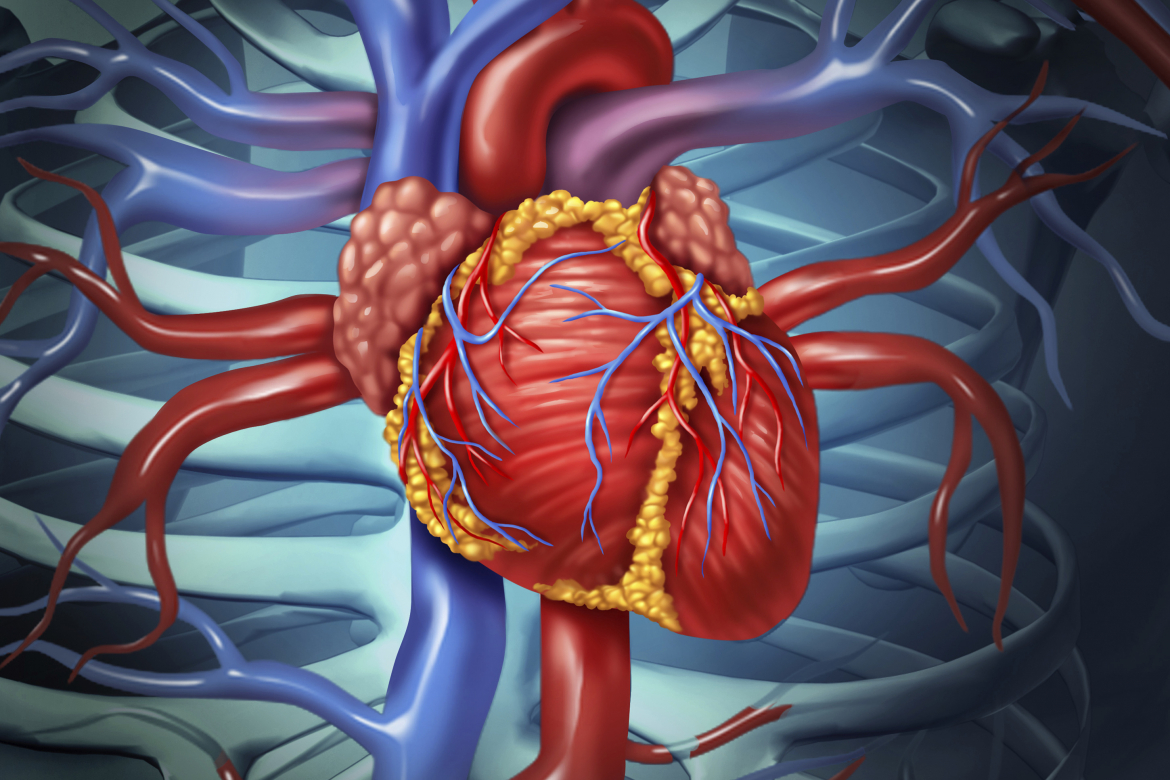
Закупорка кровеносных сосудов
Что такое закупорка сосудов?
Закупорка кровеносных сосудов происходит вследствие разных факторов:
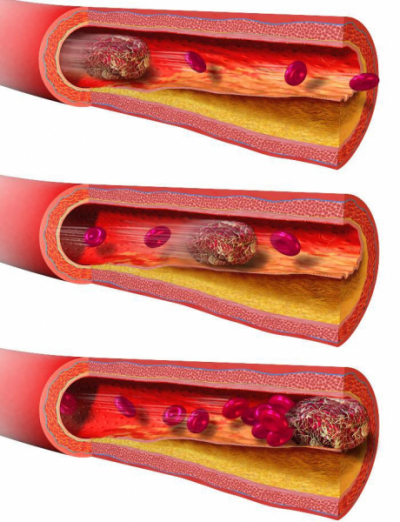
Тромб — это сгусток крови, образуется вследствие повреждения внутренней стенки артерии. Бляшка образуется из веществ, циркулирующих в крови: кальция, холестерина, фибрина. Организм оценивает это образование, как дефект и начинается процесс тромбообразования. В отличие от артериального тромбоза при венозном не характерно отложение холестерина.
По мере роста отложений в артериях возникает состояние, называемое атеросклерозом. Это состояние приводит к сужению и затвердеванию сосудов.
Факторы риска, способствующие закупорке сосудов:
Симптомы закупорки сосудов
Часто плохая проходимость артерий не вызывает никаких болей до тех пор, пока не разовьётся тяжёлое осложнение типа инсульта.
В других случаях, особенно когда артерия заблокирована на более, чем половину, могут появиться такие симптомы, как:
Вследствие снижения притока крови к сердцу появляются боли в груди (стенокардия), затем развивается ишемическая болезнь сердца.
Закупорка периферических артерий может вызвать:
При непроходимости мозговых сосудов человек испытывает головные боли, постоянные или периодичные,
повышение артериального давления, головокружение, рвота, неясное сознание.
Последствия заболевания
В зависимости от места расположения поврежденного сосуда возникают различные осложнения. При непроходимости в конечностях сначала появляются тянущие боли в ногах, затем трофические язвы и некроз тканей. Показана ампутация, иначе может развиться гангрена. При длительной ишемии сосудов сердца возникает инфаркт миокарда. Долгая непроходимость сосудов головного мозга вызывает инсульт.
Диагностика
Магнитно-резонансная томография (МРТ) использует магниты и радиоволны для получения изображений внутри тела без хирургического разреза.
В отличие от компьютерной томографии, МРТ не использует ионизирующее излучение. Это считается более безопасной альтернативой.
МРТ можно провести на любой части тела.
Трехмерное изображение при МРТ сердца и сосудов
позволяет увидеть наличие бляшек, степень проходимости, есть ли травматические поражения вен и артерий.
МРТ мозга используется для детального просмотра кровеносных сосудов головного мозга (аневризмы, сосудистые мальформации) и шеи (сужение артерий из-за атеросклероза).
Лечение закупорки сосудов
Есть много вариантов профилактики и лечения закупорки сосудов. В зависимости от тяжести состояния и истории болезни пациента врач назначает различные методы.
Профилактика болезни:
Отказ от вредных привычек, срочное изменение образа жизни:
Медикаментозное лечение
Некоторые препараты помогают не допустить засорение артерий, например:
Хирургическое вмешательство.
На поздних этапах развития заболевания медикаментозные меры не помогают улучшить ситуацию и тогда применяются хирургические процедуры:
Стентирование
Небольшая трубка, называемая стентом, помещается в артерию для поддержания хорошего кровотока. Катетер вводится через артерию ноги, чтобы добраться до сердца, и стент вводится через катетер в области закупорки.
Аорто-коронарное шунтирование
При этой операции артерии из других частей тела перемещаются на место закупоренных артерий, чтобы помочь крови достичь своего целевого пункта назначения.
Балонная ангиопластика
Применяется устройство, которое толкает бляшку к боковым стенкам артерий, вследствие чего происходит открытие просвета сосуда.
Но в запущенных случаях, особенно при поражении сосудов ног, не удается спасти конечности, показана ампутация.
Заключение
Вот почему крайне важна своевременная диагностика закупоренности сосудов. Рекомендуется два раза в год делать анализы на холестерин, лучше базовый липидный профиль:
Также своевременное и периодичное проведение МРТ сердца и сосудов позволит избежать впоследствии тяжёлых осложнений.
Как проверить сердце
Сердечно-сосудистые заболевания не только являются одной из главных причин смертности, но и стремительно «молодеют» — все чаще от них страдают люди в возрасте от 35 до 40 лет. Разбираемся, как проверить работу сердца, пока не стало поздно. В этом нам помогает эксперт по лабораторной диагностике ЛабКвест Латытина Юлия Сергеевна.
Когда нужно проверять сердце и сосуды
Когда есть симптомы. Основными симптомами сердечно-сосудистых заболеваний считаются одышка, головокружение, повышенная потливость и отёки. Если эти симптомы регулярны, то стоит обращаться к врачу.
Когда нужно принять решение насчет занятий спортом. Речь не о легкой зарядке по утрам, а о плавании, беге, серьезных силовых тренировках, то есть нагрузках средне-высокой интенсивности. То есть заниматься можно и без рекомендации врача, но перед подготовкой к марафону нужно посетить кардиолога. Особенно, если вы хотите заниматься спортом ради результатов.
Когда есть факторы риска. Среди основных факторов риска: диабет, курение, стрессы, малоподвижный образ жизни, высокий уровень холестерина, высокое давление, сердечно-сосудистые заболевания родственников. Обо всех этих факторах нужно обязательно рассказывать врачу.
Какие есть методы диагностики сердца
Пробы Мартине и Штанге. С этими тестами можно дома измерить пульс и понять, нужно ли идти к врачу для дальнейшей диагностики. Особенно, если выраженных симптомов нет, а понять состояние здоровья хочется.
Проба Мартине проводится следующим образом: пациент должен присесть 20 раз за 30 секунд. После замерить пульс и зафиксировать результат. Далее нужно сделать минутный перерыв и замерить пульс повторно. Нормальным результатом считается разница в 60-80% между показателями пульса в состоянии покоя и после приседаний.
Для пробы Штанге нужно сделать 2-3 глубоких вдоха-выдоха и задержать дыхание. Если удается не дышать больше 40 секунд, то, скорее всего, проблем нет. Если меньше 40, нужно идти к кардиологу.
Осмотр кардиолога. Диагностика сердца начинается в кабинете кардиолога. Врач спросит о симптомах, перенесенных инфекциях, применении лекарств, употреблении алкоголя и табака, психологическом напряжении и стрессах. Также он узнает семейный и личный анамнез, выяснит, нет ли хронических заболеваний.
Кардиолог оценивает цвет кожи, чтобы исключить анемию и другие нарушения функций сердца, проверяет пульс, чтобы оценить кровоток, измеряет артериальное давление и температуру тела. Также осматривает вены шеи, перкутирует грудную клетку и выслушивает сердце стетоскопом.
При необходимости кардиолог обращается к окулисту, чтобы тот осмотрел сосуды и нервные окончания сетчатки глаза. Это также позволяет определить склонность к сердечно-сосудистым заболеваниям.
Электрокардиография. Электрокардиограмма помогает проверить работу водителя ритма сердца, оценить проводимость электрических импульсов, частоту и ритм сердечных сокращений. Также ЭКГ может показать повреждение сердечной мышцы после инфаркта. Этот метод один из самых простых безболезненных — для него нужен только электрокардиограф, проводят его, как правило, быстро.
Лабораторные анализы. Комплексные программы анализов показывают риск развития атеросклероза, который в свою очередь, может привести к развитию нарушений сердечного ритма, стенокардии, инфаркту миокарда и внезапной остановке сердца. Программы исследований показаны как мужчинам, так и женщинам. Врачи рекомендуют сдавать такой анализ всем пациентам старше 20 лет не реже, чем раз в 5 лет. При наличии факторов риска и после 40 лет исследование может назначаться чаще.
Нагрузочные тесты. Если знать, как человек выдерживает физические нагрузки, можно понять, есть ли у него ишемическая болезнь сердца, насколько поражены сосуды, а также выявить другие признаки заболеваний, которые не проявляются в состоянии покоя.
Пациента подключают к электрокардиографу и/или тонометру, он выполняет разные виды физической нагрузки, чаще всего идет по беговой дорожке или крутит педали велотренажера. Если артериальное давление становится слишком высоким или критически изменяются сегменты на ЭКГ, процедуру прекращают.
Непрерывная амбулаторная регистрация ЭКГ. Такое исследование проводят, чтобы обнаружить кратковременные и непредсказуемые нарушения сердечного ритма. Пациенту надевают холтеровский монитор, который регистрирует ЭКГ в течение 24 часов. Данные передаются на компьютер врача. Также во время исследования пациент должен фиксировать все симптомы, связанные с работой сердца.
Рентгенография. Ее делают почти любому человеку с подозрением на болезни сердца. По рентгеновскому снимку грудной клетки оценивают размер и форму сердца, структуру сосудов в легких и грудной полости. Также по снимку можно оценить состояние легких, выявить избыточную жидкость — это может указывать на выраженную сердечную недостаточность.
Компьютерная томография. Этот метод позволяет увидеть изменение в сердце, главных сосудах и легких. С помощью КТ проводят «срезы» грудной клетки в нескольких плоскостях и на компьютере составляют модель сердца, по которой можно изучать его особенности.
Эхокардиография или УЗИ. В этом методе используется ультразвук — через специальный датчик, приложенный к телу, ультразвуковые волны распространяются в тканях, изменяют свои характеристики в зависимости от состояния внутренних органов и возвращаются к датчику, преобразуясь в электрический сигнал. Метод, как и предыдущий, дает информацию об анатомии сердца, позволяет выяснить причины шумов, оценить работу сердца.
Магнитно-резонансная томография. Этот метод позволяет получить точные изображения сердца с помощью магнитного поля. Плюсы исследования в его точности, минусы — в дороговизне, большом количестве времени на получение изображения, вероятных приступах клаустрофобии у пациентов, помещенных в большой электромагнит.
Радионуклидное исследование. Этот метод используют как альтернативу рентгенологическим исследованиям: используют радиоактивные индикаторы, но с вероятностью гораздо меньшего облучения. Индикаторы вводят в вену, и они, попадая в сердце, передают сигнал на экран компьютера.
С помощью этого метода ищут источники болей в груди неизвестного происхождения. Например, можно обнаружить, как именно сужение сосудов влияет на работу сердца.
Катетеризация сердца. В ходе такого исследования тонкий катетер с измерительным прибором на кончике вводят через артерию или вену. Его ведут до главных сосудов и сердечных камер. Катетеры позволяют измерять давление, исследовать сердечные клапаны и сосуды.
Проверь свои сосуды
Атеросклероз — заболевание, которое развивается исподволь. Как вовремя узнать, что процесс развития атеросклероза запущен?
Все о холестерине поможет узнать комплекс лабораторных тестов Липидный профиль, расширенный.
Холестерин общий – покажет, есть ли в крови избыток этого вещества. Уровень общего холестерина у пациентов, перенесших инфаркт служит признаком необходимости назначения снижающих холестерин препаратов.
Холестерин липопротеидов низкой и очень плотности (ЛПНП и ЛПОНП) — то, что в просторечии называют «плохим холестерином». Их избыток указывает на нарушения липидного обмена. Если повышение не очень велико, то для исправления ситуации достаточно снизить вес, больше двигаться, убрать избыток жиров и углеводов из питания. Значительные превышения нормы требуют назначения соответствующих препаратов.
Триглицериды — еще один тип жиров, присутствующих в крови. В норме триглицериды — источник энергии клеток и в крови присутствуют только «проездом» из кишечника в клетки. Уровень триглицеридов колеблется в течение дня: после первого приема пищи их концентрация в крови быстро возрастает и сохраняется на этом уровне 9-12 часов. Поэтому, анализ крови на триглицериды (и в том числе липидный профиль) следует сдавать не ранее, чем через 12 часов после приема пищи.
Также в расширенный липидный профиль входят следующие параметры:
Аполипопротеин А1 — представитель «хорошего холестерина» (липопротеинов высокой плотности, ЛПВП). Он не позволяет холестерину отложиться в бляшки, защищая в том числе сосуды сердца и головного мозга. Этот тест показывает, насколько хорошо работает система защиты сосудов.
Аполипопротеин В — основной белок ЛПНП. Один из точных маркеров атеросклероза. С его помощью удается выявит начальную стадию этого заболевания даже при нормальном уровне ЛПНП.
Липопротеин (а) показывает, насколько высок наследственный риск атеросклероза сосудов сердца и мозга.
Комплекс тестов рекомендуется всем людям старше 50 лет, а также тем, у кого есть риск развития атеросклероза в силу наследственности, образа жизни, неправильного питания.
Независимый и опасный
Тест на гомоцистеин помогает оценить риски тромбозов. Гомоцистеин — аминокислота, которая вырабатывается в организме из незаменимой аминокислоты метионина. Он необходим для нормальной работы всего обмена веществ, является донором метильной группы. Однако если в организме не хватает витаминов В6, В9 (фолиевой кислоты) и В12 или есть генетический дефект, уровень гомоцистеина в крови повышается. Тогда он может повреждать стенки сосудов.
Тест можно сделать как дополнительный к липидному профилю. Важно помнить, что курящим и любителям большого количества кофе нужно определять гомоцистеин ежегодно, вместе с анализом на холестерин или с липидным профилем.
Какие симптомы говорят о проблемах с сердцем? Кардиолог НМИЦ рассказала о профилактике сердечно-сосудистых заболеваний
– Какие проблемы существуют в лечении сердечно-сосудистых заболеваний у россиян?
– Основная проблема — недоверие врачам и, как следствие — самостоятельное лечение, отмена жизненно необходимых препаратов из-за предрассудков, затягивание с визитом к доктору. В итоге заболевание выявляется уже слишком поздно и в острой фазе, например, когда у человека происходит инфаркта миокарда.
– Какое заболевание особенно часто встречается в практике российских кардиологов?
– Гипертоническая болезнь, то есть повышенный уровень артериального давления. Заболевание возникает из-за множества факторов, в том числе и подконтрольных человеку: курение, употребление алкоголя, лишний вес, избыточное потребление соли, низкая физическая активность. На самом деле болезнь можно предотвратить, если соблюдать принципы первичной профилактики — то есть осознанно контролировать все перечисленные факторы. Такие меры в целом препятствуют возникновению многих заболеваний сердечно-сосудистой системы и не только.
– Давайте подробнее поговорим о профилактике. Каковы основные принципы?
– Если говорить о профилактике сердечно-сосудистых заболеваний, то она подразделяется на первичную, когда мы стараемся не допустить возникновение болезни, вторичную, когда мы при наличии заболевания не даем ему развиваться, держим под контролем, и третичную, при которой мы предупреждаем развитие осложнений болезни. Всемирная организация здравоохранения уделяет большое внимание первичной профилактике, а особенно питанию. Так, например, жизнь человека продлевает потребление овощей и фруктов — не менее 500 г в сутки. То есть с каждым приемом пищи необходимо есть фрукты или овощи, отмечу – помимо картофеля. Также для профилактики болезней сердца рекомендуется употреблять 2-3 порции жирной рыбы в неделю, например — сельдь, скумбрия, палтус. Одна порция – это около 140 г готовой рыбы или размер вашей ладони без пальцев. Ограничение соли – также важно для здоровья сердца. Норма употребления соли не более 5 г в сутки. Здесь важно учитывать не только то, как много человек солит еду во время приготовления, а также соль, которая содержится в уже готовых покупных продуктах: консервах, закатках, сыре и т.д.
Также отдельно расскажу о регулярных обследованиях, которые позволят во время заподозрить болезнь сердца. Человеку с 20 лет каждые два года необходимо измерять артериальное давление, а каждые четыре года определять уровень жиров в крови, то есть проходить липидограмму. С 45 лет необходимо ежегодно контролировать уровень глюкозы в крови. Эти обследования можно пройти во время обычной диспансеризации. В случае отягощенной наследственности — сердечно-сосудистые заболевания у родственников до 65 лет у женщин и до 55 лет у мужчин — обследования можно проводить чаще. Также особенно ответственно стоит относиться к своему здоровью тем людям, в семейном анамнезе которых есть случаи смерти от сердечно-сосудистых заболеваний.
– Как часто нужно посещать кардиолога? И с какого возраста?
– Кардиолога нужно посещать тогда, когда вы почувствовали любые жалобы, связанные с сердечно-сосудистой системой. Если вас беспокоят сердцебиение, одышка, колебания уровня давления, обмороки, боли в сердце, «замирание», «толчки», «кувырки» сердца — это все повод записаться на консультацию к кардиологу. Если жалоб нет, но у вас есть родственники с заболеваниями сердца, ожирение, вы курите, то можно обратиться к терапевту и по необходимости вас могут направить к кардиологу. С учетом того, что сейчас действительно прослеживается тенденция к омолаживанию сердечно-сосудистых заболеваний, обратиться к кардиологу никогда не рано.
– На какие звоночки обратить внимание, какие симптомы говорят о проблемах с сердцем?
– На самом деле, симптомов, говорящих о проблемах с сердцем очень много. Выделю семь, с которыми необходимо обратиться к кардиологу: боль в сердце; одышка в покое или при нагрузке; ощущение перебоев, «кувырков», «замирания» сердца; обмороки без явной причины; повышенное давление, а именно более 140/90 мм. рт. ст.; постоянное увеличение пульса без нагрузки более 100 в минуту; отёки нижних конечностей. В этих случаях нужно обязательно обратиться к специалисту.
– Как проходит первичный осмотр у врача кардиолога?
– При первом посещении кардиолога необходимо принести с собой все обследования, что у вас есть и очень желательны данные о давлении хотя бы за неделю, т.е. пациенту необходимо вести дневник давления в течении семи дней. На приеме врач расспрашивает о всех факторах риска возникновения заболеваний, жалобах, производит осмотр и при необходимости назначает дополнительные обследования. Также важно записать все лекарства, что вы принимаете, с дозировками и часами приема.
Чтобы сделать визит к врачу более информативным, можно взять на прием результаты ЭКГ — желательно давностью не более 7 дней, а также предыдущую пленку для сравнения, анализы крови — клинический, глюкоза, липидограмма, креатинин, мочевина, мочевая кислота, АСТ, АЛТ, общий белок, а также эхокардиограмму. Это поможет быстрее сориентироваться в вашем состоянии и возможно сразу назначить терапию.
– Какие симптомы могут требовать экстренную, неотложную помощь? Когда необходимо вызывать «скорую»?
– Вызвать бригаду скорой помощи необходимо при появлении давящей, жгучей боли за грудиной длительностью более 15-20 минут, которая может сопровождаться холодным потом и чувством страха, внезапной потери сознания, внезапного сердцебиения, сопровождающегося головокружением, одышки. Одышка может появиться остро и сопровождаться болью в грудной клетке, чувством нехватки воздуха.
По статистике инфаркт – одна из самых распространенных причин смерти в мире. Очень важно вовремя распознавать предынфарктное состояние. Боль в сердце — это признак ишемии миокарда, когда нарушен баланс между поступлением крови к мышце сердца и ее потребностью. Отличить боль сердечную от какой-либо другой можно по нескольким признакам: боль в сердце имеет определенную локализацию — за грудиной, иногда иррадиирует, распространяется, в левую руку, плечо, нижнюю челюсть; имеет характеристику — давит, сжимает и связана с физической или эмоциональной нагрузкой. Также важно помнить — длительность этой боли от 2 до 10 минут. Если возникают такие симптомы, необходимо срочно обратиться за медицинской помощью.
Сделайте эти правила принципами своей жизни, тогда вы сможете предотвратить сердечно-сосудистые и другие заболевания. Возьмите здоровье под свой личный контроль.
Беседовала
ИОАННА ЧЕРНОВА
специалист по связям с общественностью НМИЦ онкологии им. Н. Н. Петрова
Санкт-Петербургский государственный университет
Высшая школа журналистики и массовых коммуникаций
Что вам необходимо сделать
Публикации по теме:
Да все эти симптомы можно применить к любой болезни.Мне 37. У меня пульс в покоя от 80-100. Одышка при нагрузке. Экстрасистолия временами. Узи сердца в норме. Щитовидка в норме. Куча анализов и обследований. Кто пишет миокардит. Кто к психотерапевту направляет. Так что не могут у нас поставить диагноз. Такая медицина. Проще не обращать на это внимание. И жить дальше.
вово точняк! Уменя и кашель постоянный и отечность и слабость и боль неопределенная слева я даже боюсь идти к врачу скажет понавыдумывала мне 26 лет только….
Как определить что сосуды не в порядке
Сегодня обсудим важные признаки «негромких» заболеваний — гипертонии, атеросклероза, стенокардии.
10 возможных признаков повышенного артериального давления
Повышение артериального давления может сопровождаться достаточно разнообразными симптомами:
* головные боли или чувство тяжести в голове, часто в затылочной области,
* нарушение четкости зрения, мелькание мушек или бликов перед глазами,
* сердцебиение, дискомфорт в области сердца,
* одышка при физической нагрузке,
* изменчивость настроения, ощущение внутренней напряженности, волнение,
* потливость, повышенная утомляемость,
* слабость, беспокойный сон.
Однако у значительной части людей повышение артериального давления не сопровождается никакими субъективными проявлениями и даже очень высокие значения давления могут обнаруживаться совершенно случайно. Риск сердечно-сосудистых осложнений не зависит от того, ощущает ли человек повышение артериального давления или нет, поэтому всем необходимо с определенной периодичностью измерять давление, чтобы не пропустить начало артериальной гипертонии.
Внешние признаки атеросклероза
* О нарушении липидного обмена говорят кожные образования – ксантомы. Это локальные отложения холестерина и триглицеридов. Они имеют желтовато-бурый цвет и безболезненны, могут быть плоскими или в виде узелков, локализуются обычно на коже век, шеи, разгибательной поверхности рук. Плоские ксантомы на веках называют ксантелазмами. Это небольшие желтоватые бляшки, выступающие над поверхностью кожи. Если вы обнаружили такие образования у себя, обязательно пойдите к врачу: надо сделать анализ крови на содержание холестерина и триглицеридов. И если это ксантомы, вам необходимо внести изменения в образ жизни: увеличить потребление овощей и фруктов, ограничить трансжиры, насыщенные жиры и сладости, увеличить физическую нагрузку, снизить массу тела (если она избыточная). Возможно, врач назначит вам препарат из группы статинов.
* Если вас беспокоит боль в мышцах ног, выпадение волос на ногах – это может быть признаком нарушения периферического кровообращения. В этом случае также необходимо обратиться к врачу.
* Состояние ротовой полости тоже связано с развитием сердечно-сосудистых заболеваний. При пародонтозе и кариесе патогенные бактерии попадают в кровь, что значительно повышает риск развития воспалительного процесса в сосудах, а значит, и риск атеросклероза.
Когда боль ударяет в челюсть: признаки стенокардии
При приступе стенокардии появляется боль в грудной клетке, чаще всего за грудиной. Боль может отдавать в левую половину грудной клетки, в шею, челюсть, в левое плечо, руку и под левую лопатку. Иногда боли как таковой нет, а есть чувство дискомфорта в груди или внезапно возникшие одышка и слабость (так приступ чаще проявляется у женщин).
Как правило, приступы стенокардии возникают при физической нагрузке – подъеме по лестнице, быстрой ходьбе, работе в саду. Такие приступы врачи называют приступами стенокардии напряжения. Кроме того, они могут возникнуть и во время эмоционального возбуждения, стресса. Приступ обычно длится от 2 до 5 минут.
КСТАТИ
Почему сердечно-сосудистые заболевания чаще встречаются у женщин?
Во-первых, существуют специфические для женщин факторы риска сердечно-сосудистых заболеваний, которые по понятным причинам отсутствуют у мужчин. Это слишком раннее или слишком позднее появление месячных, определенные проблемы во время беременности, например, высокое артериальное давление или гестационный сахарный диабет, раннее наступление менопаузы, некоторые гинекологические заболевания, в частности, синдром поликистозных яичников и эндометриоз. Если у женщины наблюдались эти состояния, она находится в группе повышенного риска и должна регулярно следить за артериальным давлением, холестерином и глюкозой в крови.
Во-вторых, у женщин есть определенная специфика в клинической картине сердечно-сосудистых заболеваний. Например, симптомы стенокардии. Основным проявлением приступа стенокардии у мужчин являются давящие загрудинные боли с типичной отдачей в левое плечо и руку. Женщины жалуются на типичные загрудинные боли гораздо реже, зато о приступе у них говорят внезапно возникающие дискомфорт в области грудины и левой половины грудной клетки, сильная «смертельная» усталость, одышка, потливость. Женщины часто не обращают должного внимания на эти симптомы, так как не подозревают, что у них сердечный приступ.
В-третьих, согласно данным статистики, женщины гораздо дольше мужчин откладывают вызов скорой помощи. И это одна из причин того, что смертность от инфаркта миокарда у них существенно выше.
В-четвертых, существуют и специфические для женщин трудности с диагностикой ишемической болезни сердца: у них несколько по-другому реагирует на физическую нагрузку электрокардиограмма, а поскольку атеросклероз у женщин чаще затрагивает мелкие коронарные артерии, иногда изменения не удается выявить даже при коронарографии.
Кроме того, сердечно-сосудистые заболевания, в частности, ишемическая болезнь сердца, у женщин протекает обычно тяжелее и у них развивается больше осложнений, чем у мужчин. Женщины тяжелее переносят инфаркт миокарда и нуждаются в более длительной реабилитации. Они подвергаются большему риску тромбообразования после сердечно-сосудистой катастрофы.