Как понять что лимфоузлы опухли
Лимфоузлы. Лимфатическая система и ее заболевания и лечение.
1. Что такое лимфатические узлы?
Лимфоузлы – это небольшие железы, напоминающие по форме бобы и расположенные по всему телу человека. Лимфоузлы являются частью лимфатической системы, по которой движется жидкость (лимфа), питательные вещества, а также происходит выведение ненужных организму веществ в кровоток.
Лимфатическая система – важная часть иммунной системы, защищающей организм от болезней. Лимфатические узлы фильтруют лимфатическую жидкость (лимфу), когда она проходит через них, захватывая бактерии, вирусы и другие вредные и посторонние вещества, которые затем уничтожаются лимфоцитами – белыми кровяными клетками.
Лимфатические узлы могут быть одиночными или находиться группами. Размер лимфоузлов может быть от совсем небольших – с булавочную головку, до довольно крупных – с большую виноградину. Лимфатические узлы могут ощущаться в области шеи, паха и подмышек. Вообще лимфоузлы обычно не заметны и не вызывают боли при нажатии на них. Большинство лимфоузлов в организме человек вообще не чувствует.
2. Почему происходит увеличение лимфоузлов?
Нередко единичные лимфоузлы болят и опухают из-за различных травм, инфекций или опухолей, развивающихся в лимфоузлах или недалеко от них. В зависимости от того, какие лимфоузлы воспалились и опухли, можно определить и причину воспаления лимфоузлов:
3. Заболевания приводящие к воспалению лимфоузлов
Если лимфоузлы воспаляются и увеличиваются не в одной, а в двух и более областях тела, это называется генерализованной лимфаденопатией.
Такое воспаление лимфоузлов вызывают:
4. Лечение лимфоузлов
Лечение воспаленных лимфоузлов заключается в лечении причины их увеличения, опухания и болезненности. Например, бактериальную инфекцию обычно лечат антибиотиками, а вирусная инфекция часто проходит сама по себе. Более серьезным случаем является рак. Если есть основания подозревать, что увеличение лимфоузлов связано с онкологией, может быть проведена биопсия и, конечно же, необходимо полное обследование у хорошего врача.
В любом случае, если увеличенные лимфоузлы не проходят примерно за месяц, и их размер не уменьшается, необходимо обратиться к врачу. Вообще же, лимфоузлы могут оставаться опухшими еще долгое время после того, как уже прошла инфекция. Это особенно часто встречается у детей.
Причины увеличения лимфатических узлов у человека, заболевания, сосуды
Лимфатическая система – один из важнейших элементов иммунитета человека, активатор метаболических процессов, естественный фильтр. Лимфоузлы, распределенные по телу и соединенные между собой отдельной системой сосудов, капилляров и протоков, – первыми реагируют на присутствие раздражителя в организме. Причем чем сильнее инфекция (грибковое / бактериальное поражение), тем активнее накапливается лимфатическая ткань в специальных «сумках», тем заметнее увеличение.
Какие болезни могут спровоцировать патологию?

Увеличение «сумки» в паху свидетельствует либо о воспалительном процессе в обслуживаемых органах, либо об инфекции в смежных участках.
В большинстве случаев причиной увеличения паховых лимфоузлов становится:
В практике диагностики лимфаденита примерно треть случаев приходится на реакции отмены лекарственных препаратов. Увеличение лимфоузлов может вызвать ввод/отмена стероидов, окончание программы химиотерапии.
Терапия при регионарном лимфадените
Опасность регионарного увеличения узлов – в отсутствии явных болевых ощущений в паху. В 80% случаев наблюдается увеличение лимфоузлов без боли. Это осложняет диагностику и приводит к неумышленному отсроченному лечению. Тогда как раннее выявление болезней, провоцирующих лимфаденит в паху, существенно повышает шансы на терапию без осложнений.
Лечат увеличение лимфатических узлов в паху только комплексно. Изначально необходимо определить источник проблемы – зону локализации воспаления. Без этого (изабавления от первичной болезни) лечение лимфоузлов в паху будет сопровождаться рецидивами.
Многое зависит от степени увеличения и формы заражения. При негнойных формах заболеваний в паху может быть достаточно фармакологической терапии (мази/гели с антибиотиком или пероральный прием) в сочетании с ограничением подвижности. Если на фоне увеличения в лимфоузлах началось нагноение, может потребоваться хирургическая процедура – вскрытие и чистка очагов в паху.
В ряде случаев медикаментозная и физиотерапия при увеличении паховых лимфоузлов может сопровождаться применением препаратов на растительной основе (одуванчик, перечная мята, сборы) с целью усиления седативного эффекта в паховых лимфоузлах.
Как понять что лимфоузлы опухли
Данная патология представляет собой отдельный синдром, который может сопутствовать различным патологическим состояниям. Паховый лимфаденит предполагает выявление увеличенных лимфатических узлов, расположенных в паховой области. Иногда бывает так, что лимфаденит выступает единственным симптомом, который приводит пациента к врачу или случайно выявляется при профилактическом осмотре. Наиболее частые причины увеличения лимфоузлов могут быть разделены на такие группы: инфекционные заболевания, глистные инвазии, и онкологическая патология (первичная или вторичная). Собственно осложнениями самого лимфаденита может быть нагноение лимфатического узла и распространение инфекции на соседние области (флегмоны), образование свищей (патологические сообщения между различными анатомическими образованиями), кровотечения при распространении процесса с узла на ближайшие сосуды, хронический болевой синдром.
Лимфатические узлы представляют собой часть лимфатической системы: лимфатические сосуды несут лимфу от органов по системе лимфатических сосудов в основные стволы – правый лимфатический и грудной протоки, которые впадают в крупные вены. Лимфатическая жидкость образуется из плазмы (жидкости, образующейся при фильтрации крови). По ходу расположенных сосудов находятся лимфатические узлы, которые выполняют иммунную функцию – в толще узла расположены клетки иммунной системы, которые распознают чужеродный материал инфекционных агентов, собственных патологических белков и других молекул и активируют ответную реакцию (обеспечивают транспорт иммунных клеток к очагу). Также функцией лимфатической системы является обмен полезными веществами между клетками органов и системным кровотоком.
Какие же ситуации могут приводить к реагированию паховых лимфатических узлов? В первую очередь это различные воспалительные заболевания органов малого таза (в основном половой и мочеиспускательной системы), наружных половых органов, промежности и бедер. Это могут быть инфицирование повреждений кожи, локальное воспаление в виде фурункула или карбункула, рожистая инфекция нижних конечностей, грибковая инфекция, сифилис или герпетическая инфекция, бактериальное или вирусное заболевание мочеполовой сферы – хламидиоз, уреаплазмоз, туберкулез и другие, первичное поражение лимфатических узлов при туляремии, чуме, а также при генерализованных инфекциях –ВИЧ-инфекция, клещевые риккетсиозы и другие.
Существуют и другие воспалительные заболевания, которые приводят к увеличению лимфатических узлов, однако все они сопровождаются иной клинической картиной, где паховая лимфаденопатия выступает далеко не на первое место. Пальпируемые лимфатические узлы всегда должны настораживать врача, ведь часто злокачественные опухоли дают метастазы в лимфатические узлы, а генерализованные опухоли крови (лейкозы) и локальные опухоли лимфатической системы (лимфомы и лимфогранулематоз) всегда сопровождаются поражением лимфатических узлов. Метастазы в паховые лимфатические узлы могут давать опухоли наружных и внутренних половых органов: матки, яичников, простаты, мочевого пузыря; собственно кожи (меланома), прямой кишки. Основным проявлением, исходя из названия, является увеличение лимфатических узлов. Однако особенно важно выявлять дополнительные симптомы, что может дать необходимую информацию для дальнейшей диагностики. Выявление видимых воспалительных изменений кожи или наружных половых органов, расстройства мочеиспускания, патологические выделения из мочевых или половых путей скорее свидетельствуют об инфекционной этиологии. Частая смена половых партнеров, пренебрежение барьерными методами контрацепции указывает на возможность заражения инфекциями, передающимися половым путем (сифилис, ВИЧ, хламидиоз, трихомониаз, гонорея).
Заподозрить опухолевую этиологию можно при наличии симптомов хронической интоксикации – длительный субфебрилитет, потливость, снижение веса, слабость, нарушения свертываемости с множественными кровоизлияниями и многие другие, а также чаще всего плотные безболезненные лимфатические узлы. Диагностикой и лечением воспалительных заболеваний, связанных с паховым лимфаденитом, у мужчин занимается врач-уролог и андролог, а у женщин – гинеколог и уролог, а при специфических инфекциях может быть показана консультация инфекциониста. Подозрение на опухолевые процессы требует назначения консультации онколога.
Для диагностики особенно важно выявить дополнительные симптомы во время беседы, физикального осмотра. Из дополнительных методов лабораторно-инструментальной диагностики используют общий анализ мочи, крови, биохимический анализ крови, взятие образцов для исследования на бактериальные, вирусные и грибковые инфекции, цистоскопию (осмотр полости мочевого пузыря), влагалищное исследование у женщин, ректальный осмотр, проведение УЗИ, МРТ, КТ и других методов визуализации органов малого таза и других областей для поиска первичной опухоли, использование цитологических и гистологических (биопсия) методик верификации диагноза (при подозрении на опухоль).
Лечение собственно пахового лимфаденита возможно в том случае, когда установлен характер основного заболевания. При воспалительных заболеваниях чаще всего это медикаментозная терапия – используют антибактериальные препараты, противовирусные и антифунгицидные препараты для лечения воспаления. Прогноз при паховом лимфадените в большинстве случаев благоприятный.
Синдром увеличенных лимфатических узлов как педиатрическая проблема
Причиной увеличения лимфоузлов в большинстве случаев являются процессы, не связанные с гемобластозами: чаще всего это общепедиатрические, инфекционные, иммунные и другие состояния Тот факт, что врач-педиатр достаточно часто обнаруживает у своих
Причиной увеличения лимфоузлов в большинстве случаев являются процессы, не связанные с гемобластозами: чаще всего это общепедиатрические, инфекционные, иммунные и другие состояния
Тот факт, что врач-педиатр достаточно часто обнаруживает у своих пациентов увеличенные лимфатические узлы (ЛУ) и ему приходится в сжатые сроки находить ответ на вопросы «почему?» и «что делать?», позволяет обойтись без длинного введения. Так, при проведении педиатрического скрининга и последующего анализа 1607 диагнозов острых и хронических заболеваний у детей и подростков в возрасте 5 — 17 лет выявлено, что болезни ЛУ обнаружены в 3,35% случаев [6]. Традиционно при обнаружении увеличенных ЛУ, не учитывая другие составляющие этого синдрома (анамнез, общую клиническую картину, местную симптоматику), педиатр думает об онкогематологическом заболевании. Вследствие этого такие больные составляют 40% всех пациентов онкогематологов [7], что представляется неоправданным. Частота впервые выявленных случаев онкогематологических заболеваний в нашей стране невелика. Заболеваемость острыми лейкозами составляет 4,0 — 5,0 случаев на 100 000 детей в год, неходжкинскими лимфомами — 0,9 — 1,1 на 100 000 детей в год. Отсюда понятно, почему подавляющая масса детей с увеличенными ЛУ с приемов гематологов возвращаются к педиатрам с диагнозом лимфаденит. То есть причиной увеличения ЛУ в большинстве случаев являются процессы, не связанные с гемобластозами: общепедиатрические, инфекционные, иммунные и другие состояния. Исходя из вышесказанного, мы решили представить нашу точку зрения на синдром увеличения лимфатических узлов.
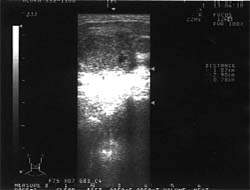 |
| Рисунок 1. Подчелюстные лимфатические узлы при лимфогранулематозе (УЗИ, 7,5 МГц) |
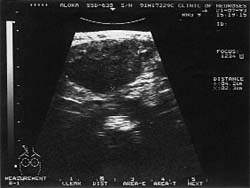 |
| Рисунок 2. Подчелюстной узел при туберкулезе (УЗИ, 7,5 МГц) |
Увеличение ЛУ может быть результатом лимфаденита (ЛА) и лимфаденопатии (ЛАП).
ЛА — воспаление лимфатических узлов, возникающее как осложнение после различных гнойно-воспалительных заболеваний и специфических инфекций (туберкулез, актиномикоз, чума и др.). ЛА, как правило, представляет собой вторичный процесс.
ЛАП — системное увеличение лимфатических узлов, не связанное с воспалением (воздействие некоторых медикаментов, пролиферация, метастазирование и т. п.).
Эпидемиология ЛА и ЛАП не разработана. Можно только отметить, что, по данным И. С. Тарасовой [6], при сплошных массовых исследованиях детей Брянской области ЛА встречается, как и следовало ожидать, несколько чаще (1,86% среди всех осмотренных), чем ЛАП (1,49% от общего контингента).
Методы исследования ЛУ должны быть максимально стандартизованы. В клинической практике оценивают жалобы (местная болезненность, местное или общее повышение температуры, общесоматические жалобы), анамнез (эпиданамнез, давность появления, локализация увеличенных ЛУ в одной или нескольких группах, одновременное их увеличение или постепенное, скорость манифестации болезни и т. д.). Особое значение имеет осмотр больного. Наряду с тщательным общепедиатрическим осмотром по системам необходимо обратить внимание на число измененных ЛУ и их локализацию по группам. Размеры лимфоузлов должны оцениваться только объективно: в миллиметрах или сантиметрах. Принятое в нашей стране и широко рекомендуемое в отечественной литературе сравнение размеров ЛУ с зерном, горохом, вишней, лесным или грецким орехом нерационально, дает несопоставимые результаты и должно быть изжито. Необходимо тщательно фиксировать соотношение увеличенных ЛУ между собой. Например, расположение ЛУ по типу «солнечной системы» (один большой ЛУ в центре и по периферии от него ЛУ меньшего диаметра) типично для туберкулезного лимфаденита [2]. ЛУ могут быть эластичными, плотными, с явлениями флюктуации. Обязательно описывается спаянность ЛУ с соседними узлами и окружающими тканями, наличие или отсутствие болезненности при пальпации. Необходимо осмотреть и описать состояние всех доступных ЛУ: затылочных, подчелюстных, передних и задних шейных, над- и подключичных, подмышечных, локтевых, паховых, подколенных. Данные осмотра и пальпации дополняются, подтверждаются и уточняются инструментальными методиками. Прежде всего это методы неинвазивной визуализации, использующиеся для изучения глубоко расположенных ЛУ. Они позволяют точно определить размеры ЛУ, изменения групп ЛУ, недоступных осмотру и пальпации, характеристики капсулы, спаянность, топографические особенности, внутреннюю структуру; исключить состояния, симулирующие увеличение ЛУ (опухоли, не исходящие из ЛУ, гематомы, аномалии почек и т. п.). Крайне важно получение информации о состоянии печени и селезенки. На первом месте по доступности и быстроте получения информации стоит эхография (УЗИ). ЛУ диаметром менее 1,5 см по плотности приближаются к окружающей жировой ткани, визуализируются редко, ограничить их опухолевое поражение от иных причин увеличения только по данным УЗИ практически невозможно. Такие ЛУ наблюдаются прежде всего при инфекционных процессах, реактивных поражениях, а у детей с гемобластозами — в состоянии полной ремиссии. ЛУ диаметром 1,5 — 2 см хорошо визуализируются в случае, если они проецируются на эхонегативные структуры или изменяют обычные топографо-анатомические соотношения. Весь спектр УЗИ-изменений может быть сведен к нескольким основным группам [3].
1. Увеличение отдельных ЛУ оценивается как небольшое, если они не теряют своей обычной УЗИ-картины, сохраняют капсулу, четкость и ровность контура, не изменяют топику органа. Такой тип характерен для инфекционных поражений, особенно туберкулеза, вирусного гепатита, коллагенозов, иммунодефицитов, гемобластозов у детей низкой группы риска.
2. Дальнейший рост ЛУ приводит к появлению сливающихся между собой масс, оттесняющих сосуды. Наблюдается при гнойном расплавлении группы лимфоузлов, при гемобластозах, метастазирующих опухолях.
3. Сдавление или оттеснение внутренних органов. При этом может возникнуть гидронефроз за счет сдавления мочеточников, значительное смещение матки, мочевого пузыря. Типично для крайне неблагоприятных вариантов миелолейкозов, лимфом Ходжкина и неходжкинских лимфом.
УЗИ-заключения могут быть подтверждены компьютерной томографией (КТ). Дополнительно КТ позволяет уточнить структуру ЛУ, их топографические соотношения, обнаружить другие группы ЛУ.
Если поверхностные лимфоузлы есть смысл оценивать только эхографически, а мезентериальные и забрюшинные ЛУ практически одинаково хорошо выявляются методами УЗИ и КТ, то внутригрудные ЛУ выявляются почти исключительно рентгенологически.
| Принятое в нашей стране и широко рекомендуемое в отечественной литературе сравнение размеров лимфоузлов с зерном, горохом, вишней, лесным и грецким орехом нерационально, дает несопоставимые результаты и должно быть изжито |
Такие методы диагностики, как изотопная сцинтиграфия и лимфография, могут применяться по очень строгим показаниям в специализированных клиниках или ограниченно при динамических исследованиях и не используются в широкой практике.
Достоверное выявление причин увеличения ЛУ возможно лишь гистологическими методами. При этом материал должен быть получен только путем открытой биопсии ЛУ, хотя современные методики тонкоигольной биопсии позволяют получить достоверные результаты. Рекомендовавшаяся ранее пункционная биопсия дает очень большой процент ложно-положительных и ложноотрицательных результатов.
Увеличение ЛУ схематически [5, 11] можно представить (с описанием некоторых практически значимых, но малоизвестных форм) как связанное с инфекцией (ЛА) и не связанное с инфекцией (ЛАП).
1. ЛА вирусной природы.
2. ЛА при бактериальных инфекциях.
3. ЛА при грибковых заболеваниях.
4. ЛА при паразитарных заболеваниях.
5. ЛА при протозойных инфекциях.
Формы, не связанные с инфекциями (ЛАП)
1. ЛАП медикаментозная.
2. При системных процессах в организме.
3. Гранулематозы
4. ЛАП при гемобластозах.
5. ЛАП при метастазировании солидных опухолей в ЛУ.
6. Паранеопластические реакции [12].
7. ЛАП при первичных иммунодефицитных состояниях (ПИД).
8. Генетически обусловленные ЛАП [9].
9. Синдром приобретенного иммунодефицита (СПИД).
В процессе диагностики заболеваний, протекающих с увеличением ЛУ, объединяются усилия педиатров, инфекционистов, иммунологов, онкогематологов. Главная роль при этом отводится именно педиатру, так как большинство ЛА и ЛАП связано у детей с инфекционным процессом. В то же время нельзя настаивать на инфекционном генезе увеличения ЛУ, если двухнедельный курс антибиотикотерапии не привел к существенному улучшению клинико-лабораторной и инструментальной картины. В пользу онкогематологического генеза изменения ЛУ свидетельствует увеличение их диаметра до 4 см и более, каменистая плотность, бугристость, образование конгломератов ЛУ, их спаянность с окружающими тканями, внутригрудные конгломераты, особенно в верхнем средостении, внутрибрюшинные конгломераты.
Четкое знание многообразия причин увеличения ЛУ поможет педиатрам в диагностике и дифференциальной диагностике этого синдрома.
Ультразвуковое исследование лимфатических узлов
Оглавление
УЗИ лимфоузлов является популярным неинвазивным методом диагностики многочисленных патологий лимфатической системы. Обследование безопасно и информативно. Если оно проводится с использованием оборудования экспертного класса, то позволяет получить точные результаты в короткие сроки.
Функции лимфатических узлов
Органы являются природным барьером на пути патологических бактерий и других вредных веществ и надежно защищают организм, обеспечивая очистку крови, выполняя функции особых фильтров. В них межклеточная жидкость очищается от инфекций и токсинов. Кроме того, лимфа насыщается иммунными клетками. Уже очищенная, она попадает в общий кровоток, куда доставляет необходимые питательные вещества.
Распределяются такие барьеры по всему телу.
В системе располагаются сотни узлов, которые разделяются на следующие группы:
Важно! Лимфатические узлы являются уязвимым органом. То, как они выполняют свои функции, во многом зависит от состояния иммунитета. Органы остро реагируют на любые патологические процессы.
Если организм работает без сбоев, то при простой пальпации лимфоузлы практически не прощупываются. Они не увеличены и не доставляют никакого дискомфорта человеку. Изменения происходят при нарушениях в работе отдельных органов и целых систем. В таких ситуациях лимфоузлы могут сильно увеличиваться в размерах, становиться источником выраженного дискомфорта и даже болевых ощущений.
Как правило, изменения в органах сопровождают:
Как правило, увеличиваются и воспаляются те лимфоузлы, которые располагаются в непосредственной близости от очага патологического процесса. Благодаря такой особенности врачам удается быстро поставить диагноз и назначить необходимое лечение выявленного заболевания. Для точной диагностики проводится ультразвуковое исследование.
Суть УЗИ
Данный метод основан на том факте, что ткани организма способны пропускать ультразвуковые волны. Здоровые лимфатические узлы не отображаются на мониторе аппаратов. Визуализировать их можно исключительно при наличии изменений. Если заподозрена патология, врач оценивает такие основные параметры органов, как:
Комплексная оценка основных параметров позволяет сделать выводы о поражениях лимфосистемы, выявить причину патологического состояния и предупредить возможные осложнения.
В рамках диагностики можно обнаружить:
Сделать УЗИ лимфоузлов можно в целях контроля при приеме некоторых лекарственных препаратов, в рамках общей диагностики, на этапе планирования беременности.
Точность метода зависит от расположения органов, качества используемого аппарата и опыта врача. Наиболее точными результаты являются в том случае, если зона обследования располагается близко к поверхности кожи. Сделать УЗИ лимфоузлов шеи, например, достаточно просто. Менее высокой точностью оценки будет обладать выполнение исследования внутрибрюшинных и внутригрудных органов.
Показания к диагностике
Сделать УЗИ лимфатических узлов следует как на этапе диагностики, так и в рамках уточняющих и контрольных обследований, которые выполняются при проведении терапии.
К основным показаниям для исследования относят:
Как можно скорее обратиться к врачу следует при любых патологических изменениях в органах.
Существуют и показания к конкретным локальным исследованиям.
УЗИ шейных и головных лимфоузлов, например, проводится при:
Обследование подмышечной и локтевой групп органов назначают при:
Диагностику узлов нижних конечностей (подколенных и паховых) проводят при:
Важно! Направление на исследование выдает врач. Он же определяет, какое именно УЗИ лимфатических узлов (шеи, паховой, подмышечной области и др.) требуется.
Противопоказания
К основным противопоказаниям относят:
Важно! Беременным обследование назначается с осторожностью.
Виды УЗИ
В настоящее время проводят обследования следующих групп органов:
Важно! Обычно назначают изучение состояния конкретной группы, а не всей системы. Для диагностики выбирается та группа, которая располагается ближе остальных к пораженному органу. УЗИ нескольких лимфатических узлов проводится в том случае, если течение заболевания является тяжелым и необходимо выявить все особенности патологии. Очень редко встречаются случаи, когда проводится комплексное обследование. Решение о его выполнении, как правило, принимается консилиумом врачей.