Коэффициент атерогенности понижен что это такое у женщин
Новости
Коэффициент атерогенности.
Здравствуйте, уважаемые посетители нашего сайта.
В этом посте мы расскажем Вам про коэффициент атерогенности.
Коэффициент атерогенности – это показатель, отражающий вероятность развития сердечно-сосудистых заболеваний. Расчет индекса особенно важен для людей, которые находятся в группе риска инфаркта миокарда, инсульта.
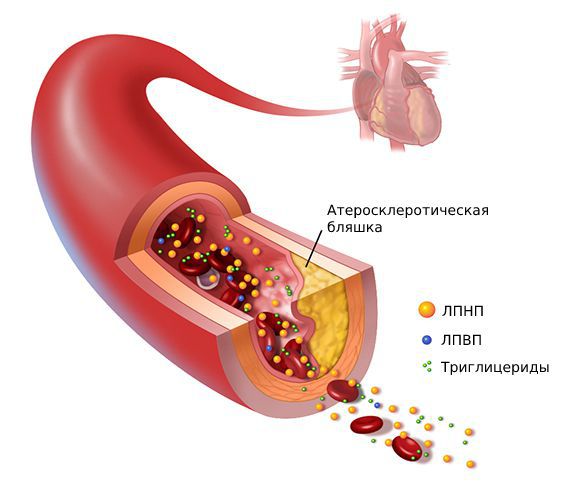
Коэффициент атерогенности – что это такое? Холестерин – это жироподобный спирт, нерастворимый в воде. Поэтому он не может циркулировать по кровеносному руслу самостоятельно. В крови холестерин находится в связанном состоянии со сложными белково-жировыми комплексами – липопротеинами.
Различают следующие классы липопротеинов: «плохие» липопротеины низкой, очень низкой плотности (ЛПНП, ЛПОНП), высокий уровень которых способствует формированию холестериновых бляшек; «хорошие» липопротеины высокой плотности ЛПВП, высокая концентрация которых защищает организм от развития атеросклероза. Суммарное количество всех липопротеинов называют общим холестерином (ОХ).
Как правильно подготовиться к анализу:
Коэффициент атерогенности чувствителен ко многим внешним факторам. Высокие значения КА могут быть результатом:
-беременности, холестерин не сдают ранее 6-й недели;
— приема пищи, богатой животными жирами;
— сдачи крови в стоячем положении;
— терапии стероидами, андрогенами, кортикостероидами.
-интенсивная физическая нагрузка;
— сдача крови в положении лежа;
-прием статинов, клофибрата, колхицина, аллопуринола, противогрибковых препаратов, секвестрантов желчных кислот, эритромицина, эстрогенов.
В нашей клинике Вы можете проверить свой коэффициент атерогенности. Стоимость анализа 370 рублей. А также записаться на консультацию врача, стоимость 600 рублей.
Ложноположительный результат нежелателен, поскольку начнут лечить несуществующее заболевания у здорового человека. Ложноотрицательный тоже плох. Пациент, нуждающийся в помощи ее не получит.
Для получения адекватных результатов перед сдачей липидограммы необходимо максимально исключить все внешние факторы. Для этого следует соблюдать несколько правил:
-сдавать кровь утром (до 12:00) натощак. Пить разрешается только воду;
-на протяжении 1-2 недель не нарушать свой привычный характер питания;
-за сутки до сдачи анализа не злоупотреблять жирной пищей,
-воздержаться от алкоголя;
— за полчаса до забора крови не курить, не напрягаться физически, не переживать;
-за 5 минут до исследования принять сидячее положение;
Если вы принимаете какие-либо лекарства или добавки, обсудите с врачом возможность временного прекращения курса лечения. Если это невозможно, стоит учитывать их влияние при анализе индекса атерогенности.
Выделяют следующие факторы, которые могут привести к высокому коэффициенту атерогенности:
-курение;
— возраст: мужчины старше 45, женщины старше 55 лет;
-гипертензия (артериальное давление выше 140/90 мм. рт. ст.);
-ожирение;
-наличие ближайших родственников с ранней ишемической болезнью сердца, инфарктом, инсультом; сахарный диабет;
-употребление излишка животных жиров;
-малоподвижный образ жизни;
-злоупотребление спиртным.
Коэффициент атерогенности опасен в перспективе. Неконтролируемые нарушения жирового обмена способствуют развитию атеросклероза. В зависимости от локализации, размеров бляшек он может привести к: сердечным патологиям: ишемической болезни сердца, инфаркту миокарда; недостаточности мозгового кровообращения, инсульту; нарушению кровоснабжения конечностей, которое проявляется трофическими язвами, в запущенных случаях – некрозом стоп; дисфункции внутренних органов.
В нашей клинике Вы можете проверить свой коэффициент атерогенности. Стоимость анализа 370 рублей. А также записаться на консультацию врача, стоимость 600 рублей.
ПЕРВАЯ КЛИНИКА г. Энгельс
Режим работы:
пн-пят с 8:00 до 18:00⠀⠀⠀⠀⠀
суббота с 8:00 до 13:00⠀
Мы привыкли считать холестерин врагом номер один. Но всё оказалось не так просто — жизнь без холестерина невозможна, да и он бывает не только «плохим», но и «хорошим».
Для того, чтобы определить риск развития атеросклероза сосудов, достаточно сдать анализ на общий холестерин. Если показатель в норме, можно не волноваться. Правда, в случае, если вас ничего не беспокоит, а за плечами хорошая наследственность по сердечно-сосудистым заболеваниям. Если нет, или показатель повышен, важно сдать полноценный липидный профиль и выяснить «баланс сил» между различными фракциями холестерина и своевременно проконсультироваться со специалистом.
Анализ на холестерин: основные показатели
Триглицериды (TG). Норма – 0,41−1,8 ммоль/л
Триглицериды – основное депо жиров в нашем организме, они образуются в печени. В большинстве случаев повышенный уровень триглицеридов (так называемый хилёз крови) является следствием неправильного питания с избытком жирной пищи и углеводов, поэтому сдавать анализ нужно не ранее, чем через 9 часов после последнего приёма пищи. Причиной повышения могут быть первичные (наследственные) гиперлипидемии, и, намного чаще, вторичные гиперлипидемии, среди которых – неправильное питание, ожирение, нарушение толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек. Также причиной повышения могут быть стресс, злоупотребление алкоголем, и прием некоторых лекарств (бета-блокаторы, кортикостероиды, диуретики и некоторые другие). Снижение значений фиксируют при недостаточном питании, гипертиреозе, нарушении всасывания, длительном приеме витамина С.
Общий холестерин (CHOL). Норма – 3,2−5,6 ммоль/л
Важнейший липид, являющийся структурным компонентом всех клеточных мембран, предшественником половых гормонов, кортикостероидов, желчных кислот и витамина D. До 80% холестерина синтезируется в печени, остальной поступает в наш организм с пищей. Содержание холестерина в крови в значительной степени зависит от возраста, так для младенца верхняя граница нормы 5,25 ммоль/л, а для мужчины за 70 – 6,86 ммоль/л. Холестерин переносится с помощью курьеров, называемых липопротеинами, которых существует три основных вида — высокой плотности, низкой плотности и очень низкой плотности. Повышение общего холестерина, как и триглицеридов встречается при первичных и вторичных гиперлипидемиях.
Несмотря на то, что в скрининговых исследования приняты усредненные границы общего холестерина (5,6 ммоль/л) и его составляющих, в настоящее время врачи используют таблицы норм в соответствии с полом и возрастом. Поэтому при отклонении показателей, для расшифровки анализа обратитесь к врачу.
Холестерин-ЛПВП (HDL). Норма – не менее 0,9 ммоль/л
Эта фракция холестерина участвует в транспорте холестерина из периферических тканей в печень. Это означает, что они забирают холестерин с поверхности сосудов, в том числе ног, сердца, головного мозга, и несут его в печень. Значит, ЛПВП играет важную антиатерогенную роль, препятствуя образованию холестериновых бляшек и развитию атеросклероза. И если уровень общего холестерина повышен за счёт холестерина ЛПВП, это считается хорошим прогностическим фактором, и снижать холестерин не следует. При этом снижение уровня «хорошего» холестерина ниже 0,90 ммоль/л для мужчин и 1,15 ммоль/л для женщин считается фактором риска атеросклероза.
Холестерин-ЛПНП (LDL). Норма – 1,71−3,5 ммоль/л
Липопротеиды низкой плотности — основной переносчик холестерина в нашем организме. Именно он разносит синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали называть «плохим» холестерином. В условиях, когда сосудистая стенка скомпрометирована факторами риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из ЛПНП откладывается в ней, формируя атеросклеротическую бляшку. Для людей с факторами риска атеросклероза (возраст – более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12 ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14 ммоль/л – как высокий.
Холестерин-ЛПОНП (VLDL). Норма – 0,26−1,04 ммоль/л
Эти липопротеиды синтезируются в печени и тонком кишечнике и служат предшественниками ЛПНП, то есть также относятся к переносчикам «плохого» холестерина.
Индекс (коэффициент) атерогенности
Это показатель, который можно рассчитать, исходя из результатов липидного профиля.
Нормальным считается показатель в диапазоне от 2,0 до 2,5 единиц. Максимальными значениями нормы являются 3,2 для женщин и 3,5 для мужчин. Всё, что выше, говорит о значительном риске развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными (изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием различным БАДов), так и медикаментозными (прием лекарств из различных групп, главным образом статинов). При необходимости врач индивидуально подберет Вам лекарственный препарат
Читайте также по теме
Онлайн консультации врачей
в мобильном приложении Доктис
Дежурный терапевт и педиатр консультируют бесплатно
Что это такое липидограмма,и какие сердечно-сосудистые она помогает выявить?
Что это такое липидограмма,и какие сердечно-сосудистые она помогает выявить?
Данное исследование предоставляет информацию о липидном составе крови и об уровне общего холестерина.
Для чего же осуществляется подобное исследование?
• Липидограмма в первую очередь дает возможность оценить риск возникновения сердечно-сосудистых заболеваний.
• Анализ используют для наблюдения за состоянием организма в ходе лечения при атеросклерозе, ишемической болезни сердца, гипертонической болезни, недугах почек и сахарном диабете.
• Анализ на липидограмму необходимо регулярно сдавать, если кто-то из родственников страдал гиперхолестеринемией, были случаи инсультов, инфарктов. Это поможет предупредить развитие подобных проблем со здоровьем.
• Липидограмма позволяет контролировать свой организм во время диеты по снижению холестерина, а также в ходе лечения.
А также анализ липидограммы независимо от возраста показана тем категориям лиц, у которых:
• индекс массы тела составляет более 25;
• наблюдается повышение артериального давления;
• сахарный диабет (повышен уровень глюкозы крови);
• окружность талии у женщин более 80 см, у мужчин – более 94 см;
• имеются заболевания печени, почек, щитовидной железы;
• близкие родственники имели повышенный холестерин и умерли в возрасте до 50 лет от инсульта или инфаркта;
• содержание ЛПВП снижается (при условии, что человек курит);
• есть аутоиммунные заболевания (ревматизм, красная волчанка и другие);
• были приступы инсульта, инфаркта, боли за грудиной;
• мужчинам в 40 лет и старше;
• женщинам в 50 лет и старше.
Также липидограмма назначается в том случае, если проводится лечение противохолестериновыми средствами, для оценки их эффективности.
Результаты липидограммы интерпретирует терапевт, при необходимости
назначает лечение. Если показатели липидограммы превышают норму, то врач устанавливает диагноз «гиперхолестеринемия». Это патологическое нарушение в липидном обмене, как таковым заболеванием оно не является. Это своеобразная матрица для развития атеросклероза и поражений сердца.
Липидограмма даёт оценку следующим показателям липидного состава крови человека:
Расшифровать и дать оценку полученным результатам липидограммы сможет врач-кардиолог или терапевт.
Расшифровка результатов обычно начинается с определения риска возникновения у человека сердечно-сосудистых заболеваний (в частности атеросклероза). Для этого нужно знать уровень общего холестерина. Также врач может задать несколько дополнительных вопросов о наличии тех или иных заболеваний и образе жизни (отношение к курению, алкоголю и др.)
Холестерин является основным липидом в организме. Поступает он к нам вместе с животными продуктами. Его количественный показатель – это показатель жирового обмена. У новорожденных определяется минимальный показатель, с течением времени он начинает расти, и уже к пожилому возрасту достигает своего максимума. Холестерин у женщин несколько выше чем у мужчин, и с возрастом в их организме он значительно быстрее накапливается.
На основании уровня общего холестерина, учитывая возраст и наличие вредных привычек, а также владея информацией об артериальном давлении пациента, врач сможет определить категорию риска, к которой он относится (низкого, высокого или очень высокого риска).
Норма содержания общего холестерина у взрослого человека – не более 5,2 ммоль/л. При этом чем показатель меньше, тем ниже риск сердечно-сосудистых заболеваний. Показатель общего холестерина более 4 ммоль/л уже говорит о наличии предпосылок к атеросклерозу. В этом случае врач порекомендует пересмотреть образ жизни, внести коррективы в систему питания.Если холестерин от 5,2 до 6,2, это умеренный риск развития атеросклероза, при цифре в 6,2 и выше – уровень высокий.
ЛПНП. Этот комплекс доставляет тканям холестерин. Показатель, определяющий атерогенность. В обиходе называют «плохим» холестерином. Быстро прикрепляется к стенкам сосудов, которые изменены какими-либо патологиями.
Норма ЛПНП («плохого» холестерина) – не более 3,3 ммоль/л. Оптимальным является показатель в промежутке между 2,6 и 3,3 ммоль/л. Этот тип липопротеинов является самым опасным для человека, так как именно этот холестерин может откладываться на стенках сосудов, что в итоге приводит к опасным состояниям, в том числе к смертельному исходу. Поэтому важно обратить особое внимание на уровень ЛПНП в крови.
Если уровень его достигнет 3,9 ммоль/л, это будет свидетельствовать об уже запущенном процессе нарушения жирового (липидного) обмена. Важно предотвратить эту ситуацию. Для этого всем людям старше 35-40 лет рекомендовано проходить данное обследование.
ЛПОНП. Липопротеиды, относящиеся к «плохому» холестерину. Впрочем, в развитии атеросклероза они не играют роли. Имеют только транспортное значение, синтезируясь в печени.
При расшифровке важно обратить внимание на соотношение двух видов липопротеинов – ЛПНП и ЛПВП, это соотношение называют коэффицентом атерогенности. Он не должен быть больше 3. Если он больше этого числа, значит пора бить тревогу, ведь количество «плохого» холестерина превышает количество «хорошего».
Триглицериды. Липиды, несущие структурную и энергетическую функцию. Они содержатся в крови у всех людей. Норма триглицеридов составляет 1,7 ммоль/л. Если показатель меньше указанного числа, значит у человека минимальный сердечно-сосудистый риск. Если уровень триглицеридов больше 1,7 значит риск заболеваний имеется.
Однако, рассматривать значение триглециридов без информации об общем холестерине, ЛПНП и ЛПВП не имеет смысла. Основную информацию предоставляют именно первые три показателя. Если же увеличено количество триглицеридов, то для их уменьшения необходимо заняться понижением содержания «плохого» холестерина в крови. Для снижения уровня триглицеридов (если их содержание более 4 ммоль/л) необходимо исключить алкоголь, жирную пищу, снизить калорийность рациона.
Коэффициент атерогенности (КА) Соотношение «хорошего» и «плохого» холестерина :
• Менее 3 – это риск развития атеросклероза, а также его дальнейших неприятных последствий минимальный.
• От 3 до 4 – неблагоприятный прогноз. Риск умеренный. Необходимо скорректировать свой образ жизни и питание.
• 4 и выше. Выявлены нарушения липидного обмена, причем процесс уже хронический, который требует лечения. Высокий риск развития инсульта, инфаркта. Норма практически всех вышеперечисленных показателей для мужчин и женщин одинакова, отличие состоит лишь в уровне ЛПВП. Для женщин он должен быть равен 1,4 ммоль/л (минимум). Чем выше показатель, тем меньше сердечно-сосудистый риск.
Важно правильно подготовиться к сдаче анализа на холестерин. Иначе есть вероятность получения недостоверного результата, так как липидный состав крови напрямую зависит от образа жизни человека сдающего аннализ.
Кровь из вены сдают натощак, при этом последний прием пищи должен быть не менее чем за 10 часов до процедуры забора крови.В это время разрешается пить минеральную (или обычную) воду без газа.
Для профилактики нарушений липидного обмена важно правильное питание – избыток углеводов, злоупотребление жареной и жирной пищей отрицательно влияют на показатели липидограммы. Сбалансируйте свой рацион. Не нужно искать заклинаний и волшебных зелий, чтобы в норму пришла ваша липидограмма. Цена на правильные продукты питания и посещение спорткомплекса будет значительно ниже, чем если вам придется лечить свой «плохой» холестерин и негативные его последствия Ограничьте в первую очередь употребление жареной пищи, выпечки, животных жиров, сладостей, соленых продуктов. Включайте в свой рацион больше клетчатки (бобовых, овощей, злаковых, фруктов), эти продукты забирают из кишечника излишки желчи, препятствуют ее поступлению в кровь. Как известно, желчь – «дочь холестерина». Питайтесь чаще, но малыми порциями. Так запустится в организме правильный обмен веществ, уйдет лишний вес, снизится уровень холестерина.
Здоровый образ жизни
• Что касается физических нагрузок, начинайте с малого – ежедневные пешие прогулки на небольшие расстояния. Далее можно перейти к скандинавской ходьбе с палками, это позволит тренировать все тело. Очень полезна езда на велосипеде и плавание.
• Выполняйте в домашних условиях тренировки, не забывайте о йоге, она укрепляет не только тело, но и благотворно влияет на психику. Больше двигайтесь, будь то уборка в доме, танцы, работа на участке. Правильное питание в тандеме со спортом эффективно снижает вес.
• Боритесь со стрессами.
• Улыбайтесь чаще, несмотря ни на что
. • Слушайте любимую музыку, занимайтесь медитацией, читайте интересные книги.
• Выплескивайте негативные эмоции.
• Занимайтесь любимыми делами (у каждого они свои).
• Общайтесь с близкими и родными.
• Избавьтесь от вредных привычек.
• Смените обстановку, если чувствуете дискомфорт.
Придерживайтесь этих советов. Измените собственный образ жизни, питание, и вы увидите, как в лучшую сторону начнет меняться здоровье. Все показатели вашей липидограммы придут в норму.
лабораторной диагностики Шишкина Елена Викторовна
Что такое гиперлипопротеинемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 1 год.
Определение болезни. Причины заболевания
Это состояние является частным случаем дислипидемии.
Заболевание может долго протекать без симптомов и выявляться случайно после сдачи анализов. При длительном течении болезни развивается атеросклероз, который приводит к сужению сосудов. Симптомы зависят от того, какие артерии поражены:
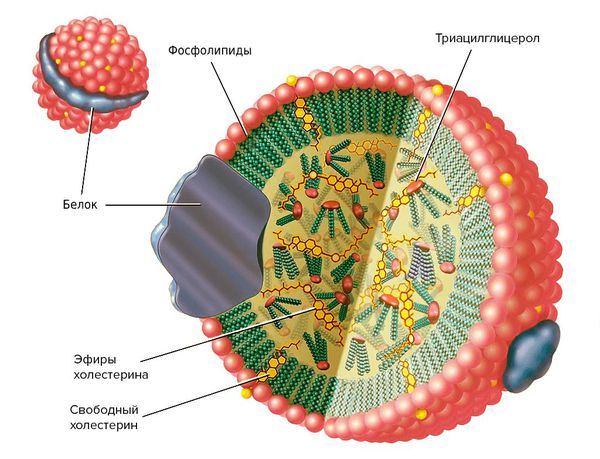
Липопротеины — это растворимые в воде частицы, состоящие из жиров (липидов) и белков (апопротеинов). Они очень важны для организма, поскольку переносят витамины, гормоны и жиры, которые поступают с пищей и синтезируются в печени.
Распространённость
Причины гиперлипопротеинемии
Гиперлипопротеинемии бывают первичными и вторичными. Первичные формы имеют врождённую природу, но встречаются довольно редко: ими страдают 0,25 % населения.
К врождённым гиперлипидемиям относятся:
Вторичные гиперлипопротеинемии обусловлены различными заболеваниями, приёмом некоторых лекарств и неправильным образом жизни.
Наиболее часто заболевание развивается при сахарном диабете, хронической почечной недостаточности, нефротическом синдроме, гипотиреозе, ожирении, желчнокаменной болезни, холестазе, анорексии, частичной или полной потере жировой ткани (липодистрофии), болезнях накопления гликогена, сильном стрессе, сепсисе, беременности, остром гепатите, системной красной волчанке и лимфоме.
Лекарства, которые могут привести к гиперлипопротеинемии:
К развитию гиперлипопротеинемии часто приводит неправильный образ жизни на фоне хронических заболеваний. К неблагоприятным факторам относятся:
Также важно отметить причины, из-за которых снижается уровень ЛПВП. Помимо курения, к ним относятся недостаточное питание и ожирение. Концентрация защитных липопротеинов может уменьшаться при приёме бета-блокаторов и анаболических стероидов.
Уровень общего холестерина может быть выше нормы и у здоровых людей, например при неправильной подготовке к анализу крови и во время беременности.
Гиперлипопротеинемия при беременности
У беременных женщин уровень общего холестерина повышается в 1,5–2 раза. Он резко возрастает в начале II триместра, когда активно формируется плацента. Холестерин — это основа для её клеток, поэтому чем больше срок беременности, тем выше его уровень.
Симптомы гиперлипопротеинемии
Гиперлипопротеинемия может длительное время протекать бессимптомно. Повышенный уровень вредных липидов выявляется при анализах, но клинические симптомы долго не возникают.
При врождённых гиперлипопротеинемиях, вызванных генетическими факторами, симптомы появляются рано. Уровень холестерина при врождённых формах болезни всегда выше 6,5 ммоль/л. Он колеблется от 7 до 13 ммоль/л и выше.
Симптомы первичной гиперлипопротеинемии
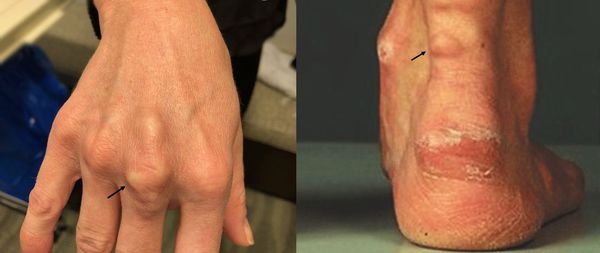
К характерным проявлениям гомозиготной семейной гиперхолестеринемии, при которой человек наследует дефектный ген от обоих родителей, относятся:
При семейной гипертриглицеридемии в крови повышается уровень триглицеридов (до 2,8–8,5 ммоль/л) и липопротеинов очень низкой плотности.
Симптомы вторичной гиперлипопротеинемии
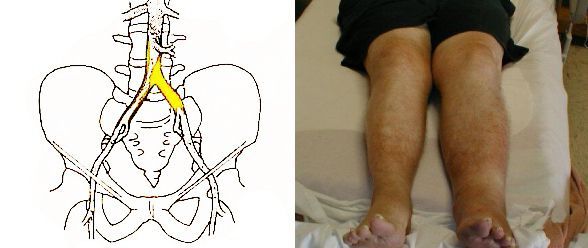
При вторичных гиперлипопротеинемиях симптомы зависят от расположения поражённых атеросклерозом артерий, степени и количества вовлечённых сосудов.
Долгое время уровень вредных липопротеинов растёт, а содержание защитных липопротеинов снижается, но симптомы отсутствуют. Они появляются по мере развития атеросклероза.
К таким признакам относятся:
В зависимости от того, какие артерии повреждены атеросклерозом, возникают следующие симптомы:
Патогенез гиперлипопротеинемии
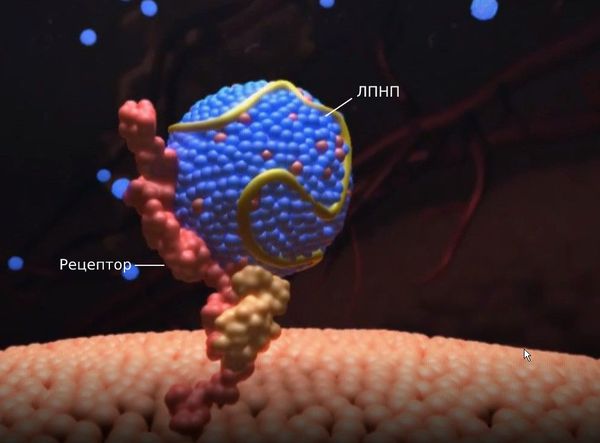
Первичные гиперлипопротеинемии вызваны мутациями в генах, которые ответственны за образование и работу рецепторов к липопротеинам низкой плотности. При гетерозиготной форме семейной гиперхолестеринемии ЛПНП-рецепторы могут быть наполовину полноценными, а при гомозиготной форме — практически полностью отсутствовать. Из-за этого дефекта рецепторы не захватывают липопротеины, они хуже распадаются и не выводятся из организма, поэтому их уровень в крови растёт.
При вторичных гиперлипопротеинемиях повреждается внутренняя оболочка артерий и в неё активно проникают липопротеины.
Липопротеины подразделяются на два вида:
Атерогенность зависит от размеров и физико-химических свойств липопротеиновых частиц.
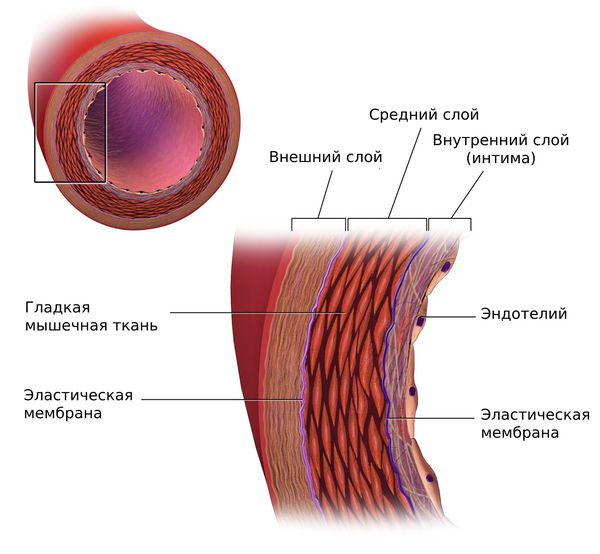
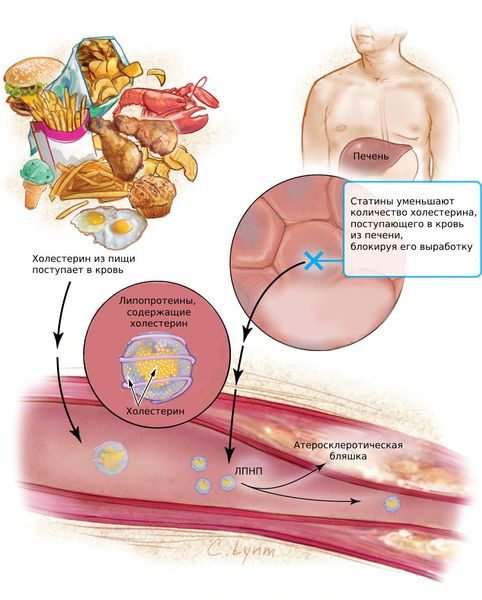
Липопротеины очень низкой плотности и липопротеины низкой плотности (ЛПОНП и ЛПНП) являются атерогенными и проникают во внутреннюю оболочку артерий (интиму) при повреждении эндотелия.
Дисфункцию эндотелия артерий вызывают:
Под влиянием этих факторов эндотелий разрыхляется и истончается. Расширяются щели между клетками, возникает отёк, клетки и волокнистые структуры внутренней оболочки артерий разъединяются, и частицы атерогенных липопротеинов проникают в интиму артерий.
Затем к этим частицам присоединяется глюкоза. Процесс модификации липопротеинов называется гликозилированием, или гликированием. Он особенно интенсивен при сахарном диабете и избытке глюкозы в крови. В результате нарушается взаимодействие ЛПНП с рецепторами клеток, замедляется распад липопротеинов и, следовательно, развивается гиперлипопротеинемия. Гликирование защитных ЛПВП ускоряет их распад.
Второй путь модификации липопротеинов низкой плотности — пероксидация, или перекисное окисление. Это важнейший фактор развития атеросклероза. В организме постоянно образуются свободные радикалы: ионы, атомы или молекулы с одним неспаренным электроном на своей орбите. Поскольку у них есть свободное место для электрона, они стремятся отнять его у других молекул. Так окисляются любые соединения, с которыми они соприкасаются. Пероксидация ЛПНП делает их высокоатерогенными.
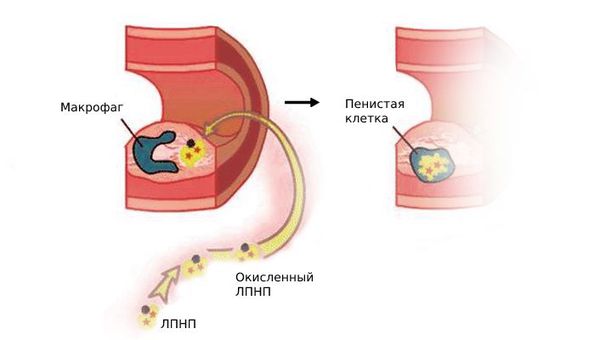
Следующий этап атерогенеза — пропитывание интимы артерий циркулирующими лейкоцитами (моноцитами), которые трансформируются в макрофаги. Они захватывают модифицированные ЛПНП, содержание холестерина в макрофагах быстро нарастает, и они превращаются в пенистые клетки.
Пенистые клетки остаются в интиме артерий и погибают. При этом они выделяют накопленный холестерин, который образует липидные пятна и полоски, а затем атеросклеротические бляшки.
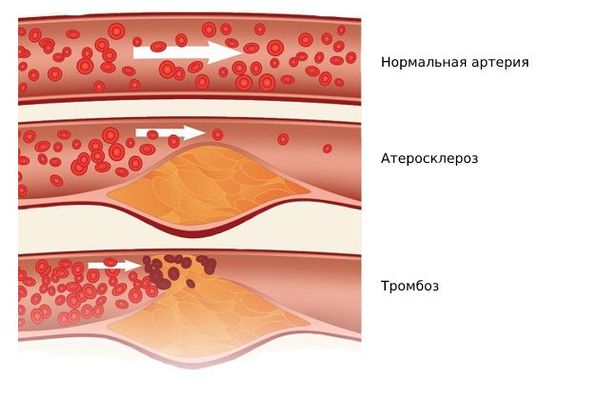
Одним из наиболее серьёзных осложнений атеросклероза является тромбоз в области бляшки — частичная или полная закупорка артерии тромбом. Образованию тромба предшествуют надрывы и разрывы фиброзной покрышки бляшки, а также повреждение эндотелия самой бляшкой. Иногда атеросклеротическая бляшка становится источником эмболий, при которых её оторвавшийся кусочек закупоривает какой-либо сосуд.
Осложнением атеросклеротической бляшки также является атерокальциноз — отложение солей кальция в стенке сосудов.
Классификация и стадии развития гиперлипопротеинемии
Наиболее распространена классификация липопротеинов в зависимости от плотности:
По участию в развитии атеросклероза липопротеины подразделяются на три класса:
Типы гиперлипопротеинемии
Гиперлипопротеинемии подразделяются на следующие типы:
Также широко применяется классификация гиперлипопротеинемий, предложенная Фредриксоном и соавторами в 1967 году:
Осложнения гиперлипопротеинемии
Диагностика гиперлипопротеинемии
Диагностика гиперлипопротеинемий состоит из осмотра, лабораторных исследований и инструментальных методов.
Осмотр
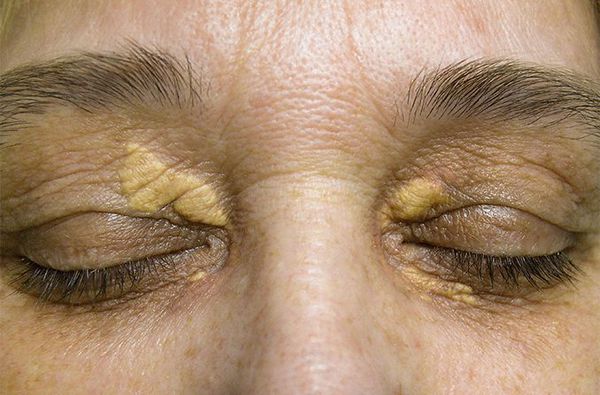
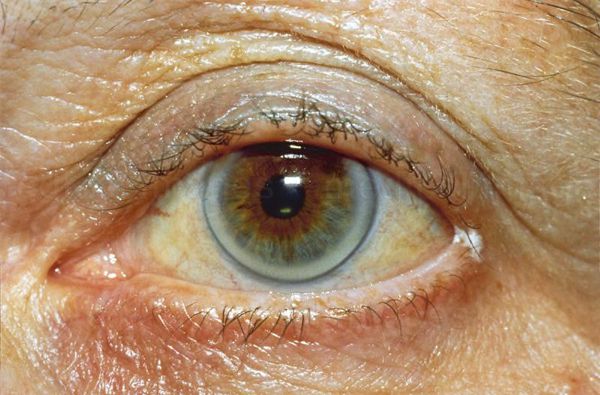
При осмотре врач обращает внимание на признаки, указывающие на нарушение обмена липидов:
Измерение артериального давления
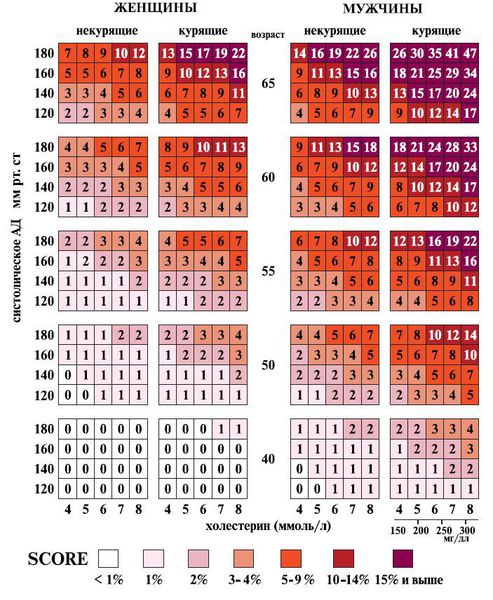
Шкала SCORE — это тест-калькулятор для оценки сердечно-сосудистого риска.
Сердечно-сосудистый риск зависит от сочетания следующих факторов:
По шкале SCORE пациенты попадают в категории низкого, умеренного, высокого и очень высокого риска.
Полученное значение показывает вероятность смерти от сердечно-сосудистого заболевания в ближайшие 10 лет.
Также всем пациентам необходимо проверить состояние печени. Для этого исследуется уровень печёночных ферментов (АСАТ, АЛАТ). Анализ позволяет определить, можно ли назначать статины — препараты для снижения уровня липопротеинов.
Не менее важно проверить состояние щитовидной железы. Для этого исследуется уровень тиреотропного гормона (ТТГ), так как гипотиреоз может быть причиной нарушений липидного обмена и требует коррекции.
Также при гиперлипопротеинемии необходимо определить уровень глюкозы в крови, поскольку сахарный диабет способствует быстрому развитию атеросклероза.
Инструментальные методы диагностики
Для выявления атеросклероза используются:
Лечение гиперлипопротеинемии
Диета
Если у пациента нет симптомов, то лечение начинают со специальной диеты. Коррекция питания позволяет уменьшить уровень холестерина на 5–10 %.
Важно помнить, что холестерин не только поступает извне, но и образуется в организме. Поэтому полностью отказываться от продуктов, содержащих жиры, не стоит.
Медикаментозное лечение
При сердечно-сосудистых заболеваниях, сахарном диабете, хронической болезни почек и высоком риске по шкале SCORE показан приём препаратов, снижающих холестерин. Однако в ряде случаев пациентам даже с умеренным риском может потребоваться медикаментозная терапия. Она поможет уменьшить вероятность развития атеросклероза.
Группы препаратов для лечения гиперлипопротеинемии:
Статины
Статины (Аторвастатин, Розувастатин, Питавастатин) — это наиболее эффективные средства для снижения холестерина. Они блокируют фермент, который участвует в его образовании и тем самым подавляет выработку холестерина в печени. Статины снижают содержание липопротеинов низкой плотности (ЛПНП) и триглицеридов (ТГ).
Статины предотвращают развитие атеросклероза коронарных и церебральных артерий, а при длительном приёме уменьшают размер бляшек в сосудах. Эти препараты необходимы пациентам с гиперлипопротеинемией и атеросклерозом для профилактики инфаркта миокарда и инсульта.
Перед тем, как начать принимать статины, необходимо определить липидный профиль, а также проверить состояние печени по содержанию в крови печёночных ферментов (АСАТ, АЛАТ). Статины применяют в безопасных дозировках до достижения целевых уровней ЛПНП. Дозировка зависит от кардиоваскулярного риска пациента.
Для оценки безопасности и эффективности назначенной дозы через месяц после начала приёма необходимо повторно провести анализы на липидный профиль, АСАТ и АЛАТ. Эффект проявляется в течение первой недели от начала лечения. Через две недели он составляет 90 % от максимального действия. Наибольший эффект достигается к четвёртой неделе и затем остаётся постоянным.
Если целевой уровень ЛПНП достигнут и препарат не влияет отрицательно на печень, то статин в данной дозировке применяют длительно. Липидный профиль, АСАТ и АЛАТ контролируют через каждые 3–6 месяцев. При повышении печёночных ферментов выше трёх норм препарат перестают применять.
Помимо снижения холестерина, статины положительно влияют на состояние внутренней оболочки артерий, стабилизируют атеросклеротические бляшки и улучшают текучесть крови.
Статины обычно хорошо переносятся, но у некоторых пациентов возникают побочные эффекты, например боль в мышцах. Принимать препараты следует под постоянным контролем врача, вовремя корректировать их дозу или использовать в комбинации с другими лекарствами.
Фибраты
Фибраты (Фенофибрат) стимулируют активность фермента липопротеинлипазы и тем самым ускоряют распад липопротеинов. Они снижают не только холестерин, но и триглицериды (ТГ). Это препараты выбора у больных с сахарным диабетом, у которых чаще всего повышены ТГ.
Ингибиторы всасывания холестерина в кишечнике
Секвестранты желчных кислот
Секвестранты (Холестирамин, Колестипол) — ионообменные смолы, которые не дают желчным кислотам всасываться в кишечнике. Истощение запасов этих кислот активирует их синтез из холестерина в печени. Применяются у пациентов с холестазом.
Приём препаратов данной группы часто вызывает побочные эффекты: метеоризм, задержку стула, тошноту, боль или дискомфорт в верхнем отделе живота, что ограничивает их применение.
Моноклональные антитела
N-3 жирные кислоты
Гиполипидемическую терапию важно назначать вовремя, чтобы предотвратить развитие атеросклероза и его осложнений.
Прогноз. Профилактика
При ранней диагностике гиперлипопротеинемии и своевременном снижении уровня атерогенных липопротеинов прогноз благоприятный.
Заболевание может долго протекать без симптомов и выявиться только при профилактическом исследовании, поэтому необходимо регулярно определять липидный профиль. Это поможет избежать атеросклероза и его серьёзных осложнений: инфаркта миокарда, инсульта и т. д.
Если дислипидемия диагностирована при развившемся атеросклерозе, то следует изменить питание и начать медикаментозное лечение. Если удаётся добиться целевых уровней липидов в крови, то прогноз благоприятный. В таком случае сердечно-сосудистый риск значительно снижается. Пациенту необходимо следовать рекомендациям врача и регулярно делать липидограмму.
Прогноз неблагоприятный при значительном повышении уровня липидов в крови, сопутствующих заболеваниях, таких как артериальная гипертензия, сахарный диабет, хроническая болезнь почек и осложнения атеросклероза. Такие пациенты находятся в группах высокого и очень высокого риска с большой смертностью.
Профилактика гиперлипопротеинемии
Цель первичной профилактики — уменьшить влияние возможных причин гиперлипопротеинемии. Для этого нужно правильно питаться, не курить, больше двигаться и по возможности исключить препараты, нарушающие обмен липидов.
Также для профилактики атеросклероза следует: