Конъюнктивит чем лечить комаровский
Конъюнктивит у детей: симптомы и лечение
Конъюнктива – тонкая прозрачная слизистая оболочка, покрывающая внутренние поверхности век и плотно облегающая глазное яблоко (иногда употребляется выразительный термин «конъюнктивальный мешок»). При моргании, во время сна и, вообще, при любом смыкании век глаз полностью охвачен этой оболочкой. Назначение конъюнктивы состоит в секреции естественной «смазки» и ее распределении, – наряду с секретом слезных желез, – по поверхности глаза, прежде всего по переднему защитному роговичному слою. Этим достигается необходимое увлажнение (при длительном непрерывном контакте с кислородом воздуха роговица пересыхала бы) и очищение от мелких частиц, а также минимизируется трение при глазных движениях.
Причины заболевания
Обширная группа воспалительных процессов в конъюнктиве, имеющих существенные различия в причинах, эпидемиологии, динамике, прогнозе и т.д., носит собирательное название «конъюнктивит». В офтальмологической практике используются различные классификации конъюнктивитов, но, как правило, в них подчеркивается этиопатогенетический фактор, т.е. причины и механизмы воспаления, например:
Первые два типа являются наиболее распространенными; вообще, конъюнктивиты считаются самым частым диагнозом в офтальмологии, и особенно – в детской.
Симптомы конъюнктивита у ребенка
Основные жалобы, общие для всех возрастов и разновидностей конъюнктивита, включают покраснение и характерное помутнение глаз, заметную красноту краев век, усиленное истечение слез (в некоторых случаев со слизисто-гнойным экссудатом), жжение, резь, зуд, ощущение инородного тела и другие симптомы. В зависимости от поражающего фактора и типа течения, выраженность симптоматики варьирует от вполне терпимой до мучительной. В возрастном аспекте следует, однако, заметить, что для самых маленьких пациентов попросту не существует «терпимых» симптомов; иначе говоря, при первых признаках воспаления конъюнктивы меры должны быть своевременными и, главное, адекватными.
Учитывая, что конъюнктивит вовсе не так безобиден, как зачастую кажется взрослым, и в ряде случаев чреват опасными осложнениями, наиболее адекватной реакцией родителей является обращение к офтальмологу, наименее – попытка самодеятельной медикаментозной терапии детского конъюнктивита.
Возрастные особенности
Данные о заболеваемости конъюнктивитами во многом противоречивы. Так, некоторые специалисты утверждают, что возрастных различий практически нет, однако в большинстве источников четко показано: дети заболевают конъюнктивитами гораздо чаще работоспособных взрослых, и чаще пожилых людей (которые по ряду причин подвержены не столько острым, сколько хроническим формам).
Достоверно известно также, что различается структура заболеваемости, в частности, инфекционными конъюнктивитами, где у взрослых пациентов преобладающей (в несколько раз) причиной является аденовирусная инфекция. Среди детей же бактериальные и вирусные конъюнктивиты распространяются одинаково «охотно» – и очень быстро. Объясняется это высокой контагиозностью и вирулентностью возбудителей (аденовирусов, кокков, синегнойной палочки и т.п.), то сеть, попросту говоря, заразностью подобных инфекций и вероятностью того, что при попадании в организм возбудитель вызовет заболевание.
Учитывая особенности детских коллективов в дошкольных и школьных учреждениях, неполную сформированность иммунитета и санитарно-гигиенических автоматизмов, а также основные пути заражения (вирусная инфекция передается воздушно-капельным путем, бактериальная через грязные руки, общие полотенца, подушки и т.д.), – нет ничего удивительного в том, что детский инфекционный конъюнктивит почти всегда приобретает характер эпидемической вспышки. Поэтому остро заболевшего ребенка рекомендуют как можно скорее изолировать и, если есть такая возможность, несколько дней «подержать дома» – пока иммунная система и/или назначенное лечение не ликвидируют инфекцию.
Кроме того, существует еще один специфически детский механизм заражения, причем самыми опасными и легко хронифицирующимися урогенитальными инфекциями (гонококки, хламидии и т.п.), патогенными также в отношении конъюнктивы: инфицирование от матери во время родов. Именно поэтому игнорировать направления на мазки и анализы в период беременности, а также пренебрегать необходимостью лечения такого рода инфекций, – преступно.
Лечение конъюнктивита у детей
Очевидно, что лечение конъюнктивита определяется теми факторами, которые его вызвали. Установить эти причины – прерогатива врача, и не стоит в этом случае строить догадки, напр., «В позапрошлом году был диатез, значит, и конъюнктивит аллергический». В качестве доврачебной помощи допускаются промывания глаз отварами с асептическими и успокаивающими свойствами (ромашка, шалфей, обычная чайная заварка), специальными растворами фурацилина или борной кислоты.
Любые повязки на глаз противопоказаны: если конъюнктивит бактериальный, повязка будет способствовать накоплению кишащих возбудителем слизисто-гнойных выделений, которые затем подсыхают, склеивают веки, вызывают дополнительное раздражение, инфицируют второй глаз (если воспаление началось на одном). Следует помнить о важности соблюдения правил асептики, выдать ребенку индивидуальное постельное белье, полотенце и т.д. Пипетка, если она понадобится, должна быть со скругленными краями – во избежание даже случайной травматизации.
Дальнейшее лечение будет назначено врачом, как говорится, по показаниям.
Капли и мази для глаз
При аллергических конъюнктивитах применяются антигистаминные средства (капли), в более тяжелых случаях могут потребоваться гормонсодержащие противовоспалительные мази. При бактериальном конъюнктивите основным терапевтическим средством являются антибиотики, в т.ч. в форме глазных мазей (при выраженном воспалении и гнойном компоненте). При вирусном необходима иммуностимуляция; с этой целью назначаются капли на основе человеческого интерферона, либо препараты, способствующие выработке собственного интерферона. Кроме того, в качестве симптоматического лечения, – в зависимости от конкретной клинической картины, – могут быть рекомендованы дополнительные увлажняющие, десенсибилизирующие, противовоспалительные средства, препараты на основе нитрата серебра и т.п.
Следует помнить, что медикаментозные назначения офтальмолога категорически нельзя модифицировать, – «дополнять», «улучшать», «корректировать дозы», – и отменять по своему собственному разумению: это чревато рецидивами и формированием лекарственно-резистентных штаммов; к тому же некоторые виды конъюнктивитов (например, грибковые) требуют значительно более длительного и упорного лечения, чем, например, аденовирусные (с которыми иммунная система зачастую может за несколько дней справиться самостоятельно, без какого-либо лечения).
Торговые названия каких-либо лекарств здесь пропущены умышленно. Во-первых, чтобы исключить иллюзию «простоты» и соблазн самолечения конъюнктивита: многие препараты детям ПРОТИВОПОКАЗАНЫ! Во-вторых, потому, что большинство практикуемых сегодня средств обладают широким спектром и комбинированным характером действия. Они могут назначаться в рамках лечебного курса при конъюнктивитах разного типа, что отнюдь не означает врачебную ошибку или некомпетентность.
В заключение следует повторить: при вовлечении в воспалительный процесс смежных тканей или структур глазного дна «банальный» конъюнктивит может привести к тяжелым последствиям для зрения в целом. Если ваш ребенок подвержен частым конъюнктивитам, или же есть основания подозревать хроническую форму, – обратите на это самое серьезное внимание. Возможно, понадобится тщательное всестороннее обследование, лабораторные анализы, инструментальная диагностика, аллергопробы, консультации смежных специалистов, решительные меры по изменению, например, рациона питания или даже региона проживания – однако в любом случае это будет на порядки разумнее, чем рисковать зрением собственного ребенка.
5.6. Конъюнктивит
Взаимосвязь конъюнктивитов и ОРЗ обусловлена прежде всего тем, что и слизистая оболочка верхних дыхательных путей, и слизистая оболочка глаза подвержены влиянию одних и тех же факторов. Говоря другими словами, многие вирусы и бактерии способны размножаться и на конъюнктиве глаза, и в дыхательных путях, а некое вещество, обуславливающее возникновение аллергического насморка, вполне может провоцировать одновременное развитие аллергического конъюнктивита.
Как мы уже писали, глаза связаны с полостью носа анатомически, посредством носослезного протока. Применительно к механизму возникновения болезней связь эта двухсторонняя: в том смысле, что, во-первых, воспалительный процесс со слизистой оболочки носа легко может переходить на слизистую оболочку глаза, а во-вторых, именно конъюнктива является местом внедрения в организм человека множества вирусов.
Основные симптомы конъюнктивита:
Перечисленные симптомы — в разнообразных комбинациях и в разной степени выраженности — могут иметь место при любом конъюнктивите — вирусном, бактериальном, аллергическом. Существуют, разумеется, определенные закономерности. Так, например, боль сильнее всего выражена при бактериальном конъюнктивите, а зуд — при аллергическом, вирусные и бактериальные конъюнктивиты могут быть односторонними, а при аллергическом — практически всегда поражаются оба глаза, при бактериальном конъюнктивите ресницы склеиваются часто, а при вирусном — редко и т. д. и т. п.
Отличить один вид конъюнктивита от другого не всегда легко, но без ответа на вопрос — какой это конъюнктивит: вирусный, бактериальный или аллергический? — адекватное лечение невозможно, поскольку используются принципиально различные по механизму действия препараты. Задача эта вполне решаемая, но решаемая врачом.
Доктор Комаровский о лечении конъюнктивита у детей

При заболевании могут возникнуть различной консистенции и цвета выделения из глаз, покраснение слизистой. Беспокоит светобоязнь, болевые ощущения, раздражение, дискомфорт. Еще один признак воспаления слизистой глаза – слипшиеся веки после сна из-за гнойных выделений. Для терапии необходимо диагностировать форму заболевания. Немаловажно знать факторы, когда обращаться к врачу.
Доктор Комаровский подчеркивает, что родителям недопустимо брать на себя ответственность за самолечение болезни у новорожденных, грудных детей до года.
Симптомы детского конъюнктивита
Болезнь практически всегда заразна, поэтому возникает массово на детской площадке, в младших классах школы или дошкольных учреждениях. Также это связано с возможным трением глаз грязными руками, ослабленным иммунитетом.
Независимо от формы заболевания характерны одинаковые симптомы:
В зависимости от разновидности конъюнктивита могут проявляться иные дополнительные симптомы.
Как выявить форму конъюнктивита у детей

Воспаление может произойти при родах из-за гонококка или хламидий. В этом случае глазки закисают в роддоме, врачи своевременно обращают внимание, промывают и лечат.
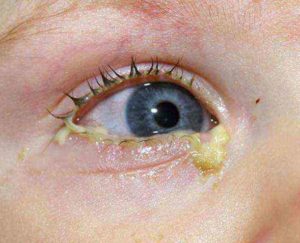
При разных типах конъюнктивита может различаться цвет выделений из глаз. При бактериальной разновидности они появляются при проникновении инфекции в орган зрения, имеют желтоватый или зеленоватый цвет. При вирусном, аллергическом воспалении выделения прозрачные.
Когда нужно обратиться к врачу
Для назначения адекватного лечения необходимо обратиться к педиатру. При осложненных формах заболевания может понадобиться детский офтальмолог.
Они направлены на разных возбудителей, эффективны при определенной форме конъюнктивита. Глазных капель или мазей, помогающих от любой разновидности заболевания, не существует.
Обязательное обращение к специалисту требуется в случае появления:
Лечение по методу Комаровского
Для лечения воспаления нужно своевременно обратиться к педиатру. В зависимости от разновидности воспаления применяется то или иное лечение.
При вирусной инфекции часто лечения не требуется. За 5-7 дней вырабатывается иммунитет, конъюнктивит проходит за 7-14 дней. Исключение – герпетическая, аденовирусная инфекция, проявляющаяся покраснением горла, повышением температуры. При игнорировании симптомов, отсутствии раннего диагностирования, терапии происходит поражение глубоких структур глаза, например, кератоконъюнктивит, развиваются осложнения.
Для лечения вирусной и бактериальной инфекции промывать глаза раствором натрия хлорида, продающимся в аптечных организациях. Можно приготовить самостоятельно, растворив в литре кипяченой воды 1 ч. л. пищевой соли. Разрешается с этой целью применять чайную заварку и отвар ромашки. Запрещено использовать народные средства, в том числе примочки с мочой.
Если вирусный конъюнктивит возник на фоне ОРЗ или ОРВИ, требуется лечение основного заболевания – прием жаропонижающих, противовоспалительных средств. При присоединении бактериальной инфекции – антибиотиков.
При аллергическом воспалении главное – определить, устранить аллерген. Например, шерсть животных, домашнюю пыль, стиральный порошок, пыльцу растений, нового плюшевого медведя из Китая. Из медикаментов могут назначаться гормональные (кортикостероиды), антигистаминные средства негормонального типа в каплях, таблетках. Первые быстро снимают симптомы, устраняют заболевания. Эффект от вторых лекарств наступает через 3-4 дня после начала применения.
О домашнем лечении
Доктор Комаровский крайне отрицательно относится к самостоятельному диагностированию, лечению воспаления, применению народных методов. Он не рекомендует заниматься самолечением.
При бактериальной форме можно промывать антисептическим раствором ромашки, физиологическим раствором. При воспалении из-за вирусов можно использовать любой раствор – ромашку, чайную заварку, натрия хлорид. Промывание помогает удалить корочки, не воздействует на возбудителя.
Если через 2 дня после начала лечения нет улучшений, диагноз поставлен неправильно. Следует посетить педиатра.
При конъюнктивите не запрещено купать ребенка. При этом важно следить, чтобы вода, химические соединения (пена для ванн, шампунь, мыло) не попали в глаза. Если это случилось, следует промыть физиологическим солевым раствором или кипяченой водой.
Запрещено во время болезни посещение сауны, бани, открытых водоемов, бассейнов.
Рекомендации доктора Комаровского

Данные рекомендации доктора Комаровского направлены на предотвращение вирусного, бактериального конъюнктивита. Для профилактики аллергического типа также немаловажно состояние иммунной системы, соблюдение гигиены глаз.
Полезное видео
Информация для родителей от доктора Комаровского, можно ли ребенка водить в сад с конъюнктивитом.
Евгений Олегович о смешанной форме заболевания – бактериальный конъюнктивит часто сочетается с отитом.
Бактериальный конъюнктивит
Бактериальный конъюнктивит распространен во всем мире и является одним из наиболее частых инфекционных заболеваний глаз.
В раннем возрасте конъюнктива глаз заселяется микробной флорой. Есть исследования, которые свидетельствуют о том, что дети нормальную микрофлору приобретают после рождения, а не в результате прохождения через родовой канал. Баланс между хозяином, нормальной флорой и патогенными микроорганизмами поддерживается местным и приобретенным иммунитетом.
Особенности анатомического строения глаза и его придатков обуславливают местные (неспецифические) механизмы защиты. Во время мигания слеза, омывая глаза, вытекает через слезоносовой канал, очищая тем самым конъюнктивальную полость от микроорганизмов и продуктов их жизнедеятельности, а также от внешнего загрязнения. Целостность эпителия роговицы, клетки которого очень плотно прилегают друг к другу, представляет собой прекрасный защитный барьер для микробной инвазии. Очень немногие бактерии могут преодолеть его.
Приобретенные (специфические) механизмы защиты, представлены как клеточным, так и гуморальным компонентами иммунной системы, которые присутствуют в богатой сосудами конъюнктиве и в слезе. К природным антимикробным компонентам слезы относятся, в основном иммуноглобулины — секреторный иммуноглобулин А (IgA) и др. Дополняют их лизоцим, лактоферрин, бетализин. Кроме того, бактериальная флора, которая стала родной (нормальной) для конъюнктивы, выделяет продукты метаболизма и другие факторы, которые отрицательно влияют на выживание большинства патогенных микроорганизмов и, тем самым, помогает противостоять инфекции.
Основными факторами риска в угнетении защитных механизмов глаза являются:
Распространенность бактериального конъюнктивита установить сложно, потому что из-за клинических особенностей, отмечается редкое обращение к специалистам. Частота, причины, распространение и длительность течения зависит от возраста, климатических, социальных, гигиенических условий и сопутствующих эпидемий. Возраст является важным фактором, потому что дети, взрослые и пожилые люди подвержены заражению разных микроорганизмов. Во время исследования детей оказалось, что Staphylococcus, Corynebacteria, и альфа-гемолитичексий Streptococcus чаще обнаруживались при воспалительных заболевания век, H. influenzae, S. pneumoniae, Moraxella выделяются из конъюнктивы. У взрослых и пожилых людей преобладает Staphylococcus.
Некоторые бактерии активизируются в периоды, когда высока частота инфекций верхних дыхательных путей, другие распространены в определенных климатических условиях. Есть микроорганизмы, которые вызывают характерную клиническую картину, что может помочь в выборе тактики лечения. Однако, как правило, клиническая картина гнойного конъюнктивита неспецифична.
Выраженность проявлений и тяжесть конъюнктивита определяются патогенностью, вирулентностью, инвазивностью и токсигенностью микроорганизмов. Независимо от этих характеристик патогенез конъюнктивита одинаковый: гиперемия, сосудистый застой, ограниченная экссудация, выпот жидкости из сосудов. Интенсивность этих реакций также зависит и от состояния организма хозяина. Клинические проявления: покраснение глаз, слизистое, слизисто-гнойное или гнойное отделяемое, хемоз конъюнктивы, утолщение переходной складки век, появление сосочков конъюнктивы век.
Некоторые вирулентные микроорганизмы вовлекают в процесс веки, вызывая их отек. Есть бактерии, которые вызывают мембранозные и псевдомебранозные конъюнктивиты. Пленка состоит из фибрина, воспалительных клеток и других элементов. При истинных (дифтерийных) пленках фибрин проникает в эпителиальный слой конъюнктивы, что является причиной кровоизлияний при удалении фибринозной пленки. Псевдомембраны отделяются, не повреждая клетки эпителия. Есть микроорганизмы, которые вызывают фолликулярную реакцию. Это характерно для хламидийной или вирусной инфекций. Фолликулярная реакция представляет собой лимфопролиферацию на бактериальные антигены в конъюнктиве век. На некоторых возбудителей конъюнктивита реагируют предушные лимфоузлы.
Выделение микроорганизмов и определение чувствительности к антибиотикам может быть полезно, однако, большинство форм конъюнктивита хорошо поддаются эмпирическому лечению. Аргументом против эмпирического использования антибиотиками широкого спектра действия является, развитие токсических и аллергических реакций. Кроме того, это может вызвать возникновение устойчивых штаммов и создаст сложность в подборе другого антибактериального препарата, что отдаляет процесс выздоровления.
В качестве дополнительного метода исследования, можно использовать метод Грама и окрашивание по Гимзе. Исследуя соскобы конъюнктивы у детей методом Грама, удалось установить возбудителя в 51 из 55 случаев, а по методу Гимзе в 81 из 84. Методом Гимзе в соскобе можно обнаружить нейтрофилез, характерный для бактериальной инфекции, лимфоцитоз – вирусная инфекция, характерные базофильные включения – хламидийная инфекция, эозинофилы – аллергический конъюнктивит.
Вместе с тем, следует учитывать, что данные бактериологического исследования могут не коррелировать с клинической симптоматикой, и антибиотики широкого спектра действия in vitro могут не перекрывать обнаруженную микрофлору.
Есть исследования, которые установили чувствительность штаммов к антибиотикам: хлорамфеникол, бацитроцим/полимиксин В, офлоксацин, ципрофлоксацин, триметоприм/полимиксин, норфлоксацин, гентамицин, бацитромицим, триметоприм, тобрамицин, неомицин, эритромицин, полимиксин В.
Лечение острого гнойного конъюнктивита состоит в назначении актуальных антимикробных препаратов. Выбор препарата должен основываться на бактериологическом исследовании, если таковое имеется. Если лечение основано на клинических проявлениях и используются антибиотики широкого спектра действия, то лечение должно быть прекращено после исчезновения симптомов. Стрептококковый конъюнктивит требует назначение пенициллина или эритромицина. Дифтерийный конъюнктивит требует специфического системного лечения. Чрезвычайно остро развивается и протекает гонококковый конъюнктивит, который требует активного местного и системного назначения антибиотиков.
Фторхинолоны и ванкомицин должны быть зарезервированы для резистентных форм конъюнктивитов, язвы роговицы.
При некоторых формах хронических и угловых конъюнктивитов, может быть эффективна комбинация антибиотика и стероида. Несмотря на возможность осложнений от длительного использования гормонов установлено, что использование комбинированных препаратов более эффективно, нежели только стероида. Тем не менее, риск развития осложнений после использования этих препаратов остается достаточно высоким. Кроме того, нет места стероидам при лечении острого и гиперострого конъюнктивитов.
В целом, лечение антибиотиками должно быть специфическим, длительность использования должна ограничиваться воспалительным процессом, что составляет 5-7 дней. В случае отсутствия клинического эффекта, лечение должно быть прекращено в течение 2-3 дней. Кроме того, важное место в лечении конъюнктивита имеет промывание конъюнктивы и век (гигиена глаз).
Перевод с англ. и адаптация Комаровская Е.А.
опубликовано 28/10/2013 20:19
обновлено 26/08/2016
— Офтальмология
Конъюнктивиты у детей
Евгения Васильевна Голубева,
зам.главного врача ОПТИК СИТИ,
детский офтальмолог
Конъюнктива – это наружная соединительная оболочка глазного яблока, которая выполняет защитную, барьерную, увлажняющую, питательную функции. Конъюнктива покрывает видимую белочную оболочку и выстилает внутреннюю поверхность век. Детская конъюнктива очень тонка и нежна. Чувствительность ее еще не высока, поэтому маленькие дети часто не жалуются на боль в глазах и есть опасность «пропустить» развитие инфекции, не заметить ее ранних признаков, а значит, не начать своевременное лечение.
Конъюнктивиты – это большая группа воспалительных заболеваний глазного яблока, имеющая инфекционное или аллергическое происхождение.
Начало заболевания бывает острым, появляется покраснение глаз, отек, боль в глазах. Дети старшего возраста жалуются на чувство инородного тела, «песка» в глазах. После сна слипаются веки, появляется отделяемое из глаза, на ресницах засыхают корочки. Утром ребенку трудно открыть глаза, что часто пугает и детей и их родителей. Ребенок младшего возраста становится раздражительным, плохо спит, трет глаза, отказывается от еды. В некоторых случаях может подняться температура.
По виду возбудителя, который вызывает конъюнктивит, можно выделить группы, объединенные общими характерными признаками:
Вирусные коньюнктивиты
Причиной являются вирусы, поэтому заразиться ребенок может воздушно-капельным путем. Распространяется такой конъюнктивит очень быстро, особенно в детских коллективах. Да и дома, вирусной инфекцией может переболеть вся семья. Начало острое, часто заболевает сначала один глаз, затем присоединяется второй. Появляется жидкое водянистое отделяемое (глаза «текут», говорят пациенты). Глаз становится красным, отекает, болит. У ребенка поднимается температура, что бывает на фоне катаральных (простудных) явлений.
Конъюнктивит на фоне детских инфекций:
Бактериальные конъюнктивиты
При попадании в глаз микроорганизмов возникают бактериальные конъюнктивиты. Ребенок может заразиться через грязные руки, игрушки, предметы обихода. Даже мелкие соринки, пыль, песок проникшие в конъюнктивальную полость, могут вызвать микроскопические травмы конъюнктивы. В них-то и попадают бактерии, вызывающие заболевание.
Начало бывает как острым, в случае травмы глаза, так и постепенным, Покрасневшим может быть один глаз или сразу оба, иногда второй глаз вовлекается в инфекционный процесс при несоблюдении правил гигиены. Появляется чувство «песка» в глазах, отек, вязкое желто-зеленое отделяемое, по утрам веки склеены и на ресничках засыхают желтоватые корочки.
Нередко воспалительные заболевания уха (отиты), носа (риниты) и придаточных пазух (гайморит, этмоидит) могут приводить к распространению инфекции на глаза. У детей младшего возраста, испытывающих трудности с освобождением носовых ходов от скапливающегося отделяемого, возникает заброс содержимого носа в глаз через носослезный канал. Поэтому педиатры рекомендуют освобождать носовые ходы ребенку без «сморкательных» действий и обязательно проводить ежедневный туалет глаз заболевшему ребенку для профилактики распространения инфекции.
Грибковые коньюнктивиты
Грибковые коньюнктивиты развиваются реже других форм, часто как осложнение при грибковой инфекции век и кожи вокруг глаз, при иммунодефицитных состояниях. Характеризуется тяжелым течением с вовлечением глубоких сред глаза и плохо поддается лечению.
Аллергические коньюнктивиты
Причиной является действие всевозможных аллергенов, все больше и больше окружающих нас и наших детей. К аллергенам можно отнести домашнюю пыль и шерсть животных, сигаретный дым, бытовую химию и лекарственные препараты, продукты питания, пыльцу растений в весеннее-летний период. Отдельный вид аллергической реакции развивается при инфекционных заболеваниях, когда организм отвечает аллергией на проникновение инфекционного агента.
Заболевание имеет двусторонний характер, развивается остро или постепенно, часто встречаются хронические формы, текущие длительное время и плохо поддающиеся лечению. Основным проявлением является отек, сильный зуд, жжение. Отек часто распространяется и на кожу век.
Острый лекарственный конъюнктивит развивается в среднем в течение 6 часов после введения лекарственного средства, проявляется резким нарастанием отека слизистой, сильным зудом, жжением. При длительном использовании лекарств также может развиваться аллергический процесс, но он имеет подострое течение, часто с развитием сухости слизистой, чувством «засоренности» глаз, непостоянным зудом.
При весеннем аллергическом конъюнктивите, так называемом весеннем катаре, выходя на яркое солнышко, дети жалуются на светобоязнь и слезотечение. Это связано с повышенной чувствительностью организма к УФ лучам.
Конъюнктивиты новорожденных
Отдельно нужно обратить внимание на гонококковые и хламидийные коньюнктивиты, развивающиеся у новорожденных детей. Заражение происходит при прохождении через родовые пути матерей, страдающих гонореей или хламидиозом.
Хламидийный конъюнктивит (паратрахома) развивается на 5-12 сутки жизни ребенка, проявляется острым началом, слизистым или гнойным отделяемым, возникает часто на фоне врожденных пневмоний.
В настоящее время все женщины должны проходить обязательное обследование в женской консультации и при выявлении инфицирования активно лечить заболевание. Всем новорожденным детям проводят профилактический туалет глаз с использованием раствора борной кислоты и закапывают 1% раствор нитрата серебра.
Такие коньюнктивиты новорожденных, как гоннобленнорея и паратрахома лечатся сначала в родильных домах, а в тяжелых случаях, ребенка могут перевести в специализированное отделение для проведения дальнейшего лечения.
Диагностика
Распознать конъюнктивит у ребенка может каждый родитель, воспитатель или учитель. Важно своевременно принять меры по уточнению диагноза для правильного выбора лекарственной терапии. Быстрое распространение конъюнктивита в коллективе диктует необходимость изоляции заболевшего ребенка и проведения мер по обработке предметов обихода, которыми пользовался ребенок.
Поставить диагноз конъюнктивита может только квалифицированный врач-офтальмолог на основании жалоб, клинической картины, инструментального обследования и лабораторных методов диагностики. Для выделения возбудителя и определения его чувствительности к лекарственным препаратам проводят посев отделяемого из глаза. Анализ крови позволит определить наличие аллергической предрасположенности у ребенка. Кожные пробы и иммунологическое исследование позволяет выявить аллергены, к которым у ребенка есть аллергия.
Но еще до обращения к врачу родители должны знать, как помочь ребенку, как облегчить его состояние. Важно уметь оказать первую помощь ребенку при попадании в глаз песка, грязи, пыли. Эти мероприятия могут предотвратить развитие бактериального конъюнктивита у ребенка. Важно знать меры профилактики и ухода за глазами ребенка во время вирусных инфекционных заболеваний.
Общие принципы лечения конъюнктивитов у детей:
Туалет глаз необходимо проводить ватными тампонами с использованием настоя ромашки, крепкого чая, фурациллина или раствора борной кислоты. Каждый глаз обрабатывается отдельно в направлении от наружного угла глаз к внутреннему. Необходимо следить за тем, чтобы отделяемое из одного глаза не попало в другой. Целью обработки является удаление выделений из глаза и предотвращение распространения инфекции. Засохшие корочки нужно удалять очень аккуратно, сначала наложив примочку на несколько минут, чтобы корочки стали мягче и не травмировали края век. Проводить очистку следует несколько раз в день в зависимости от интенсивности выделений и тяжести состояния глаз. В среднем рекомендуемая частота процедур от 6-8 раз в день в начале заболевания до 3-4 раза в день при стихании процесса
При бактериальных конъюнктивитах начинают лечение с закапывания антибактериальных капель. До получения результатов посева с чувствительностью к различным препаратам обычно назначают антибиотики широкого спектра действия. Пока возбудитель неизвестен используют 0,01% раствор Мирамистина, 20% раствор Сульфацил-натрия, 0,25% раствор Левомицетина.
При подозрении на вирусный конъюнктивит рекомендуется использовать противовирусные препараты. Издавна применяют раствор Интерферона лейкоцитарного человеческого по 4000Ед/мл или Полудана каждые 2 часа. В виде мазей рекомендуется использовать, например, 0,25% Оксолиновую мазь. В этом случае антибиотики не только не дают эффекта, но и могут ухудшить состояние глаз, вызвав аллергическую реакцию. Их назначают только в случае присоединения вторичной бактериальной инфекции.
После уточнения причины и получения результатов посева врач может изменить лечение, назначив те лекарственные средства, к которым чувствителен данный возбудитель. Арсенал таких средств в настоящее время достаточно велик.
Выявление аллергии требует всестороннего обследования ребенка, включающего общие анализы крови, иммунологические исследования, выявление дисбактериоза, хронических очагов инфекции, паразитарных инвазий. В случае появления у ребенка аллергического конъюнктивита следует провести кожные аллергические пробы, которые позволят определить, какой аллерген вызывает у ребенка реакцию. Лучший способ лечения аллергий – исключение контакта пациента с аллергеном.
Детям с повышенной чувствительностью к УФ лучам следует использовать солнцезащитные очки, сократить время пребывания на ярком солнце, ограничить время воздействия прямыми солнечными лучами. В весеннее-летнее время применяют десенсибилизирующие препараты 2% раствор Лекролин, 0,1% раствор Аломид. На ночь можно закладывать мазь, например, Гидрокортизон 0,5%. Препараты, содержащие гормональные компоненты применяют с большой осторожностью, так как они снижают сопротивляемость к инфекции, вызывают привыкание и могут привести к ухудшению состояния в случае резкой отмены лечения. Для снижения риска присоединения вторичной инфекции желательно использовать комбинированные препараты, например, Максидекс. Учитывая высокий риск побочных эффектов, лечение глюкокортикоидными средствами проводится строго по назначению врача.
Наиболее эффективным способом лечения поллинозов является проведение специфической гипосенсибилизации. В период полного отсутствия проявлений заболевания пациенту предлагается провести введение пыльцевых аллергенов в низких дозах. Это позволяет «подготовить» организм к следующей «встрече» с аллергеном. В период обострения используют антигистаминные средства местного и общего действия. Начинать терапию необходимо не менее чем за 2 недели до начала цветения предполагаемого аллергена, продолжать весь период цветения и еще, как минимум 2 недели после окончания цветения.
В случае развития острой лекарственной аллергии следует немедленно отменить лекарственный препарат, вызвавший реакцию. Назначаются противоотечные и десенсибилизирующие средства (тавегил, кларитин) В тяжелых случаях в глаза закапываются кортикостероидные растворы.
Если все же с малышом случилась беда, и он заболел конъюнктивитом, обязательно проконсультируйтесь с врачом. Выполняйте назначения и обратитесь за повторной консультацией для того, чтобы быть уверенным, что заболевание прошло бесследно!