Коронарное шунтирование что это
Аортокоронарное шунтирование (АКШ)
Аортокоронарное шунтирование (АКШ)
Сердце – один из важнейших органов в теле человека. Жизнь без него попросту невозможна. Благодаря этой сильной мышце кровь перекачивается по артериям и венам, доставляя к другим органам полезные вещества, кислород. Само сердце снабжается кислородом и другими важными веществами через кровь, поступающую через две главных артерии, называемых коронарными.
Неправильный образ жизни, стрессы, курение и ряд других факторов могут привести к развитию атеросклероза. Из-за него коронарные артерии сужаются, проходимость по ним крови становится меньше. Из-за недостатка поступления крови, богатой кислородом, у человека может развиться инфаркт миокарда – заболевание, опасное для жизни. Избежать этой патологии можно, выполнив аортокоронарное шунтирование (АКШ).
Суть метода АКШ, его общее описание
Аортокоронарное шунтирование, также известное под названием коронарного шунтирования – операция, которая позволяет восстановить адекватное кровоснабжение сердечной мышцы в том случае, если проходимость коронарных сосудов по какой-либо причине нарушается. Добиться восстановления кровотока удается за счет искусственных шунтов – путей обхода, по которым кровь поступает к нужным областям в обход пораженных артерий.
Для создания шунта врач может применить часть вены, расположенной в голени или часть лучевой артерии.
Основные показания к АКШ
АКШ – процедура, выполняемая по строгим показаниям. В первую очередь ее проводят в том случае, если у пациента обнаружено неблагоприятное в прогностическом плане поражение коронарного русла. Сюда относят сужение просвета коронарных артерий на 50% и более, считающиеся гемодинамически значимыми.
Также аортокоронарное шунтирование показано в следующих случаях:
АКШ также является методом выбора для тех пациентов, которым по какой-либо причине невозможно выполнить стентирование.
Подготовка пациента к операции АКШ
Перед тем, как направить пациента на операцию, врач проводит ряд обследований. Среди них стандартные анализы на инфекции, флюорография, общие анализы мочи и крови, УЗИ органов брюшной полости, ЭКГ и Эхо-КГ.
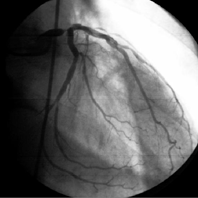
Обязательное предоперационное исследование – коронарография. Метод обладает высокой точностью в диагностике ишемической болезни сердца. С его помощью уточняют состояние коронарных артерий, подтверждают или снимают диагноз ИБС, определяют локализацию патологического процесса, а также выбирают дальнейшую тактику.
Коронарографию рекомендуется выполнять в следующих случаях:
Техника выполнения АКШ, основные виды, сроки операции
Операция АКШ может проводиться как на работающем сердце, деятельность которого поддерживается с помощью специального аппарата, так и при остановленном сердце. Во втором случае кровь насыщается кислородом через специальную систему «сердце-легкие».
Сегодня хирурги в 99% случаев отдают предпочтение операции на работающем сердце, так как это позволяет избежать повреждений аорты и главного кровеносного сосуда. Также операция на работающем сердце помогает избежать осложнений, таких как эмболический инсульт, например.
Введение торакоспокпической разновидности АКШ позволило снизить вероятность развития таких осложнений, как:
Аортокоронарное шунтирование требует высокой степени концентрации, как от хирурга, так и от команды, ассистирующей ему на операции. Все вмешательство может занять от 3 до 6 часов, в зависимости от сложности случая.
Результативность АКШ, долгосрочный результат, риски
Результативность аортокоронарного шунтирования зависит от того, насколько коронарные сосуды пациента были поражены патологией на момент принятия решения об операции. Если процент поражения маленький, есть шанс вернуться к полноценной жизни без серьезных ограничений. Объясняется это просто: ишемизированная часть миокарда начинает постоянно получать кровь, насыщенную кислородом. Как следствие, исчезают симптомы, приступы стенокардии сходят на «нет».
В отдаленной перспективе своевременно выполненное АКШ позволяет:
Срок службы шунта, установленного в области коронарных сосудов, составляет около 10 лет. После этого периода чаще всего требуется повторная операция для его замены из-за износа. Чтобы увеличить длительность службы шунта, рекомендуется тщательно соблюдать рекомендации врача в реабилитационный период и в дальнейшей жизни, регулярно проходить обследования.
Средняя цена в мире на АКШ
Аортокоронарное шунтирование – операция, требующая высокой квалификации хирурга, использования современного оборудования. Из-за этого цена на вмешательство довольно высока.
В клиниках Москвы, например, стоимость колеблется от 200 тыс. рублей до 1 млн. рублей. Цена будет меняться в зависимости от наличия сопутствующих патологий у пациента, количества шунтов, уровни клиники и уровня специалиста, который будет проводить операцию. В Израиле, для сравнения, цена АКШ составит от 25 до 30 тысяч долларов, а в Германии стоимость будет варьироваться от 25 до 40 тысяч долларов. Дороже всего аортокоронарное шунтирование обойдется в США, где цена составляет от 30 тысяч долларов.
Несмотря на стоимость, АКШ – эффективная операция, которая не только позволяет увеличить срок жизни пациента с заболеваниями коронарных артерий, но и улучшает качество его жизни.
Средняя стоимость а ортокоронарного шунтирования в разных странах мира в клиниках высокого уровня
Коронарное шунтирование: об операции и реабилитации
Коронарное шунтирование помогает повысить качество и срок жизни пациентов с ИБС: увеличить выносливость при физических нагрузках, снизить количество приступов стенокардии и вероятность инфаркта миокарда — первого или повторного.
Суть, показания и противопоказания
Внимание! Актуальные для вас рекомендации по здоровью даст исключительно лечащий врач. В статье собрана только общая информация, которая поможет сориентироваться на проблеме.
Как правило, операция проводится в том случае, когда коронарное русло больного поражено на 75% и более, а стенокардия невосприимчива к лекарствам.
В процессе операции для кровотока прокладывают дополнительный путь к сердцу, в обход пораженных атеросклерозом артерий. Донором шунтов, сосудистых трансплантатов, является сам пациент — их берут из внутренней грудной артерии, в большой подкожной вене на ноге или лучевой артерии на руке. Длительность операции зависит от количества пораженных артерий — в среднем, 4-5 часов.
Также перед операцией необходимо принять во внимание такие факторы риска, как:
Реабилитация после шунтирования
«Соблюдение этапности лечения в 4 раза снижает риск повторных операций, в 6 раз — повторных госпитализаций, в 2,5 раза — смертность в результате рецидива болезни. Экономия расходов на лечение рецидивов — 30-40%»
Е.В.Шляхто, главный кардиолог Санкт-Петербурга и Северо-западного ФО, Президент Российского кардиологического общества.
Грамотная реабилитация после коронарного шунтирования помогает:
Эффективная реабилитация подразумевает комплексный подход к физическому и психологическому состоянию больного. Длится, в среднем, от 6 до 12 месяцев и включает в себя этапы стационарного отделения, кардиологического санатория и амбулаторного наблюдения.
Стационарное отделение реабилитации
Задача первого этапа реабилитации — контроль и стабилизация состояния организма после хирургического вмешательства, физическая активация и психологическая адаптация к проведенной операции.
Минимальное время пребывания пациента в стационаре — 7-10 дней, конкретный срок определяется индивидуально, в зависимости от сложности послеоперационных осложнений.
В этот период пациент получает следующую медицинскую помощь:
По окончании стационарного этапа реабилитации пациент проходит обследование сердца, а также, во многих случаях, велоэргометрический тест, с помощью которого определяется переносимость физических нагрузок. На основании полученных данных составляется план дальнейшей реабилитации.
Реабилитационный центр кардиологического санатория
Контроль и реабилитация состояния после шунтирования и выписки из стационара продолжается на этапе кардиологического санатория. Он необходим, чтобы закрепить результат и эффект лечения, стабилизировать физическое и психологическое состояние больного, подготовить его к возвращению к нормальной жизни: бытовым нагрузкам, социально-активной и трудовой деятельности.
В этот период пациент проходит:
Пребывание на реабилитации в кардиологическом санатории, как правило, составляет 18-21 день.
Отметим, что справиться с задачей по силам только центру, который сочетает в себе большой опыт работы, солидную методическую базу и квалифицированных специалистов: кардиолога, психо- и физиотерапевта, врачей и инструкторов ЛФК со специальной подготовкой, специалистов лабораторной и функциональной диагностики.
Амбулаторная реабилитация
Только осознанное и ответственное отношение к здоровью после основных этапов реабилитации поможет сохранить эффект от лечения на как можно более долгий срок. Поэтому, после выписки из кардиологического санатория, необходимо:
Кардиологический санаторий «Черная речка» специализируется на реабилитации пациентов, перенесших инфаркт миокарда и операции по шунтированию, стентированию и замене клапанов. За 60 лет работы нашего центра мы помогли восстановить здоровье и трудоспособность более 650 000 пациентов. Прочитайте подробнее о программе реабилитации и как на нее попасть, чтобы мы могли помочь и вам!
Коронарное шунтирование что это
Аортокоронарное шунтирование (АКШ)
АКШ относится к Хирургическим методам лечения ишемической болезни сердца (ИБС), которые имеют цель прямое увеличение коронарного кровотока, т.е. реваскуляризацию миокарда.
Показания к реваскуляризации миокарда (операции коронарного шунтирования)
Основными показаниями к реваскуляризации миокарда являются:
2) прогностически неблагоприятное поражение коронарного русла – проксимальные гемодинамически значимые поражения ствола ЛКА и основных коронарных артерий с сужениями на 75% и более и проходимым дистальным руслом,
3) сохранная сократительная функция миокарда с ФВ левого желудочка 40% и выше.
Накопленный огромный опыт коронарографических исследований подтвердил известный еще по патологоанатомическим данным факт преимущественно сегментарного характера поражения коронарных артерий при атеросклерозе, хотя нередко встречаются и диффузные формы поражения. Ангиографические показания к реваскуляризации миокарда можно сформулировать следующим образом: проксимально расположенные, гемодинамически значимые обструкции основных коронарных артерий с проходимым дистальным руслом. Гемодинамически значимыми считаются поражения, приводящие к сужению просвета коронарного сосуда на 75% и более, а для поражений ствола ЛКА – 50% и более. Чем проксимальнее расположен стеноз, и чем выше степень стеноза, тем более выражен дефицит коронарного кровообращения, и тем в большей степени показано вмешательство. Наиболее прогностически неблагоприятно поражение ствола ЛКА, особенно при левом типе коронарного кровообращения. Крайне опасно проксимальное сужение (выше 1 септальной ветви) передней межжелудочковой артерии, которое может привести к развитию обширного инфаркта миокарда передней стенки левого желудочка. Показанием к хирургическому лечению является также проксимальное гемодинамически значимое поражение всех трех основных коронарных артерий.
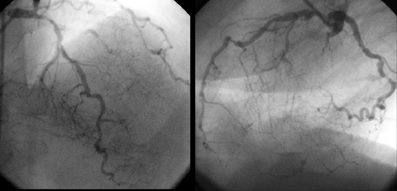
Коронарограмма левой коронарной артерии: критический стеноз ствола ЛКА с хорошим дистальным руслом
Одним из важнейших условий выполнения прямой реваскуляризации миокарда является наличие проходимого русла дистальнее гемодинамически значимого стеноза. Принято различать хорошее, удовлетворительное и плохое дистальное русло. Под хорошим дистальным руслом подразумевают проходимый до концевых отделов, без неровности контуров, удовлетворительного диаметра участок сосуда ниже последнего гемодинамически значимого стеноза. Об удовлетворительном дистальном русле говорят при наличии неровности контуров или гемодинамически незначимых стенозов в дистальных отделах коронарной артерии. Под плохим дистальным руслом понимают резкие диффузные изменения сосуда на всем протяжении или отсутствие контрастирования его дистальных отделов.
Коронарограмма: диффузное поражение коронарных артерий с вовлечением дистального русла
Противопоказаниями к аортокоронарному шунтированию традиционно считаются: диффузное поражение всех коронарных артерий, резкое снижение ФВ левого желудочка до 30% и менее в результате рубцового поражения, клинические признаки застойной сердечной недостаточности. Существуют и общие противопоказания в виде тяжелых сопутствующих заболеваний, в частности, хронических неспецифических заболеваний легких (ХНЗЛ), почечной недостаточности, онкологических заболеваний. Все эти противопоказания носят относительный характер. Преклонный возраст также не является абсолютным противопоказанием к выполнению реваскуляризации миокарда, то есть более правильно говорить не о противопоказаниях к АКШ, а о факторах операционного риска.
Техника операции реваскуляризации миокарда
Операция АКШ заключается в создании обходного пути для крови минуя пораженный (стенозированный или окклюзированный) проксимальный сегмент коронарной артерии.
Существует два основных метода создания обходного пути: маммарокоронарный анастомоз и обходное аортокоронарное шунтирование аутовенозным (собственной веной) или аутоартериальным (собственной артерией) трансплантатом (кондуитом).
При маммарокоронарном шунтировании используют внутреннюю грудную артерию (ВГА), ее обычно «переключают» на коронарное русло путем анастомозирования с коронарной артерией ниже стеноза последней. ВГА заполняется естественным путем из левой подключичной артерии, от которой она отходит.
При аортокоронарном шунтировании используют так называемые «свободные» кондуиты (из большой подкожной вены, лучевой артерии или ВГА) дистальный конец анастомозируют с коронарной артерией ниже стеноза, а проксимальный – с восходящей аортой.
Прежде всего, важно подчеркнуть, что АКШ – это микрохирургическая операция, поскольку хирург работает на артериях диаметром 1,5-2,5 мм. Именно осознание данного факта и внедрение прецизионной микрохирургической техники обеспечило тот успех, который был достигнут в конце 70-х – начале 80-х гг. прошлого века. Операцию проводят с использованием хирургических бинокулярных луп (увеличение х3-х6), а некоторые хирурги оперируют с применением операционного микроскопа, позволяющего достичь увеличения х10 – х25. Специальный микрохирургический инструментарий и тончайшие атравматические нити (6/0 – 8/0) дают возможность максимально прецизионно сформировать дистальные и проксимальные анастомозы.
Операцию проводят под общим многокомпонентным обезболиванием, а в ряде случаев, особенно при выполнении операций на бьющемся сердце дополнительно используют высокую эпидуральную анестезию.
Техника аортокоронарного шунтирования.
Операцию осуществляют в несколько этапов:
1) доступ к сердцу, осуществляемый обычно путем срединной стернотомии;
2) выделение ВГА; забор аутовенозных трансплантатов, выполняемый другой бригадой хирургов одновременно с производством стернотомии;
3) канюляция восходящей части аорты и полых вен и подключение ИК;
4) пережатие восходящей части аорты с кардиоплегической остановкой сердца;
5) наложение дистальных анастомозов с коронарными артериями;
6) снятие зажима с восходящей части аорты;
7) профилактика воздушной эмболии;
8) восстановление сердечной деятельности;
9) наложение проксимальных анастомозов;
10) отключение ИК;
11) деканюляция;
12) ушивание стернотомического разреза с дренированием полости перикарда.
Большинство хирургов вначале накладывают дистальные анастомозы аортокоронарных шунтов. Сердце ротируют для доступа к соответствующей ветви. Коронарную артерию вскрывают продольно на относительно мягком участке ниже атеросклеротической бляшки. Накладывают анастомоз конец в бок между трансплантатом и коронарной артерией. Сначала формируют дистальные анастомозы свободных кондуитов, а в последнюю очередь – маммарокоронарный анастомоз. Внутренний диаметр коронарных артерий составляет обычно 1,5-2,5 мм. Чаще всего шунтируют три коронарные артерии: переднюю межжелудочковую, ветвь тупого края огибающей артерии и правую коронарную артерию. Примерно у 20% больных требуется выполнение четырех и более дистальных анастомозов (до 8-ми). По окончании наложения дистальных анастомозов после профилактики воздушной эмболии зажим с восходящей аорты снимают. После снятия зажима сердечную деятельность восстанавливается самостоятельно или путем электрической дефибрилляции. Затем на пристеночно отжатой восходящей аорте формируют проксимальные анастомозы свободных кондуитов. Больного согревают. После включения кровотока по всем шунтам постепенно заканчивают ИК. Затем следуют деканюляция, реверсия гепарина, гемостаз, дренирование и ушивание ран.
Многочисленные исследования убедительно доказали, что операции прямой реваскуляризации миокарда увеличивают продолжительность жизни, снижают риск развития инфаркта миокарда и улучшают качество жизни по сравнению с медикаментозной терапией, особенно в группах больных с прогностически неблагоприятным поражением коронарного русла.
Аортокоронарное шунтирование
Операция аортокоронарного шунтирования — хирургическое вмешательство, которое выполняется при снижении кровотока коронарных артерий более 50%, и заключается в создании обходного анастомоза (шунта) пораженного участка. Цель операции — восстановление кровообращения сердечной мышцы. Это единственный радикальный путь лечения синдрома стенокардии при ишемической болезни.
Обходное соустье выполняется методом пересадки участка вены с нижней конечности, предплечья либо грудной мышцы. Во многих странах операция проходит под общим наркозом с использованием искусственного кровообращения. Для аортокоронарного шунтирования сердца в Германии используются только инновационные методики кардиохирургии, что позволяет проводить подобные операции на «работающем» сердце.
Эти малоинвазивные методики позволяют производить хирургическое вмешательство через небольшой разрез на грудной клетке. Манипуляция выполняется без аппарата искусственного кровообращения, что исключает риск развития сосудистых осложнений, инфицирования и сокращает восстановительный период.
Операция аортокоронарного шунтирования устраняет загрудинную боль при средних и тяжелых формах стенокардии. Это самый эффективный метод, позволяющий пациентам выполнять физическую нагрузку без боли и одышки и продолжать вести активный образ жизни.
Показания для хирургического лечения коронарных сосудов
Аортокоронарное шунтирование — формирование обходного кровотока стенозированных сосудов — производится по специфическим показаниям:
Шунтирование сердца в клиниках Германии: план обследования
Исследование функционального состояния миокарда состоит из следующих процедур:
Затем производится коронарография, которая определяет состояние каждого сосуда сердечной мышцы. В клиниках Германии коронарография чаще всего проводится с одновременным шунтированием сосудов. В России эти манипуляции проводят последовательно, что требует повторного хирургического воздействия на организм.
Коронарография осуществляется введением пластиковой трубки с камерой в поврежденный сосуд. На мониторе визуально определяется уровень проходимости коронарной артерии. Процедура может выполняться с одновременными лечебными манипуляциями. Выявление ишемической болезни миокарда является показанием для шунтирования сердца.
Преимущества операции на коронарных сосудах в Германии
Хирургическое вмешательство при ишемии в немецких клиниках выполняется минимально инвазивным методом на работающем сердце без использования искусственного кровообращения. Доступ делается через переднебоковую поверхность грудной стенки. В третьем или четвертом межреберье делают разрез длиной до 10 см, затем выполняется аортокоронарное шунтирование.
Методика операции без отключения сердца от системы кровообращения заключается в отделения участка грудной артерии. Затем отрезают участок сосуда для имплантации и сшивают рассеченные концы. После этого переходят к наложению анастомозов. Преимущества шунтирования сердца:
Аортокоронарное шунтирование, выполняемое в немецких кардиологических клиниках, позволяет пациенту уже через 7-10 дней приступить к работе и активной жизни. Развитие кардиологической хирургии в Германии дает шансы тяжелым пациентам на выздоровление. После многих лет страданий приступами стенокардии и одышки при незначительных нагрузках больные избавляются от боли на следующий день после шунтирования.
Кардиологические операции без аппарата ИК
Аортокоронарное шунтирование без остановки сердца выполняется только при наличии специального оборудования, которое сводит сокращения миокарда к минимуму. Соустье делается из грудной артерии либо вены. Использование инновационной методики в Германии позволяет снизить риски, связанные с остановкой сердца и прохождением крови через аппарат ИК.
Однако бывают случаи в немецкой практике, когда по медицинским показаниям врачи вынуждены проводить пациентам шунтирование с применением аппарата искусственного кровообращения.
Кардиологические операции с искусственным кровообращением (ИК)
Доступ при традиционном методе выполняется по средней линии грудины. Сердце выключается из круга кровообращения. Жизнедеятельность поддерживается с помощью аппарата ИК, который подсоединяется к аорте и полым венам. Кровь насыщается кислородом и попадает в организм. Процесс газообмена происходит в самом аппарате ИК, где кровь также сохраняет необходимую температуру и фильтруется.
Аортокоронарное шунтирование выполняется на неработающем сердце. Хирург делает анастомоз между здоровым участком коронарных сосудов и веной. Минимальное время для выполнения операции составляет от трех до пяти часов. Сердце включают в кровообращение после окончания оперативного вмешательства на всех пораженных сосудах.
Аортокоронарное шунтирование бывает различной степени сложности. Это зависит от количества пораженных артерий и общего состояния пациента. Поэтому продолжительность процедуры определяется индивидуально. Чем больше анастомозов следует имплантировать, тем больше времени занимает процедура.
Риски применения аппарата ИК
Шунтирование сосудов с открытым доступом и остановкой сердца связано с опасностью развития следующих осложнений:
После операции, до полного заживления послеоперационной раны, нельзя принимать ванну, пользоваться гелями, тереть в области шва. Не следует принимать горячий душ, пользоваться лосьонами.
Послеоперационный восстановительный период в Германии
Реабилитация после шунтирования сосудов — это восстановление функционирования миокарда в полном объеме. Она достигается постепенной дозированной нагрузкой под руководством опытных немецких кардиологов и физиотерапевтов.
Тренажеры, ходьба, плавание и умеренный бег — методы физического восстановления организма после операции. Основное требование — обязательный контроль пульса и давления. Только правильная реабилитация приведет к желаемым результатам без угрозы для жизни.
В немецких реабилитационных центрах разрабатывается индивидуальная программа для каждого пациента с последующей курацией кардиологом. Программа дает возможность вернуться к полноценной жизни в кратчайшие сроки.
Чтобы вести активную жизнь, не подвергая артерии атеросклерозу, следует изменить отношение к питанию и образу жизни. Все необходимые рекомендации пациенты получат в Германии непосредственно от хирургов, выполняющих операции. Модифицируя свои привычки можно уберечь сосуды от атеросклеротических бляшек и сохранить сердце здоровым.
Стоимость операции шунтирования за рубежом согласована с Министерством Здравоохранения и соответствует качеству предоставляемых услуг в клиниках Германии. Она зависит от диагноза и общего состояния пациента.
Медицинские координаторы Deutsche Medizinische Union всегда имеют возможность дать исчерпывающий ответ на Ваши вопросы. У нас большой опыт работы с ведущими немецкими кардиохирургами. Deutsche Medizinische Union занимается организацией медицинских индивидуальных консультаций с профильными специалистами Германии. Вы получите всю информацию о планируемой операции шунтирования. Координаторы полностью организуют пребывание в клинике и сопровождение медицинским переводчиком. После возвращения, через наших специалистов, Вы сможете продолжить консультироваться с лечащим врачом в Германии, что также является немаловажным фактором, учитывая специфику заболевания.