Короткие пальцы что делать
Брахидактилия
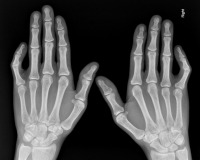
Брахидактилия – наследственный дефект, характеризующийся недоразвитием фаланг и укорочением пальцев на руках или ногах. Признаками брахидактилии служит короткопалость, укорочение размера кисти или стопы, гипоплазия ногтевых пластин, часто ригидность суставов (симфалангия), синдактилия, полидактилия. Обследование пациента с брахидактилией включает консультацию генетика, ДНК-диагностику, рентгенографию кистей и стоп. Лечение брахидактилии включает разделение и удлинение пальцев, ЛФК и массаж.
Общие сведения
Классификация брахидактилии
В травматологии и ортопедии различают несколько типов брахидактилии.
1. Брахидактилию типа А характеризует укорочение средних фаланг пальцев, радиальное искривление фаланг, дисплазия ногтевых пластин.
2. Брахидактилия типа В характеризуется не только уменьшением длины средних фаланг, но также недоразвитием или полным отсутствием дистальных (концевых) фаланг и синдактилией (сращением) второго и третьего пальцев.
3. Брахидактилия типа С отличается укорочением проксимальных и средних фаланг второго и третьего пальцев. Данный тип брахидактилии часто сопровождается симфалангией (сращением фаланг), укорочением пястных костей. Может сочетаться с низкорослостью и умственной отсталостью.
4. Брахидактилия типа D (брахимегалодактилия) диагностируется при укорочении первых пальцев кистей и стоп.
5. Брахидактилия типа Е характеризуется укорочением пястных и плюсневых костей (костей кисти и стопы).
Наиболее часто в клинической практике встречается брахидактилия типов А3 и D.
Симптомы брахидактилии
Брахидактилия может являться изолированной врожденной аномалией, однако в некоторых случаях короткопалость сопутствует другим врожденным синдромам. Так, при синдроме Дауна, наряду с брахидактилией, имеются следующие характерные признаки: брахицефалия, короткая шея, эпикантус, катаракта, аномалии зубных рядов, бороздчатый язык, врожденные пороки сердца, косоглазие, деформация грудной клетки (воронкообразная или килевидная) и др.
Минимальными диагностическими признаками синдрома Беймонда служат брахидактилия, нистагм, мозжечковая атаксия. При синдроме Поланда отсутствуют большая и малая грудные мышцы; имеет место брахидактилия, синдактилия, аплазия сосков или амастия, деформация ребер и др.
Синдром срединной расщелины лица характеризуется микрогенией, атрезией хоан, гипоплазией лобных пазух, брахидактилией, гипофизарным нанизмом, вторичным гипотиреозом, двусторонним крипторхизмом, искривлением полового члена, олигофренией и пр.
При синдроме Аарскога-Скотта, кроме брахидактилии, имеет место гипертелоризм, низкорослость, разболтанность суставов, синдактилия, шалевидная мошонка, фимоз, крипторхизм, паховые грыжи, умственная отсталость.
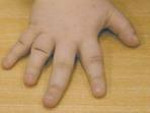
Собственно брахидактилия сопровождается патологическим укорочением пальцев рук и ног, иногда – их сплющенной формой или расщеплением. В зависимости от тяжести патологии, брахидактилия может сочетаться с тугоподвижностью в суставах (симфалангией), синдактилией, полидактилией, мышечной слабостью, в комплексе нарушающими нормальное функционирование кисти или стопы. При брахидактилии часто наблюдается гипоплазия или аплазия ногтевых пластин.
К частным случаям брахидактилии относятся эктродактилия и адактилия. При эктродактилии наблюдается недоразвитие дистальных (ногтевых) фаланг; в тяжелых случаях – отсутствие ногтевых и средних фаланг. Развитие пястных костей не страдает. При адактилии имеет место врожденное отсутствие фаланг пальцев с частичным или полным сохранением пястных костей.
Диагностика брахидактилии
Брахидактилия у ребенка может диагностироваться в пренатальном или постнатальном периоде. Дородовая диагностика может включать консультацию генетика (при наличии семейного анамнеза брахидактилии) и 3D УЗИ, проводимое в периоде ведения беременности на гестационном сроке 20-24 недели. Выявление изолированной брахидактилии не является основанием для искусственного прерывания беременности; при обнаружении хромосомных синдромов вопрос решается в индивидуальном порядке.
После рождения диагноз брахидактилии устанавливается детским травматологом-ортопедом на основании клинического обследования и рентгенологических данных (рентгенографии пальцев кисти, костей кисти, пальцев стопы, костей стопы). Решающее значение имеют результаты ДНК-диагностики.
Лечение брахидактилии
В лечении брахидактилии используются как консервативные, так и хирургические методы. В ряде случаев для восстановления функции кисти или стопы достаточным является проведение курсов ЛФК и массажа. Это позволяет улучшить работу мышечно-связочного аппарата и избежать ограничения двигательной активности.
Целью хирургической коррекции брахидактилии служит изменение линейных размеров кисти, устранение сопутствующей симфалангии и синдактилии. С целью коррекции линейных размеров пальцев может проводиться дистракция, поллицизация, микрохирургическая аутотрансплантация пальца стопы на кисть. Операция при синдактилии предполагает разделение сросшихся пальцев с кожной, сухожильно-мышечной или костной пластикой. Оперативное лечение брахидактилии направлено, прежде всего, на максимальное восстановление функции кисти и вторично – на достижение приемлемого эстетического результата.
Профилактика брахидактилии
Специфическая профилактика не разработана ввиду того, что брахидактилия является генетически обусловленной, наследуемой аномалией.
Профилактическая работа предусматривает проведение медико-генетического консультирования семей с отягощенной наследственностью для определения вероятности рождения у них ребенка с брахидактилией; исключение родственных браков.
Пороки развития пальцев
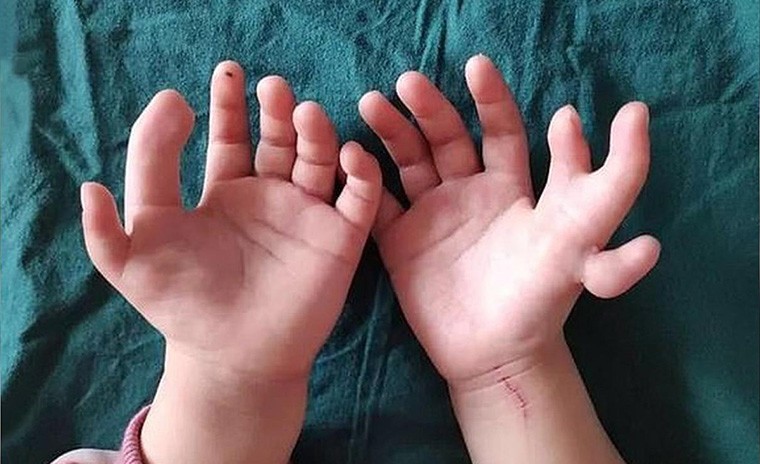
Врожденные пороки развития пальцев кисти у детей могут проявляться по-разному. Встречаются они редко, но требуют обязательного медицинского вмешательства. Большинство аномалий успешно лечится хирургическим путем, в некоторых случаях требуется применение протезов.
Пороки диагностируются после визуального осмотра пациента, хотя также необходимо проведение рентгенологического исследования. Оно позволяет изучить расположение костей и их аномалии, что помогает выбрать правильную тактику лечения для каждого больного.
Причины
Нередко аномалии развития кисти у детей провоцирует наследственный фактор. В семье может быть ген с «ошибкой», который передается из поколения в поколение. Иногда случается так, что ошибочный ген «спит», то есть не проявляется несколько поколений, а затем активируется. Если в семье у кого-либо из близких имеются пороки, при планировании беременности стоит проконсультироваться с генетиком.
Также пороки развития кисти у детей могут быть вызваны нарушениями формирования конечностей в утробе матери. Возникнуть такие аномалии могут из-за воздействия на организм будущей мамы внешних факторов на 3-7 неделе вынашивания плода:
Часто причина появления аномалии у ребенка остается неизвестной. При этом она все равно требует обращения к специалисту.
Виды пороков развития пальцев кисти у детей
Чаще всего у детей встречаются такие аномалии развития кисти:
Лечение и прогнозы
Пороки развития пальцев у детей в большинстве случаев лечатся хирургическими методами. В зависимости от особенностей аномалии может проводиться рассечение или соединение тканей, удаление лишних частей. Сложнее поддаются лечению недоразвитые (укороченные) пальцы или их отсутствие. В таком случае могут проводиться реконструктивные операции с протезированием.
Методика лечения в каждом случае подбирается врачом в индивидуальном порядке в зависимости от вида и проявлений порока, а также особенностей здоровья конкретного пациента.
Хирургические вмешательства по устранению пороков пальцев у детей рекомендуется проводить в возрасте до 1 года, хотя время проведения операции в каждом случае подбирается индивидуально. Современная медицина дает благоприятные прогнозы в большинстве случаев.
Иногда используется консервативная терапия, если пороки выражены слабо, например, при полидактилии, если отросток состоит из кожи и не содержит кости, связок. Также применяются различные физиотерапевтические процедуры и лечебная гимнастика, направленная на восстановление функциональности пальцев и кисти.
Как визуально удлинить пальцы? Выбираем правильную форму ногтей.
Маникюр – дело привычное для любой женщины: он является важнейшим средством формирования привлекательного образа. И качественный маникюр предполагает создание правильной формы ногтей. Рассмотрим, какой формы бывают ногти и какая форма каким рукам более подходит.
Основных форм ногтей – четыре:
Прежде всего, форма ногтя должна соответствовать форме кутикулы. Если кутикула овальная, ноготь должен быть таким же, если квадратная, то и ноготь такой же. Очень простое правило.
Пальцы могут быть короткими и длинными, толстыми и тонкими. И под каждый тип пальцев есть свой идеал формы ногтя. Так, если у вас короткие пальцы с широкими ногтями, придайте ногтям круглую форму. Даже если пальцы слишком толстые, круглый маникюр их не испортит. Хорош для коротких пальцев и овальный маникюр, ведь он способен зрительно удлинить пальцы.
Для тонких и длинных пальцев хорошо подходит квадратная форма ногтей. Если боитесь, что уголки будут обламываться, сделайте квадратные ногти покороче. Подходит под тонкие пальцы и заостренная форма ногтей.
Форма руки также может отразиться на выборе формы ногтя. Для пухлых рук хороши удлиненные ногти, особенно овальной формы. Миндалевидные заостренные ногти будут смотреться красиво на пухлых руках. И категорически нельзя на таких руках делать квадратную форму ногтей: они будут смотреться нелепо. Если уж очень хочется квадратные ногти, по крайней мере, придайте им удлиненную прямоугольную форму.
На маленьких руках хороши овальные ногтевые пластины, способные визуально сделать пальцы длиннее. Тонкие и длинные пальцы хорошо смотрятся с квадратным маникюром. Впрочем, всему надо знать меру. Слишком длинные накладные ногти, особенно прямоугольные или заостренные, в любом случае, выглядят вульгарно и нелепо.
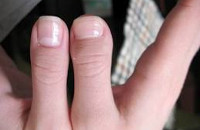
Клинодактилия
Клинодактилия – это врожденная аномалия, сопровождающаяся искривлением пальцев или изменением их положения относительно оси конечности. Поражение симметричное, чаще выявляется на руках, страдают мизинцы либо мизинцы и безымянные пальцы. Диагноз выставляется на основании опроса, данных осмотра, результатов рентгенографии. В большинстве случаев патология не оказывает влияния на функциональность кисти и не нуждается в коррекции. При резко выраженном искривлении показана остеотомия.
МКБ-10
Общие сведения
Клинодактилия – чрезвычайно распространенная аномалия развития пальцев. Обнаруживается у каждого 6-7 человека в популяции, преобладают нерезко выраженные формы. Как правило, порок наблюдается изолированно или сочетается с другими малыми аномалиями развития. Может обнаруживаться при некоторых анеуплоидных синдромах и генных мутациях. Существует с рождения, прогрессирует до окончания полового созревания. Мужчины страдают чаще женщин.
Причины клинодактилии
Выделяют три варианта искривления пальцев. Первый – самостоятельное заболевание с передачей по аутосомно-доминантному типу. Второй – образование в результате спонтанной мутации. Третий – проявление в составе хромосомных и генных болезней. Нередко выявляется при таких анеуплоидиях, как синдром Дауна, синдром Тернера и синдром Клайнфельтера. Может присутствовать при синдроме Эдвардса. Определяется у пациентов со следующими генетическими нарушениями:
Вхождение клинодактилии в число признаков тяжелых врожденных болезней позволяет проводить раннюю диагностику таких патологий. При обнаружении аномалии на УЗИ плода беременную направляют на консультацию к генетику, при наличии показаний выполняют исследование кариотипа. Иногда клинодактилия сочетается с иными несиндромными пороками развития пальцев, например, брахидактилией или полидактилией. Редко встречающийся вариант патологии – искривление первых пальцев стопы наблюдается при фибродисплазии.
Патогенез
Причиной искривления пальцев становится нарушение роста средней фаланги преимущественно в ее дистальной части. Из-за неравномерного роста фаланга приобретает С-образную форму, кость по виду напоминает треугольник или трапецию. В раннем возрасте деформация малозаметна, пик прогрессирования клинодактилии приходится на пубертатный период. После завершения роста искривление не усугубляется.
Классификация
Различают 3 степени клинодактилии:
Симптомы клинодактилии
Единственным признаком изолированной патологии является искривление конечных отделов пятых или четвертых и пятых пальцев. Большинство пациентов не предъявляют жалоб, функции кистей полностью сохранены. При клинодактилии 3 степени возможны ограничения движений в дистальном межфаланговом суставе, нерезко выраженное нарушение хвата, более заметное при поражении двух пальцев каждой кисти. Осложнения отсутствуют.
Диагностика
Диагноз клинодактилии выставляется врачом-ортопедом. При выявлении признаков врожденных синдромных патологий пациентов направляют на консультации к специалистам соответствующего профиля. В процессе диагностики проводятся следующие процедуры:
Лечение клинодактилии
Лечение патологии только хирургическое. Производится при сочетании с другими аномалиями пальцев и кисти, жалобах пациента с 3 степенью клинодактилии на ограничение функции кисти. Чаще всего поводом для операции становится неудовлетворенность больного внешним видом кисти. В зависимости от возраста и выраженности деформации выполняются следующие варианты остеотомии:
В послеоперационном периоде проводят перевязки, назначают анальгетики и антибиотики. Программа реабилитации включает физиотерапевтические процедуры, лечебную гимнастику, массаж.
Прогноз
Прогноз благоприятный. После достижения совершеннолетия патология не прогрессирует, функция кисти у абсолютного большинства пациентов сохранена в полном объеме. Исход после операций у больных с выраженной клинодактилией хороший. При соблюдении рекомендаций врача и своевременной разработке кисти внешний вид и функциональность конечности полностью восстанавливаются.
Профилактика
Из-за врожденного характера и благоприятного течения профилактика изолированной клинодактилии невозможна и не требуется. Обнаружение данной стигмы эмбриогенеза в ходе УЗИ-скрининга плода является поводом для исключения мутаций, особенно при отсутствии близких родственников с клинодактилией.
Деформация пальцев рук
Деформация пальцев рук развивается при травматических повреждениях, дегенеративных и воспалительных заболеваниях, пороках развития, наследственных патологиях. Обусловлена изменением длины, толщины и конфигурации фаланг либо их расположения относительно друг друга, нарушением формы суставов, фиброзными разрастаниями, отеком мягких тканей. Установление причины патологии осуществляется на основании данных опроса, физикального обследования, рентгенографии, КТ, МРТ, лабораторных анализов. До постановки диагноза иногда допускается применение обезболивающих и противовоспалительных средств.
Почему возникает деформация пальцев рук
Травматические повреждения
Причиной деформации пальцев рук становятся следующие травмы:
Артриты
Деформация пальцев рук на ранних стадиях возникает из-за отека, в последующем – из-за деструкции, эрозирования и фиброзирования суставных концов костей, хрящевой ткани. Особенности клинической картины определяются видом артрита:
Артрозы
Посттравматический артроз поражает один сустав, может возникать в любом возрасте. Изменения постепенно нарастают на протяжении нескольких лет, деформация формируется на поздних стадиях. Множественные артрозы кистей и пальцев рук развиваются у пациентов старшей возрастной группы, чаще наблюдаются при наличии наследственной предрасположенности либо при профессиональной деятельности, сопряженной с большой нагрузкой на руки.
Особым признаком артроза являются узлы Гебердена и Бушара. Первые формируются в области дистальных межфаланговых суставов, вторые – проксимальных. Узелки Гебердена нередко дополняются боковым отклонением, усугубляющим деформацию. При узелках Бушара пальцы рук из-за утолщения становятся веретенообразными. Отмечается симметричное поражение с вовлечением 10 и более суставов.
Аномалии развития
Врожденные пороки развития пальцев могут возникать изолированно, сочетаться с другими стигмами эмбриогенеза либо наблюдаться в составе синдромных патологий:
Наследственные синдромы
Деформации пальцев наблюдаются при большом количестве заболеваний, обусловленных случайными мутациями, анеуплоидиями, генетическими аномалиями. Чередование или сочетание нескольких пороков выявляется при следующих синдромах:
Существует ряд наследственных заболеваний, для которых характерна одна определенная врожденная аномалия пальцев:
У пациентов с анемией Фанкони определяется отсутствие или недоразвитие большого пальца, у больных с синдромом Рубинштейна-Тейби – врожденное расширение фаланг пальцев рук, особенно первых. В остальных случаях деформации наблюдаются не с момента рождения, а формируются в течение жизни пациента:
Гипертрофическая легочная остеоартропатия
ГЛОА (болезнь Мари-Бамбергера) развивается при многих хронических воспалительных и онкологических заболеваниях. Ногтевые фаланги приобретают форму «барабанных палочек», ногти становятся похожими на «часовые стекла». ГЛОА чаще выявляется у пациентов старше 40-50 лет. Возможными причинами являются:
Иногда изменения возникают при муковисцидозе и гипертиреозе. Существует также пахидермопериостоз (первичная гипертрофическая остеоартропатия), при котором аналогичные деформации рук обусловлены аутосомно-рецессивной наследственной патологией, а не вызываются тяжелыми нарушениями деятельности внутренних органов.
Другие причины
В число других возможных причин развития симптома входят следующие заболевания:
Диагностика
Определение патологии, вызывающей деформацию пальцев рук, осуществляют травматологи-ортопеды. По показаниям пациентов направляют к ревматологам, хирургам, неврологам, другим специалистам. Чаще всего проводятся следующие диагностические процедуры:
План обследования при вторичной остеоартропатии зависит от особенностей основной патологии. В процессе диагностики могут назначаться рентгенография ОГК, УЗИ органов брюшной полости, эхокардиография, другие методики.
Лечение
Помощь на догоспитальном этапе
При травмах, воспалительных процессах показано возвышенное положение конечности. К переломам и вывихам прикладывают холод, пальцы фиксируют шиной или прибинтовывают друг к другу. Пострадавшим с отморожениями накладывают согревающие повязки. Для уменьшения выраженности болевого синдрома дают анальгетик. При обострении хронического воспаления используют средства местного действия.
Консервативная терапия
Пациентам с травмами производят вправление, выполняют иммобилизацию гипсовой повязкой. При подкожном разрыве сухожилия палец фиксируют в состоянии переразгибания. При отморожениях проводят перевязки. План лечения может включать следующие консервативные мероприятия:
Больным с синдромной наследственной патологией, болезнями внутренних органов, сопровождающихся остеоартропатией, проводят лечение основного заболевания.
Хирургическое лечение
С учетом причин деформаций могут осуществляться следующие операции:
В послеоперационном периоде назначают антибиотики. Проводят комплексные восстановительные мероприятия для улучшения функций кисти.