Кортико медуллярная дифференциация почек что это такое простыми словами
Услуги
МСКТ в диагностике опухолевых заболеваний почек
Преимущества МСКТ почек:
Методика исследования
КТ- анатомия почек (кортико-медуллярная или артериальная фаза)
Максимальное контрастирование коркового вещества почек и почечных столбов, почечных артерий, возможно почечных вен, для диагностики гиперваскулярных опухолей почек)
КТ- анатомия почек (артериальная фаза, КТ-ангиография)
КТ-ангиография позволяет оценить анатомию сосудов почек, что важно при подготовке к нефронощадящей резекции почек.
КТ- анатомия почек (нефрографическая или паренхиматозная фаза)
Максимальный контраст паренхимы почек (корковое и мозговое вещество имеют одинаковый уровень контрастирования), важна для выявления опухолей, их границ)
В экскреторной фазе сканирование может быть выполнено со значительно уменьшенной дозой вследствие высокого контраста между контрастированной ЧЛС и окружающей паренхимой почек
МСКТ является ценным диагностическим методом в распознавании и оценке распространенности опухолей почек, что помогает в определении их резектабельности.
МСКТ с в/в болюсным контрастированием позволяет выявлять опухоли в нефрографическую фазу, проводить дифференциальную диагностику гиперваскулярных форм ПКР в кортико-медуллярную фазу, отсроченная фаза полезна для дифференциальной диагностики опухолей почек от кист высокой плотности.
МСКТ с в/в болюсным контрастированием позволяет достоверно выявлять распространение опухоли в почечные вены и в НПВ, состояние лимфатических узлов (чувствительность 95%), оценивать степень инвазии прилежащих структур.
УЗ-исследование почек
Почки являются органами мочевыделительной системы, но функциональность почек не ограничена только лишь выделительной функцией.
Основные функции почек:
1. Экскреторная;
2. Гомеостатическая;
3. Метаболическая;
4. Инкреторная;
5. Защитная;
К функциям почек относится их участие в регуляции:
Значение и разнообразие функций почек в организме
Почки –это парный паренхиматозный орган. Они располагаются в брюшной полости с обеих сторон от позвоночного столба. Правая почка у собак располагается более краниально, чем левая. Краниальный полюс правой почки находится на уровне 7-8 ребра, каудальный полюс достигает 2-3 поясничного позвонка. Левая почка (у кошек и у собак) может иметь более длинную брыжейку и обладать, таким образом, большой подвижностью. У кошки обе почки могут находиться примерно на одинаковом уровне. Правая почка у кошек не заходит в подреберную часть брюшной полости. Она фиксируется печеночно-почечной связкой к хвостатому отростку печени, однако, в отличие от собаки, не образует на печени вдавления.
У собак почки бобовидной формы, у кошек овальной. Вокруг почки окружены жировой капсулой, степень выраженности которой зависит от упитанности животного.
Снаружи почки покрыты фиброзной капсулой, которая выполняет защитную функцию. В ворота почки входит почечная артерия, а выходят почечная вена, лимфатические сосуды и мочеточник. Мочеточник берет свое начало от почечной лоханки и выводит из нее конечную мочу в мочевой пузырь. На продольном срезе почки дифференцируют два слоя. Наружный слой, или корковое вещество, зернистой структуры (состоит из многочисленных почечных телец). Внутренний слой, или мозговое вещество, состоит из почечных пирамид. Корковый слой у собак составляет 3-8 мм, у кошек 2-5 мм.
На границе с мозговым веществом корковое вещество отдельными долями охватывает основания пирамид. Четкость коркового и мозгового слоев называется кортико-медуллярная дифференциация.
В отличие от почки человека, у кошек и собак нет почечных чашечек.
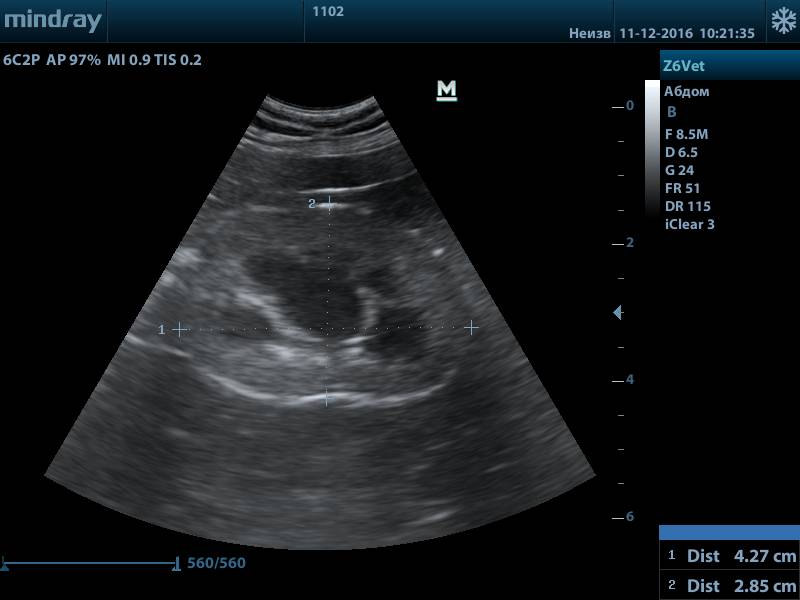
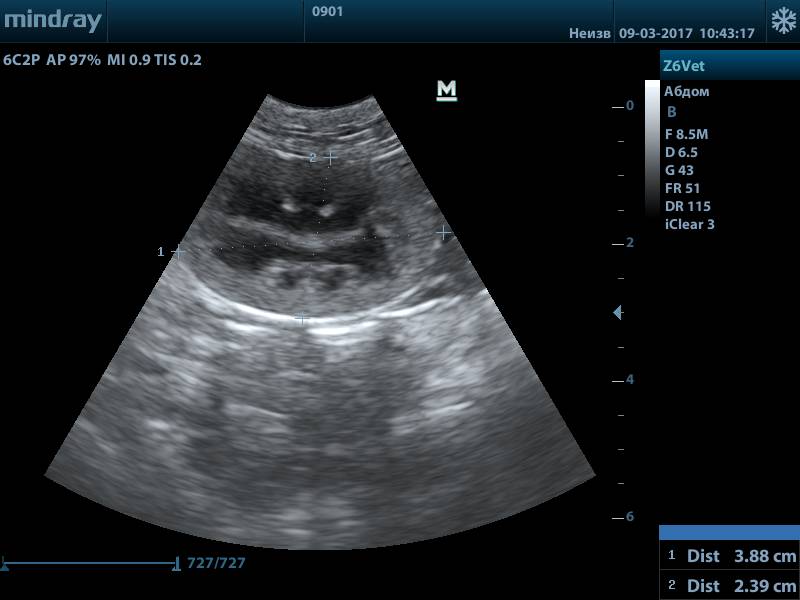
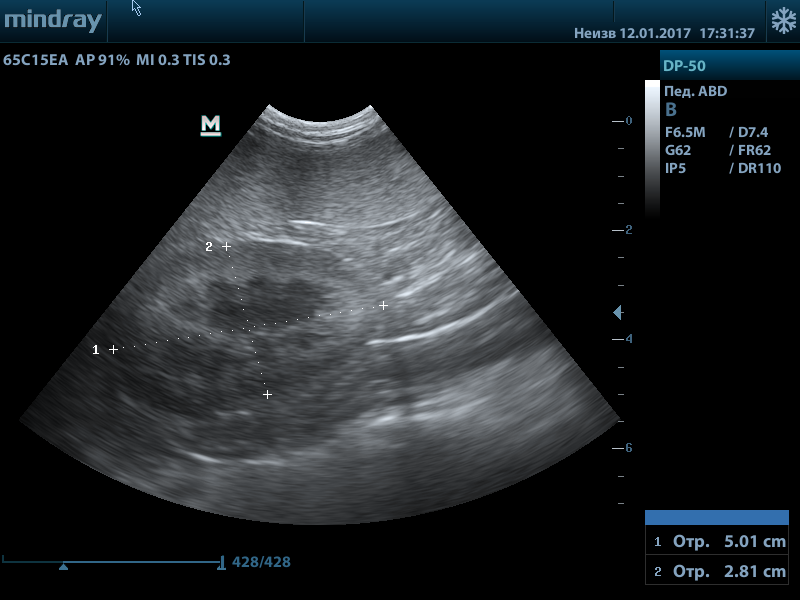
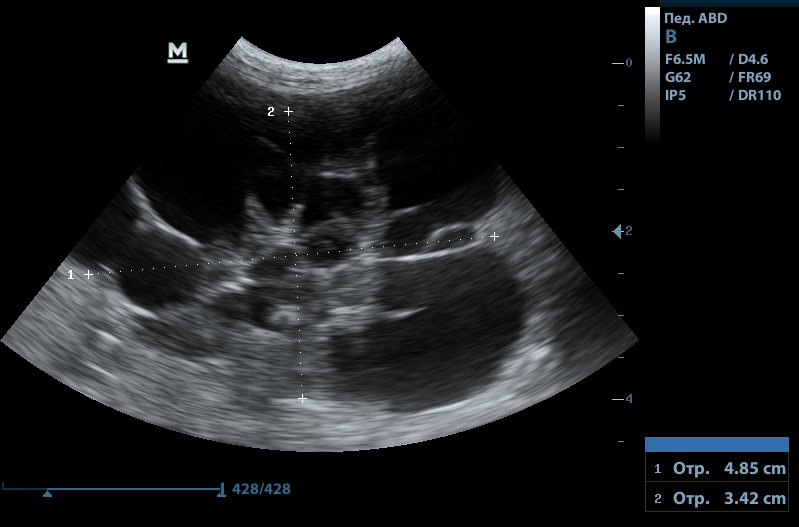
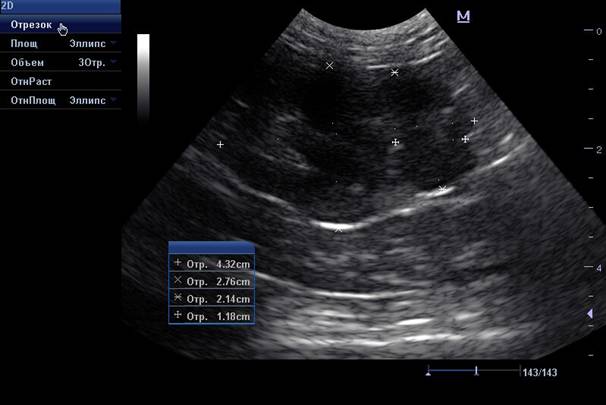
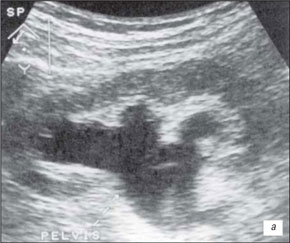
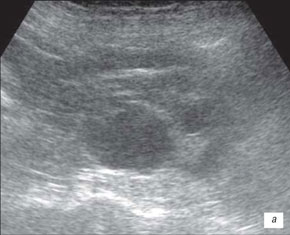
Нормальная УЗ картина почек: почки правильной формы, с четким ровным контуром, кортико-медуллярная дифференциация выражена в пределах нормы, корковый слой не утолщен, пирамиды не расширены, лоханка не расширена, не уплотнена, мочеточники не визуализируются.
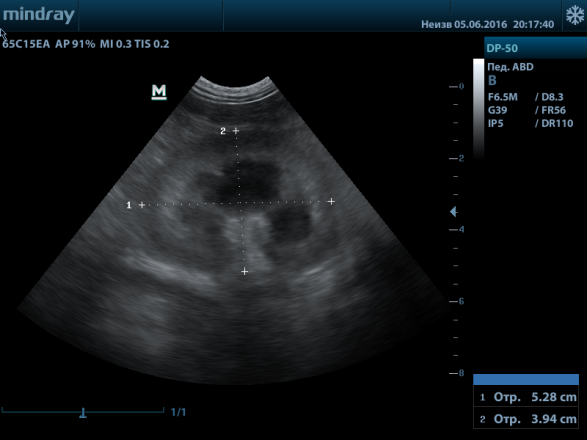
Рис.1. Нормальная почка кошки
Рис.2. Нормальная почка кошки
Рис.3. Нормальная почка собаки
Какие существуют показания для проведения УЗИ почек:
— Боль при пальпации в области почек;
— Анурия, полиурия, полидипсия, странгурия, протеинурия;
— Острая задержка мочи;
— Изменения в биохимическом анализе крови, характерные для нарушения функции почек;
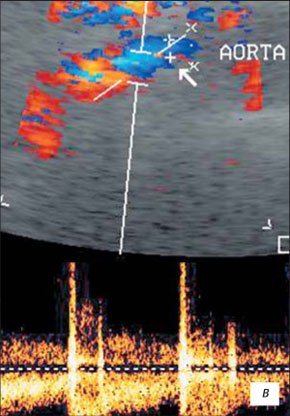
— Тромбоэмболия брюшной аорты;
— Увеличение размеров почек, установленное пальпаторно;
— Подозрение на новообразование почек;
— Хронические болезни мочевыводящей системы;
— Хроническая болезнь почек;
— Наличие признаков острой почечной недостаточности;
— Лихорадка неясного генеза;
— Проведение урографии (нефункционирующая почка).
Возможности УЗИ почек:
-Дистопия (почки формируются на разных уровнях из-за аномалии развития сосудов): «тазовая» почка; удвоенная почка; гомо и гемилатеральная почка со сращением; викарная гипертрофия почки (с агенезией второй); торакальная, перекрестная дистопия (обе почки располагаются по одну сторону от срединной линии);
-Нефроптоз (опущение почки из-за патологической подвижности);
-Аплазия почки. Если нарушается сосудистая архитектоника почки, развивается артериальная гипертензия. Как правило, здоровая почка гипертрофируется. При двустороннем процессе-пациент не жизнеспособен;
-Мультикистозная дисплазия (кисты могут быть очаговыми в корковом слое или настолько мелкими, что дифференциация затруднительна (паренхима почки отсутствует));
-Кистозная медуллярная дисплазия (изменения пирамидального слоя). Губчатая почка характеризуется кистозной дилатацией собирательных канальцев мозгового вещества;
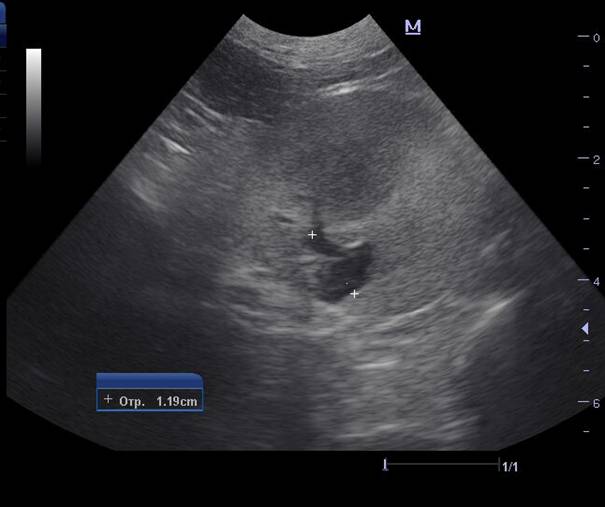
Рис.4. Поликистоз почек у кота
— Добавочная почка, двойная почка, подковообразная почка, S-образная почка;
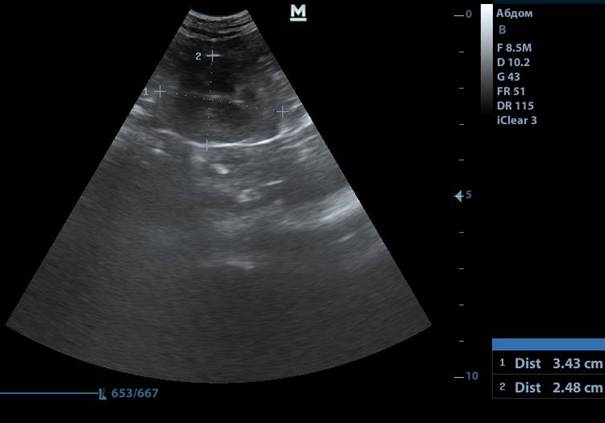
Рис.5. Пиелонефрит у кота
Рис.6. Признаки хронического нефрита/нефросклероза у кота
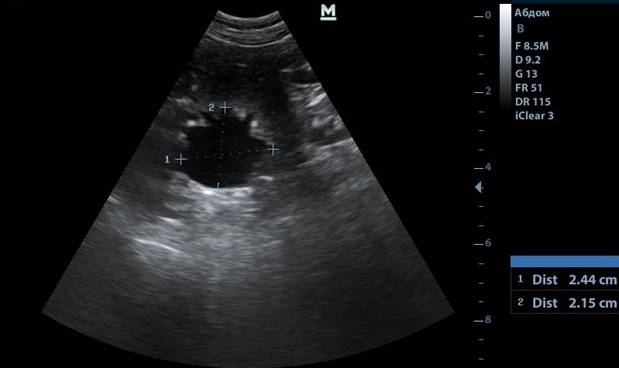
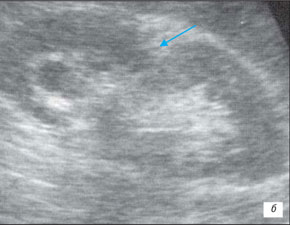
Рис.9. Новообразование почки
Рис.10. Дилатация мочеточника. Нефролит в просвете мочеточника
Как нужно подготовить животное к УЗИ почек?
Специальная подготовка к проведению УЗИ почек включает в себя голодную диету у собак 8-12 часов, у кошек 6 часов со свободным доступом к воде. Необходимо удалить шерсть в месте контакта датчика, нанести специальный гель. Для УЗИ почек нужны датчики с частотой 7.5-10 МГц. После применения акустического связывающего геля датчик направляют параллельно продольной оси тела животного для получения продольных изображений, и перпендикулярно позвоночнику — для продольных изображений. Вблизи ворот правой почки располагается каудальная полая вена, вблизи ворот левой почки-брюшная аорта.
У пациентов до 3-5кг УЗИ почек проводят через переднюю брюшную стенку в положении на спине. У средних и крупных собак – через боковую брюшную стенку (правая почка-последние ребра/правая подвздошная область; левая почка — левая подвздошная область).
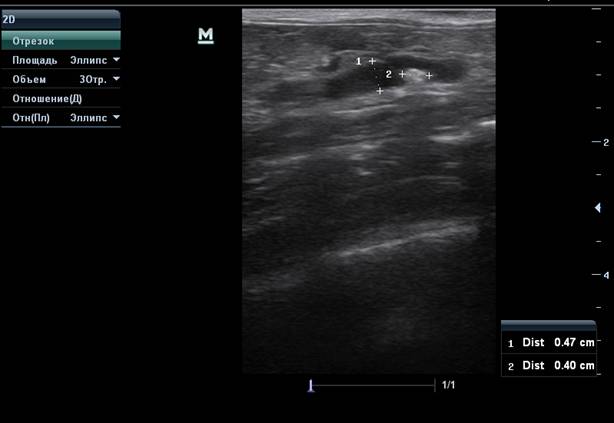
Средний размер длины почек у кошек составляет 3.6-4.4см, у собак до 10 кг- 3.2-5.2см, у собак 20-30 кг 5.2-8.7см, у собак 40-60кг- 6.6-10.6см, у собак более 60 кг 8.3-10.1см.
В ветеринарных клиниках г.Санкт-Петербурга, г.Смоленска и г.Севастополя Ветеринарного центра доктора Базылевского А.А. можно получить подробную консультацию по вопросам проведения УЗИ почек, пройти обследование почек, получить необходимые рекомендации по лечению и профилактике заболеваний почек.
Ультразвуковая анатомия почек
Ультразвуковая диагностика заболеваний внутренних органов в настоящее время является одним из наиболее доступных неинвазивных методов исследования. Для получения наиболее объемной информации из ультразвукового исследования необходимо получить изображение хорошего качества и ознакомиться с нормальной ультразвуковой картиной.
Одной из задач данной публикации является ознакомление с ультразвуковой анатомией и описание техники ультразвукового исследования почек. Материалы и методы исследования. Исследования выполняли на кафедре ветеринарной патологии аграрного факультета РУДН и в ветеринарной клинике «Белый Клык-М». Исследованию подвергали клинически здоровых собак и кошек.
Ультразвуковое исследование проводили ультразвуковым аппаратом «Алока» модели 550-725 в В-режиме, используя конвексные датчики 5 и 7,5 МГц.
Техника исследования
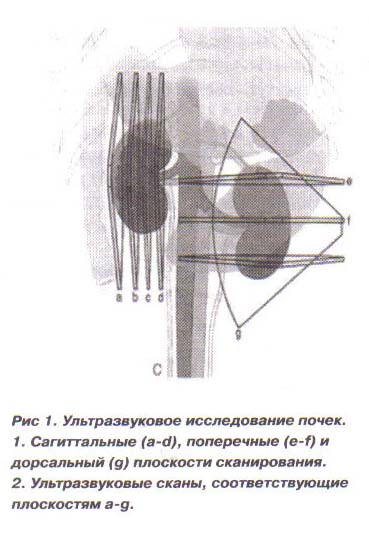
Исследования почек проводили с вентральной стороны брюшной стенки у лежащего на спине животного. При необходимости животное можно положить на правый или левый бок. Шерсть в этой области предварительно выбривали и наносили акустический гель.
Для визуализации левой почки трансдуктор обычно располагали в сагиттальной плоскости тела, левее средней линии, при этом селезенка визуализируется в ближнем поле. Левая почка располагается глубже (дорсальнее) селезенки и обычно легко выводится. На срезе левой почки селезенка обычно заметна латеральнее и глубже (рис. 1е). Это происходит потому, что голова селезенки может изгибаться дорсально к срединной линии.
Правую почку визуализировать труднее, чем левую, потому что она расположена более краниально, и в плоскость сканирования попадает пилорическая часть желудка и двенадцатиперстная кишка. Правая почка соприкасается краниально с ренальной вырезкой правой краниальной доли печени. Для сканирования правой почки датчик располагали справа вдоль брюшной стенки сразу за реберной дугой (индикатор трансдуктора располагали краниально). Почку находили, передвигая трансдуктор латеральнее и медиальнее. В некоторых случаях необходимо направлять луч под реберную дугу. При этом правая почка располагается косо или вертикально на скане, каудальный полюс находится в ближнем поле скана, а краниальный — в дальнем.
Исследование почек проводили в трех плоскостях: сагиттальной, поперечной и дорсальной.
Если сагиттальный срез делать медиальнее (близко к воротам), визуализируется центрально расположенный эхогенный диск, представляющий собой жировую ткань ворот почки (рис. 1с). На этом срезе в области ворот могут быть видны сосуды почки, в то время как мочеточник не визуализируется, поскольку он слишком мал.
На более медиальных срезах почка становится двудольной, потому что разделяется ренальными воротами (рис. 1с1).
На латеральных сагиттальных срезах медуллярные структуры отсутствуют, визуализируется эхогенная почка (рис. 1а).
Латеральный срез почки ошибочно принимать за маленькую эхогенную почку с потерей кортикомедуллярной дифференциации (т.е. за патологию). Чтобы получить поперечные срезы почек, необходимо передвигать датчик вдоль почки от каудального полюса к краниальному (Рис.1е).
Результаты исследований
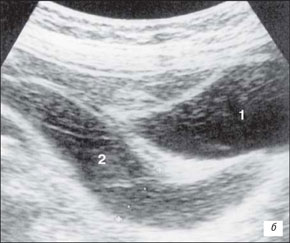
У почки, выведенной в сагиттальной плоскости, можно четко увидеть три области:
Почечный синус является отображением следующих структур: сосудов почки, лоханки, части мочеточника и нервных волокон, которые окруженны жировой и фиброзной тканью. Если выводить сагиттальную проекцию почки, двигая датчик от медиального края к латеральному, яркий гиперэхогенный участок почечного синуса исчезнет, появится срединный гипоэхогенный участок, ограниченный двумя параллельными гиперэхогенными линиями. Центральная гипоэхогенная область представляет собой почечную пирамиду (почечный сосочек). Гиперэхогенные линии являются дорсальной и вентральной частью почечного дивертикула (углубления), междолевыми артериями и венами. Дивертикул и сосуды визуализируются в виде коротких, расположенных с одинаковыми промежутками, эхогенных линий, пересекающих мозговое вещество. Гипоэхогенное мозговое вещество разделяется на множество секций междолевыми сосудами и дивертикулом. У собак почки однососочковые, почечные чашечки отсутствуют. Следовательно, данные секции являются частями единой почечной пирамиды. Дуговидные и междолевые артерии часто визуализируются как дискретные эхогенные зоны на границе коркового и мозгового вещества и непосредственно в корковом веществе.
Почечная пирамида (гребень), к которой примыкают две части дивертикула, легко визуализируется в средней поперечной проекции.
Обычно моча, находящаяся в почечной лоханке и мочеточнике, не визуализируется, т.е. лоханку и мочеточник нельзя распознать как отдельные структуры.
Эхогенность почек
При ультразвуковом исследовании корковое вещество имеет эхогенность сопоставимую с эхогенностью нормальной печени и немного ниже, чем эхогенность паренхимы селезенки. Кортико-медулярная дифференциация выражена, медуллярное вещество в норме имеет эхогенность значительно ниже, чем кортикальный слой. Околопочечный жир, окружающий почку, имеет такую же либо чуть более выраженную эхогенность по сравнению с эхогенностью центральной части почечного синуса.
У кошек эхогенность коркового вещества почек может усиливаться за счет вакуолей жира в эпителии канальцев коркового вещества.
Выводы
Сканеры для проведения УЗИ почек
В нашем каталоге представлены модели УЗИ-сканеров, которые адаптированы для проведения ультразвуковых исследований в ветеринарий:
Использование различных методов лучевой диагностики у детей с патологией почек и мочевыводящих путей
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Материалы и методы
УЗИ с ЦДК позволило установить у 25 пациентов обеднение сосудистого рисунка на фоне «маленькой» почки и развернутой картины воспалительных изменений; у 9- различную сосудистую патологию (наличие добавочного сосуда, удвоение, стеноз, изгиб почечной артерии). У 1 пациента была диагностирована артериовенозная мальформация.
Результаты и обсуждение
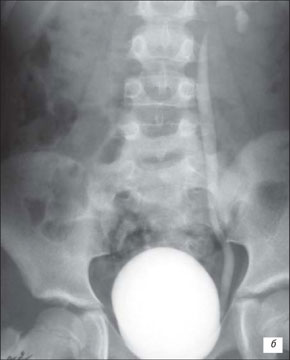
Наиболее популярным способом диагностики и контроля пузырно-мочеточникового рефлюкса до сих пор считается восходящая цистография, главные достоинства которой заключаются в получении информации о деталях строения мочевого пузыря и анатомии уретры, а также в возможности классифицировать пузырно-мочеточниковый рефлюкс в соответствии с классификацией Heikel-Parkkulainenb (1966), в основе которой лежит оценка степени выраженности забрасывания рентгеноконтрастного вещества при выполнении восходящей цистографии.
а) В фазе максимального наполнения мочевого пузыря, пассивный рефлюкс.
б) В фазе мочеиспускания, активный рефлюкс.
Однако существенная лучевая нагрузка при восходящей цистографии, особенно опасная для девочек, заставляет искать альтернативные подходы к диагностике пузырно-мочеточникового рефлюкса. Кроме того, рентгеновский метод не может гарантировать, что пузырно-мочеточниковый рефлюкс, проявления которого в немалых случаях весьма ограничены по времени (секундами), непременно совпадет с моментами выполнения снимков. Одними из таких альтернативных методов являются УЗИ с ЦДК и радионуклеидная цистография [2, 3, 5-8]. УЗИ с ЦДК позволяют получать изображение движения потоков мочи, оценивать количественные и качественные характеристики выбросов, которые зависят от состояния транспортной функции мочевых путей.
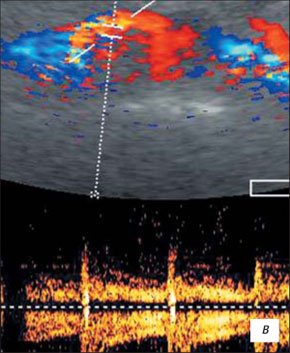
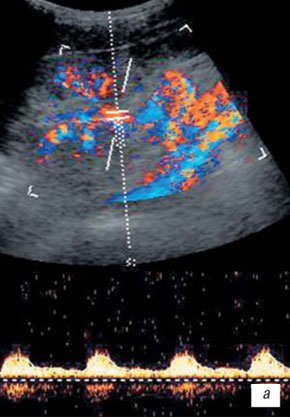
Признаками пузырно-мочеточникового рефлюкса при УЗИ с ЦДК являются: дилатация мочеточника в нижних и верхних отделах при среднем или максимальном наполнении мочевого пузыря и стабильное расширение лоханки более 10 мм, независимо от наполнения мочевого пузыря (рис. 2). Если после микции лоханка не уменьшилась или даже увеличилась в размерах, то имеет место активный рефлюкс, при уменьшении лоханки в размерах диагностируется пассивный рефлюкс.
а) Эхограмма расширения полостной системы почки.
б) Эхограмма расширенного мочеточника.
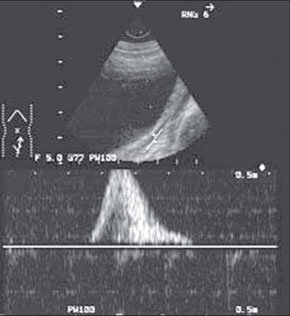
Кроме того, при наличии пузырно-мочеточникового рефлюкса УЗИ с ЦДК может определить: уменьшение размеров почки на стороне поражения; циклическое изменение диаметра мочеточника в верхнем и (или) нижнем отделах; допплерографическую регистрацию обратного тока мочи в мочеточнике в виде одногорбой кривой со снижением всех количественных показателей; вертикальную направленность мочеточниково-пузырного выброса, который в норме имеет направление под углом 30-40° по отношению к условной линии, соединяющей устья мочеточников (рис. 3).
Рис. 3. Пузырно-мочеточниковый рефлюкс при УЗИ в режиме ЦДК.
Сканирование мочеточника через мочевой пузырь.
Скорость потока 11 см/с (норма до 20,3 см/с), время потока 1,16 с (норма 6,2 с).
Метод радионуклеидной цистографии был внедрен Winter в 1959 г. [3]. Существует две формы: прямая, при которой изотопы вводятся трансуретрально в мочевой пузырь и непрямая радионуклеидная цистография, основным принципом которой является способность почки в короткий срок выделить все количество внутривенно введенного радиоизотопа. Зоны интереса определяют вокруг каждой почки и мочевого пузыря и строят кривые «время-активность» [7]. При подозрении на небольшой рефлюкс формируют дополнительные зоны интереса в области каждого мочеточника. В своем исследовании мы использовали метод непрямой радионуклеидной цистографии.
Признаками пузырно-мочеточникового рефлюкса при непрямой радионуклеидной цистографии являются: повторное усиление контрастирования чашечно-лоханочной системы (ЧЛС) на соответствующей стороне во время микционной пробы; формирование на ренограмме резкого подъема кривой вверх, вслед за которым после пробы, вновь увеличивается радиактивность над областью мочевого пузыря в связи с возвращением в просвет последнего рефлюксированной мочи (рис. 4), (табл. 1).
а) Пузырно-мочеточниковый рефлюкс отсутствует.
б) Двухсторонний активный пузырно-мочеточниковый рефлюкс.
| Метод диагностики | Количество | |
|---|---|---|
| исследований | выявленных ПМР | |
| Непрямая радионуклеидная цистография | 64 | 17 (26,6 %) |
| УЗИ с ЦДК | 176 | 43 (24,4 %) |
| Восходящая цистография | 60 | 4 (6,7 %) |
Из табл. 1 видно, что восходящая цистография имеет самый низкий процент диагностики пузырно-мочеточникового рефлюкса, непрямая радионуклеидная цистография и УЗИ с ЦДК имеют примерно одинаковый процент выявления данной патологии. Следует отметить, что 4 пациентам, у которых диагностирован пузырно-мочеточниковый рефлюкс при восходящей цистографии, предварительно было выполнено УЗИ с ЦДК и непрямая радионуклеидная цистография, выявившие у 3 из них признаки пузырно-мочеточникового рефлюкса.
Изменения, выявляемые методами лучевой диагностики у детей при воспалительных заболеваниях почек и мочевыводящих путей, могут быть условно разделены на три группы: начальные проявления (минимальные изменения, которые определяются лучевыми методами диагностики), развернутая картина воспалительных изменений и диагностика «маленькой» почки (имеется ввиду гипоплазированная, или сморщенная почка).
Необходимо отметить, что изменения со стороны почек и мочевыводящих путей, которые выявляются при УЗИ с ЦДК и при динамической ангионефросцинтиграфии не специфичны для того или иного заболевания, а характеризуют структурные изменения и нарушения функциональных способностей мочевыделительной системы. Диагнозы пиелонефрита или гломерулонефрита являются, на наш взгляд, в первую очередь клиническими, постановка их возможна только при совокупности синдромов: клиническая картина, данные физикального обследования, изменения в анализах и, конечно изменения, которые определяются лучевыми методами диагностики.
УЗИ позволяет выявить изменения в серошкальном режиме, а в сочетании с ЦДК детально охарактеризовать кровоток в отдельных участках сосудистого русла почки и установить, если имеется, сосудистую патологию [2, 4-6].
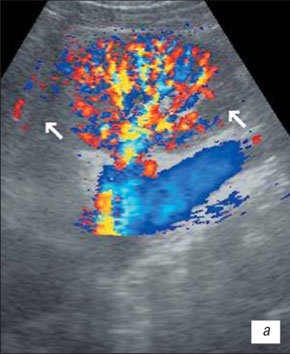
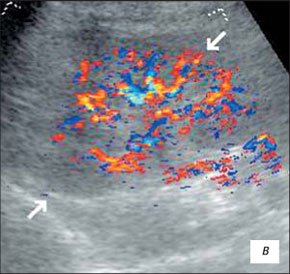
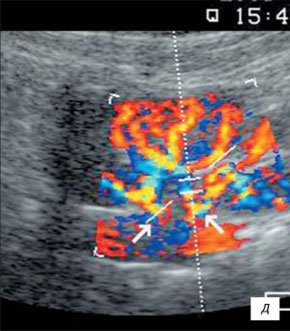
В начальном периоде воспалительных изменений УЗИ с ЦДК выявляет умеренно выраженные диффузные изменения паренхимы почки на фоне сохранения четкости кортико-медуллярной дифференцировки (КМД); контуры почек сохранены, четкие, ровные; невыраженная дилатация лоханки (без истончения паренхимы); интраренальный сосудистый рисунок почки сохранен; скоростные показатели артериального ренального кровотока сохраняются в пределах нормы.
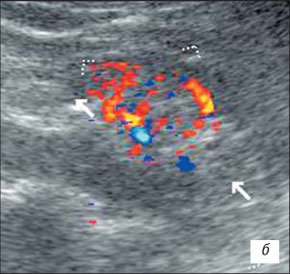
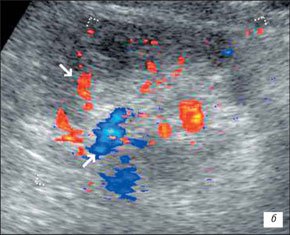
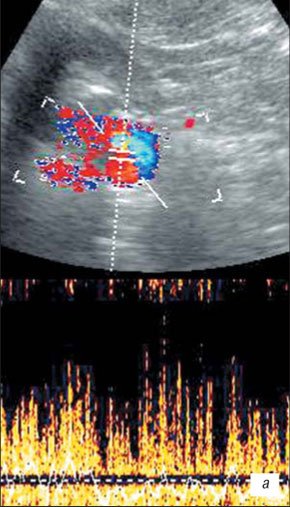
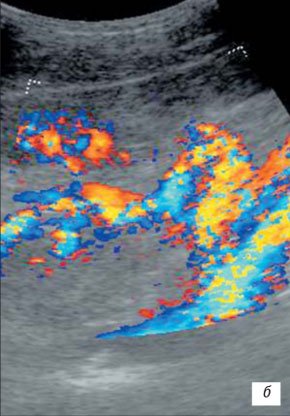
При развернутой картине УЗИ с ЦДК характеризуется неровностью, нечеткостью, деформацией контура почки, который местами может не прослеживаться; почка иногда местами плохо дифференцируется от окружающих тканей, что затрудняет определение ее размеров; визуализируются мелкие, неправильной формы втяжения контура, распределенные либо по всему контуру, либо в каком-то фрагменте почки; определяется нечеткость кортико-медуллярной дифференцировки; имеются выраженные диффузные изменения паренхимы почки с умеренным неравномерным повышением ее эхогенности; дилатация чашечно-лоханочной системы; фрагментарное истончение паренхимы почки с компенсаторным утолщением или сохранением толщины других ее участков (рис. 5); умеренное обеднение интраренального сосудистого рисунка, наиболее выраженное в местах деформации и втяжения контура почки; снижение скоростных характеристик артериального кровотока (рис. 6).
а) Воспалительные изменения в почке.
б) Втяжение на контуре почки (стрелка).
а) Интраренальный сосудистый рисунок почки сохранен, кортикальный кровоток определяется во всех отделах паренхимы.
б) Обеднение сосудистого рисунка.
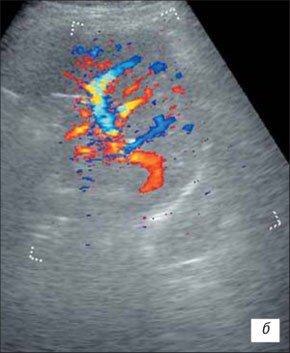
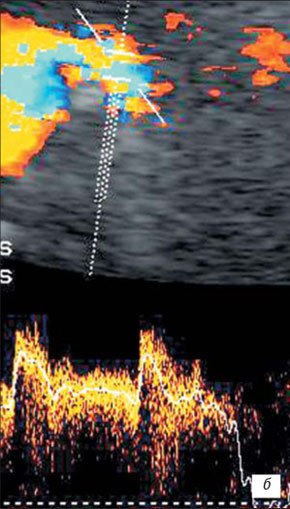
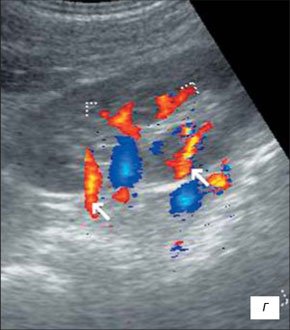
При наличии у ребенка «маленькой» почки УЗИ с ЦДК определяет уменьшенную в размерах почку с нарушением правильности ее контуров, почка с трудом дифференцируется от окружающих тканей; резко нарушена или отсутствует кортико-медуллярная дифференцировка; визуализируются диффузные неравномерные изменения паренхимы почки с гетерогенным повышением эхогенности; дилатация чашечно-лоханочной системы; выраженное обеднение сосудистого рисунка пораженной почки со снижением скоростных характеристик артериального ренального кровотока (рис. 7, 8).
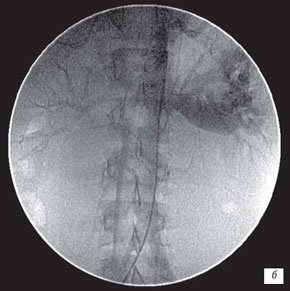
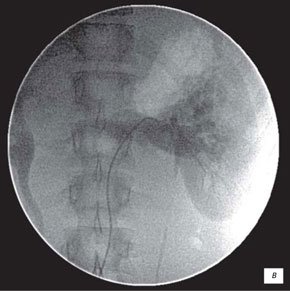
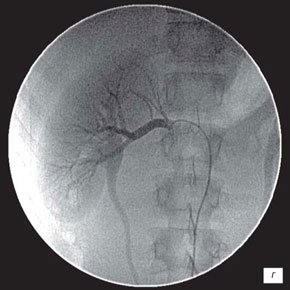
УЗИ с ЦДК позволяет определить и различную сосудистую патологию. Артериовенозные мальформации (рис. 9, 10), наличие добавочных сосудов, удвоения, изгибы и стенозы почечной артерии (рис. 11), все эти изменения приводят к нарушению кровоснабжения почки, и в определенных условиях способствуют развитию воспалительных изменений в почках. Кроме того, это часто может служить причиной ренальной артериальной гипертонии. Динамическая ангионефростинтиграфия позволяет изучить раздельную и суммарную функциональную способность почек, уродинамику верхних мочевых путей, анатомо-топографические особенности почек. Построение кривых «активность-время», имеющих вид ренограмм с сосудистым, функциональным (либо фильтрационным, либо секреторным) и экскреторными сегментами, также позволяет судить о поглотительной и выделительной функции каждой почки. Начальные признаки нарушения функциональной способности почек при динамической ангионефростинтиграфии проявляются в виде удлинения времени канальцевой секреции (Тmax) и замедления экскреции (Т1/2) из-за воспалительной инфильтрации межуточной ткани со снижением тонуса чашечно-лоханочной системы и нередко мочеточника.
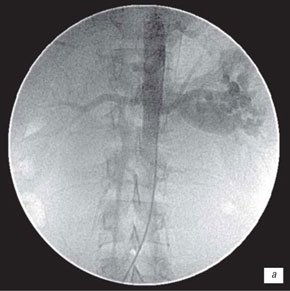
а) Нефроартериография левой почки.
б) Нефроартериография левой почки.
в) Нефроартериография левой почки.
г) Нефроартериография правой почки.
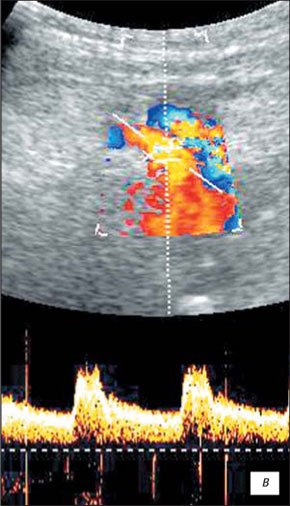
а) Эхографическая картина извитости почечной артерии (стрелка) с обеднением сосудистого рисунка почки.
б) Эхографическая картина извитости почечной артерии (стрелка) с обеднением сосудистого рисунка почки.
в) Стеноз почечной артерии: 79,1%.
г) Две почечные артерии в воротах почки.
д) Две почечные артерии в воротах почки и сосудистое дерево почки.
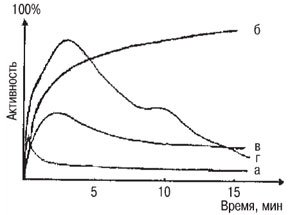
При развернутой картине поражения почек и мочевыводящих путей на динамической ангионефростинтиграфии определяется снижение амплитуды ренограммы (Аmax) по сравнению с коллатеральной стороной, что указывает на снижение секреторных возможностей пораженной почки, а также выраженное нарушение показателей выделительной функции почки (рис. 12). Обструктивный тип кривой диагностируется при отсутствии снижения ренографической кривой в течение 20 мин и более после введения радиофармпрепарата. Это происходит при выраженном нарушении функции почки: обструкция конкрементом, выраженная обструкция при патологии мочеточника или сосуда, при выраженных воспалительных изменениях.
а) Изостенурическая.
б) Обструктивная.
в) Паренхиматозная.
г) Нормальная с незначительным нарушение моторики верхних мочевыделительных путей.
При наличии «маленькой» почки сцинтиграфическое изображение уменьшено в размерах и деформировано; ренографическая кривая изостенурического типа (выраженное снижение или удлинение секреторно-эвакуаторного участка с уплощенным пиком ренограммы) или при нефункционирующей почке афункционального типа (снижение амплитуды сосудистого сегмента), при отсутствии секреторного и экскреторного фрагментов кривой; имеет место выраженное снижение артериального кровоснабжения пораженной почки.
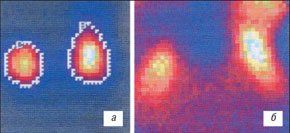
Визуально при динамической ангионефростинтиграфии можно оценить топографию, размеры, форму почек, определить задержку радиофармпрепарата в чашечно-лоханочной системе и мочеточниках (рис. 13).
а) В норме, на 5-й минуте положение почек типичное, форма сохранена, контуры ровные четкие. Накопление радиофармпрепарата интенсивное, распределение равномерное.
б) При выраженных функциональных нарушениях, на 5-й минуте положение почек типичное, форма сохранена, контуры нечеткие. Накопление радиофармпрепарата интенсивное, распределение диффузно-неравномерное. Отмечается накопление радиофармпрепарата окружающими тканями.
в) В норме, на 19-й минуте определяется накопление РФП в мочевом пузыре. Полное выведение радиофармпрепарата из почек.
г) При выраженных функциональных нарушениях, на 19-й минуте контуры почек нечеткие, распределение радиофармпрепарата неравномерное. Замедление выведения радиофармпрепарата на уровне лоханок, больше справа..
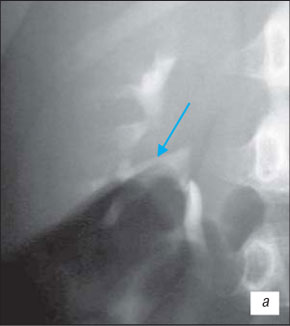
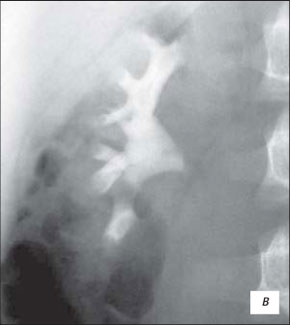
Экскреторная урография позволяет предположить реноваскулярную обструкцию, которая проявляется как симптом Фролея, перегиб в лоханочно-мочеточниковом сегменте, выявить патологию мочеточника: высокое отхождение мочеточника, клапан мочеточника (рис. 14).
а) Линейный дефект наполнения шейки верхней чашечки правой почки с умеренной эктазией (симптом Фролея), перегиб в лоханочно-мочеточниковом сегменте справа без нарушения оттока (стрелка).
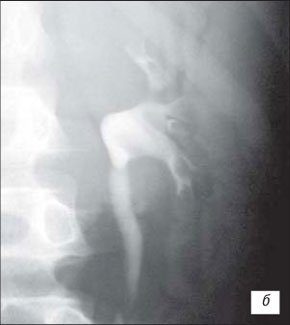
б) Высокое отхождение мочеточника.
в) Клапан мочеточника. Дефект наполнения в начальном отделе мочеточника. Симптом пустого мочеточника Лихтенберга: дилатированная лоханка, отсутствие контраста в мочеточнике.
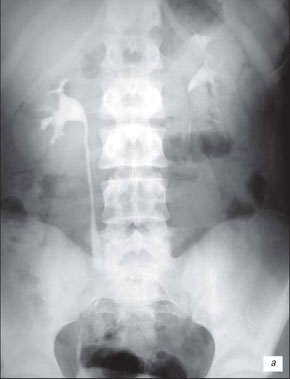
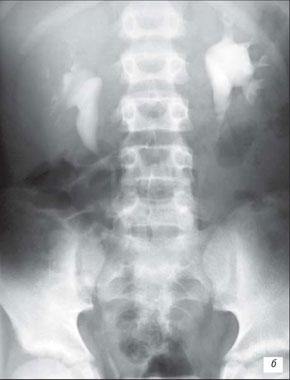
Начальные признаки, выявляемые на экскреторной урограмме при наличии воспалительных изменений в почках (спастическая стадия пиелонефрита): локальные спазмы чашечно-лоханочной системы, чаще в области верхних чашечек, что соответствует расположению сфинктера Диссе в области шейки малых чашечек; недостаточная контрастность верхних мочевых путей и замедление эвакуации контрастного вещества пораженной почкой вследствие дискинезии чашечно-лоханочной системы (рис. 15 а); пиелоренальный рефлюкс, выявляемый при экскреторной урограмме с компрессией.
а) Левосторонний пиелонефрит, спастическая стадия. Средние и нижние чашечки левой почки слабо контрастированы, спазмированы, верхняя чашечка умеренно расширена, деформирована.
б) Двухсторонний пиелонефрит, гипотоническая стадия. Двухсторонняя пиелоэктазия, краевой симптом псоаса. Неравномерное контрастирование полостной системы, деформация и нечеткость чашечек правой почки.
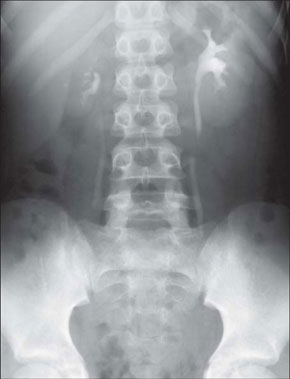
Признаки, определяемые на экскреторной урограмме в более поздние сроки воспалительного процесса (гипотоническая стадия пиелонефрита): расширение чашечно-лоханочной системы и мочеточника; краевой симптом псоаса как следствие снижения нервно-мышечного тонуса всей собирательной системы; грибовидная деформация чашечек: сглаженность и атрофия конусов сосочков, закругление форниксов (вследствие отека слизистой, понижения тонуса нервно-мышечного аппарата и развития соединительной ткани); удлинение шеек чашечек, раздвигание чашечек в результате инфильтрации паренхимы (рис. 15 б).
Из табл. 2 видно, что наиболее чувствительным методом в выявлении функциональных нарушений даже при минимальных воспалительных изменениях в почках и мочевыводящих путях является динамическая ангионефростинтиграфия. Ранее было показано, что детям было проведено различное сочетание методов лучевой диагностики с целью определения оптимального варианта их комплексного использования. Анализируя сказанное выше, мы считаем, что УЗИ с ЦДК должно быть первичным методом визуализации у детей с патологией почек и мочевыводящих путей. Этот метод обладает рядом достоинств: позволяет оценить положение почек, смещаемость при дыхании, размеры, форму, очертания, дифференцировку кортико-медуллярной системы, ренальный синус с ЧЛС и периренальные ткани.
| Метод диагностики | Количество | |
|---|---|---|
| исследований | патологий | |
| Динамическая ангионефросцинтиграфия | 64 | 56 (87,5 %) |
| Экскреторная урография | 113 | 72 (63,7 %) |
| УЗИ с ЦДК | 176 | 105 (59,6 %) |
УЗИ с ЦДК выявляет аномалии количества, положения и структуры почек; диффузные и очаговые изменения паренхимы. Метод высокочувствителен к обструкции мочевых путей. Кроме того, он ориентирует относительно характера заболевания и определяет выбор дальнейшего метода визуализации.
УЗИ с ЦДК имеет преимущества перед экскреторной урографией при выраженном гидронефрозе. Значительная дилатация чашечно-лоханочной системы приводит к сильному «разведению» контрастного вещества и чашечно-лоханочной системы почки на экскреторной урограмме может не контрастироваться, что служит причиной диагноза «нефункционирующая» почка. Проведение УЗИ на аппаратах высокого разрешения с оценкой ренального кровотока позволяет избежать этой ошибки. Сохранение нормальной эхогенности паренхимы даже на фоне ее истончения до 3-4 мм и резкой дилатацией чашечно-лоханочной системы при условии визуализации сосудистого рисунка почки хотя бы только в проекции чашечно-лоханочной системы и медуллярного слоя, и снижение средней скорости кровотока не более чем в 2 раза при сравнении с коллатеральной почкой является прогностически благоприятным [4].
Однако УЗИ с ЦДК имеет недостатки: не всегда позволяет визуализировать мочеточники, не дает полноценной информации о функции почек. Поэтому рекомендуется после выполнения УЗИ с ЦДК проводить радионуклеидные исследования и(или) экскреторную урограмму в зависимости от клинических показаний, и лишь при необходимости выполнять восходящую цистографию.
Экскреторная урограмма дает обзор всего мочевого тракта, включая мочеточники и мочевой пузырь; позволяет оценить выделительную функцию почек; подтверждает или исключает обструкцию, определяет причины и уровень обструкции.
Сравнивая радионуклеидные методы диагностики и рентгенологические следует сказать, что первые имеют несомненные преимущества перед вторыми. Отсутствие катетеризации мочевого пузыря при непрямой радионуклеидной цистографии позволяет избежать риска инфекции и физиологического дискомфорта у пациентов; при радионуклеидной цистографии для выявления пузырно-мочеточникового рефлюкса не мешают ни костные структуры, ни содержимое кишечника; динамическая ангионефростинтиграфия позволяет не только получить полную информацию о функции мочевыводящей системы, но и оценить количественный вклад пораженной почки в накопительную функцию; радионуклеидные методы диагностики не требуют введения большого объема контрастного вещества и безопасны с точки зрения развития анафилактических реакций; эффективная эквивалетная доза облучения при радионуклеидном исследовании не превышает 0,4 мЗв (независимо от времени и режима записи), при рентгенологическом исследовании составляет 0,8 мЗв и более.
Указанный подход в диагностике и соблюдение строгой последовательности выполнения лучевых методик позволяет диагностировать пузырно-мочеточниковый рефлюкс (УЗИ с ЦДК и непрямая радионуклеидная цистография), оценивать функцию почки (экскреторная урография и динамическая ангионефростинтинтиграфия), определять патологию сосудов (УЗИ с ЦДК), мочеточника и мочевого пузыря (экскреторная урография).
Сочетание УЗИ с ЦДК и восходящей цистографией недостаточно эффективно. Учитывая низкий процент выявления рефлюксов при восходящей цистографии, а также определяемые при выполнении УЗИ с ЦДК различные диффузные и структурные изменения в почках, мы в полной мере не можем определить функцию почек, изменения мочеточника, а следовательно, подтвердить или опровергнуть изменения, выявленные на УЗИ.
Выводы
Сочетанное использование УЗИ с ЦДК и радионуклеидных методов исследования для выявления пузырно-мочеточникового рефлюкса позволяет исключить у многих пациентов восходящую цистографию.
Первым методом визуализации у детей с патологией почек и мочевыводящих путей должно быть УЗИ с ЦДК.
Рентгенологические методы диагностики применять строго по показаниями.
Литература
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.