Кортико медуллярная дифференциация сохранена что это
Почка – это парный орган, по форме напоминающий фасоль, посредством мочеобразовательной функции выполняет регуляцию химического постоянства (гомеостаза) организма человека. Располагаются в поясничной области. Длина одной почки лежит в пределах от 11,5 см до 12,5 см, толщина от 3см до 4 см, длина от 5 см до 6 см.
Масса почки лежит в пределах от 120 до 200 грамм. Почка покрыта соединительной капсулой, включает системы выведения и накопления мочи. Кровоснабжение обеспечивается за счет почечных артерий, выходящих непосредственно из аорты.
Основная работа почек – выделительная. Через нормально функционирующую почку за сутки проходит от 1700 до 2000 литров крови, формируется от 120 до 150 литров первичной мочи и от полутора до двух литров вторичной мочи.
Почки выполняют существенную работу по регулированию кислотно-щелочного баланса плазмы крови, сохраняют водно-солевое равновесие. Выводят из организма окончательные продукты азотного обмена, токсические вещества, принимают участие в метаболических процессах белков и углеводов, выводят остатки лекарственных препаратов.
Не здоровый образ жизни, питание, врожденные скрытые патологии привело к тому, что количество людей с болезнями почек в последнее время увеличилось.
К наиболее часто встречающимся заболеваниям относят:
Нефролитиаз (мочекаменная болезнь) – образование в почках плотных камней (конкрементов);
Пиелонефрит – воспалительный процесс, при котором поражается канальцевая система почки, преимущественно бактериального характера. Может иметь течение острое, хроническое или хроническое с обострением;
Нефроптоз (блуждающая, подвижная почка) – заболевание выражается в ненормальной подвижности почки. Как правило, правая почка смещается чаще чем левая. Основным симптомом служит боль в подреберьях или области повздошной кости.
Гидронефроз – расширение чашечек и почечной лоханки на фоне проблем оттока мочи.
Почечная недостаточность – синдром, при котором нарушены все функции почек. Нарушен водный, азотистый, электролитный и другие обмены. Может находиться как в острой, так и хронической стадии.
Гломерулонефрит – это поражение клубочков почек (гломерул).
Поскольку почки и мочевой пузырь входят в одну выделительную систему, очень часто для более точного установления диагноза процедуру узи почек и мочевого пузыря совмещают.
Показания к проведению УЗИ почек
При первых симптомах, даже слабых, периодических болях в области почек, необходимо обратиться в клинику и пройти процедуру ультразвуковой диагностики, чтобы не пропустить начало болезни и вовремя начать лечение.
К таким симптомам относятся:
Что помогает выявить УЗИ почек
По статистическим данным, около 97 % болезней почек выявляются с помощью УЗИ исследования.
В результате полученных данных ультразвукового исследования врач анализирует состояние почек и мочевого пузыря, а также оценивает правильность их расположения относительно других органов. Проведя эту процедуру, специалист определяет форму, контур и структуру паренхимы, а также присутствие опухолевых образований и их величину.
УЗИ позволяет диагностировать:
Процедура проведения УЗИ почек
Ультразвуковое исследование один из самых популярных способов диагностики в медицине органов человека. Его востребованность объясняется рядом преимуществ:
В диагностике патологий и болезней почек ультразвуковое исследование занимает первоочередную роль. Используется 2 вида ультразвукового обследования почек:
Ультразвуковая эхография основана на отражении звуковых колебаний от границ тканей различной плотности, а также дает возможность обследовать паренхиму почек, увидеть конгломераты и образования и нарушения топографии.
Ультразвуковая допплерография основана на эффекте Доплера. Благодаря этому способу можно провести оценку состояния кровообращения (на предмет изменения направления кровотока) в сосудах почек.
Несмотря на то, что УЗИ почек абсолютно безопасное и безвредное исследование существуют некоторые факторы, которые могут стать причиной неточности результата:
Подготовка пациента к УЗИ почек

За 3-е суток до обследования необходимо придерживаться определенного рациона питания. Нужно обязательно убрать продукты, которые провоцируют или усиливают газообразование. К ним относятся – картофель, молоко, черный хлеб, сырые овощи, а особенно капусту, кондитерские изделия. Это нужно для того, что бы обеспечить нормальное прохождение ультразвука, так как газы и воздух в кишечнике создают барьер, через который он не может пройти.
Рекомендуется прием на протяжении 3-х дней энтеросорбентов, которые снизят вероятность газообразования. Это может быть белый или черный уголь, эспумизан, отвар фенхеля.
Ужин, накануне обследования должен быть легким, не позже 7 часов вечера.
В день проведения УЗИ, если обследуются только почки, можно кушать все. Однако, если параллельно нужно исследовать и другие органы, кушать нельзя. При диагностике мочевого пузыря необходимо за 1 час наполнить его, выпив 2 стакана воды и не опорожнять.
Желательно при себе иметь влажные салфетки для удаления геля и полотенце, чтобы постелить на кушетку.
Перед ультразвуковым исследованием почек нужно снять и отложить в сторону все украшения, мешающие обследованию предметы одежды. Пациент ложится на кушетку сначала на живот, затем поворачивается поочередно на спину, на правый и левый бок.
На область расположения органа, который необходимо обследовать, наносится специальный гель, далее, используя датчик апарата УЗИ, специалист начинает осмотр. Диагностика начинается обычно с оценки состояния мочевого пузыря и мочеточников, и только потом, доходит очередь до почек.
Для оценки кровотока УЗИ с доплером возникают шумы и свист – это нормальное явление при данном виде исследования.
Никакого неудобства во время проведения исследования пациент не получает, единственно, что может быть не совсем приятно – это ощущение на теле прохлады и влажности от специального геля.
Процедура длится от 10 до15 минут.
После окончания гель убирается с помощью полотенца или влажной салфетки.
Результаты представлены в виде ч/б фотографии и расшифровки. В которой будут указаны все найденные изменения и патологии.
Расшифровка результатов и нормы узи почек
В норме каждая почка у взрослого человека должна соответствовать размерам:
Допускается отклонение в размерах на 2 см по каждому из показателей. По форме здоровая почка напоминает фасолину. Положение забрюшинное, находятся с обеих сторон от позвоночника напротив 12 грудного, 1 и 2 поясничных позвонков, при чем, правая почка лежит немного ниже левой. Во время дыхания может быть смещение на 2-3 см. Жировая клетчатка со всех сторон обволакивает почку.
Структура почечной ткани должна быть однородной или гомогенной, без каких-либо включений. Корково-медуллярная дифференциация или видимость почечных пирамидок выражена отчетливо. Почечная лоханка, представляет собой полость внутри почки – без содержания включений.
В расшифровке приведена полная картина состояния органа. При некоторых диагнозах врач может направить сделать повторное УЗИ или ряд других анализов и обследований. Врач-нефролог, проанализировав результаты, назначит лечение и пропишет необходимые препараты.
Copyright 2005-2021 © Клиника «Лека-Фарм»
Сайт носит информационный характер и не является публичной офертой. Стоимость товаров/услуг, их наличие и подробные характеристики уточняйте у представителей (администраторов) медицинского центра, используя средства связи, указанные на Сайте.
Кортико-медуллярная дифференциация почек
Современная медицина предлагает довольно удобный метод диагностики органов мочевыделительной системы — ультразвуковую диагностику. С его помощью оценивается и кортико-медуллярная дифференциация почек.
Сегодня практически не осталось таких людей, которые хотя бы раз не испробовали на себе принцип действия ультразвуковой аппаратуры в кабинете у врача. Метод является безопасным и при этом довольно достоверным. С его помощью можно выявить ряд опасных патологий.
Во время исследования обязательно уделяется внимание кортико-медуллярной дифференциации (КМД). Это рисунок двух слове почек — мозгового и коркового. Данная зона занимает ⅔ всего почечного рисунка.
Если у человека есть жалобы на какие-либо патологии органов мочевыделительной системы, тогда ему назначают УЗИ. Для получения правильной картины человек должен лечь так, чтобы специалист смог подробно рассмотреть почки.
Поэтому врач будет просить пациента менять положение тела, пока не найдется такое, при котором достаточно хороший обзор. Обычно останавливаются на боковой позе, поскольку так доступны сосуды и каждая сторона почки.
Нормы
Что такое кортико-медуллярная дифференциация почек, мы выяснили. Теперь поговорим о размерах. Почки взрослых людей имеют следующие параметры:
Если никаких патологий нет, то допускаются отклонения не более 1-1,5 см. Нормы для паренхимы определены как 2,5 см по толщине. С годами толщина уменьшается и составляет уже около 1 см.
При ультразвуковом обследовании на экране будет изображен орган как плотная линия. Она пересекает корковое вещество. Если почки здоровы, то их структура должна быть волнами.
Корково-мозговая дифференциация почек очень важна для диагностики болезней. Плотность этих веществ (мозгового и коркового), если говорить об органах мочевыделительной системы, должна быть выше, чем у других органов брюшной полости. Во время процедуры четко видны почечные пирамиды. Их плотность у молодых людей ниже, чем плотность коркового вещества.
Обычно место расположения правой почки — со второго по двенадцатый позвонок, а для левой — с первого по одиннадцатый позвонок. Показатели могут довольно сильно отклоняться от нормальных в любую сторону, если почки смещаются. При исследовании сосудов должны быть четко видны их границы. В противном случае орган не в порядке.
Структурные характеристики оценивают с помощью соотношения паренхимы и уплотненности по центру. Оно должно быть 2 к 1 соответственно.
С течением времени каждый орган стареет. Паренхима уменьшается из-за различных заболеваний. Если в крови обнаружен повышенный холестерин, то он также приводит к истончению паренхимы. Пациентам старшего возраста ультразвуковое исследование проводится только в случае наполненного мочевого пузыря. Так можно четче увидеть границы паренхимы и КМД.
Патологии
Бывают и такие болезни, при которых КМД не изменена.
Если на УЗИ врач не видит кортико-медуллярную дифференциацию, значит на то ест свои причины. Вот они:
Почему кортико-медуллярная дифференциация почек сглажена. Иногда такую запись можно увидеть в результатах обследования. Причины сглаживания различны. Нередко так бывает из-за поликистоза. Для уточнения диагноза проводят рентгенографию, компьютерную томографию, магнитно-резонансную томографию.
Если кортико-медуллярная дифференциация сохранена, тогда оболочки почек имеют неровные контуры. Так бывает в случае нефросклерозах.
КМД снижается у подростков, что будет видно при проведении ультразвукового исследования. Если никаких других жалоб нет, значит это особенности развития организма.
Кортико медуллярная дифференциация сохранена что это
Функциональной единицей служит нефрон. Он состоит из почечного тельца (клубочек и капсула Боумена) и канальцев (проксимальные и дистальные извитые канальцы, а также петля Генле). Фильтрат из дистальных извитых канальцев впадает в собирательные трубочки, которые расположены до верхушек пирамид (сосочков). Ветви почечной артерии берут свое начало от брюшной аорты, а почечные вены впадают в полую вену. Добавочные почечные сосуды встречают часто, их точное выявление и описание имеют большое значение при выборе хирургической тактики. Лимфатический отток осуществляется в аортокавальные лимфатические узлы.
Сложные взаимодействия метанефрической бластемы с зачатком мочеточника в сочетании с подъемом почек приводит к многообразию потенциальных врожденных аномалий почек, в том числе фетальной дольчатости почки, бертиниевым колоннам, подковообразной почке, эктопии почки, удвоению почки, обструкции пиелоуретерального сегмента, мегакаликозу.
в) Техника визуализации и показания к проведению:
Кортико-медуллярная фаза (20-80 с после введения контраста). Эта фаза полезна для оценки васкуляризации почки, однако при этом возможны ошибки в оценке объемных образований. В данной фазе разница в контрастировании коркового и мозгового вещества может составлять 100 HU. Из-за такой разницы объемные образования с быстрым контрастированием или высокой плотностью могут быть пропущены в корковом веществе, в то время как образования с медленным контрастированием или низкой плотностью могут быть пропущены в мозговом веществе. Это особенно актуально при подозрении на ПКР. ПКР имеет несколько различных гистологических типов, контрастирование некоторых из которых происходит медленно (например, папиллярный), а других-быстро (например, светлоклеточный).
Нефрографическая фаза (80-120 с после введения контраста). В эту фазу почка представлена гомогенной нефрограммой. Данная фаза может быть замедленна у пациентов с измененной функцией почек. Это лучшая фаза для обнаружения и оценки объемных образований почки.
Экскреторная фаза (3-5 мин. после введения контраста). В эту фазу контраст выделяется в собирательную систему почки. С появлением мультидетекторного сканирования резко снизилась частота использования обычной экскреторной урографии. 3D-реконструкция в экскреторной фазе позволяет провести оценку собирательной системы, в том числе почечной лоханки, мочеточников и мочевого пузыря.
3. Магнитно-резонансная томография. МРТ как метод визуализации можно использовать в качестве альтернативы КТ или в качестве метода для решения проблемы описания неизвестных поражений, обнаруженных на КТ. Метод МРТ, в частности, информативен для подтверждения кистозной природы мелких патологических изменений. Протокол для объемных образований почки обычно состоит из следующих последовательностей.
Т2-взвешенное изображение (Т2-ВИ). Простые кисты имеют гомогенную высокую ИС на Т2-ВИ, схожую со спинномозговой жидкостью, в то время как сложные, геморрагические кисты имеют различную ИС в зависимости от стадии кровоизлияния. Среди солидных патологических изменений папиллярный ПКР и ангиомиолипома с низким содержанием жира имеют низкую ИС на Т2-ВИ, в то время как светлоклеточный и хромофобный типы ПКР а также онкоцитома обычно имеют высокую ИС на Т2-ВИ.
Т1-взвешенное изображение (Т1-ВИ). Градиентное эхо в фазу и противофазу («химический сдвиг») как метод визуализации и последовательность частотно-выборочного подавления сигнала от жировой ткани эффективны для обнаружения жира внутри поражения. «Скопление жира» внутри поражения служит диагностическим критерием классической ангиомиолипомы и проявляется подавлением ИС от жира на изображениях в последовательности частотно-выборочного подавления сигнала от жировой ткани, а также артефактом «индийских чернил» (потеря сигнала на границе поражения и окружающей почечной паренхимы) на противофазном Т1-ВИ. Потеря ИС внутри патологического изменения на противофазных изображениях (по сравнению с синфазными) указывает на небольшое количество жира (интравоксельного), который может выглядеть в виде нескольких жировых клеток при ангиомиолипоме с низким содержанием липидов или в виде внутриклеточного жира при светлоклеточном типе ПКР.
Гиперинтенсивные на Т1-ВИ поражения почек обычно свидетельствуют о протеиновых или геморрагических кистах; при данных патологических изменениях важно подтвердить отсутствие контрастирования для исключения геморрагических солидных очагов, таких как ПКР и ангиомиолипома.
3D-режим в последовательности градиентного эха с преднасыщением жира Т1-ВИ (3D fat-saturated GRE T1WI). Данное исследование проводят в аксиальной или коронарной проекции до и после внутривенного введения внеклеточного гадолиний-хелат-содержащего контрастного вещества для оценки контрастирования органа и патологического очага. Как и при КТ, изображения получают в ходе кортико-медуллярной, нефрографической и экскреторной фаз. Контрастирование может быть оценено количественно или качественно.
Диффузно-взвешенные изображения. Применение данной функциональной методики визуализации для заболеваний почек в настоящее время изучают, она показала перспективные результаты в описании патологических изменений почек и оценке диффузных заболеваний почек.
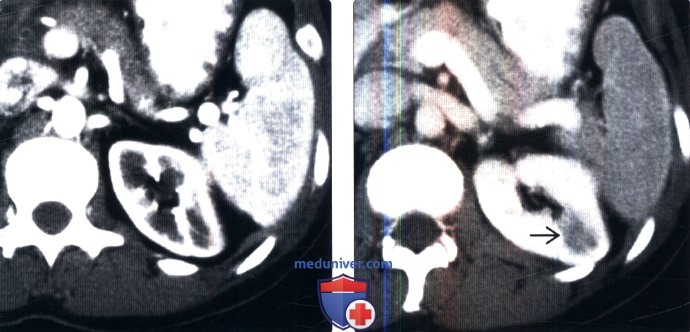
(Справа) КТ с контрастированием у этого же пациента, аксиальная проекция: в нефрографическую фазу визуализирована аномальная гипоконтрастируемая область в мозговом веществе почки. У этого пациента были выявлены лейкоцитоз и пиурия, что доказывает наличие очагового пиелонефрита. Низкую плотность аномалии мозгового вещества почки легко пропустить в кортико-медуллярной фазе. 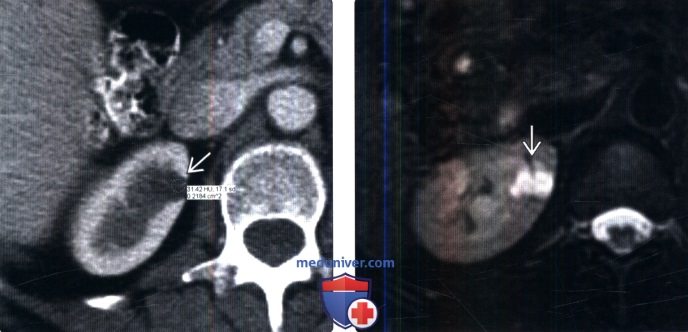
(Справа) МРТ, Т2-ВИ, режим подавления сигнала от жировой ткани, аксиальная проекция: у этого же пациента отмечена легко определяемая высокая ИС (аналогичная цереброспинальной жидкости) патологического образования, что доказывает кистозный характер неопределенного патологического образования правой почки, визуализированного на КТ. Повышенная плотность патологического изменения на контрастной КТ связана с «псевдоконтрастированием». 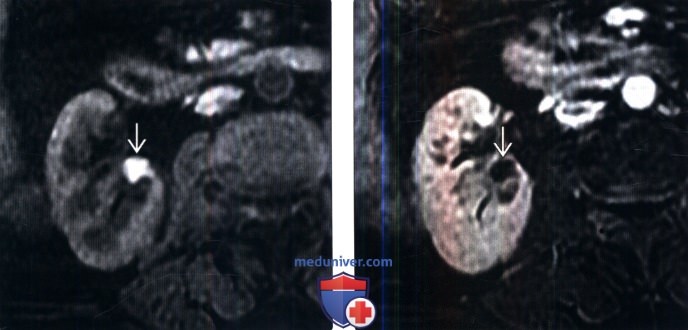
(Справа) МРТ, субтракционное изображение Т1 (постконтрастное минус преконтрастное), аксиальная проекция: подтверждено отсутствие контрастирования в пределах патологического образования. Гиперинтенсивное патологическое образование почек на Т1-ВИ обычно является белковым или геморрагическим; отсутствие контрастирования подтверждает кистозную природу.
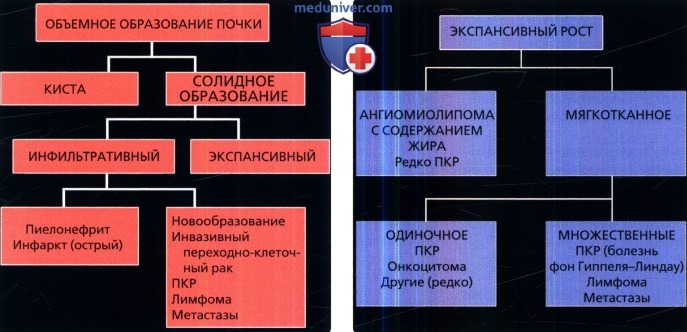
4. Тактика лучевой диагностики при объемных образованиях почки. Существует четыре основных вопроса, которые следует задать при оценке объемных образований почек. Несмотря на то, что в каждой из следующих групп есть некоторые совпадения, при использовании этого алгоритма можно сформулировать обоснованные дифференциально-диагностические критерии.
Сложные кисты с толстыми перегородками или контрастируемыми узлами (категории III и IV по Босняку) обычнотребуют хирургического вмешательства. Категория IIF включает сложные кисты, требующие последующей визуализации. Клинические данные также информативны для дальнейшей дифференциальной диагностики кистозных объемных образований. Например, многокамерную кистозную нефрому (доброкачественное кистозное новообразование почки) наблюдают у юношей и женщин среднего возраста. На основе анамнеза заболевания также следует подозревать гематому и абсцесс. Патологические образования, имеющие плотность менее 20 HU или более 70 HU при бесконтрастном КТ считают доброкачественными, они представляют собой простые и геморрагические кисты соответственно.
Патологические изменения, имеющие плотность в диапазоне 20-70 HU на бесконтрастной КТ (гиперденсные патологические изменения), считают неопределенными, они требуют введения контраста для их оценки. Если пациенту противопоказано внутривенное введение контраста, для дифференциальной диагностики можно использовать УЗИ или МРТ. Гиперденсные на КТ патологические образования часто определяют при УЗИ как анэхогенные доброкачественные кисты.
Солидные образования. Контрастируемые объемные образования считают солидными. Контрастирование на КТ считают достоверным, когда увеличение плотности после введения контраста составляет, по крайней мере, 20 HU. Увеличение плотности на 10-20 HU считают неопределенным, что требует оценки с дополнительной визуализацией, биопсией или дальнейшим наблюдением. «Псевдоусиление» относят к искусственному увеличению плотности простых кистозных патологических образований на постконтрастных изображениях. Данный феномен в основном связан с артефактом увеличения жесткости излучения, а также с алгоритмом реконструкции, который используют для коррекции артефактов, что более характерно для небольших (менее 2 см) патологических изменений, расположенных в пределах почечной паренхимы.
МРТ с субтракцией изображений (постконтрастное минус исходное) обычно используют для качественной оценки контрастирования внутри очага. Повышение ИС на 1 5% после введения контраста было предложено в качестве чувствительного порогового значения для обнаружения контрастируемых патологических изменений почек. Светлоклеточный и хромофобный типы ПКР обычно характеризуются интенсивным контрастированием, а для папиллярного ПКР характерно минимальное контрастирование. Доброкачественные патологические изменения почек, такие как онкоцитома и ангиомиолипома с небольшим содержанием жира, могут иметь интенсивное контрастирование. Для диагностики неопределенного патологического образования часто необходима биопсия.
2) Каков тип роста: экспансивный или инфильтративный («шары» или «бобы»)? При выявлении солидного объемного образования следующий шаг заключается в оценке типа роста. Объемные образования почки имеют два основных типа роста. Они могут иметь экспансивный, периферический тип роста (шаровидная форма) и чаще экзофитный тип роста, выходящий за пределы почечной капсулы с нарушением границ почки. В то же время объемные образования могут иметь инфильтративный тип роста. Такие образования часто исходят из ворот почек или мозгового вещества почки. Почки часто увеличены и имеют диффузные изменения с сохранением обычной бобовидной формы.
ПКР более чем в 90% случаев имеет сферический, экспансивный, шаровидный тип роста и обычно выходит за пределы коркового вещества почек. Другие солидные патологические образования, в том числе онкоцитомы и ангиомиолипомы, также имеют этот тип роста.
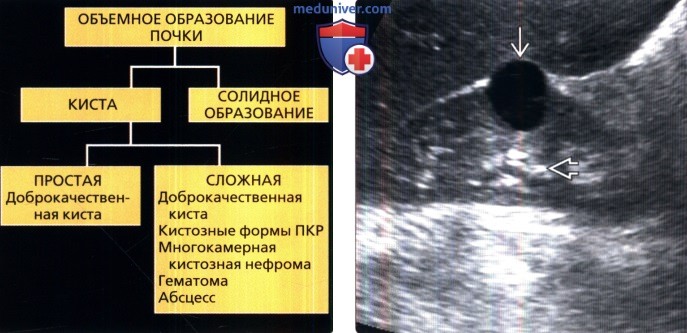
(Справа) УЗИ, продольная плоскость сканирования правой почки: обнаружено анэхогенное патологическое образование со слабовыраженными стенками и задним акустическим усилением, что соответствует простой кисте почки. 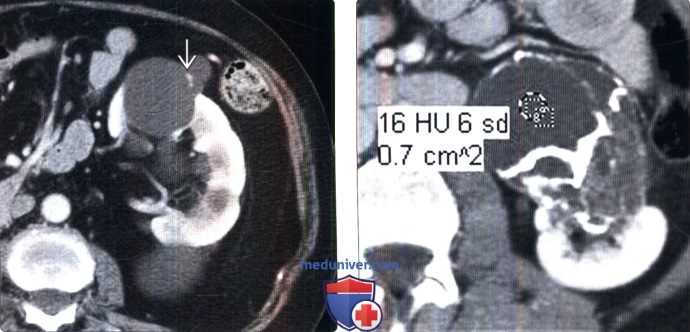
(Справа) КТ с контрастированием, аксиальная проекция: визуализировано кистозное объемное образование категории III по Босняку (многокамерная кистозная нефрома) с тонкой кальцифицированной перегородкой. Классификация по Босняку, включающая пять классов кистозных патологических образований, основана на визуализации при КТ; чем сложнее патологическое образование, тем выше риск малигнизации. 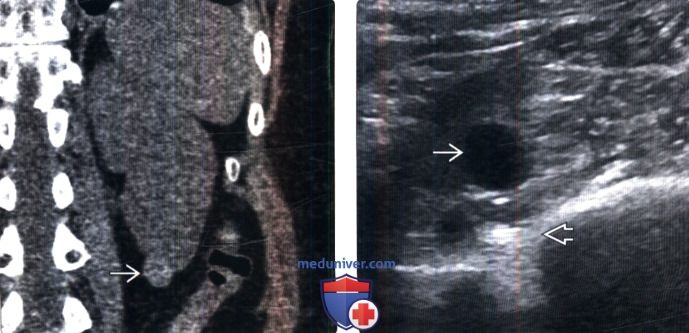
(Справа) Тот же пациент, УЗИ, поперечная плоскость сканирования левой почки: это же патологическое образование визуализировано как анэхогенное со слабовыраженными стенками и задним акустическим усилением, что подтверждает простую кисту. Гиперденсные на КТ патологические образования часто могут проявляться на УЗИ в виде анэхогенных доброкачественных кист.
3) Содержит ли объемное образование жировую ткань или только мягкие ткани? Если единичное объемное образование имеет плотность мягких тканей, подозревают диагноз ПКР пока не будет доказано обратное. При наличии центрального рубца в качестве альтернативного диагноза можно предположить онкоцитому, однако ПКР нельзя исключать без гистологического подтверждения.
Жиросодержащее объемное образование почки в большинстве случаев представляет собой ангиомиолипому, хотя ПКР в редких случаях также может содержать жир. Обычно это происходит в случае поглощения жировой ткани опухолью или в результате костной метаплазии опухоли с образованием плотной кальцификации (подобно кортикальной пластинке костной ткани) и жировых элементов костного мозга. Наличие кальцификации и жира в объемном образовании почки весьма характерно для ПКР.
Небольшой процент ангиомиолипом (5%), содержащих лишь несколько жировых клеток, называют ангиомиолипомами с низким содержанием жира, их трудно дифференцировать от других солидных патологических образований. Небольшой объем жира не всегда обнаруживают при КТ, эти патологические изменения обычно гомогенны и имеют высокую плотность на бесконтрастной КТ. На МРТ в противофазном Т1-ВИ можно наблюдать потерю ИС, несмотря на то, что это служит специфическим признаком, поскольку данное подавление сигнала можно также наблюдать при светлоклеточном типе ПКР.
4) Это объемное образование единичное или множественное? При обнаружении множественных солидных объемных образований почек следует заподозрить наличие наследственных синдромов. Множественный ПКР и кисты встречают при болезни фон Гиппеля-Линдау. Множественные ангиомиолипомы повышают вероятность наличия туберозного склероза. Лимфому и метастазы также можно заподозрить при обнаружении множественных объемных образований.
При обнаружении многочисленных кист следует также рассмотреть вероятность аутосомно-доминантной поликистозной болезни почек, болезни фон Гиппеля-Линдау или вторичных кистозных изменений.
5. Подход к кальцификатам почек. Для оценки кальцификатов лучше всего использовать бесконтрастное сканирование (или простые снимки). Образование кальцификатов может происходить в собирательной системе (нефролитиаз) или в почечной паренхиме (нефрокальциноз). Нефрокальциноз можно подразделить на три большие группы в зависимости от внешнего вида и локализации: дистрофическая кальцификация, кортикальный нефрокальциноз и медуллярный нефрокальциноз.
Дистрофическая кальцификация встречаются в местах патологической или поврежденной ткани. Дистрофическая кальцификация, как правило, очаговая и односторонняя, ее часто обнаруживают в опухолях (ПКР) и при инфекциях (классический туберкулез).
Медуллярный нефрокальциноз обычно возникает в остальных случаях при визуально неизмененных почках и может быть результатом гиперкальциемии/гиперкальциурии любого генеза (например, гиперпаратиреоза), медуллярной губчатой почки или ацидоза дистальных почечных канальцев. Кальцификаты выпадают в осадок в почечных канальцах и часто связаны с нефролитиазом.
(Справа) Если объемное образование имеет рост по сферическому экспансивному типу, следующим этапом становится определение содержания жира. Большинство жиросодержащих патологических изменений почек представляют собой ангиомиолипомы. Единичное объемное образование с мягкотканной плотностью считают почечноклеточным раком (ПКР), пока не доказано обратное. ПКР может иметь вид множественных образований, однако следует также учитывать лимфому и метастазы. 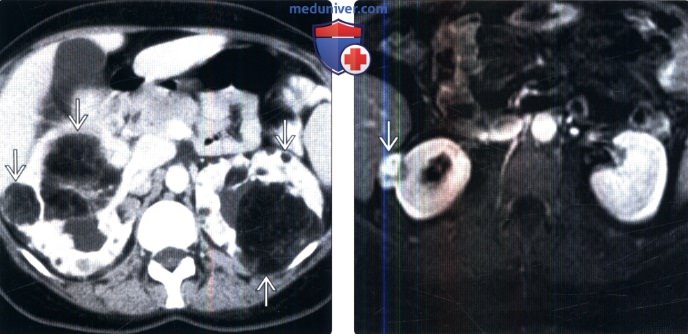
(Справа) Т1-ВИ, субтракционное изображение (постконтрастное минус исходное), аксиальная проекция: визуализировано контрастируемое, частично экзофитное объемное образование правой почки. При резекции образования установлен светлоклеточный тип ПКР Субтракционные изображения обычно используют для качественной оценки контрастирования патологических изменений при МРТ. 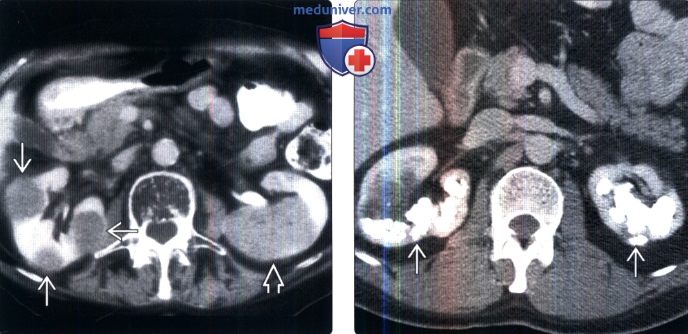
(Справа) КТ с контрастированием, аксиальная проекция: визуализирован обширный двусторонний медуллярный нефрокальциноз (в данном случае вследствие первичного оксалоза).
Редактор: Искандер Милевски. Дата публикации: 26.9.2019

