Костная мозоль что это значит
Срастание костей после перелома
Если у вас сломалась машина, вы везете ее на сервис, если у вас протекают трубы, вы вызываете сантехника, а если у вас перелом костей, вы посещаете хирурга. Но в отличии от остальных вещей, кости начинают восстанавливаться самостоятельно. Тело человека обладает удивительной целительной силой, которая позволяет ему справиться с целым рядом заболеваний. Безусловно, врачи играют жизненно важную роль в процессе заживления, но в большинстве случаев они просто помогают организму исцелить себя. Врачи обеспечивают оптимальные условия для заживления костей, а остальное зависит от ваших клеток. Но как именно кости восстанавливаются после перелома? Для ответа на этот вопрос, мы должны более детально изучить, из чего состоят кости.
Хондробласты, остеобласты и остеокласты
После перелома организм сразу же пытается восстановить костную ткань в первоначальное состояние. Когда кость сломалась, трещина разрывает кровеносные сосуды, находящиеся по всей длине кости. Утечки крови образуют сгусток, называемый гематомой. Это помогает придерживать кость в первоначальном положении и отсекает приток крови к поврежденным краям кости. Без свежей крови эти костные клетки быстро погибают. Крошечные кровеносные сосуды разрастаются в гематоме, чтобы питать процесс заживления. После нескольких дней в местах гематомы развивается жесткая ткань, называемая мозолями. Клетки, называемые фибробластами, начинают вырабатывать волокна коллагена, главного белка в костной и соединительной ткани. Затем хондробласты начинают производить волокнистые хрящи. Эта ткань делает мозоли жестче, устраняя разрыв между частями костей. Данный процесс длится около трех недель.
Костная мозоль после перелома
Далее остеобласты начинают производить костные клетки, превращая мозоли в костные мозоли. Эта костная скорлупа обеспечивает необходимую защиту в течение 3-4 месяцев, прежде чем кость пройдет финальную стадию исцеления.
Должно пройти достаточно большое количество времени, прежде чем кость будет готова взять на себя полную нагрузку. Остеокласты и остеобласты в течение нескольких месяцев будут трудиться над превращением мозоли в полноценную костную ткань. Эти клетки так же уменьшают выпуклость, возвращая кости первоначальный вид. Кровообращение улучшается вместе с притоком таких питательных веществ, как кальций и фосфор, которые укрепляют кости.
Даже самые незначительные переломы требуют медицинской помощи, чтобы процесс заживления прошел максимально быстро. Для скорейшего восстановления может потребоваться физиотерапия и электрофорез.
Предлагаем вам ознакомиться с линейкой аппаратов ЭСМА для медицины.
КОСТНАЯ МОЗОЛЬ
Костная мозоль — регенеративное тканевое образование, обеспечивающее спаяние костных фрагментов при нарушении целости кости в случаях трещин, переломов, краевых или дырчатых дефектов. Образование мозоли определяется особенностями кровоснабжения костей, имеющих периостальную и внутрикожную сосудистую сети.
Источником костеобразования являются недифференцированные соединительнотканные клетки, располагающиеся в костномозговой полости, в межбалочных пространствах губчатого вещества и в сосудистых каналах коркового вещества, а также расположенных вокруг кости (камбиальный слой надкостницы).
Особенности структуры Костной мозоли зависят от целого ряда условий: от того, какая кость повреждена — плоская или трубчатая, произошел перелом ее диафиза или эпифизарного конца; полный ли это перелом или трещина, краевой или дырчатый дефект; от степени сохранности питающих кость периостальной и внутрикостной сосудистых сетей; от степени сопоставления отломков, наличия или отсутствия их взаимной подвижности.
Заживление перелома (см.) — не только местный процесс. Оно сопровождается общей реакцией организма, что выражается в изменениях минерального обмена, особенно солей кальция. Поскольку обызвествление К. м. не может происходить только за счет местных ресурсов (солей кальция, поступающих из отломков), то в отдаленных от перелома участках скелета происходит деминерализация, к-рая отчетливо видна рентгенологически уже через 2—3 нед. после травмы кости.
При полноценном сопоставлении отломков костеобразование, проходящее внутри костномозговой полости отломков, заключается в формировании эндостальной К. м. Костеобразование по периостальной поверхности приводит к формированию периостальной мозоли. Эпифизарные отделы трубчатых костей, состоящие из губчатого костного вещества и очень узкого коркового вещества, срастаются в основном за счет эндостальной мозоли, периостальная мозоль здесь выражена слабо, а под капсулой сустава, где нет надкостницы, она отсутствует полностью.
В губчатых костях эндостальная и небольшая часть периостальной Костной мозоли, в виде «мостика» переходя с одного отломка на другой, способствуют восстановлению целости кости. При переломах диафиза, имеющего толстое (до 8 мм) корковое вещество, после формирования периостальной и эндостальной мозоли необходимо еще спаяние отломков диафиза по торцевой поверхности отломков, представляющей плоскость излома корковой пластинки. Оно происходит за счет формирования интермедиарной костной мозоли, заполняющей межотломковую щель, что знаменует окончательное костное сращение отломков диафиза (рис. 1,2). Сосуды вместе с остеогенной тканью прорастают в щель перелома со стороны надкостницы и эндоста. При полном уничтожении межотломковой щели (напр., при компрессии отломков аппаратами) сосуды могут прорасти к концам плотно сомкнутых отломков лишь из остеонов. Поэтому при отсутствии щели между отломками процесс развития К. м. занимает больше времени, чем при оставшейся небольшой щели в области перелома.
После сопоставления и фиксации отломков богатой сосудами губчатой кости, имеющей широкие межбалочные пространства, имеются благоприятные условия (наличие сосудов и эндоста) для формирования К. м. Полное отсутствие щели между отломками, в противоположность компактной кости, не замедляет, а ускоряет заживление.
Подвижность сопоставленных отломков или их обездвиженность, оказывая существенное влияние на состояние кровообращения в них, в значительной мере определяет характер репаративных процессов и морфологии мозоли. В условиях устойчивости костных отломков и незначительных посттравматических повреждений костных сосудистых сетей формируется сразу костное сращение с эндостальной и очень небольшой периостальной мозолью. Сроки образования костного сращения занимают 2—4 нед., что зависит от величины срастающейся кости. Такой тип заживления называется первичным сращением.
При стабильности отломков, но значительных повреждениях костных сосудистых сетей или полном уничтожении щели между отломками компактной кости сращение отломков кости также бывает первичным, но по срокам образования К. м. оно исчисляется не неделями, а месяцами, иногда может задерживаться на долгие месяцы. Такой тип заживления называется задержанным первичным сращением, при к-ром костное сращение нередко бывает неполным, что может привести к повторному перелому.
Когда достигнута достаточная устойчивость отломков кости и сохранность костных сосудистых сетей т а межотломковая щель заполнена остеогенной тканью, постоянная медленная (не более 0,5—1 мм в сутки) дистракция специальными аппаратами (см. Дистракционно-компрессионные аппараты) вызывает в этой ткани, заполняющей постепенно увеличивающийся диастаз, формирование ростковой пластинки и на ее основе непрерывно осуществляются процессы костеобразования по типу роста, с постепенным созреванием костных структур, что приводит к удлинению кости. Прекращение дистракции сопровождается заращением ростковой пластинки и сращением костных отломков по типу первичного. При более интенсивном темпе растяжения (более 1 мм в сутки) в межотломковой ткани происходят процессы десмогенеза (развитие соединительной ткани), а не остеогенеза.
Если отломки кости при диафизарном переломе сохранили подвижность, диастаз между ними не более 2—3 мм (напр., при лечении гипсовой повязкой или скелетным вытяжением), то не ранее 2 мес. после перелома формируется периостальная костно-хрящевая мозоль (вследствие постоянного разрушения подвижными отломками прорастающих в щель между ними сосудов). В таких условиях образуется бессосудистая хрящевая ткань, питающаяся диффузионным путем. На ее основе в течение последующего времени происходит энхондральное костеобразование и постепенное формирование К. м. При достаточном развитии периостальная мозоль обездвиживает отломки и является предварительной — провизорной. Такой характер восстановления целости диафиза называется вторичным сращением (рис. 3, 4). Большую периостальную мозоль при вторичном костном сращении иногда называют избыточной (callus luxurians). При первичном сращении диафиза формирование К. м. наступает в течение первого месяца. Время вторичного сращения обычно исчисляется месяцами. При отсутствии сопоставления отломков диафиза и большой их подвижности может возникнуть паростальная мозоль, формирующаяся в окружающих кость мышцах, что нередко приводит к неправильному срастанию перелома (рис. 5). При диастазе более 4—5 мм сопоставленные, но не вполне обездвиженные отломки диафиза, как правило, не срастаются.
Трещины костей, как правило, заживают по типу первичного костного сращения. При полных переломах такое сращение практически возможно лишь в тех случаях, когда отломки вколочены или они удерживаются специальными фиксаторами, не разрушающими сосудистую сеть кости.
Дырчатые дефекты костей более 4 — 5 мм не заполняются костным регенератом, поскольку для отложения новообразованной костной ткани нужна плотная основа. Значительное расстояние между краями костной раны и повреждение периоста над дефектом препятствуют формированию полноценной Костной мозоли. Поэтому при краевых дефектах диафиза в условиях хорошей сохранности сосудистой паростальной сети дефект заполняется костно-хрящевым регенератом с постепенным замещением костной тканью.
В процессе сращения отломков кости происходит не только спаяние их мозолью, но и перестройка К. м. Наступает постепенная ее редукция, к-рая заключается в том, что ткань мозоли постепенно приобретает типичную для кости остеонную структуру. При отсутствии условий, необходимых для костеобразования и формирования К. м., возникают ложные суставы (см.), может наблюдаться рассасывание концов отломков.
Рентгенологические признаки заживления переломов выявляются позднее клинических, т. к. фиксация отломков наступает в ранние сроки образования мозоли. При многооскольчатых переломах признаки К. м. появляются на рентгенограммах, как правило, раньше, чем при поперечных или косых переломах с незначительным смещением отломков. У детей Костная мозоль развивается быстрее, а в старческом возрасте заживление переломов происходит медленнее. В пожилом и старческом возрасте периостальная мозоль нередко развивается быстрее; она значительно большая, чем у лиц среднего возраста. Однако особенностью такой мозоли, как и всех костей в пожилом возрасте, является ее остеопороз, т. е. при относительно быстром рентгенол. заживлении перелома наблюдается более медленное клиническое заживление.
Библиография: Виноградова Т. П. и Лаврищева Г. И. Регенерация и пересадка костей, М., 1974, библиогр.; Каплан А. В. Закрытые повреждения костей и суставов, М., 1967, библиогр.; Маркс В. О. Заживление закрытого перелома кости, Минск, 1962, библиогр.; Многотомное руководство по патологической анатомии, под ред. А. И. Струкова, т. 5, с. 203, М., 1959, т. 6, с. 13, М., 1962; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1, с. 62, М., 1964; Чернавский В. А. Диагностика и лечение переломов и вывихов, Ташкент, 1977, библиогр; Mc Кifotoir В. The biology of fracture healing in long bones, J. Bone jt Surg., v60-B, p. 150, 1978.
Г. И. Лаврищева; Ю. Г. Елашов (рент.).,
Костная мозоль после ринопластики

Костная мозоль после ринопластики не опасна для жизни, но ее нужно убрать, так как она способна вызывать хронический болевой синдром и другие осложнения, о которых мы расскажем далее.
Чтобы сформировался такой дефект, нужно около года. Это результат стандартного процесса регенерации тканей после коррекции, если в ходе нее затрагивалась кость. Если хирург не проводил манипуляций с костным остовом, то и мозоль не появится. Структура такого дефекта – соединительная ткань, нарастающая в месте состыковки костей. Процесс нарастания проходит в три этапа:
Иногда сначала формируется хрящ, а из него образуется кость.
Чтобы такой дефект не появился, после ринопластики нужно точно следовать рекомендациям хирурга. При этом гипермозолям более подвержены молодые люди в возрасте 17-18 лет, потому что в этом периоде ростковая область наиболее активна, а процессы регенерации интенсивнее. Поэтому и рекомендуется делать ринопластику, когда развитие хрящей и костей окончено, то есть после 25 лет.
Чтобы своевременно выявить дефект и «поймать» его на начальных стадиях формирования, нужно после операции регулярно ходить на прием к пластическому хирургу в клинику, где делалась ринопластика. График консультаций такой: через 1, 2, 3, 6 месяцев и через 1 год. Если врач заметит, что начала формироваться мозоль, он своевременно назначит лечение.
Самостоятельно массировать или пытаться убрать другими способами костную мозоль на переносице после ринопластики нельзя, потому что можно сделать только хуже.
Виды мозолей
Проходят ли мозоли после ринопластики?
Внешняя и внутренняя мозоли образуются первыми. Они временно иммобилизуют обломки и создают оптимальные условия для их последующего срастания. Постепенно они рассасываются, а на их месте появляется надкостница и костная ткань. Интермедиарное образование формируется позже, но именно оно консолидирует фрагменты кости.
Причины возникновения
Каркас носа – это кости и хрящи. Во время ринопластики те или иные элементы удаляют, в связи с чем такая операция всегда связана с повреждением внутренних носовых структур. И на это возникает обычная реакция в виде активизации защитных механизмов организма. При этом костная ткань, в отличие от других, заживает особым образом. Нарост образуется всегда, если во время ринопластики затрагивалась кость. Его размер зависит от степени травмирования тканей и индивидуальных особенностей организма, включая интенсивность процессов регенерации.
Основные причины появления дефекта:
Какие могут быть последствия?
Результатом гиперразрастания костных волокон могут быть:
Методика диагностики и лечения
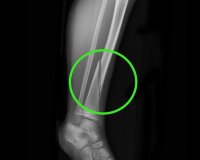
Дефект можно увидеть после проведения рентгенографии. На снимках это будет выглядеть как оболочка в зоне повреждения кости.
Процесс реабилитации длительный и основная цель терапии – остановить избыточное разрастание тканей. Справиться с этим дефектом могут помочь некоторые процедуры, которые нужно начинать сразу после операции. В первую очередь нужно принимать противовоспалительные препараты, назначенные врачом. Они также помогут усилить питание тканей. Кроме того, назначаются физиотерапию и повторную операцию.
Медикаментозное лечение
Пациент должен принимать противоотечные препараты, которые одновременно способствуют подпитке тканей. Чаще всего это глюкокортикостероиды. Врач может назначить укрепляющие медикаменты, обезболивающие средства, способствующие рубцеванию и др.
Чрезмерное разрастание тканей может спровоцировать инфекция, поэтому нужно принимать антибиотики, которые назначит врач, не прерывая и не останавливая досрочно курс.
Физиотерапия
Физиотерапевтическое лечение очень долгое, но оно одно из самых эффективных. Все процедуры нужно делать под наблюдением врача.
В процессе физиотерапии улучшается рассасывание дефекта, ускоряются регенеративные процессы.
Чаще всего назначают магнитотерапию, УВЧ, электрофорез с определенными препаратами, фонофорез с медикаментами, термотерапию. Если у пациента стойко повышена температура тела, то большая часть методик под запретом. Имеются и другие противопоказания. Поэтому перед прохождением физиотерапии обязательна консультация с врачом.
Повторная операция
Назначается редко и на фоне неэффективности других методик лечения. Другие показания для операции – это покраснения, отечность, периодическое повышение температуры тела. Все эти симптомы должны быть связаны именно с наростом. Однако операция не дает гарантии, что не будет рецидива, поэтому нужно точно следовать всем рекомендациям и обеспечить правильную профилактику повторного появления дефекта.
Профилактика: как избежать появления нароста после пластики?
В послеоперационном периоде нужно создать оптимальные условия для образования нормальной мозоли. Для этого надо соблюдать все инструкции, данные хирургом:
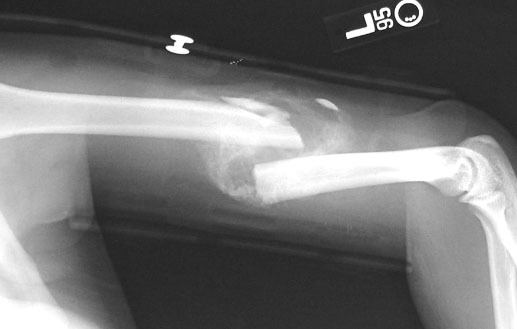
Несрастающийся перелом
Несрастающийся перелом – это патологическое состояние, при котором на месте повреждения не образуется полноценная костная мозоль. Сопровождается сохранением подвижности в зоне перелома, снижением функции конечности, нарастающей угловой деформацией. Отмечаются неинтенсивные боли. Могут выявляться отек, гиперемия, трофические расстройства. Диагноз устанавливается на основании жалоб, анамнеза, результатов внешнего осмотра, рентгеногра фии, КТ, других аппаратных и лабораторных методов. На ранних сроках возможно консервативное лечение с преимущественным использованием физиотерапевтических методик. В последующем показаны операции.
МКБ-10
Общие сведения
Несрастающийся перелом – понятие, которое объединяет три варианта нарушения консолидации: замедленное сращение, несросшийся перелом и ложный сустав. Перечисленные состояния являются фазами одного патологического процесса, последовательно сменяют друг друга при отсутствии лечения. По различным данным, проблемы восстановления кости наблюдаются в 15-30% случаев от общего количества переломов. Чаще встречаются при тяжелых оскольчатых и открытых повреждениях, сочетанных и множественных травмах, истощении, сопутствующей соматической патологии.
Причины
В 90% случаев основным этиофактором несрастающихся переломов становятся локальные нарушения в зоне поражения. На долю системных и общих причин приходится около 5% случаев, у остальных больных различные механизмы сочетаются между собой или остаются неустановленными. Перечень местных факторов включает:
Эпифизарные переломы срастаются лучше диафизарных и метаэпифизарных, поскольку эпифизы лучше кровоснабжаются и в них больше остеобластов. Консолидация ухудшается по мере старения. Образование костной мозоли замедляется при гормональных расстройствах, особенно – сопровождающихся остеопорозом. Отрицательную роль играют дефицит витаминов Д, С и А, наличие заболеваний с нарушениями питания: кахексии, анемии, туберкулеза, злокачественных опухолей. Сращение ухудшается на фоне приема кортикостероидов, НПВС, цитостатиков и антикоагулянтов.
Классификация
В зависимости от времени с момента травмы и характера изменений в зоне поражения выделяют три варианта несрастающихся переломов:
Симптомы несрастающегося перелома
В покое болевой синдром выражен незначительно или отсутствует. Основной жалобой является ухудшение функции конечности из-за подвижности и болей при движениях. Рука или нога постепенно «усыхают» из-за атрофии мышц. В зоне несрастающегося перелома появляется угловая деформация, которая прогрессирует из-за нагрузки. При замедленном сращении обнаруживается умеренный или нерезко выраженный отек, возможна гиперемия.
При несросшихся переломах и ложных суставах отечность исчезает, выявляется локальное утолщение, обусловленное образованием крупной, но неполноценной мозоли из хрящевой и фиброзной ткани. Гиперемия часто сменяется усиленной пигментацией. Из-за трофических нарушений кожа становится сухой, бледной, приобретает мраморную окраску, шелушится. Могут образовываться трещины, язвы, келоидные рубцы.
Больная конечность тоньше здоровой, ее ось нарушена из-за деформации, возможно укорочение. При пальпации и постукивании определяется нерезко выраженная локальная болезненность. Местная температура при замедленной консолидации и несросшихся переломах повышена, при ложных суставах не изменена. Обнаруживается патологическая подвижность пружинящего характера при отсутствии крепитации. Объем движений в суставах снижен. Опороспособность нарушена.
Диагностика
Диагностические мероприятия при несрастающихся переломах проводят травматологи-ортопеды. Врач выясняет жалобы, устанавливает анамнез, включая вид повреждения, особенности первичных неотложных мероприятий, характер лечения, наличие осложнений, общее состояние здоровья. Существенную помощь в диагностике оказывают медицинские документы: выписки, заключения, рентгенограммы. В сроки 4-8 месяцев с момента повреждения можно заподозрить несросшийся перелом, свыше 8 месяцев – ложный сустав.
В ходе осмотра оценивают внешний вид конечности, определяют повышение температуры, наличие патологической подвижности и другие симптомы. Измеряют длину парных конечностей и объем движений в суставах. Для более точной оценки тяжести функциональных расстройств пациента просят совершать различные действия: стоять, идти (если это возможно), сидеть, вставать, одеваться и пр. В рамках аппаратного обследования назначают рентгенографию и КТ. По данным визуализационных методик выявляются следующие изменения:
При подозрении на местные нарушения кровоснабжения пациентам дополнительно назначают ангиографию, допплерографию или реовазографию. Больным с инфицированными несрастающимися переломами при наличии свищевых ходов производят фистулографию, выполняют забор отделяемого с последующим бактериологическим исследованием для выделения возбудителя и определения антибиотикочувствительности.
Лечение несрастающегося перелома
Целью лечения несрастающихся переломов является восстановление функции конечности. Основными задачами считаются обеспечение полноценной консолидации, устранение деформации, устранение тугоподвижности суставов, санация инфекционных очагов. При наличии общих провоцирующих факторов (гормонального дисбаланса, авитаминоза и др.) проводят соответствующие общие терапевтические мероприятия. Программу местного лечения составляют с учетом вида несрастающегося перелома.
Лечение замедленной консолидации
Возможна консервативная терапия. Конечность фиксируют с помощью гипсовой повязки или ортеза на срок, необходимый для сращения фрагментов. Для стимуляции консолидации назначают ударно-волновую терапию, УВЧ, электрофорез солей кальция, электромагнитные волны. Применяют анаболические стероиды. В несрастающийся перелом вводят костно-хрящевой экстракт, изготовленный из эмбриональной ткани.
Плюсами консервативной терапии являются отсутствие дополнительной травматизации, наркозных и послеоперационных рисков. Минусами – продолжительная фиксация, которая может обернуться тугоподвижностью суставов и атрофией конечности. Для предупреждения перечисленных осложнений или при отсутствии эффекта от консервативных мероприятий прибегают к оперативному лечению. Возможны следующие варианты:
Перечисленные методы могут сочетаться между собой в различных вариациях. При обнаружении интерпозиции фрагменты разъединяют, мешающие сращению мягкие ткани удаляют. Деформации устраняют с помощью аппарата Илизарова. После операции применяют консервативные методики для стимуляции остеогенеза.
Лечение несросшихся переломов
Безоперационные способы неэффективны, показана оперативная коррекция. При наличии противопоказаний к хирургическому лечению пациентам с несрастающимися переломами рекомендуют ношение ортезов. Вмешательства включают удаление рубцов и измененных тканей в зоне повреждения, обнажение фрагментов с последующей обработкой концов, сопоставление отломков, биологическую стимуляцию костеобразования. Фиксацию в большинстве случаев осуществляют аппаратом Илизарова.
Попеременное сдавление и растяжение фрагментов в компрессионно-дистракционном аппарате дополнительно активизирует образование сосудов и замещение фиброзно-хрящевой мозоли нормальной костью. При значимых костных дефектах осуществляют аутопластику (например, недостающий фрагмент большеберцовой кости заменяют частью малоберцовой). В послеоперационном периоде назначают стимулирующие методики, проводят комплексную реабилитацию.
Лечение ложных суставов описано в соответствующей статье.
Прогноз
Прогноз в значительной степени зависит от типа несрастающегося перелома. Чем раньше начато лечение – тем легче достигнуть нормальной консолидации. В отдаленные сроки восстановление целостности кости возможно, но требует длительного лечения и последующей реабилитации. В исходе могут наблюдаться достижение хорошего функционального результата, сохранение тугоподвижности суставов, остаточные нарушения функции конечности на фоне атрофии.
Профилактика
Профилактика несрастающихся переломов включает раннюю адекватную репозицию, устранение интерпозиции, отказ от удаления жизнеспособных костных фрагментов, своевременное проведение операций при неэффективности вправления, соблюдение сроков иммобилизации, постепенное увеличение нагрузки на конечность с учетом клинических и рентгенологических признаков сращения.