Костная терапия 2 категории что это
Костные блокады
Костные блокады — метод введения активных действующих веществ непосредственно в губчатое вещество кости. Внутрикостные блокады применяются для снятия болевого синдрома при компрессии нервных структур спинного мозга, их отеке и воспалении. Это эффективный и безопасный метод, позволяющий избавиться от постоянных болей в области спины. После проведения процедуры пациент быстро чувствует улучшение состояния и исчезновение болевого синдрома. Иногда для достижения положительного эффекта достаточно одной процедуры.
Техника проведения
Костные блокады — процедура безопасная и малотравматичная, проводится в амбулаторных условиях. Пациент не нуждается в длительном пребывании в стационаре.
Для достижения эффекта в губчатое вещество позвонка вводят лекарственный раствор. В блокадную смесь входят обезболивающие препараты и противовоспалительные средства. Затем игла удаляется, и ранка заклеивается асептическим пластырем.
Осложнения после процедуры наблюдаются крайне редко при правильной технике введения препарата внутрь кости. Для снижения риска осложнений игла вводится в кость под контролем системы визуализации.
В некоторых случаях процедура противопоказана: острые инфекционные заболевания, местный воспалительный процесс в месте прокола, аллергические реакции на компоненты лекарственной смеси, сердечнососудистая или дыхательная недостаточность.
Механизм действия
Внутрикостные блокады очень эффективны по нескольким причинам:
В большинстве случаев костные блокады позволяют избежать обширных операций и помочь пациенту вернуться к нормальной жизни без постоянной боли.
Введение активных веществ не устранит причину сдавления нервных образований, но это действенный симптоматический метод лечения. Благодаря процедуре болевой синдром можно устранить быстро и на длительный срок. Преимуществом метода также является малая травматичность и отсутствие длительного восстановительного периода.
Внутрикостные блокады – метод, который давно и эффективно применяется на практике, хорошо переносится пациентами и отличается высоким процентом положительных результатов.
Костная терапия 2 категории что это
средств, рекомендованные для внутривенного введения в периферические вены;
− дозировки препаратов при внутрикостной и внутривенной инфузии идентичны»). Однако внутрикостной путь используется в качестве парентерального введения лекарственных препаратов.Мы же 40 лет используем внутрикостное введение лекарственных препаратов для лечения конкретных заболеваний и патологических процессов: различные болевые синдромы, спастичность после инсульта и при рассеянном склерозе, диабетическая полинейропатия, спондилиты и сакроилеиты, артрозы и др.
При комплексном региональном болевом синдроме внутрикостная терапия в кости руки также приводит к быстрому регрессу боли и отёка кисти. При выраженном поясничном асептическом спондилодисците (Модик1) внутрикостная терапия в подвздошные ости и остистые отростки поясничных позвонков приводит к быстрому уменьшению отеков в мягких тканях поясничной области и нижних конечностей, форсирует диурез до 10 л в сутки.Столь выраженный противоотечный эффект внутрикостной терапии, особенно при введении препаратов в кости таза и позвоночника, объясняется тесной связью этих костных структур с бесклапанной цереброспинальной венозной системой, которая является центральной дренажной венозной системой организма и обеспечивает венозный отток от сегментарных тканей и органов организма. Кроме того, костные структуры таза и позвоночника самым тесным образом связаны с лимфатической системой туловища. Поэтому, когда при внутрикостной терапии лекарственное вещество вводится в кости таза или позвоночника это приводит к распространению этого вещества через сосудистое русло цереброспинальной венозной системы и лимфатические протоки к внутренним органам и тканям, что и обеспечивает значительное отток крови и лимфы от внутренних органов и тканей и приводят к уменьшению отека межклеточного пространства со всеми вытекающими отсюда положительными терапевтическими эффектами, как-то, регрессу воспаления, микро-ДВС синдрома, капилляропатии и т.д.
Современные подходы к диагностике и лечению остеопороза
Рисунок 1. Микроархитектоника здоровой (слева) и остеопоретической (справа) трабекулярной кости. Методы диагностики остеопороза Денситометрия. Ультразвуковая сонография. Рентгенография. Исследование биохимических маркеров костного метаболи
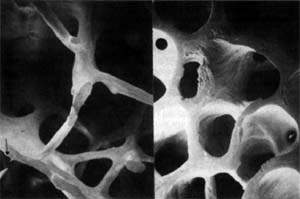 |
| Рисунок 1. Микроархитектоника здоровой (слева) и остеопоретической (справа) трабекулярной кости. |
Методы диагностики остеопороза Денситометрия. Ультразвуковая сонография. Рентгенография. Исследование биохимических маркеров костного метаболизма.
Остеопороз — это системное заболевание скелета, характеризующееся снижением костной массы и нарушением микроархитектоники костной ткани, ведущими к повышенной хрупкости костей с последующим увеличением риска их переломов (рис. 1). Помимо наиболее распространенного постменопаузального остеопороза, в настоящее время в цивилизованных странах в связи с растущей продолжительностью жизни все чаще встречается сенильный остеопороз, а также вторичный остеопороз, обусловленный различными заболеваниями (эндокринная патология, ревматические болезни, заболевания желудочно-кишечного тракта и пр.) или связанный с длительным приемом некоторых лекарственных препаратов, например кортикостероидов.
В настоящее время для диагностики остеопороза используются преимущественно неинвазивные методы, которые легковыполнимы, безопасны и могут повторяться неоднократно у одного и того же больного. К таким методам относятся рентгенографическое исследование, костная денситометрия и исследование биохимических маркеров костного метаболизма. Каждый из этих методов занимает свою нишу в диагностике заболе-вания.
С целью ранней диагностики остеопороза применяются различные технологии, объединенные под общим названием «костная денситометрия», с ее помощью можно определить минимальную плотность костной ткани (МПК), являющуюся главным критерием прочности кости. В настоящее время выделяют четыре типа и два подтипа технологий для измерения МПК:
В данном перечне отсутствует фотонная денситометрия — предшественница рентгеновской денситометрии, в последнее время используемая весьма редко.
 |
| Рисунок 2 |
Системы DXA являются наиболее изученными и широко применяются в клинической практике (рис. 2). DXA позволяет измерять МПК в центральных отделах скелета: в поясничном отделе позвоночника и в проксимальном отделе бедренной кости. В этих участках происходят наиболее тяжелые переломы. Кроме того, многие из этих приборов снабжены программой «все тело», позволяющей определить содержание минералов во всем скелете, а также исследовать мягкие ткани — мышечную и жировую. В новых модификациях приборов DXA имеется возможность латерального сканирования и морфометрического измерения позвонков,что значительно повышает информативность этого метода. Метод DXA также адаптирован для оценки состояния МПК в области периферических участков скелета, в частности в области предплечья и пяточной кости (рис. 3).
Радиографическая абсорбциометрия используется редко, поскольку требует специально оборудованного центра, где при помощи микроденситометра производится сканирование рентгеновских снимков фаланг и определяется их оптическая плотность.
 |
| Рисунок 3 |
Для определения МПК позвоночника можно использовать и QCT, которая является единственным методом, представляющим результаты исследования в трехмерном измерении. Возможность проведения измерений в поперечном сечении, заложенная в QCT, позволяет выделить этот метод среди других, так как он дает возможность дифференцированно оценивать МПК в трабекулярной и кортикальной костной ткани, фиксируя истинные значения МПК в г/см3 [1]. В отличие от DXA при QCT нет искажений МПК, связанных с тучностью пациента, а также вызванных сопутствующей патологией, например спондилоартритом и остеофитами, обызвествлением стенки аорты или участками остеосклероза, развивающимися в результате дегенеративных заболеваний или переломов позвонков. Но большие дозы облучения при QCT, а также высокая стоимость обследования ограничивают широкое применение этой технологии в диагностике остеопороза, использование ее оправданно лишь в ситуациях, требующих дифференциальной диагностики (рис. 4).
 |
| Рисунок 4 |
В последние годы активно развивается ультразвуковая сонография, которая, в отличие от рентгеновской денситометрии, позволяет обследовать другие характеристики костной ткани: SOS — скорость распространения ультразвука в кости и BUA — широковолновое рассеивание (затухание) ультразвуковой волны в исследуемом участке скелета. Эти параметры, по данным многих исследователей, отражают степень эластичности и прочности костной ткани и достаточно высоко коррелируют с МПК позвоночника и шейки бедра [2]. В настоящее время многие специалисты высказывают мнение о том, что с помощью ультразвуковой денситометрии можно предсказывать риск переломов, тем самым обосновывая ее значение как метода для скрининга. Вопрос о возможности применения этих приборов в диагностике остеопороза и оценке эффективности терапии продолжает дискутироваться.
Рентгенография довольно активно используется для диагностики остеопороза и его осложнений. Однако ее нельзя отнести к методам ранней диагностики, поскольку рентгенологические признаки остеопороза появляются тогда, когда 20 — 30% костной массы уже потеряно [3]. Наиболее сложно оценить выраженность остеопороза в позвоночнике, поскольку ни один из его рентгенологических признаков не является специфичным. Часто рентгенография позволяет выявить остеопороз лишь на поздней стадии, когда уже имеются остеопоретические переломы. Для объективной оценки степени снижения минерализации костей разработаны так называемые полуколичественные методы. В основе их лежит вычисление вертебральных, феморальных и метакарпальных индексов. Но они также не могут претендовать на достаточную точность и чувствительность при выявлении ранней стадии заболевания (остеопении), хотя успешно применяются при эпидемиологических исследованиях распространенности остеопороза в популяции [4, 5]. Таким образом, основной функцией ренгенографического метода в диагностике остеопороза является обнаружение переломов, динамическое наблюдение за появлением новых переломов и дифференциальная диагностика остеопоретических переломов от других типов деформаций позвоночника.
С помощью методов «костной денситометрии» можно судить об основных параметрах прочности костной ткани, однако эти методы не дают никакой информации об уровне костного метаболизма. Уровень формирования и резорбции костной ткани может быть оценен несколькими способами: путем измерения ферментной активности костных клеток (остеобластов и остеокластов) или определения продуктов деградации костного матрикса, которые высвобождаются в циркуляцию в процессе костного обмена (табл. 1).
Таблица 1. Биохимические маркеры костного метаболизма
маркеры
мочи
Представленные в таблице костные маркеры являются предикторами потери костной массы, переломов костей скелета и используются для мониторинга антиостеопоретической терапии. По этим биохимическим показателям можно судить об эффективности терапии, об адекватности дозы препарата и о его переносимости. Особенно полезны костные маркеры для оценки эффективности терапии в сравнительно короткие промежутки времени, когда денситометрическое исследование еще не информативно (полагают, что повторные денситометрические исследования надо выполнять не чаще одного раза в год). Уровень маркеров костного метаболизма изучался в основном у женщин постменопаузального периода. Оказалось, что уровень почти всех маркеров, за исключением IPCP, повышен и коррелирует со снижением МПК [6]. Полагают, что сочетание денситометрии и исследования биохимических маркеров костного метаболизма позволит получить более полную информацию о риске развития постменопаузального остеопороза. По мнению P. Delmas (1996) увеличение скорости костной резорбции (по оценке уровней биохимических маркеров) существенно повышает риск развития переломов независимо от исходной костной массы пациентов [7]. Это связано с тем, что хрупкость кости при остеопорозе зависит не только от МПК, но и от нарушения микроархитектоники костной ткани, выраженность которой можно оценить с помощью биохимических маркеров костной резорбции. Это предположение подтверждается данными P. Garnero et al. (1996), полученными в рамках исследования EPIDOS [6]. Доказано, что увеличение уровня СТх или свободного диоксипиридинолина на 1SD от нормы ассоциировалось с 1,3- и 1,4-кратным увеличением риска переломов шейки бедра (рис. 5).
 |
| Рисунок 5. Комбинированная оценка МПК и скрытой костной резорбции для определения риска перелома шейки бедра у пожилых. МПК определялась по критериям ВОЗ с учетом показателей ниже 2,5 SD от нормальных показателей МПК у молодых здоровых женщин (Ts core |
При этом снижение МПК шейки бедра и увеличение маркеров костной резорбции, независимо друг от друга, связаны с высоким риском переломов шейки бедра. Для оценки эффективности проводимой терапии рекомендуется исследовать биохимические маркеры через каждые три месяца после начала лечения. При исследовании биохимических маркеров необходимо принимать во внимание факторы, влияющие на воспроизводимость результатов: диета, условия хранения материала, биологические факторы (циркадные и сезонные колебания, менструальный цикл, возраст, пол, наличие сопутствующих заболеваний и т. д.).
Многолетний опыт изучения остеопороза за рубежом показывает, что ни один из существующих в настоящее время лекарственных препаратов не может надежно восстановить количество и качество кости, поэтому основной мерой в борьбе с этим заболеванием является профилактика. Профилактику остеопороза надо начинать рано и уделять особое внимание средовым факторам, влияющим на достижение пика костной массы, который наступает примерно к тридцати годам. В числе этих факторов — питание и физическая активность, адекватное поступление в организм витамина D и инсоляция. К наиболее важным периодам относятся период роста кости (юношество), беременность, лактация и перименопауза. Пик костной массы может быть значительно улучшен за счет включения в рацион продуктов с повышенным содержанием кальция (прежде всего молочные и рыбные продукты). Суточное потребление кальция должно составлять в среднем 1000 — 1500 мг, предпочтительно с пищей. Регулярные физические упражнения с весовой нагрузкой в период роста кости приводят к увеличению пика костной массы. У взрослых после достижения пика костной массы адекватное потребление кальция, постоянная физическая нагрузка и наличие регулярного менструального цикла также способствует сохранению костной массы. Профилактику остеопороза среди взрослого населения нужно проводить в «группах риска».
Проблема лечения остеопороза за рубежом изучается давно, причем особенно активно в последнее десятилетие, что связано с введением денситометрии. Однако до настоящего времени не разработаны общепринятые терапевтические программы и режимы лечения этого заболевания, что, по-видимому объясняется его многофакторной природой и сложным патогенезом. Основная цель лечебных мероприятий — сбалансирование процессов костного метаболизма и сохранение или улучшение качества жизни пациента. Для этого необходимо добиться замедления или прекращения потери костной массы; уменьшить болевой синдром в позвоночнике и периферических костях; улучшить функциональное состояние больного и предотвратить возможные падения; восстановить трудоспособность и психоэмоциональное состояние. Наряду с этиопатогенетической терапией препаратами, направленными на нормализацию процессов ремоделирования костной ткани и на сохранение минерального гомеостаза, применяется и симптоматическая терапия, включающая в себя диету с повышенным содержанием солей кальция и фосфора, нестероидные противовоспалительные средства, анальгетики, миорелаксанты, которые позволяют уменьшить болевой синдром, мышечное напряжение и тем самым расширить двигательную активность пациента и ускорить начало реабилитационных мероприятий.
Реабилитация подразумевает лечебную физкультуру, ношение корсетов, плавание, курсы легкого массажа.
Все препараты для лечения остеопороза можно разделить на три группы:
В этиопатогенетической терапии остеопороза предпочтение отдается группе препаратов, подавляющих резорбцию костной ткани, вследствие их более высокой эффективности и сравнительно небольшого побочного действия.
В целом терапия остеопороза должна быть комплексной и проводить ее следует длительно в виде непрерывного или курсового лечения. Поскольку в настоящее время нет идеального препарата для лечения остеопороза, перспективна комбинированная терапия, в которой сочетаются препараты с различным механизмом действия, что позволяет потенцировать их антиостеопоретическое действие, снизить частоту и выраженность побочных эффектов.
| Профилактика остеопороза заключается в сбалансированном питании, физической активности, и адекватном поступлении в организм витамина D |
При комбинированной терапии лекарственные средства назначают одновременно или последовательно. Их выбор осуществляется индивидуально для каждого больного в зависимости от формы остеопороза, скорости костного обмена, тяжести клинического течения, сопутствующих заболеваний. Основным критерием эффективности любого антиостеопоретического средства является снижение частоты переломов, однако в каждом конкретном случае надо ориентироваться в первую очередь на показатели МПК по данным костной денситометрии и на биохимические маркеры костного обмена. Увеличение МПК более чем на 1% и нормализация биохимических показателей, если они были изменены, свидетельствуют об эффективности проводимой терапии. Учитываться должна и положительная динамика клинической картины: уменьшение болевого синдрома, повышение функциональной активности.
Таким образом, в настоящее время имеется довольно большой выбор диагностических методов, позволяющих установить диагноз остеопороза на разных стадиях, а также эффективных лекарственных препаратов, влияющих на различные звенья патогенеза остеопороза, способных уменьшить или купировать клинически выраженные симптомы заболевания, а также предупредить развитие переломов.
Все, что нужно знать пациенту о костной пластике
Введение
«Начну с того, что лучшая костная пластика – та, которую мы не делаем: если пациента можно реабилитировать без костной пластики, то лучше поступить именно так».
Обратите внимание, что часть материала сопровождает видео с нашего YouTube канала, рекомендуем потратить немного своего драгоценного времени и посмотреть ролики, будет полезно. Рекомендациями врачей-специалистов НИЦ на Ютюбе ежедневно пользуется более 1000 пациентов.
Что такое костная пластика?
Костная пластика – это хирургическая манипуляция, направленная на восстановление утраченного объема костной ткани зуба, утраченного в результате атрофии, поскольку, когда удаляется зуб – кость начинает атрофироваться в этом участке:
Также атрофия и изменение костной ткани зуба может происходить в результате травм. Для проведения имплантации необходимо восстановить первоначальный объем костной ткани.
Когда применяется костная пластика?
Костная пластика применяется при атрофии, при травмах для восстановления первоначального объема кости.
Какие материалы применяются при костной пластике?
Для проведения костной пластики применяются различные материалы:
В разных случаях, в разных ситуациях алгоритм применения материала остается за доктором. Не рекомендуется их применять в чистом виде, поскольку такой подход только затянет регенерацию костной ткани, будет медленное прорастание ткани сосудами, поскольку все эти материалы обладают отеокондуктивными способностями, то есть держат объем, но не обладают остеоиндуктивными свойствами, которые способствуют прорастанию костной ткани.
Чем отличается костная пластика от синус-лифтинга
Цена на костную пластику
Использование собственного костного материала
Безусловно, своя кость – это, c одной стороны, очень хорошо, а с другой стороны – не очень. Я постараюсь объяснить эту точку зрения. Нами, хирургами, раньше часто при регенерации костной ткани зуба, при проведении костной пластики использовались костные блоки, взятые с различных участков: это и угол нижней челюсти, и подбородочный отдел нижней челюсти. Мы брали для людей кости из темени, и берцовой кости. Но при этом:
Методика костной пластики по Кюри
Есть такая методика восстановления по Кюри, это немецкий хирург, мэтр остеопластики. По его методике, при помощи костных блоков, берется костный блок, и из него делаются тонкие ламины, тонкие пластинки, которые выполняют роль опалубки будущей кости. Из этих тонких пластин формируется соответствующий каркас, внутрь которого укладывается костная стружка – графт в пропорции 50/50 (хотя каждый доктор сам выбирает пропорцию – это может быть и 30/70).
И после этого создаются условия для образования кости, и эта кость, которая образуется, она образуется уже на долгие годы, лизируется как полнослойный костный блок. Вроде бы все хорошо в этом случае, но надо учитывать, что достаточно травматичный забор кости происходит с угла нижней челюсти, и не всем пациентам это «по душе».
Альтернатива собственной кости
Костный каркас можно, в принципе, создать и другими способами:
Эффект в результате применения вышеперечисленных материалов в роли каркаса получается тот же, а костную стружку можно получить там же, где мы проводим костную пластику. Каким образом? Есть специальные костные скребки, которыми соскребается кортикальная вестибулярная пластина, и мы получаем тот необходимый нам костный материал, который надо смешать с костным графтом для проведения костной пластики:
При этом улучшается и трофика принимающего ложа. То есть то место, куда мы укладываем костный материал, легче прорастает сосудами, обеспечивая снабжение кровью, поскольку мы произвели декортикотизацию пластины на нижней челюсти.
С верхней челюстью, как правило, меньше проблем всегда, так как там трофика тканей лучше: кость верхней челюсти более мягкая, более пористая.
Как долго происходит приживление кости?
Приживление кости происходит тем дольше, чем больше объем восстанавливаемой костной ткани зубов. Отводим период от 4-х до 9-ти месяцев для приживления и образования костной ткани. Например, когда речь идет о синус-лифтинге, поднятии дна гайморовой пазухи, то около 6-ти месяцев надо ждать до того момента, как полностью нагружать имплантаты.
При помощи костной пластики можно восстановить как локальный дефект, например, при отсутствии одного зуба, так и сегмент, так и всю челюсть, всю дугу в целом.
То есть нет ограничения по костной пластике. Это универсальная методика, которая позволяет добиться нужного результата.
Как долго длится дискомфорт после проведения костной пластики
Определенный дискомфорт для пациента после костной пластики, разумеется, есть: могут быть отеки, припухлости. Но если у доктора отработана методика, если он ею владеет и знает, ЧТО он делает, то костная пластика – очень хороший инструмент в руках хирурга. И методика эта, безусловно, очень нужная, и дает свои результаты. Про ощущения я рассказываю в этом видео:
От чего зависит успех костной пластики?
Успех костной пластики зависит от многих факторов:
Роль материалов в успехе проведения костной пластики
Если говорить о материалах, то на сегодняшний день это, к сожалению, европейские материалы.
Почему к сожалению? Хотелось бы, чтобы и в России выпускались достойные по качеству костные материалы. Также, к сожалению, многие хорошие костные материалы, которые применяются нашими коллегами хирургами-имплантологами в Америке и Европе, которые мы видим в результатах докладов на международных конференциях, в России не сертифицированы. А мы имеем право работать только сертифицированным для российского рынка костным материалом.
Пациент должен понимать, что ему была проведена серьезная операция, к которой относится и костная пластика.
Пациент должен выполнять все предписания, которые ему были даны:
Это и есть 50 процентов успеха пациента.
Почему пациенты боятся костной пластики?
Примеры работ:
У вас есть вопросы по проведению костной пластики?
В каких случаях кость может не прижиться?
Кость может не прижиться в случаях, когда произошло ее инфицирование – в том числе, когда пациент нарушал график приема антибиотиков, не выполнял предписания доктора.
Большое внимание отводится к приему пищи: пациент элементарно может, по забывчивости, что-то надкусить твердое, и у него разойдутся швы, и через открытую рану произойдет инфицирование материала и костного графта.
Вышеназванное составляет 90 процентов случаев, когда кость может не прижиться.
Есть ли противопоказания к костной пластике?
Безусловно, противопоказания к проведению костной пластики есть. К ним относятся:
Особенности гигиены после проведения костной пластики
После костной пластики рекомендуется:
Главное при проведении гигиены – НЕ ТРАВМИРОВАТЬ область костной пластики! Нужно постараться исключить контакт с этой области или свести его к минимуму.
Когда можно обойтись без костной пластики?
Всегда можно обойтись без костной пластики, когда можно установить в оставшуюся кость имплантат нужного диаметра и нужной длины.
И, на самом деле, не стоит делать костную пластику только для того, чтобы самоутвердиться. Некоторые доктора этим страдают, пытаясь доказать самому себе или еще кому-то, как он умеет делать костную пластику.
Но, как говорится, лучшая костная пластика – та, которую мы не делаем: если пациента можно реабилитировать без костной пластики, то лучше поступить именно так. Поскольку объем можно добавить мягкими тканями, пересадить соединительную ткань – трансплантат, либо подсадить препараты, замещающие объем мягких тканей – и добиться отличного результата!
Какие имплантаты используются после подсадки кости?
Есть ли «особенные имплантаты», которые рекомендуются в случаях проведения костной пластики? Как при подсадке кости, так и без подсадки кости надо использовать имплантаты только хороших, проверенных производителей, таких, которые имеют хорошую клиническую базу. Например – Straumann, Nobel, Ankylos, Xive, Astra Tech.
Есть еще ряд систем имплантов, которые дают хороший результат. Но в Немецком имплантологическом центре мы используем только лучшие системы имплантов, только премиум класса.
Как проходит имплантация при костной пластике?
Имплантация при костной пластике может проводиться либо одномоментно с костной пластикой, либо отсрочено – когда имплантаты устанавливаются уже в новую «выросшую» кость.
Я, как опытный хирург-имплантолог, в своей практике в 80-90 процентов случаев делаю костную пластику одновременно с имплантацией.
Объясню почему пластику с имплантацией выполняю одномоментно, и в чем преимущество такого подхода. Костная пластика, сама по себе, требует большого срока приживления, от 4-х до 9-ти месяцев. И если мы выдерживаем этот срок, а потом делаем имплантацию, то потом нам надо выжидать еще 4 месяца. То есть сроки в этом случае значительно увеличиваются.
А в случае, если я делаю имплантацию вместе с костной пластикой, то имплантат приживается вместе с костью. У хорошего имплантата отличная остеогенерирующая поверхность, и при сращивании получается отличный результат.
Тем самым сокращаются сроки реабилитации пациента. И самое важное – пациенту НЕ ТРЕБУЕТСЯ второе хирургическое вмешательство. Мы же понимаем, что большое количество хирургических вмешательств не улучшает ни трофику, ни слизистую, ни костную ткань.
Все, что мы делаем в Немецком имплантологическом центре, от удаления зуба до имплантации, проводится максимально атравматично для пациента.
Какое количество имплантатов ставится при тотальном восстановлении?
Мы очень широко специализируемся на тотальной реабилитации на имплантах. На верхней челюсти рекомендовано 6-8 имплантатов по нашему протоколу, на нижней челюсти достаточно 6 имплантатов для тотальной реабилитации.
Зачастую происходит имплантация одновременно с установкой временных зубов, то есть пациент уходит из клиники «с зубами», причем не на второй-третий день, а в тот же день, когда делается имплантация:
Предварительно по КЛКТ проводится планирование имплантации, имплантаты расставляются в нужных позициях.
После этого изготавливается хирургический шаблон, по которому происходит установка имплантов. И на основе этой же компьютерной томографии (КЛКТ) и снимков изготавливается временная конструкция, которая будет крепиться на установленных пациенту имплантах.
На какой челюсти быстрее происходит рассасывание кости зубов?
Как быстро возникает дефицит кости, костной ткани при отсутствии зуба.
На самом деле быстрее костная ткань зуба убывает на верхней челюсти, поскольку верхняя челюсть более мягкая и более пористая. На нижней челюсти кость уходит также достаточно быстро, поскольку вестибулярная пластинка у зубов довольно тонкая. По истечение шести месяцев после потери зуба происходит достаточно сильная атрофия костной ткани, причем атрофия прогрессирует. И поэтому, чтобы избежать атрофии, желательно делать имплантацию одномоментно сразу при удалении зуба.
Такой формат – регулярная, ежедневная работа специалистов Немецкого имплантологического центра. Например, пациент приходит с трещиной в корне зуба – зуб надо удалять. Мы можем пойти двумя вариантами:
Вариант 2. В своей практике мы рекомендуем и практикуем именно второй вариант. Это одномоментная имплантация, когда пациенту удаляется зуб, устанавливается имплант и для того, чтобы не было коллапса костной ткани в тех местах, где раньше были корни зуба, данные места заполняются костным графтом. За счет наполнения графтом у нас не происходит «схлопывания» тканей, сохраняется контур и десны, и костной ткани челюсти. Чего, в свою очередь, очень сложно добиться при отсроченной, отложенной имплантации.
Кому можно делать костную пластику?
Кто является потенциальными пациентами на костную пластику, и какие существуют для нее возрастные ограничения.
Это немного коварный вопрос :). Самый взрослый пациент, которому я делал костную пластику – это пациент 75-летнего возраста, замечательная целеустремленная женщина. У нее на нижней челюсти были двухсторонние концевые дефекты. Она очень хотела имплантацию, отказывалась от съемной конструкции.
Этой женщине я провел костную пластику одномоментно с имплантацией. И буквально через 6 месяцев она была запротезирована. И все прошло отлично.
Как обойтись без подсадки кости
Можно ли обойтись без костной пластики и синус-лифтинга?
Да, в некоторых случаях можно обойтись без подсадки кости. Но нужно понимать – если у пациента нет костной ткани, и мы установим имплантат, то коронка будет нависать над десной, и туда будет постоянно что-то забиваться из пищи. То есть и эстетически это некрасиво, и туда будет вся пища забиваться, пациент будет всегда иметь «кармашек пищевых запасов» из вчерашней и позавчерашней еды.
Вариант с имплантом меньшего диаметра
Можно поставить имплант меньшего диаметра, и при этом мы можем провести мягкотканную регенерацию – подсадить слизистую (это может быть соединительная ткань с нёба, с бугра верхней челюсти). И тем самым мы добиваемся восполнения объема мягких тканей. За счет этого визуально улучшается эстетика и устраняется проблема с гигиеной.
Всегда, когда можно избежать различных хирургических манипуляций, но не в ущерб качеству, то надо их избегать.
То есть операция ради операции – она не нужна.