Костное устье слуховой трубы пневматизированы что это значит
Костное устье слуховой трубы пневматизированы что это значит
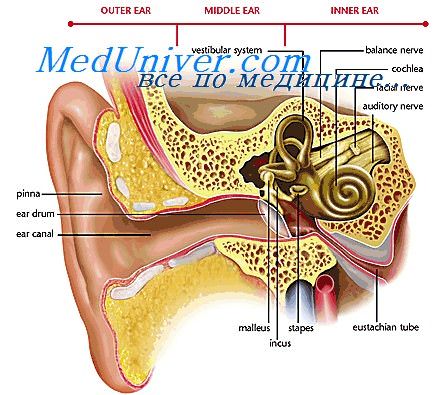
а) Хирургическая анатомия евстахиевой трубы. Евстахиева труба вытянута примерно на 35 мм от передней части барабанной полости к задней части носоглотки и служит для вентиляции, очистки и защиты среднего уха. В выстилающей трубу слизистой имеется масса мукоцилиарных клеток, важных для ее очистительной функции. Переднемедиальные 2/3 евстахиевой трубы состоят из волокнистого хряща, в то время как остаток — костный.
Барабанное отверстие трубы — это передняя стенка среднего уха, на несколько миллиметров выше дна. В нормальном положении покоя труба закрыта; открытие трубы совершается мышцей, напрягающей небную занавеску, иннервируемой тройничным нервом. Жировое тело (латеральная жировая прокладка Остманна) граничит с латеральной частью фибрознохрящевой трубы и помогает поддерживать закрытое состояние трубы в покое.
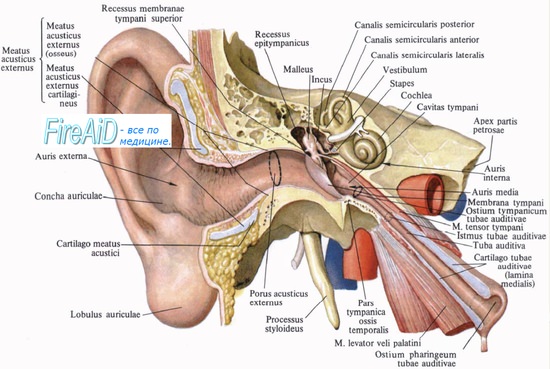
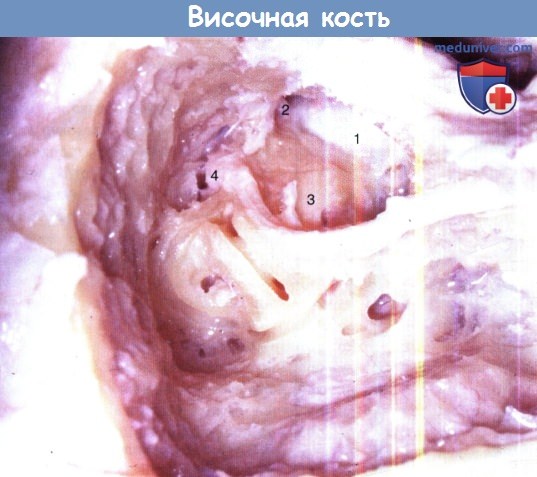
Три полукружных канальца открыты. Видны анатомические взаимосвязи между внутренней сонной артерией (1),
евстахиевой трубой (2), мысом (3), и коленчатым ганглием (4).
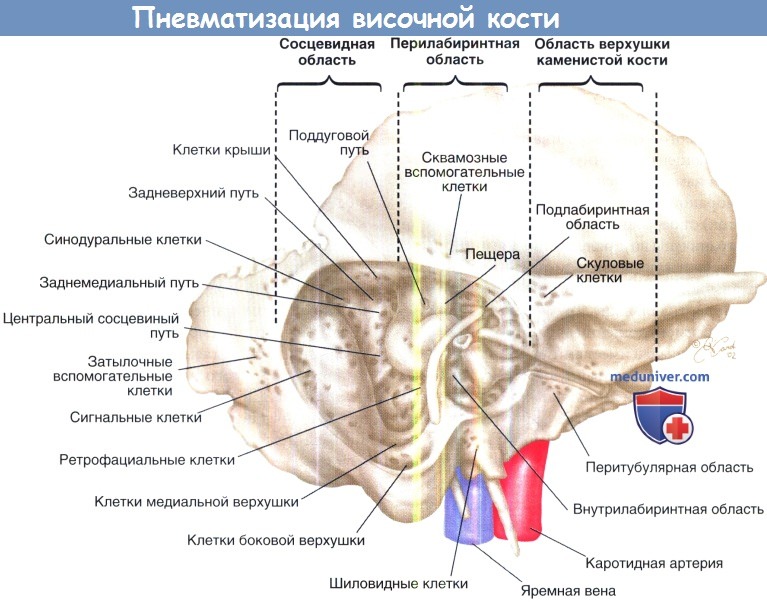
б) Пневматизация височной кости. Объем пневматизации височной кости варьирует в зависимости от наследственности, окружающей среды, питания, инфекций и функции евстахиевой трубы. Выделяют следующие области пневматизации; среднее ухо, сосцевидный отросток, перилабиринт и верхушку пирамиды. Область среднего уха, как говорилось выше, делится на надбарабанную, гипотимпаническую, среднебарабанную, протимпаническую и заднюю барабанную области.
Сосцевидная область подразделяется на пещеру сосцевидного отростка, центральную часть сосцевидного отростка и периферийный сосцевидный отросток. Костный лабиринт делит перилабиринт на надлабиринтную и подлабиринтную области. Верхушечная зона и перитубальная зона включают в себя область верхушки пирамиды. Акцессорная зона включает скуловую, чешуйчатую, затылочную и шиловидную области. Выделяют пять трактов воздухоносных клеток.
Задневерхний тракт проходит между задней и средней ямками височной кости. Заднемедиальный тракт идет параллельно и проходит ниже задневерхнего тракта. Поддуговой тракт проходит через арку верхнего полукружного канальца. Перилабиринтные тракты проходят сверху и снизу от костного лабиринта, в то время как перитубулярный тракт окружает евстахиеву трубу.
Передняя верхушка пирамиды пневматизирована лишь в 10-15% изученных образцов. Как правило она диплопическая; в малом проценте случаев она склерозирована.
Мучительное истечение спинномозговой жидкости, появляющееся после транслабиринтной резекции вестибулярной шванномы, несмотря на очевидно адекватную барабанно-сосцевидную облитерацию, связывали с соседними перитубулярными клетками, которые открываются прямо в евстахиеву трубу кпереди от ее барабанного отверстия.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Костное устье слуховой трубы пневматизированы что это значит
Прежде чем перейти к описанию развития уха у ребенка в первые периоды послеутробной жизни и пекоторых особенностей его (в частности, височной кости), остановимся кратко на процессе пневматизации височной кости в связи с превращениями миксоидной ткани полости среднего уха.
К моменту рождения ребенка имеются барабанная полость и антрум, соединенные между собой аттиком и посредством евстахиевой трубы с носоглоткой. Указанные полости выполнены миксоидной тканью (рыхлой студенистой, очень неустойчивой соединительной тканью), в которой имеется щелевидная полость, выстланная мерцательным эпителием.
При попадании в среднее ухо жидкости или воздуха (жидкость может попасть в барабанную полость еще в период утробной жизни во время глотательных движений плода и при пульсации яремной вены) происходит разрыв миксоидной ткани с образованием щелей. После рождения ребенка с первым его вздохом, криком воздух проникает через евстахиеву трубу в щелевидную полость среднего уха. С этого времени начинается постоянное раздражение, распад миксоидной ткани.
Этот процесс задерживается обрастанием образовавшихся щелей эпителиальным покровом с соседних стенок воздушных полостей. Эпителий предохраняет от распада покрытую им ткань. Вместе с воздухом в полости поступает и инфекция, усиливающая раздражение стенок полостей и содействующая более быстрому освобождению их от миксоидной ткани и превращению последней в зрелую соединительную ткань. При образовании полости антрума ее окружает детская диплоетическая кость, выполненная красным лимфоидным костным мозгом.
Под влиянием раздражения нарушается целость эпителия, выстилающего антрум, красный костный мозг превращается в слизистый мозг, сходный с миксоидной тканью и претерпевающий такие же изменения. В стенках воздушпых полостей вследствие нарушения эпителиального покрова образуются глубокие воздушные щели—начало новых воздушных полостей. Уже в первые месяцы жизни воздушные клетки увеличиваются в количестве, и к 5—6 годам образуется пневматизированный сосцевидный отросток. При отсутствии нарушения целости эпителия образуется либо диплоетический отросток, либо, при воспалении костного мозга,—склеротический.
По Е. И. Ярославскому, момент исчезновения миксоидной ткани из полостей среднего уха зависит от взаимоотношения между темпами роста костной и эпителиальной полостей.
Миксоидная ткань исчезает обычно на первом году жизнп, но она может сохраняться у детей 3—4 лет и даже у подростков, взрослых и пожилых людей. Остаточная миксоидная ткань играет неблагоприятную роль, так как, уплотняясь, она образует в полостях среднего уха тяжи и перемычки, что при гнойном отите препятствует оттоку гноя из уха (создает предпосылки для перехода острого гнойного воспаления в хроническое—Л. Е. Комендантов, Е. И. Ярославский).
К. Виттмак, как и Л. Е. Комендантов, считает, что в результате обратного развития эмбриональной ткани, выполняющей полости среднего уха, последние превращаются в воздухоносные нолости и клетки. Этот процесс в нормальпых условиях, как правило, состоит из трех стадий: 1) образование барабанной полости и антрума (к концу первого года жизни); 2) развитие воздухоносных клеток (2—5-й год); 3) дальнейшая пневматизация височной кости в течение всей жизни.
К концу второй стадии, с одной стороны, завершается процесс превращения диплоетического отростка в систему пневматических клеток отчасти путем вытеснения костного мозга внедряющимся в него эпителием, отчасти путем расплавления кости: с друюй стороны, и нокровы этих полостей принимают уже к тому времени характер дефинитивной нормальной тонкой слизистой оболочки путем постепенного обратного развития прежнего объемистого миксоматозного подэпителиального слоя.
Такое сочетание нежной нормальной слизистой оболочки («мезопластнческпй тип» по Виттмаку) с широко развитой ячеи стой системой наблюдается в норме.
Но наряду с этим Виттмак наблюдал два типа строения слизистой оболочки, которые образуются вследствие воспаления среднего уха у новорожденных: 1) гиперпластический и 2) гипопластический тип. Оба эти тппа ведут к нарушению пневматизации отростка в виде неправильного его развития пли даже отсутствия (склерозированный отросток при тяжелой степени гиперплазии и фиброза слизистой оболочки).
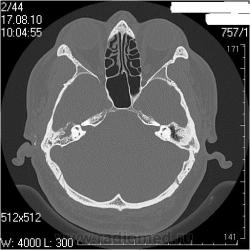
КТ височных костей. Средний отит. Что не так?
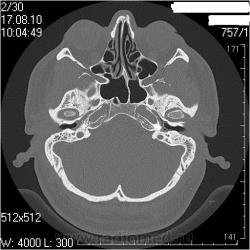
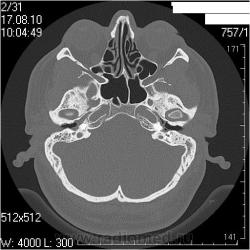
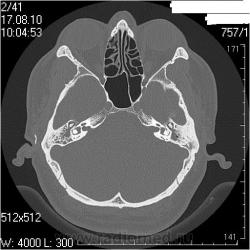
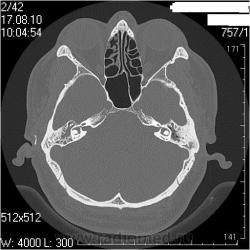
Правая височная кость
Сосцевидн ый отросток: тип строения склеротический, в сохранившихся ячейках отмечаются снижение прозрачности за счет патологических структур.
Слуховые косточки прослеживаются
В нутренне е ух о : размер, форма, положение, плотность и контуры элемент ов структур внутреннего уха не изменены.
Внутренний слуховой проход: конфигурация не изменена, контуры ровные, четкие, ширина ― 3,2мм ( N = 4-6 мм)
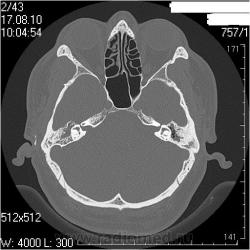
Ле вая височная кость
Сосцевидн ый отросток: тип строения склеротический.
Слуховые косточки прослеживаются
В нутренне е ух о : размер, форма, положение, плотность и контуры элемент ов структур внутреннего уха не изменены.
Внутренний слуховой проход: конфигурация не изменена, контуры ровные, четкие, ширина ― 4,3мм ( N = 4-6 мм)
Заключение: КТ- признаки двустороннего хронического среднего отита: склеротические изменения больше выражены в левом сосцевидном отростке; мягкотканные патологические структуры в воздушных полостях среднего уха больше выражены справа; блок костного устья правой слуховой трубы; неполный блок костного устья левой слуховой трубы
О выборе лечения нарушений функции слуховой трубы у взрослых
Автор: Редакция Мастерслух
Дисфункция слуховой трубы (туботит, тубарная дисфункция) — это неспособность слуховой трубы выполнять хотя бы одну из своих функций (защита среднего уха от инфекционных агентов, вентиляция полости среднего уха, дренаж секрета из среднего уха).
Существует ряд современных рекомендаций для лечения дисфункции слуховой трубы, но у оторинолорингологов отсутствует единое мнение об их эффективности для широкого применения.
С целью актуализировать и оптимизировать применение тех или иных методов лечения тубарной дисфункции проведены в последние годы объемные исследования, включающие множество публикаций авторитетных специалистов по всему миру, анализ обширных баз пациентов за последние 5-10 лет в разных странах.
Систематизированная оценка полученных данных проводится по разным критериям: степень выраженности симптомов до и после лечения, частота возникновения, качество жизни пациентов после лечения, объективные показатели функции слуховой трубы, оценка остроты слуха, степень пневматизации полостей среднего уха, сроки удаление шунтов барабанной перепонки в случае их установки, необходимость дополнительного лечения, побочные эффекты и осложнения.
В результате этой работы получены неоднозначные результаты, касающиеся применения нехирургических и медикаментозных средств. Так, в ряде исследований указывается на сомнительную эффективность таких традиционных препаратов, широко и повсеместно применяемых при тубарной дисфукции на фоне экссудативного отита, как топические стероидные спреи. Другие публикации, напротив, отстаивают эти средства как ведущие препараты первой линии в большинстве случаев туботита. На очень ограниченную эффективность для улучшения дренажно-вентиляционной функции среднего уха таких препаратов, как местные сосудосуживающие капли, антигистаминные, эфедрин указывают другие исследования, подчеркивая их кратковременный и нестойкий эффект.
Единичные исследования опубликованы с результатами анализа результатов лечения тубарной дисфункции специализированными устройствами, которые нацелены на выравнивание давления внутри полостей среднего уха. Все они тоже подтверждают лишь кратковременные положительные результаты по таким критериям, как уменьшение симптомов дисфункции, улучшение состояния среднего уха и слуха.
Предложенные методы пластики слуховой трубы, баллонной дилатации ее в ряде исследований показали обнадеживающие результаты, но, ввиду ограниченного количества случаев наблюдения, нельзя со всей определенностью говорить об их универсальном повсеместном применение.
Опубликованы позитивные результаты миринготомии, выполняемой в связи с тубарной дисфункцией, с целью прямого введения топических стероидных препаратов, или, редко, для лазерной коагуляции слизистой барабанной полости.
В целом отмечается низкий уровень осложнений от применения указанных минихирургических вмешательств и топической медикаментозной терапии, однако нет еще достаточно обоснованного единого подхода к лечению тубарной дисфункции, которые могли бы взять себе на вооружение врачи-оториноларингологи повсеместно. Сложность доказательной базы, неоднозначные субъективные критерии улучшения состояние слуховой трубы у пациентов в процессе лечения, разнообразие причин для дисфункции — эти и другие причины затрудняют реализацию универсальной объективной тактики лечения таких пациентов. В этой связи необходимо проводить дальнейшие исследования для оптимизации оказания помощи пациентам, страдающим хроническими расстройствами функции слуховой трубы.
Со стороны врача-оториноларинголога, сурдолога, челюстно-лицевого хирурга и всех тех, кто связан по долгу своей работы с решением этих задач, требуется кропотливая работа с пациентом, тщательное выявление предпосылок и прямых причин для развития нарушений дренажно-вентиляционной функции слуховой трубы, использование современных методов визуализации (эндоскопия носоглотки, прямая риноскопия через носовые ходы) состояния слуховой трубы, применение современных методов оценки функции носа, уха, слуховой трубы (ринофлуометрия, тимпанометрия с исследованием функции слуховой трубы), КТ и МРТ диагностика.
Только всесторонний подход дает возможность ожидать положительный результат от выбранного на основание этого подхода пути решения этой непростой и нетривиальной задачи.
Костное устье слуховой трубы пневматизированы что это значит
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Московский научно-практический центр оториноларингологии им. Л.И. Свержевского Департамента здравоохранения Москвы, Москва, Россия, 117152
Кафедра оториноларингологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России, Москва, Россия, 117997
Журнал: Вестник оториноларингологии. 2014;(5): 80-84
Крюков А. И., Гаров Е. В., Сидорина Н. Г., Акмулдиева Н. Р. Тубарная дисфункция. Вестник оториноларингологии. 2014;(5):80-84.
Krukov A I, Garov E V, Sidorina N G, Akmuldieva N R. Eustachian tube dysfunction. Vestnik Oto-Rino-Laringologii. 2014;(5):80-84.
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Приведен обзор литературы по этиологии, патогенезу и современным методам лечения стойкой дисфункции слуховой трубы. Содержит сведения по данной проблеме и мнения различных авторов (как отечественных, так и зарубежных). Приводятся осложнения тубарной дисфункции, развивающиеся вследствие неправильного или не вовремя назначенного лечения.
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Московский научно-практический центр оториноларингологии им. Л.И. Свержевского Департамента здравоохранения Москвы, Москва, Россия, 117152
Кафедра оториноларингологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России, Москва, Россия, 117997
Распространенность дисфункции слуховой трубы (ДСТ) у взрослых составляет, по разным данным, от 1 до 5% [3]. ДСТ той или иной формы страдают около 40% детей в возрасте до 10 лет. ДСТ представляет одну из актуальных проблем оториноларингологии и постоянно остается в центре внимания ведущих исследователей [4], так как способствует развитию экссудативного отита, острого гнойного среднего отита и его переходу в хронический, а также развитию эпитимпанита с холестеатомой [5].
Долгое время представления о причинах ДСТ были скудными. Изучение ДСТ и ведущих к ней заболеваний носа, носоглотки и среднего уха в течение длительного времени привлекает внимание исследователей, но до настоящего времени многие вопросы остаются неизученными.
К настоящему моменту стало известно, что существует целый спектр этиологических факторов, правильная идентификация которых необходима для успешного этиотропного лечения. ДСТ обусловлена не одним этиологическим фактором, а их сочетанием. Среди разнообразия этиологических факторов развития тубарной дисфункции основное место отводится патологии носа и околоносовых пазух [6], в том числе вирусной этиологии, которая является причиной тубоотита у 87,2% больных. В частности, это искривление перегородки носа, хронический синусит, аллергические реакции, гипертрофия аденоидов.
Патологические состояния полости носа и околоносовых пазух, как правило, ведут к воспалительным изменениям слизистой оболочки носоглотки, в последующем влияя на нормальную функцию СТ. Ринологические факторы, приводящие к нарушению носового дыхания, увеличивают аэродинамичеcкое сопротивление в полости носа. Следствием этого может быть пассивное открытие СТ (нередко на стороне более выраженных структурных изменений в полости носа) с развитием интратимпанальной патологии трубного генеза [6, 7].
Другими важными факторами дисфункции выступают посттравматические изменения в полости носа, иммунодефицитные состояния, ларингофарингеальный рефлюкс, гранулематозные заболевания, механическая обструкция СТ и анатомические особенности пациента [7].
Следует учитывать, что в настоящее время отсутствует четкое общепринятое определение стойкой ДСТ, не разработана шкала для оценки тяжести заболевания. Этот факт осложняет сравнение разных методов диагностики и лечения данного заболевания. Свой вклад в развитие дисфункции вносят воспалительные, нейрогенные, врожденные и иммунные факторы, факторы внешней среды и другие заболевания [8]. Основные причины ДСТ следующие:
1. Риниты и синуситы. Симптомы ДСТ часто встречаются у больных хроническим риносинуситом. Проведение эндоскопического хирургического лечения синусита облегчало или снимало эти симптомы у большинства пациентов [9]. Функция СТ может нарушаться у людей, перенесших инфекцию среднего уха, ринит и синусит с интактной барабанной перепонкой. В то же время у людей с нормальной функцией СТ названные инфекции реже вызывают осложнения [10].
2. Гипертрофия глоточных и трубных миндалин. Эта патология давно рассматривается как одна из причин обструктивной ДСТ. В редких случаях у детей обструкция СТ может возникнуть в результате гипертрофии небных миндалин [11].
3. Гастроэзофагеальный рефлюкс. В последнее время в литературе значительное внимание уделяется изучению роли гастроэзофагеального рефлюкса в патогенезе НДСТ. На животных моделях было показано, что пепсин, соляная кислота и другие компоненты желудочного сока могут попадать в полость среднего уха и вызывать патологические изменения в среднем ухе и СТ. По некоторым данным у людей обнаружение пепсина и Helicobacter pylori в среднем ухе коррелирует с эпизодами рефлюкса [12].
4. Аллергический ринит. Данные о роли аллергического ринита в ДСТ противоречивы. Многие авторы подчеркивают наличие такой взаимосвязи, особенно у детей. Другие исследования показывают, что частота ДСТ и экссудативного среднего отита у детей с аллергическим ринитом и без него одинакова [13].
6. Вегетативная дисфункция. При усилении парасимпатической стимуляции сосуды слизистой СТ расширяются, она отекает, а в просвете увеличивается количество секрета. В результате нарушаются вентиляционная и дренажная функции трубы. Некоторые исследователи отмечают связь между синдромом вегетативной дисфункции и развитием стойкой ДСТ [15].
7. Новообразования околоносовых пазух. В литературе есть указания на патогенное действие лучевой терапии на работу СТ. Как правило, тубарная дисфункция становится ятрогенным осложнением лучевой терапии назофарингеальной карциномы [16]. Реже стойкая ДСТ может возникать вследствие опухолевых или опухолеподобных заболеваний. В литературе описаны случаи первичных меланом, карцином, тератом, хондром, пигментированных онкотических метаплазий и других новообразований, приводящих к стойкой ДСТ [17].
Существует три основных патогенетических типа ДСТ: обструктивная дисфункция, рефлюкс-дисфункция и зияющая СТ.
1. Обструктивная дисфункция слуховой трубы. Обструкция СТ обусловлена механическими (например, гипертрофия аденоидов, первичные и вторичные опухолевые поражения, посттравматические изменения), нейровегетативными (нарушения двигательной иннервации мышц мягкого неба, вегетативные расстройства), воспалительными (аллергические и инфекционные) и врожденными (пороки развития) причинами. Обструкция приводит в первую очередь к ухудшению вентиляционной и дренажной функций [18]. Согласно распространенной теории, при персистирующем пониженном давлении в барабанной полости сначала происходит транссудация плазмы, затем появляется воспаление слизистой оболочки среднего уха со слизистым экссудатом. Слизистый экссудат постепенно становится более вязким и организуется. При этом он может закупоривать просвет СТ, тем самым усугубляя течение тубарной дисфункции. Следует отметить, что теория развития экссудативного среднего отита вследствие обструкции СТ образованиями в носоглотке (опухоли, полипы хоан или увеличенные глоточные миндалины) признается не всеми [19].
2. Рефлюкс-дисфункция слуховой трубы. Рефлюкс-ДСТ характеризуется патологическим забросом в СТ из носоглотки секрета, патогенных микроорганизмов, желудочного содержимого при сопутствующем гастроэзофагеальном рефлюксе. В последнем случае патогенез подтверждается нахождением в полости среднего уха желудочных ферментов, соляной кислоты, бактерий Helicobacter pylory. Рефлюкс-дисфункция описана при низком положении носоглоточного отверстия СТ и гипертрофии трубных валиков. Этот вид дисфункции более характерен для детей [20].
Методы диагностики стойкой дисфункции слуховой трубы (СДСТ)
1. Камертональные пробы не являются специфическим методом диагностики СДСТ, однако играют важную роль в определении типа тугоухости. Отрицательные результаты тестов Рине, Федеричи и Желле, а также латерализация звука в тесте Вебера в комплексе свидетельствуют в пользу кондуктивной тугоухости [22].
2. Тональная пороговая аудиометрия. При экссудативном среднем отите пороги воздушной проводимости на низких частотах повышаются на 20-40 Дб [23].
3. Простая тимпанометрия может дать лишь качественные представления о функции СТ. Для полуколичественной характеристики функции разработаны методы сочетания тимпанометрии с пробами Тоинби и Вальсальвы, а при помощи тимпанометрии с задержкой дыхания возможно диагностировать зияющую СТ. Многие авторы предлагают использовать тимпанометрию для ежедневных обследований больных во время длительных клинических исследований. По мнению авторов, такой метод сбора данных увеличивает точность диагностики СДСТ. Кроме того, модифицированная акустическая импедансометрия может быть использована для оценки проходимости СТ при экссудативном среднем отите и шунтированной барабанной полости [24].
Методы исследования слуховой трубы:
2. Эндоскопический осмотр полости носа, носоглотки и глоточного устья СТ необходим при подозрении на СДСТ, так как это заболевание чаще всего развивается вторично [27]. При эндоскопическом осмотре можно выявить следующие факторы развития СДСТ: искривление носовой перегородки, воспалительные изменения, зияние СТ, полипы, гипертрофию аденоидов, опухоли, рубцы и др. [28].
3. Компьютерная томография (КТ) височных костей необходима для четкой визуализации структур СТ, а также диагностики воспалительных изменений. Согласно данным многочисленных исследований, КТ позволяет обнаружить большое количество патологических изменений: частичный или полный блок костного устья СТ, нарушение пневматизации барабанной полости, патологическое втяжение барабанной перепонки, зияние СТ, рубцы в области глоточного устья и наличие экссудата в барабанной полости. В последнее время благодаря техническим достижениям в области ТК удалось разработать методику оценки не только статического состояния СТ, но и ее функциональных характеристик в динамике. Велика роль функциональной мультиспиральной компьютерной томографии (МСКТ) СТ для подтверждения причины кондуктивной тугоухости и ДСТ [29].
Таким образом, диагностика СДСТ каким-либо одним методом может быть неэффективна, однако при комплексном обследовании шансы постановки верного диагноза и определения этиологии заболевания значительно возрастают.
Целью лечения СДСТ является восстановление слуха и функции слуховой трубы. Факторы, способствующие развитию дисфункции, очень разнообразны, поэтому лечение должно носить этиотропный и патогенетический характер [30]. Многие авторы считают необходимым начинать консервативное лечение СДСТ, ассоциированной с патологией носоглотки, с санации полости носа и верхних дыхательных путей, так как нарушения носового дыхания могут способствовать поддержанию тубарной дисфункции [31].
В качестве консервативного лечения СДСТ в зависимости от сопутствующих патологий и осложнений применяются различные группы лекарственных препаратов: противовоспалительные, антигистаминные, сосудосуживающие, противоотечные, антибактериальные. Однако следует отметить, что данные об эффективности фармакотерапии патологий системы среднего уха и слуховой трубы противоречивы [32].
Хирургическое лечение
1. Тимпанотомия. В случае, если СДСТ осложняется воспалительным процессом со скоплением экссудата в барабанной полости, производят тимпанотомию, показанием для которой в данном случае является длительность процесса свыше одного года и выраженная тугоухость. Формирование отверстия в барабанной перепонке позволяет обеспечить вентиляцию среднего уха и отток экссудата. Кроме того, при данном методе возможно введение в барабанную полость лекарственных препаратов: антибактериальных, противовоспалительных и обезболивающих. Разрез производится в зоне между краем барабанной перепонки и рукояткой молоточка перпендикулярно ходу радиальных волокон. Такое направление разреза не физиологично, однако позволяет несколько отсрочить закрытие перфорации. В ходе операции производится эвакуация экссудата, ревизия просвета СТ и барабанной полости [33].
2. Шунтирование барабанной полости. Наиболее распространенным методом лечения хронической патологии среднего уха, в том числе и СДСТ, является шунтирование барабанной полости, или тимпаностомия. Показанием для шунтирования являются рецидивирующая и хроническая патология среднего уха, такие как СДСТ. В этом случае создание искусственного канала между средним ухом и внешней средой обеспечивает вентиляцию барабанной полости при невозможности выполнения этой функции самой СТ. В случае, если СДСТ осложняется экссудативным средним отитом, шунт выполняет роль дренажной трубки, через просвет которой экссудат успещно эвакуируется. Таким образом восполняется утраченная СТ дренажная функция [34].
Виды шунтов. Идея об эффективности пролонгированной вентиляции барабанной полости появилась в позапрошлом столетии и впервые была воплощена в жизнь Voltini (1840) и Politzer (1868). Возобновил применение методики B. Armstrong (1954). После проведения миринготомии обрезанная под углом 45° виниловая трубка диаметром 1,5 мм и длиной 1 см скошенным концом водилась в просвет барабанной полости. J. Wright [35, 36] для восстановления дренажной и вентиляционной функции слуховой трубы проводил протезирование СТ с достаточно эффективным результатом, используя трубки из силикона.
На сегодняшний день известно более 20 видов шунтов, изготавливаемых как заводским путем, так и оториноларингологами самостоятельно. Шунт устанавливается на достаточно продолжительное время (4-8 мес). Различия заключаются в материале, из которого изготовлен шунт, в диаметре трубки, длине, месте расположения [37].
Тимпаностомическая трубка должна иметь в диаметре 1-2 мм. Такой размер может обеспечить адекватную дренажную и вентиляционную функции. Выбор квадранта барабанной перепонки при выполнении тимпаностомии также крайне важен. Ранее применялась методика введения шунта в область задненижнего квадранта, так как эта область является наиболее удобной для выполнения хирургических манипуляций. Однако от этого варианта отказались ввиду частоты развития осложнений, таких как ретракционные карманы, холестеатома, тимпаносклероз, миграция трубки. В настоящее время предпочтение отдается тимпаностомии в области передненижнего квадранта, что является более физиологичным и безопасным [38].
По данным литературы, к осложнениям хирургического лечения СДСТ можно отнести:
— слишком ранее закрытие тимпанотомического отверстия и, как следствие, развитие воспалительного процесса с образованием экссудата в барабанной полости [41];
— миграцию и отторжение тимпаностомической трубки;
— хроническую перфорацию барабанной перепонки;
— послеоперационное инфицирование и оторею;
— обтурацию шунта слизистой пробкой, сгустками крови и экссудата;
— тимпаносклероз, атрофию и мирингосклероз;
— образование ретракционных карманов с последующим развитием холестеатомы [42].
Спектр осложнений хирургического лечения СДСТ довольно широк, что обусловливает необходимость разработки и совершенствования методов лечения и профилактики рецидивов и осложнений тубарной дисфункции.
Рецидивы стойкой дисфункции слуховой трубы
Рецидивы СДСТ могут встречаться как при консервативном, так и при хирургическом лечении пациентов. Многие авторы отмечают связь рецидивов СДСТ с инфекцией верхних дыхательных путей и носовых пазух, а также аллергическими реакциями. Другими причинами кратковременности положительного эффекта от лечения могут стать аномалии строения СТ и рефлюксная болезнь пациента [43]. Таким образом, причины рецидивов СДСТ часто совпадают с причинами самой СДСТ.
В настоящее время применяется много методов консервативного и хирургичекского лечения СДСТ, однако процесс разработки новых методов продолжается. Сложившаяся ситуация приводит нас к необходимости внедрения новых методов хирургического лечения и профилактики рецидивов СДСТ.