Красные пятна на ладонях и ступнях что это
Синдром «рука-нога-рот» или энтеровирусный везикулярный стоматит с экзантемой
Эти вирусы имеют достаточно широкое распространение среди населения, однако чаще поражают детей до 5 лет. Заболевание чаще встречается в весеннее-осенний период, иногда отмечается сезонный подъем заболеваемости по возвращении детей после отдыха с южных курортов. Инфекция передается воздушно-капельным путем, а также имеет фекально-оральный механизм передачи, т.е. факторами передачи помимо чихания и кашля могут быть игрушки, посуда и предметы обихода.
Вирусы этого семейства достаточно устойчивы во внешней среде — способны сохранять жизнеспособность в условиях комнатной температуры до 2-х недель.
Это острое инфекционное заболевание, вызываемое РНК-содержащими вирусами семейства пикорнавирусов : вирусами Коксаки А16, А5, А10, А9, В1, В3 и энтеровирусом 71.
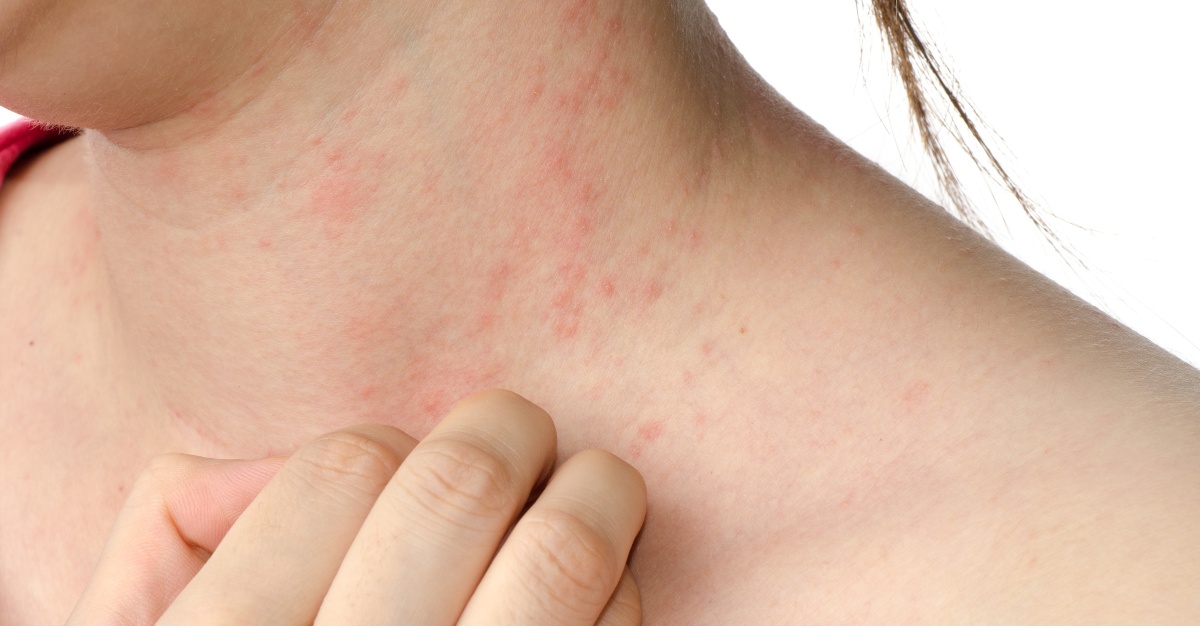
По характерной клинической картине заболевание получило название синдрома «рука-нога-рот» (или энтеровирусный везикулярный стоматит с экзантемой) произошедшего от английского Hand-Foot-and-Mouth Disease (HFMD) и представляет собой симптомокомплекс, состоящий из поражения слизистой ротовой полости – энантемы и появления сыпи на верхних и нижних конечностях – экзантемы.
Инкубационный период длится от нескольких дней до 1 недели. Первыми проявлениями заболевания являются повышение температуры до 37,5-38,5 градусов, чувство недомогания, слабость, головная боль, саднение в горле. Такая симптоматика сохраняется несколько дней и очень напоминает симптомы любого ОРВИ. Но в отличие от ОРВИ, через 1-2 дня на коже кистей в области ладоней, на подошвах; несколько реже на бедрах и предплечьях появляется сыпь в виде везикул с прозрачным содержимым на фоне красно-розового цвета. Везикулы имеют в основном размеры до спичечной головки. Подобные высыпания появляются в области рта и в самой ротовой полости – носящие характер микроязвочек (афт), болезненных и чувствительных к контрастной пище. Все высыпные элементы имеют тенденцию к обратному развитию в течение нескольких дней.

Разрешающиеся высыпания в области ладоней и подошв могут оставлять достаточно выраженное шелушение в течение некоторого времени и, что характерно – у части заболевших спустя небольшое количество времени наблюдается расслаивание и растрескивание ногтевых пластин (ониходистрофия), что особенно пугает родителей и нередко служит поводом для поиска грибкового поражения. Эти проявления также полностью обратимы.
Прогноз заболевания чаще всего благоприятный. Наступает самопроизвольное выздоровление. Необходимо изолировать ребенка от остальных детей, т.к. он является крайне заразным для детского коллектива. Вся терапия сводится к симптоматическим средствам (жаропонижающие, антигистаминные), местно – растворы анилиновых красителей на везикулы (Фукорцин), полоскание полости рта слабыми растворами антисептиков (мирамистин, отвар ромашки), рекомендуется обильное питье, щадящая диета. Однако, редко, возможны осложнения в виде развития менингита, энцефалита. Тревожные симптомы при болезни «рука-нога-рот», которые позволят заподозрить неблагоприятное течение заболевания и требуют срочного вызова врача: повышение температуры выше 39º, стойкая высокая температура, появление рвоты (иногда многократной), усиление головной боли, боли в глазных яблоках, постоянный плач и капризность ребенка на фоне лихорадки, постоянная сонливость или наоборот психомоторное возбуждение пациента. При появлении таких симптомов необходимо немедленно вызвать скорую медицинскую помощь.
При подозрении на синдром «рука-нога-рот» Вы всегда можете проконсультироваться у педиатров, инфекционистов и дерматологов в клинике по телефонам: +7 495 735-88-99/ +7 495 735-88-77
или записаться на прием через форму обратной связи
Ладонно-подошвенный синдром и ладонно-подошвенная кожная реакция
Эта информация описывает симптомы ладонно-подошвенного синдрома и ладонно-подошвенной кожной реакции, а также способы их устранения.
Ладонно-подошвенный синдром и ладонно-подошвенная кожная реакция — это состояния, при которых поражается кожа на ладонях рук и подошвах ступней. Такое состояние может быть вызвано некоторыми лекарствами, применяемыми во время химиотерапии.
Лекарства, которые могут вызывать реакцию
Ладонно-подошвенный синдром
Перечисленные ниже лекарства могут вызвать ладонно-подошвенный синдром.
Ладонно-подошвенная кожная реакция
Перечисленные ниже лекарства могут вызвать ладонно-подошвенную реакцию.
Симптомы
Симптомы ладонно-подошвенного синдрома и ладонно-подошвенной кожной реакции могут появиться спустя 3–6 недель после начала химиотерапии. В зависимости от того, какое лекарство вы принимаете, на ваших ладонях и подошвах ступней могут проявиться любые из указанных ниже симптомов:
Симптомы ладонно-подошвенной кожной реакции обычно появляются на тех частях тела, которые подвергаются сильному давлению, например на подушечках пальцев ног, в промежутках между пальцами ног и на боковых поверхностях ступней.
Симптомы ладонно-подошвенного синдрома и ладонно-подошвенной кожной реакции могут проявляться с различной силой — от легкого дискомфорта до болезненного ощущения, которое может не давать вам заниматься обычными делами. Возможно, вам будет трудно брать небольшие предметы, такие как ручка или вилка. Могут возникать сложности с застегиванием пуговиц на одежде. Некоторые люди испытывают затруднения при ходьбе.
Симптомы обычно проходят после снижения дозы химиотерапии или по окончании курса лечения. Кожа начинает восстанавливаться спустя несколько недель.
Устранение симптомов
Как только у вас появятся симптомы, скажите об этом своему медицинскому сотруднику. Обязательно сообщите врачу, если у вас диабет, сосудистое заболевание или периферическая нейропатия. Эти заболевания вызывают разрушение кожных покровов, препятствуют заживлению ран и могут стать причиной развития инфекции.
Следуйте приведенным ниже советам — они помогут вам справиться с этими симптомами.
Нельзя:
Нужно:
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните медицинскому сотруднику, если у вас возникло что-либо из перечисленного ниже:
«Ковидные пальцы» и сыпь как симптомы Covid-19
10 ноября
Наша кожа является самым большим органом человеческого тела и способна специфически реагировать на все изменения среды человека, как внешние, так и внутренние, в том числе кожа реагирует и на инфицирование различными патогенными микроорганизмами, и новой коронавирусной инфекцией в частности.
Зачастую кожные проявления при вирусных заболеваниях являются одним из наиболее важных критериев в постановке окончательного диагноза, так, например, в случаях с корью, краснухой, ветряной оспой, опоясывающим герпесом и т.д. В свою очередь, при Covid-19 невозможно поставить диагноз, опираясь лишь на осмотр кожных покровов.
По статистическим данным, около 20% пациентов, заболевших Covid-19, имеют кожные симптомы. Несмотря на относительно недолгий период существования данного заболевания, накопленные знания позволяют выделить наиболее частые кожные проявления коронавирусной инфекции.
Как установили испанские врачи, у некоторых больных, госпитализированных с диагнозом Covid-19, прослеживаются пять видов кожных высыпаний.
В настоящий момент кожная сыпь не включена в список симптомов коронавирусной инфекции.
Согласно клиническим наблюдениям испанских медиков, эти симптомы, включая так называемые «ковидные пальцы», чаще всего появляются у детей или молодых людей и сохраняются на коже в течение нескольких дней.
Однако, как говорит глава исследовательской группы врачей Игнасио Гарсия-Довал, наиболее распространенным видом сыпи являются макулопапулёзные высыпания (которые обычно возникают при заболевании корью) в виде маленьких красных бугорков, плоских или выпуклых, они чаще всего появляются на торсе.
Все пациенты, о которых говорится в исследовании, были госпитализированы и имели респираторные симптомы.
В рамках этого исследования все испанские дерматологи описали кожные высыпания, которые они наблюдали у больных коронавирусной инфекцией в предыдущие две недели. Всего описано 375 случаев.
Выявлено пять разновидностей сыпи:
В то же время специалисты отмечают, что сыпь может иметь различное происхождение и ее трудно классифицировать, не имея соответствующего опыта и знаний.
Не для самодиагностики
Сыпь, похожая на крапивницу, отмечена в половине случаев у больных с коронавирусной инфекцией.
Как отмечает доктор Майкл Хэд из Саутгэмптонского университета, сыпь очень часто сопровождает многие вирусные инфекции, включая пневмонию.
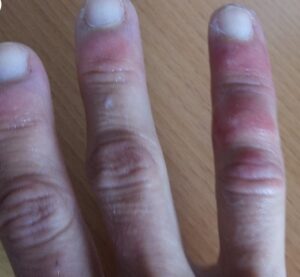
Исследователи из Парижского университета полагают, что нашли истинную причину появления похожих на следы обморожения ранок на пальцах ног, а иногда и рук у заразившихся коронавирусом.
Что такое «ковидный палец»?
Симптомы могут проявиться в любом возрасте, однако чаще всего страдают дети и подростки.
Для одних все проходит безболезненно, другие жалуются на сильнейшую боль и зуд, язвы и опухоли.
13-летняя жительница Шотландии София, к примеру, едва могла ходить и надевать обувь, когда у нее возникли симптомы «ковидного пальца».
В интервью Би-би-си она пожаловалась, что прошлым летом долго передвигаться могла лишь в инвалидном кресле.
Пораженные пальцы ног, а иногда и рук приобретают красноватый или фиолетовый оттенок. У некоторых людей возникают болезненные утолщения, иногда кожа становится грубой и шероховатой. Порой при этом выделяется гной. Симптомы могут сохраняться неделями, а то и месяцами.
Но часто у людей при этом не наблюдается других симптомов, которыми обычно сопровождается классический ковид, таких как постоянный кашель, повышенная температура, изменение или полная потеря вкуса и обоняния.
Отчего возникают эти симптомы?
Французские ученые обследовали 50 пациентов с подозрением на «ковидный палец» весной 2020 года и еще 13 пациентов со схожими по виду симптомами, не связанными с коронавирусной инфекцией, поскольку они были отмечены задолго до начала пандемии.
Результаты этих исследований, основанных на анализах крови и соскобов кожного покрова, говорят о том, что во всем могут быть виноваты два элемента иммунной системы, отвечающие за борьбу организма с вирусами.
Определенную роль в возникновении «ковидных пальцев» играют и клетки, устилающие капилляры, по которым кровь поступает к пораженным участкам.
По словам британского ортопеда доктора Айвена Бристоу, ранки на пальцах, как, например, те, что возникают у людей с нарушением циркуляции крови или во время особо холодной погоды, со временем исчезают сами. Однако некоторым пациентам требуется специальный курс лечения, включающий мази и иные лекарственные препараты.
По словам доктора Бристоу, установление причины возникновения «ковидного пальца» поможет разработать новые методы лечения и более эффективно справляться с заболеванием.
Представитель Британской ассоциации дерматологов доктор Вероник Батай отмечает, что «ковидный палец» очень часто отмечался на ранней стадии пандемии, однако с появлением нынешнего варианта коронавируса «Дельта» стал встречаться реже.
Это может быть связано с тем, что многие люди уже вакцинировались или получили иммунитет, ранее переболев коронавирусом.
Важно: если у вас появились высыпания на коже, при этом у вас имеются признаки ОРВИ (заложенность носа, насморк, потеря обоняния, кашель) или вы имели близкий контакт с пациентом, имеющим положительный тест на Covid-19, в первую очередь стоит обратиться к терапевту для исключения коронавирусной инфекции, при необходимости, уже терапевт может рекомендовать вам консультацию дерматолога.
Необходимо помнить, что в большинстве своем, кожные симптомы коронавирусной инфекции не являются жизнеугрожающим состоянием и лечатся симптоматически, принося лишь легкий дискомфорт, в свою очередь, осложнения со стороны внутренних органов, особенно дыхательной и сердечно-сосудистой системы, при поздно начатом лечении могут привести к серьёзным проблемам со здоровьем.
Вирус Коксаки: спокойствие, только спокойствие
Поделиться:
Новость о вспышке инфицирования этим вирусом всколыхнула ряды отдыхающих в жарких странах и их соотечественников, проводящих лето на курортах России. Напуганные «эпидемией» граждане спешно ищут панацею, а те, у кого отпуск еще впереди, в панике решают совсем отказаться от купленных заранее туров на побережье. А если остыть и спокойно разобраться, что же это за вирус такой с загадочным именем Коксаки и какую болезнь он вызывает?
Кто такой Коксаки?
Эти энтеровирусы были случайно обнаружены в 1949 году, когда американский ученый Гилберт Далльдроф исследовал фекалии больных полиомиелитом для создания лекарства или вакцины. Попытка создать средство от полиомиелита провалилась, зато Далльдроф вошел в историю как открыватель энтеровирусов, которым он дал название Коксаки — по имени небольшого городка на реке Гудзон, откуда ученый получил первые образцы материала для исследований.
Несмотря на довольно экзотичное звучное название, вирусы Коксаки не представляют собой ничего сверхординарного. Это обычные энтеровирусы, которые хорошо себя чувствуют в желудочно-кишечном тракте человека. Они распространены по всему миру, их активность зависит от сезона и климата.
Читайте также:
Пять мифов о свином гриппе
Энтеровирусные инфекции — привычное дело летом и ранней осенью в странах с умеренным климатом, а в полутропиках и тропиках на протяжении всего года. При этом число заболевших каждый год примерно одинаково. Так что слухи об эпидемии, собирающей невиданный урожай именно в этом году, мягко говоря, не соответствуют действительности. Как не соответствуют ей и россказни об опасности заболеваний, ассоциированных с вирусом Коксаки.
Рука-нога-рот
Это не пустой набор существительных, описывающих части тела, — это название болезни, которая развивается вследствие инфицирования энтеровирусами и в том числе вирусом Коксаки. Чаще всего она поражает младенцев и малышей младше 5 лет, но не исключена заболеваемость и среди детей школьного возраста и взрослых.

Все начинается похоже на грипп: с резкого повышения температуры, снижения аппетита и слабости. Но в отличие от гриппа через 1–2 дня во рту появляются маленькие красные высыпания, которые превращаются в язвы, — это состояние называют герпангиной. Конечно, она ничего не имеет общего с вирусом герпеса — просто напоминает на вид герпетические поражения.
Одновременно «расцвечиваются» розовыми пятнами (иногда с волдырями, как при ветряной оспе) ладони рук и подошвы ног, оправдывая забавное название болезни. Сыпь может появляться также на коленях, локтях, ягодицах, в области гениталий. Иногда (но далеко не всегда) поражаются ногти: они могут слоиться, трескаться, а затем и вовсе отслоиться. К счастью, этот процесс обычно протекает безболезненно, а ногти благополучно отрастают заново.
При хорошем иммунном ответе, особенно у детей, возможно и бессимптомное течение заболевания, при этом человек, сам того не зная, является источником инфекции. Вирусы содержатся в выделениях из носа и горла больного, жидкости, которая выделяется из язвенных поражений, и фекалиях.
Инфицирование происходит при личном контакте, с частичками слюны при кашле или чихании, а также при касании загрязненных поверхностей (дверных ручек, предметов быта и т. д.). Заразными больные могут быть вплоть до полного выздоровления, хотя максимальная вероятность «подарить вирус другу» сохраняется в течение первой недели со дня начала лихорадки.
Будем лечить или пусть живет?
С вопросом «кто виноват?» мы разобрались, остался не менее животрепещущий и традиционный «что делать?». А делать особо и нечего. Энтеровирусная инфекция, как, собственно, и большинство заболеваний, ассоциированных с вирусами, лечению не подлежит. Никакие противовирусные средства, интерфероны или гомеопатические пилюли не могут изменить течение болезни.
Выздоровление происходит «автоматически», в среднем через 7 дней, когда энтеровирусы бесславно погибнут. А пока болезнь в разгаре, следует выполнять одно простое, но важное правило — компенсировать потери жидкости, чтобы избежать обезвоживания организма. Помогут обычная питьевая вода, компоты или специальные регидрационные смеси, лучше — холодные, чтобы снизить чувствительность болевых рецепторов и уменьшить боль в горле.
При высокой температуре или болевом синдроме показаны жаропонижающие и анальгетики, например Парацетамол (Панадол). Больному до выздоровления не следует выходить на улицу или в места скопления людей, поскольку он является источником инфекции. Чтобы снизить вероятность заражения родственников, хорошо бы усилить санитарную бдительность: проветривать помещения, проводить регулярную уборку, обеспечить больного индивидуальной посудой и предметами гигиены. Если инфекция «нашла» вас на отдыхе, сосредоточьтесь на частом мытье рук горячей водой с мылом.
Осложнения: редко, но метко
В подавляющем большинстве случаев синдром «рука-нога-рот» переносится неплохо и проходит бесследно. Однако изредка заболевание может дать довольно серьезное осложнение — серозный менингит. Поэтому при появлении таких симптомов, как головная боль, скованность в шее и боль в спине, следует немедленно вызвать врача. Все остальные проблемы, связанные с вирусом Коксаки, решаются практически сами по себе. Главный лекарь этого заболевания — время, причем довольно непродолжительное. И, конечно, Коксаки — не та причина, по которой стоит лишать себя долгожданного отпуска на курорте.
Товары по теме:[product strict=» Панадол»]( Панадол), [product strict=» Парацетамол»]( Парацетамол)
7 типов экземы – причины, симптомы, лечение
Экзема обычно проявляется в том, что участки кожи человека начинают воспаляться, зудеть и краснеть. Существует несколько различных типов экземы, включая атопическую и дискоидную экземы, контактный дерматит.
Мировая статистика указывает, что распространенность экземы составляет около 1–2 % среди взрослого населения планеты. Заболеванию подвержены все расы и возрастные категории, лица женского и мужского пола. Было установлено, что женщины болеют экземой чаще, чем мужчины. В 70 % случаев экзема является поводом обращения к врачу, в 20 % — причиной временной утраты трудоспособности, в 10 % случаев — причиной смены работы или профессии.
В целом, экзема может влиять на кожу, вызывая:
Экзема не заразна, а это означает, что человек не может ею заразиться сам и/или заразить другого человека.
В данной статье рассматриваются семь различных типов экземы, вызывающие их причины и симптомы. В статье также рассматриваются методы диагностики, лечения и способы профилактики заболевания.
1. Атопический дерматит
Атопический дерматит, или атопическая экзема, является наиболее распространенным типом экземы.
Для детей с атопическим дерматитом характерен высокий риск пищевой чувствительности. Также у таких детей развита склонность к таким болезням как астма и поллиноз (сенная лихорадка). У некоторых детей атопический дерматит может пройти с возрастом.
Люди с атопическим дерматитом обычно на какое-то время испытывают вспышки при которых состояние экземы ухудшается. Причинами проявлений таких вспышек могут быть:
2. Контактный дерматит

Симптомы контактного дерматита могут включать:
У человека с атопическим дерматитом повышен риск развития контактного дерматита.
Существует два типа контактного дерматита:
Раздражающий контактный дерматит
Раздражающий контактный дерматит может быть результатом многократного воздействия вещества, которое раздражает кожу, например:
У людей, которые регулярно используют такие вещества или работают с ними, более высокий риск развития контактного дерматита.
Аллергический контактный дерматит
Аллергический контактный дерматит возникает, когда иммунная система человека реагирует на конкретное вещество, известное как аллерген.
Человек может не реагировать на аллерген при первом контакте с ним. Однако, как только у них развивается аллергия, она остается на всю жизнь.
Возможными аллергенами могут быть:
3. Дисгидротическая экзема
Дисгидротическая экзема обычно появляются у взрослых в возрасте до 40 лет. Обычно она проявляется на руках и ногах и имеет характерные симптомы, в том числе сильный зуд и появление маленьких пузырьков, наполненных жидкостью (везикулы). В некоторых случаях пузырьки могут стать большими и водянистыми. Везикулы также могут быть инфицированы, что может привести к боли и отеку. Из них также может сочиться гной.

Неясно, что вызывает дисгидротическую экзему. Однако заболевание чаще встречается у людей:
Люди, которые работают с определенными химическими веществами или их работа связана с погруженными в воду в течение дня руками, также подвергаются большему риску развития дисгидротической экземы.
В число факторов, способствующих развитию дисгидротической экземы входят эмоциональный стресс и изменения в погоде.
Дисгидротическая экзема может быть формой контактного дерматита. Люди с дисгидротической экземой также склонны периодически испытывать обострения.
4. Дискоидная экзема
Дискоидная экзема или нуммулярная экзема, узнаваема из-за вызываемых ею дискообразных пятен зудящей, красной, потрескавшейся и опухшей кожи.

Дискоидная экзема может возникать у людей любого возраста, включая детей.
Как и при других типах экземы, причины дискоидной экземы не полностью ясны. Однако известные причины проявлений и факторы риска включают:
5. Себорейный дерматит

Себорейный дерматит может поражать людей любого возраста. Например, на коже головы младенцев может возникнуть тип себорейного дерматита, но он обычно исчезает через несколько месяцев.
Для лечения себорейного дерматита у взрослых лекарств не существует, поэтому человек будет периодически испытывать вспышки заболевания. Такое течение болезни характерно для людей в возрасте от 30 до 60 лет.
Некоторые медицинские состояния и заболевания могут увеличить риск возникновения себорейного дерматита. К ним относятся:
Прием некоторых лекарств, включая интерферон, литий и псорален, также могут увеличить риск возникновения себорейного дерматита.
6. Варикозная экзема
Варикозная экзема также известна как венозная, гравитационная или статическая экзема. Распространена у пожилых людей с варикозным расширением вен.

Варикозная экзема обычно затрагивает нижнюю часть ног, ее симптомы могут включать:
Кожа на ноге может стать хрупкой, поэтому важно избегать царапин и расчесываний на пятнах и волдырях.
7. Астеатозная экзема
Астеатозная экзема, также называемая ксеротической или кракелюрной экземой, обычно поражает только людей старше 60 лет. Заболевание может быть связано с тем, что по мере старения человека его кожа становится суше.
Астеатозная экзема обычно возникает на нижних конечностях, но она также может появляться на других частях тела. Симптомы включают:
Как и в случае с другими типами экземы, причины астеатозной экземы неизвестны, но причинами ее проявлений могут быть:
Когда необходимо обращаться к врачу и диагностика
Люди, у которых проявляются экземы, должны обратиться к врачу-дерматологу. Экзема может указывать на проявление аллергии, поэтому важно определить, что вызывает реакцию. Экзема также повышает вероятность инфицирования стафилококками и оказывает серьезное влияние на психическое здоровье человека. Врач может рекомендовать план лечения вспышек заболевания.
Какого-либо специального теста для диагностики большинства типов экземы не существует. Врачу может потребоваться информация о личной и семейной истории болезни пациента. Он также может поинтересоваться о недавних воздействиях потенциальных аллергенов и раздражителей. Важно, чтобы пациенты проинформировали врача о наличии у них поллиноза или астмы.
Врач также может узнать у пациента о:
Физическое обследование сыпи поможет врачу определить тип экземы.
Врач может также выполнить тест, который включает в себя покалывание кожи человека иглой, которая содержит потенциальные раздражители и аллергены. Такой тест может определить, имеется ли у пациента контактный дерматит.
Лечение
Каких либо способов вылечиться от экземы не существует, поэтому лечение включает в себя управление симптомами и попытки предотвращения дальнейших проявлений болезни.
Некоторые варианты лечения экземы включают:
Профилактика проявлений заболевания.
Перечень советов, которые могут помочь предотвратить вспышки экземы, включает в себя:
Пациентам с экземой необходимо быть в постоянном контакте с дерматологом – это позволит определить, что вызывает или ухудшает симптомы заболевания. Знание причин проявлений экземы или аллергенов может помочь предотвратить или свести к минимуму проявления болезни.



 Читайте также:
Читайте также: 
