Красный нос постоянно что делать
Проблема красного носа
Что это может быть? Краснеет нос на улице, даже в прохладную погоду. Больше кончик носа, чем сам нос. Есть болезненные ощущения. Дома тоже красный, только не так выражено.Возможно ли это развитии розацеи? Очень беспокоюсь. Как убрать красноту?
Хронические болезни: нет
На сервисе СпросиВрача доступна консультация дерматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Причин может быть несколько:
Хронический насморк.
Нарушение работы вегетативной нервной системы.
Индивидуальная особенность.
Нарушения работы сердечно-сосудистой системы.
Курение.
Что нибудь из вышеперечисленных причин имеются у вас?
Любовь, здравствуйте! На фото красноты не вижу. Скажите пожалуйста, при употреблении острой, горячей пищи, алкоголя кончик носа также реагирует покраснением? В стрессовых ситуациях краснота наблюдается?
Сейчас рекомендую в качестве уходовых средств регулярно использовать средства для чувствительной и склонной к розацеа кожи: Биодерма сенсибио или розалиак Ля Рош Позе на выбор. Эти средства уберут покраснение и окажут профилактическое действие. Не травмируйте проблемную зону механическими чистками, пилингами и т п.
Красный нос: причины, лечение и способы маскировки
Красный нос: Pixabay
Красный нос — симптом, который может носить временный или постоянный характер. Спровоцировать покраснения могут разные факторы, среди которых опасные заболевания. Из-за чего краснеет нос и как и с этим бороться, объяснили доктора.
Почему краснеет нос?
Покраснение носа часто вызывают дерматологические заболевания. Среди них есть те, на которые нужно обратить внимание и обратиться за консультацией к специалисту.
Розацеа
Как объясняет Стефани Уотсон, розацеа — это хроническая болезнь кожи лица, для которой характерно покраснение носа, щек и лба. У больного случаются периоды обострения и ремиссии. С течением времени кожные покровы становятся грубее, появляются пустулы (пузырьки, заполненные жидкостью).
Наиболее подвержены заболеванию женщине в возрасте 30–50 лет. У мужчин розацеа встречается значительно реже, но переносят они ее тяжелее.
Купероз
Купероз — стойкое расширение сосудов неинфекционного характера. Истончение стенок капилляров становится причиной покраснения, появления сосудистой сеточки и звездочек. Зачастую купероз локализуется на крыльях носа, лбе, подбородке и щеках, поскольку в этих местах кожа наиболее эластичная и тонкая.
Себорейный дерматит
Это хроническое воспалительное заболевание поражает участки кожи головы и тела с развитыми сальными железами. Дерматолог, доктор медицины Дебра Джалиман рассказывает, что на фоне покраснения также развиваются такие симптомы:
Демодекоз
Поражение кожи вызывает микроскопический клещ Demodex folliculorum. Проникая внутрь сальных желез, паразит выделяет продукты жизнедеятельности, которые приводят к воспалительным процессам.
Для демодекоза характерны следующие признаки:
Ринофима
Хроническая болезнь приводит к утолщению и покраснению кожи на носу и последующему обезображиванию органа. Чаще всего патология наблюдается у мужчин после 40 лет. Причины возникновения заболевания не выявлены.
Аллергия вызывает покраснение носа: Pixabay
Другие факторы
Покраснение носа может быть обусловлено другими причинами. Среди них:
Что делать, если нос красный?
Схема терапии зависит от патологии кожи, которая была диагностирована. Для разных болезней используют определенные методики и способы лечения. Однако есть общие рекомендации.
Пройдите обследование
Покраснения носа могут быть спровоцированы гормональными изменениями, болезнями сердечно-сосудистой и пищеварительной системы, поэтому его лечение должно быть комплексным. Может потребоваться консультация эндокринолога, кардиолога, гастроэнтеролога.
Пройдите обследование: Pixabay
Исключите контакт с факторами, провоцирующими заболевание
Доктор Уве Воллина рекомендует уменьшить воздействие холода, солнца на кожу лица. Если покраснение носа связано с особенностями сосудов или работой сальных желез, то устраните факторы, которые осложняют лечение симптома — отрегулируйте работу желудочно-кишечного тракта.
Для этого пересмотрите пищевые привычки и рацион:
В меню включите овощи, фрукты и нежирные сорта рыбы.
Обеспечьте коже адекватный уход
Оптимизируйте уход за кожей. Подбирайте щадящие уходовые косметические средства, используйте слегка теплую воду. Применяйте солнцезащитные средства.
Медицинские препараты и методы
Дерматологи после проведения специальных тестов и постановки диагноза, назначают медицинские препараты. Среди них:
При аллергических реакциях назначают антигистаминные препараты и мази. Кроме того, для лечения покраснения носа применяется:
Схему терапии может подобрать только специалист.
Как уменьшить покраснение носа из-за раздражения?
Если покраснение носа имеет симптоматический характер и не связано с заболеванием, тогда достаточно применить косметические средства. Во многих случаях можно снизить покраснение несложными способами.
Подбор средств по уходу за кожей
Если краснота спровоцирована действием пилингов, откажитесь от процедуры. Справиться с проблемой помогут регенерирующие мази и кремы. При выходе на улицу наносите солнцезащитные кремы с уровнем SPF близким к 50.
В процессе избавления от красноты носа из-за агрессивного воздействия пилинга стоит отказаться от макияжа. Компоненты косметики могут усилить раздражение.
Если кожа сухая, красноту легко убрать с помощью увлажняющих и питательных кремов. Выбирайте средства для сухой кожи. Правильно подобрать косметику поможет консультация с косметологом или дерматологом.
Крем для сухой кожи: Pixabay
Компрессы и мази
Если нос обгорел на солнце, используются лекарства, содержащие пантенол. Они помогают устранить отечность и болевые ощущения, имеют антибактериальный эффект.
Отлично помогают охлаждающие компрессы с зеленым чаем, календулой или зверобоем. Когда болевые ощущения проходят и остается только краснота, используются питательные и увлажняющие кремы.
В случае обморожения:
Ускорить процесс лечения обморожения помогут мази, снимающие отек, имеющие противовоспалительный и регенерирующий эффект.
Как замаскировать красный нос?
Лучше без необходимости не применять косметические средства без совета врача, чтобы не спровоцировать обострение при лечении аллергических реакций, сухости кожи и других заболеваний кожи.
Если необходимо справиться с краснотой носа, действуйте так:
Корректирующие средства для лица: Pixabay
Покраснение носа может быть как безобидным косметическим недостатком, так и симптомом серьезных проблем со здоровьем. Чтобы выявить причину, обратитесь в медицинское учреждение, где после диагностики будет назначено соответствующее лечение.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Уникальная подборка новостей от нашего шеф-редактора
Розацеа на лице: симптомы и лечение
Розовые щечки, к сожалению, не всегда являются признаком здоровья. Покраснение лица, папулы, пустулы и даже ухудшение зрения – все это признаки розацеа. Это заболевание до конца не изучено, поэтому многие вопросы остаются без ответа.
Если вовремя не обратить внимание на причины и симптомы, то этот недуг может существенно омрачить вашу жизнь.
Услуги Expert Clinics
Причины возникновения
Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы:
— патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori;
— нарушения в работе иммунной системы;
— увеличение количества клещей рода Demodex на коже;
— природные условия (избыточная инсоляция, сильный ветер);
— тяжёлые психологические состояния;
— функциональная недостаточность кровоснабжения.
Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах.
Симптомы розацеа
К признакам розацеа относятся:
· Стойкое покраснение лица. Сопровождается жжением, покалыванием, чувством стянутости.
· В зоне покраснения утолщается кожа.
· Возникают хаотично расположенные ярко-розовые папулы размером 3-5 мм.
· Появляются «сосудистые звёздочки» (красного и синюшного оттенка).
· Сухость, покраснение, слезоточивость глаз.
· Повышенная чувствительность к наружным лекарственным препаратам.
· Ощущение инородного тела и пелены перед глазами.
Места наиболее частой локализации:
— область вокруг рта;
— конъюктива глаз и век;
Разновидности проблемы
Различают четыре стадии данного заболевания:
Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного.
На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой.
При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри.
За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка).
Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания:
Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения.
В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи.
Возможные осложнения
Если вовремя не обратиться к специалистам и не получить грамотное, эффективное лечение, то могут возникнуть неприятности в виде:
— гнойно-септических осложнений (в том числе дренирующий синус, когда продолговато-овальное образование возвышается над кожей и гноится);
— серьёзных проблем со зрением;
— больших утолщений кожи, от которых будет очень сложно избавиться;
— искажения черт лица, которые могут повлечь за собой психологические проблемы;
Диагностика розацеа
Таким заболеванием, как розацеа, занимается врач-дерматолог. Диагностика состоит из:
1. Физикального осмотра;
2. Сдачи анализов мочи и крови, в том числе, на маркеры системных заболеваний соединительной ткани;
3. Бакпосева содержимого угрей;
4. Соскоба поражённых участков кожи;
5. Допплерографии (измеряет скорость изменения кровотока. При розацеа он замедляется);
5. УЗИ кожи и внутренних органов, если в этом есть необходимость.
Лечение розовых угрей
Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются:
— уменьшение выраженности симптоматики;
— минимизация косметических дефектов;
— продление сроков ремиссии;
— достижение приемлемого уровня жизни.
Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения.
В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы:
· Антибактериальные (если у элементов сыпи инфекционная природа).
· Антигистаминные (для устранения аллергических реакций).
· Антибиотики (при тяжёлых формах розацеа).
· Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов).
· Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды).
Физиотерапевтическое лечение включает следующие варианты:
Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии.
IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов.
Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта.
Профилактика
Не во всех случаях можно предугадать и предотвратить появления розацеа, однако в силах каждого человека соблюдать простые правила, способные минимизировать риск возникновения заболевания.
— не находиться на открытом солнце без защитных средств;
— защищать открытые участки лица и тела от сильного ветра и мороза;
— ограничить посещение мест с высокими температурами;
— бережно ухаживать за кожей и выбирать средства без спирта, тяжелых масел и других раздражающих компонентов;
— незамедлительно обращаться к врачу, если возникли осложнения после приёма лекарственных средств или косметологических процедур;
— ограничить потребление острой, пряной, солёной пищи.
Розацеа является хроническим заболеванием, поэтому избавиться от него полностью, к сожалению, невозможно. Чтобы добиться длительной ремиссии, важно строго соблюдать рекомендации врача и не заниматься самолечением.
Розацеа на лице: симптомы и лечение
Розацеа
Розацеа – это хроническое заболевание, для которого характерно покраснение кожи лица и различные варианты высыпаний. Относится к сравнительно распространенным кожным патологиям. Согласно статистическим данным, на долю розацеа приходится примерно 5% всех диагнозов, которые устанавливает дерматолог. В большинстве случаев первые проявления заболевания возникают в возрасте 30-40 лет и достигают своего максимума между 40 и 50 годами¹.
Розацеа нельзя вылечить полностью, однако при соблюдении всех врачебных рекомендаций можно достичь продолжительной ремиссии, сведя клинические проявления болезни к минимуму.
У женщин розацеа встречается в три раза чаще, однако у мужчин заболевание зачастую протекает в более тяжелой форме. Наибольшая склонность к этой патологии отмечается у людей со светлой кожей.
Симптомы розацеа
Клинические проявления заболевания отличаются в зависимости от его формы. Но в большинстве случаев розацеа сопровождается следующими симптомами:
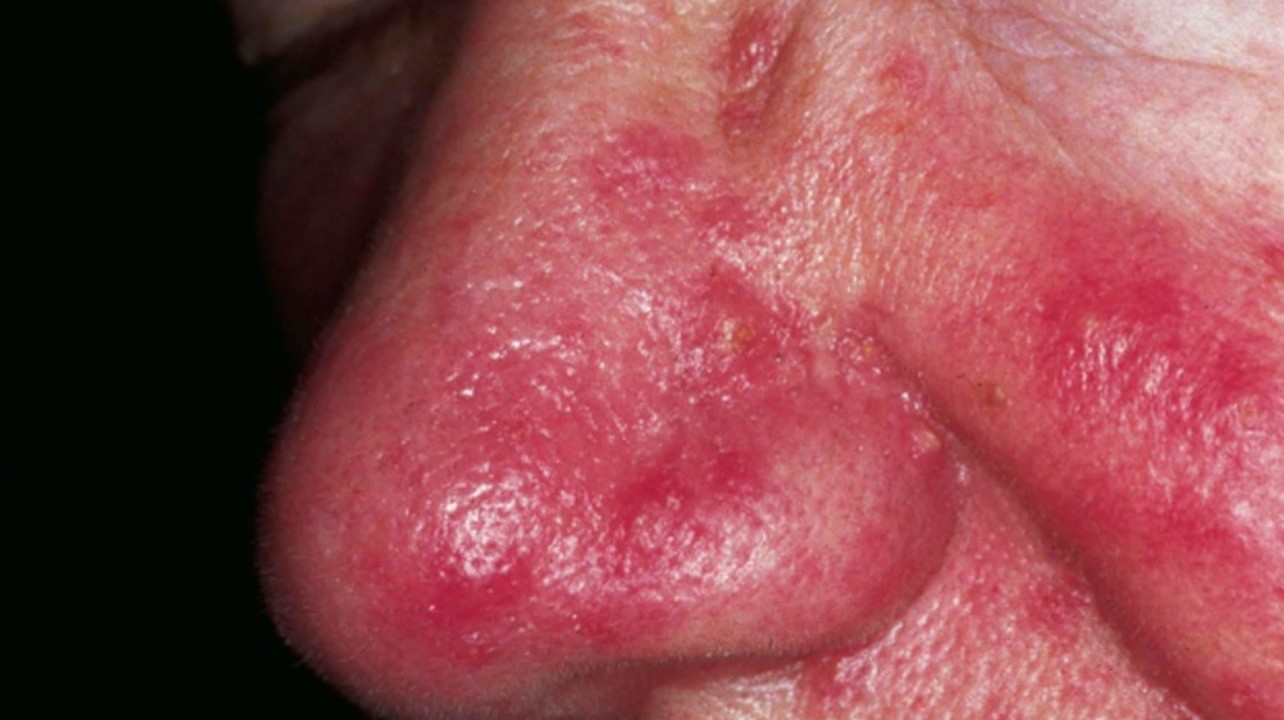
Для розацеа характерно течение с периодами обострений и ремиссий. При обострениях появляются новые элементы сыпи (папулы, пустулы). При переходе в ремиссию сыпь часто исчезает, но кожная эритема, телеангиэктазии и структурные изменения кожи лица сохраняются.
Лечение розацеа
Поскольку на данный момент розацеа – неизлечимая патология, основными целями терапии являются:
Для достижения этих целей используются различные средства: медикаментозная терапия, физиотерапевтические средства, при необходимости – хирургическое вмешательство. При этом эффективность лечения зависит от давности заболевания, тяжести клинической формы и наличия сопутствующих патологий.
При розацеа требуется специальный уход за кожей. В его основе лежат следующие принципы:
Медикаментозная терапия
Ведущее место в лечении розацеа занимают медикаментозные средства. Чаще всего в терапевтическую схему входят:
Физиотерапевтические процедуры
Физиотерапия – важная часть комплексного лечения, дополняющая эффект медикаментозных препаратов. При розацеа чаще всего назначаются следующие процедуры:
Хирургическое лечение
При образовании излишней ткани на лице (например, при фиматозных и грануляционных вариантах розацеа) показано ее удаление. Это может проводиться различными способами: абляционными лазерами (лазеры на CO² или эрбиевый YAG лазер), при помощи криохирургии, пластической хирургии, электрокоагуляции и т.д.
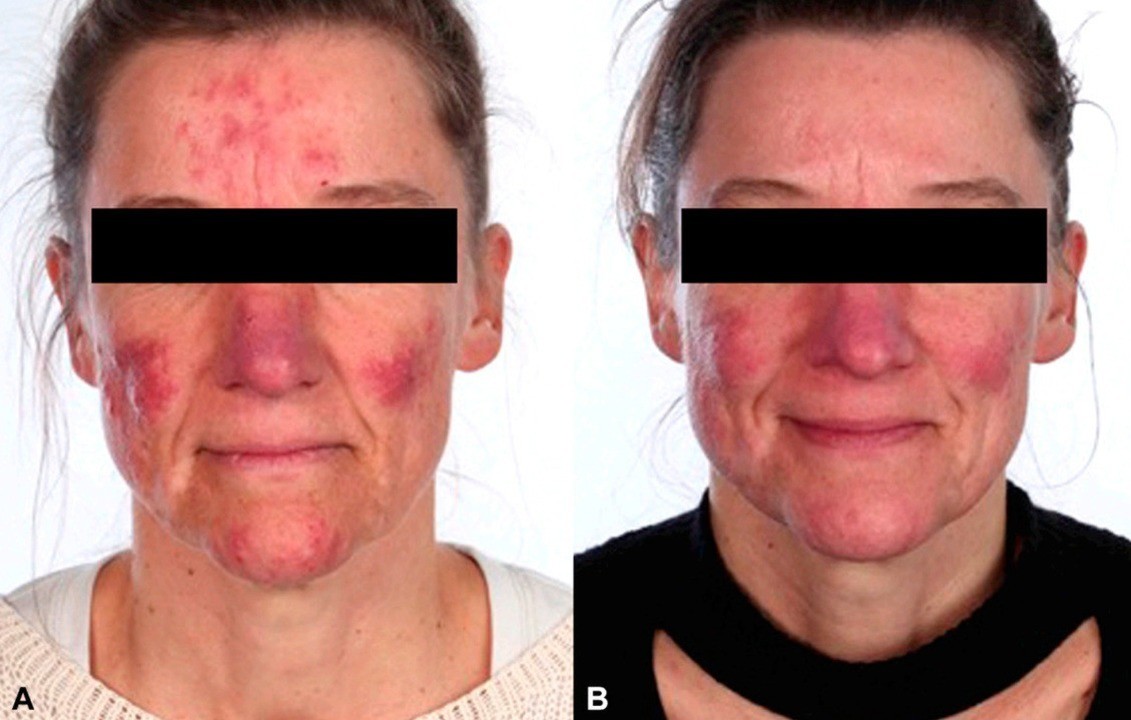
Причины заболевания
На данный момент точные причины развития розацеа не установлены.
Считается, что от 15% до 40% всех случаев заболевания связано с наследственной склонностью к этой патологии.
К развитию розацеа приводит целый ряд факторов, среди которых наиболее важную роль играют следующие:

Факторы риска
Помимо нарушений, которые могут напрямую вызывать развитие розацеа, стоит упомянуть факторы, которые самостоятельно не провоцируют заболевание, но повышают риск его появления. К таковым относятся³:
Осложнения розацеа
Розацеа может приводить к различным осложнениям – как инфекционным, так и косметическим. Наиболее часто встречаются:

Диагностика розацеа
Диагностика основывается на жалобах пациента, данных анамнеза (течение заболевания, провоцирующие факторы, сопутствующие патологии, наличие факторов риска) и физикальном осмотре. В качестве вспомогательных средств могут использоваться лабораторные и аппаратные методы исследования.
В большинстве случаев диагноз устанавливается после осмотра кожи дерматологом, в том числе при помощи дерматоскопии. Отличительной чертой розацеа является стойкое покраснение центральной зоны лица с интактными областями вокруг глаз, которое сохраняется не менее 3 месяцев.
С целью дифференциации с другими заболеваниями и уточнения имеющейся формы розацеа могут использоваться следующие дополнительные методы диагностики:
Дифференциальная диагностика розацеа проводится с другими заболеваниями, которые могут иметь похожие симптомы. К таковым относятся:
Классификация и формы заболевания
Розацеа – это хроническое заболевание, для которого характерно волнообразное течение с обострениями и периодами ремиссии. Тем не менее в развитии этой патологии можно выделить несколько стадий:
В зависимости от клинических особенностей принято выделять следующие основные формы патологии¹:
Реже встречаются атипичные варианты заболевания, включающие следующие клинические формы:
Прогноз и профилактика
При своевременно начатом лечении прогноз относительно благоприятный: несмотря на то что розацеа нельзя вылечить полностью, добиться продолжительной ремиссии – задача вполне осуществимая. Исключения составляют тяжелые формы заболевания, которые плохо поддаются лечению.
Чтобы предотвратить возникновение розацеа или ухудшение уже имеющейся патологии, нужно выполнять следующие рекомендации:
Заключение
Розацеа – это серьезная дерматологическая проблема, которую невозможно полностью вылечить средствами современной медицины. Однако при должном уходе за кожей и понимании природы патологии эта болезнь поддается контролю. Зачастую устранение провоцирующих факторов и ответственный подход к лечению позволяют свести к минимуму косметические дефекты и существенно улучшить качество жизни.
Купероз на коже: Что это? Как с ним быть?
Покраснения на щеках, подбородке и крыльях носа зачастую являются неотъемлемыми спутниками обладателей чувствительной кожи. Сосудистая сеточка сигнализирует о снижении эластичности стенок капилляров, из-за чего нарушается процесс микроциркуляции кожи и ее питание.
Способствовать возникновению сосудистой сеточки могут различные факторы:
Стенки здоровых сосудов расширяются и сужаются, но, при нарушении эластичности, они перестают сужаться, и наполняются кровью.
Для профилактики купероза стоит пересмотреть питание и устранить факторы, провоцирующие расширение сосудов, а именно — убрать из рациона острую еду, не злоупотреблять кофе, поскольку эти продукты повышают давление, что приводит к повреждению стенок сосудов.
Употребление алкоголя и курение также пагубно сказываются на здоровье капилляров, поскольку являются сосудосуживающими и сосудорасширяющими вредными привычками.
Из косметических процедур необходимо исключить скрабы и пилинги, так как они приводят к хрупкости стенок капилляров. Сауны, паровые ванночки, протирание льдом, криотерапия и прочие процедуры, связанные с перегреванием или переохлаждением, также усугубляют купероз.
Главное в борьбе с сосудистой сеточкой — в достаточном объеме напитывать кожу. При недостаточном увлажнении кожа истончается и становится более подверженной внешним микротравмам. Соответственно, кровеносные сосуды, которые и так находятся близко к эпидермису, становятся еще более беззащитными. Из-за чего эластичность сосудистой стенки теряется, и повышается ломкость сосудов.
С обезвоживанием кожи отлично борется гиалуроновая кислота, которую можно применять как путем биоревитализации (интердермальное введение при помощи иглы), так и наносить кремами. В силу своих физико-химических свойств она образует на коже пленку, тем самым препятствуя испарению собственной влаги.
Для поддержания тонуса сосудов и их укрепления рекомендован простой косметический массаж хотя бы раз в 2-3 недели. Такая простая манипуляция позволит восстановить обмен веществ и улучшить микроциркуляцию крови, что благотворно сказывается на состоянии сосудов.
При обнаружении сосудистой сеточки не стоит временить с походом к врачу, поскольку на ранних стадиях избавиться от нее гораздо проще. Пока что наиболее эффективными методами считаются экоагуляция и лазеротерапия — воздействие на капилляры с помощью электрического импульса или лазера.
Столкнувшись с куперозом, необходимо осознавать, что это болезнь, которая проявляется не только внешне, но и внутренне, поскольку клетки сосудов не получают питательных веществ в достаточном количестве.
Восстановлению сосудов на самом важном, клеточном уровне способствует применение пептидных препаратов. Пептиды, состоящие из молекул протеина, восстанавливают клеточный обмен поврежденного органа.
Молекулы протеина в его составе действуют точечно на поврежденные сосуды, встраиваясь в дефектную зону клетки и «ремонтируя» ее изнутри. Благодаря этому восстанавливается микроциркуляция крови, улучшается насыщение клеток кислородом, а капиллярам возвращается эластичность.


















