Кровь на кортизол с дексаметазоном что это
Синдром Кушинга: как поставить диагноз
В каких случаях врач общей практики должен заподозрить синдром Кушинга? Как подтвердить диагноз? Нужно ли отменять короткие курсы экзогенных кортикостероидов постепенно? Рисунок 1. Плетора и лунообразность лица, присущие синдрому К
В каких случаях врач общей практики должен заподозрить синдром Кушинга?
Как подтвердить диагноз?
Нужно ли отменять короткие курсы экзогенных кортикостероидов постепенно?
 |
| Рисунок 1. Плетора и лунообразность лица, присущие синдрому Кушинга |
Есть прекрасное определение, позволяющее различить синдром Кушинга (СК) и болезнь Кушинга (БК). Описанный впервые Гарви Кушингом в 1912 году, синдром Кушинга объединяет симптомы, вызываемые постоянно повышенным уровнем свободного кортизола в крови. Понятие «болезнь Кушинга» оставлено за особым гипофизарным АКТГ-зависимым подтипом синдрома.
Ярко выраженный СК не представляет особых диагностических трудностей, но заболевание с умеренными проявлениями может вызвать у врача общей практики ряд проблем. Диагноз ставится клинически, а подтверждается данными лабораторных исследований.
Большинство случаев СК имеет ятрогенное происхождение и обусловлено длительным приемом преднизолона, дексаметазона или других кортикостероидов. К развитию клинических проявлений заболевания приводит ежедневное применение кортикостероидов в дозах, превышающих эквивалент 7,5 мг преднизолона.
Детям для развития кушингоидных черт достаточно меньших доз.
Хотя СК встречается относительно редко, любой врач общей практики сталкивается с его ятрогенными случаями, вызванными длительным приемом кортикостероидов по поводу таких распространенных заболеваний, как, например, ревматоидный артрит.
Таблица 1. Симптомы синдрома Кушинга (в порядке частоты встречаемости)
БК — наиболее распространенная причина неятрогенного СК (70%); оставшиеся 30% приходятся на случаи эктопической секреции АКТГ и надпочечниковое происхождение болезни (АКТГ-независимый СК).
Клиническая картина. Симптомы СК (см. табл. 1) могут, в зависимости от причины, развиваться остро или исподволь в течение нескольких лет.
Как правило, симптомы неспецифичны и включают сонливость, депрессию, увеличение веса, жажду, полиурию, слабость, легкость появления синяков и гирсутизм [1].
К классическим признакам СК у взрослых относятся «лунообразное» лицо (рис. 1), центральное ожирение (рис. 2), плетора лица, буйволиный горб, надключичные жировые подушечки и периферические отеки. У детей самым ранним признаком служит задержка роста; нормальная кривая роста фактически исключает СК [2].
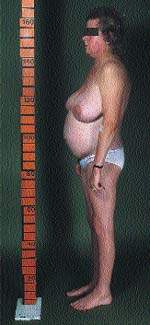 |
| Рисунок 2. Типичная конституция пациента с СК. Обратите внимание на центральное ожирение и относительно тонкие руки и ноги, что вызвано проксимальной миопатией |
Конечно, ожирение в общей практике встречается часто, и трудность состоит в том, чтобы отличить общее ожирение от центрального. Главным признаком является накопление жира в центральной части тела с одновременной его потерей на бедрах, ягодицах и руках. Атрофия поперечнополосатых мышц обусловливает внешний вид пациента, подобный «лимону на палочках».
Еще одним клиническим признаком СК служат истончение кожи и ломкость капилляров, приводящие к легкому и часто спонтанному образованию синяков. Таким больным присущи кожные инфекции, например отрубевидный лишай, молочница и онихомикоз, причем кожные повреждения заживают с трудом. Почти всегда можно обнаружить абдоминальные стрии, развивающиеся вторично за счет центрального ожирения (рис. 3).
Больные могут страдать от гирсутизма вследствие избыточного образования надпочечниковых андрогенов под воздействием повышенного АКТГ.
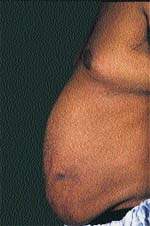 |
| Рисунок 3. Стрии живота у мужчины с СК |
Метаболические изменения, вызываемые повышенным уровнем кортизола, приводят к развитию сахарного диабета, гипертензии и дислипидемии. С длительным повышением циркулирующего в крови кортизола связано также уменьшение минеральной плотности костей и остеопороз.
Биохимическое подтверждение. Важно исключить использование кортикостероидных препаратов и злоупотребление алкоголем («алкогольный псевдо-Кушинг»).
Применение стероидных ингаляторов (например, беклометазона в дозе 200 мкг каждые 6 часов в течение более чем трех месяцев) и других местных стероидных препаратов может приводить к значительному системному всасыванию и развитию клинических проявлений СК с подавлением гипоталамо-гипофизарно-адреналовой оси.
Если пациент не принимает подобных лекарств, первым шагом будет подтверждение избытка кортизола путем определения свободного кортизола мочи (СКМ) в двух суточных пробах [3].
Следующая задача — показать, что эндогенная секреция кортизола не подавлена экзогенными глюкокортикоидами. Для этого проводится ночная дексаметазоновая проба (ДП): в 11 часов вечера пациент принимает 1 мг дексаметазона, а на следующее утро между 8 и 9 часами берется проба крови на кортизол. СК предполагается в том случае, если уровень кортизола не упал ниже 50 нмоль/л. Однако вследствие низкой специфичности теста могут быть ложноположительные результаты.
Направление к специалисту. При подозрении на СК необходимо сразу же направить пациента к эндокринологу. После направления, как правило, дважды проводится определение СКМ и выполняется более специфическое исследование — проба с дексаметазоном в низкой дозе (ДПНД) [4]. Пациент принимает по 0,5 мг дексаметазона восемь раз каждые 6 часов. Отсутствие падения кортизола ниже 50 нмоль/л в 9 часов утра по окончании ДПНД указывает на СК.
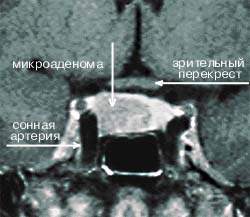 |
| Рисунок 4. МР-томограмма гипофиза, на которой видна правосторонняя микроаденома, секретирующая АКТГ (гипофиз-зависимая болезнь Кушинга) |
Определение СКМ дает нормальные результаты практически постоянно, если у пациента циклический СК (то есть активность заболевания нарастает и падает в течение недель или месяцев), поэтому данное исследование считается низкочувствительным. Более важная проба — ДПНД, и при обнаружении отклонений от нормы пациента следует направить на дальнейшее обследование.
Амбулаторные исследования включают изучение суточного ритма кортизола (рис. 5), дексаметазоновую пробу с высокой дозой [5] (ДПВД, рис. 6) и определение кортикотропин-рилизинг гормона (КРГ). Подтверждение гипофиз-зависимого заболевания основывается на заборе крови из нижнего каменистого синуса для определения в ней уровня АКТГ и последующего введения КРГ [6, 7]. Как правило, требуется визуализация: компьютерное сканирование надпочечников, чтобы дифференцировать надпочечниковое и АКТГ-зависимое состояние; МР-томография гипофиза (рис. 4); компьютерное сканирование грудной клетки и брюшной полости при подозрении на эктопическую секрецию АКТГ.
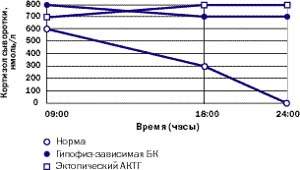 |
| Рисунок 5. Так выглядит типичный суточный ритм кортизола у здорового человека, пациента с БК и пациента с эктопическим СК |
Лечение СК зависит от причины заболевания. Методом выбора при БК служит селективная транссфеноидальная микроаденомэктомия: излечения удается добиться в 80% случаев (эффективным лечение считается тогда, когда наличие кортизола через 24-48 часов после операции не обнаруживается) [8].
При успешном исходе операции по поводу БК пациенту понадобится заместительный курс гидрокортизона, пока не восстановится его собственная гипоталамо-гипофизарно-надпочечниковая (ГГН) функция. Как правило, достаточно 20 мг гидрокортизона утром и 10 мг — в 6 часов вечера.
В случае обнаружения аденомы надпочечников показана односторонняя адреналэктомия. Железа с другой стороны оказывается атрофичной (по принципу обратной связи) в результате длительного подавления секрецией АКТГ, поэтому пациенту также понадобится заместительная терапия гидрокортизоном вплоть до восстановления ГГН.
Эктопические АКТГ-секретирующие опухоли (например, карциноиды бронхов или тимуса) требуют удаления. После операции вновь проводится гидрокортизоновое прикрытие. Процесс включения ГГН может занять несколько месяцев. При отсутствии эффекта от операции проводят облучение гипофиза из внешнего источника (4500 Гр в 25 сериях).
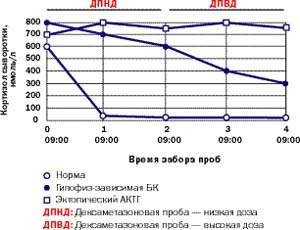 |
| Рисунок 6. Типичные реакции кортизола на дексаметазоновую супрессию низкими (0,5 мг каждые 6 часов в течение 48 часов) и высокими дозами (2 мг каждые 6 часов в течение 48 часов) у здорового человека, пациента с БК и пациента с эктопическим СК |
Если есть противопоказания к проведению оперативного вмешательства, связанные непосредственно с СК, снизить уровень кортизола можно кетоконазолом (начиная с 200 мг). Дозы препаратов подбирают индивидуально, ориентируясь на средний уровень кортизола 200-300 нмоль/л.
После медикаментозного лечения пациент может успешно перенести операцию. При отказе от операции остается возможность длительного лечения кетоконазолом, проводящимся под наблюдением госпитального эндокринолога.
Двусторонняя адреналэктомия проводится только в самых тяжелых случаях, когда безуспешно испробованы все остальные методы. Она неизбежно приводит к необходимости пожизненной заместительной терапии кортикостероидами и минералокортикоидами.
Ведение больных с СК. Самая распространенная причина СК — ятрогенная, особенно если доза принимаемых внутрь стероидов превышает эквивалент 7,5 мг преднизолона у взрослых.
Для профилактики остеопороза пациентам, принимающим стероиды более шести месяцев, назначают бисфосфонаты.
Решение о снижении дозы стероида следует принимать, проконсультировавшись с соответствующим специалистом. Экзогенные стероиды, назначаемые коротким курсом (менее 6 недель), редко вызывают клинически значимую надпочечниковую супрессию, поэтому их можно резко отменять.
При подозрении на неятрогенный СК измерение СКМ и ночная ДП могут помочь в подтверждении этого диагноза (vide supra). Но пациента, у которого обнаружены клинические признаки неятрогенного СК (см. табл.), рекомендуется обязательно направить к эндокринологу.
Случай из практики
Друзья и члены семьи 24-летней женщины заметили, что она полнеет и как бы «сама не своя». Она часто находилась в подавленном настроении и с трудом могла сосредоточиться на своей работе.
Врач общей практики, к которому она обратилась, отметил «лунообразное лицо» и умеренный гирсутизм. Артериальное давление, прежде нормальное, составляло 150/100 мм рт. ст.
Она была срочно направлена к эндокринологу по месту жительства. При обследовании выявлена повышенная суточная экскреция с мочой свободного кортизола и потеря суточного кортизольного ритма. Дексаметазоновая проба не выявила супрессии ни при низкой, ни при высокой дозе дексаметазона; реакция кортизола на экзогенный КРГ оказалась плоской.
МРТ-скан гипофиза был нормальным, а при компьютерном сканировании брюшной полости обнаружены утолщенные гиперплазированные надпочечники, характерные для АКТГ-зависимости. Пигментация ладонных складок также подтверждала повышение продукции АКТГ.
Был поставлен клинический и биохимический диагноз эктопического АКТГ-синдрома, и больную отправили в соответствующий центр. Компьютерное сканирование грудной клетки выявило опухоль размером 1 см в верхушке правого легкого, которая была удалена под прикрытием гидрокортизона.
После четырехмесячного курса преднизолона (5 мг на ночь и 2,5 мг днем) наблюдалось восстановление ее ГГН-оси, и стероиды постепенно отменили. Тело приобрело нормальные формы в течение 6 месяцев, восстановилась супрессорная активность дексаметазона.
Эндокринолог «СМ-Клиника» рассказала о правилах сдачи анализов на гормоны
Анализы на гормоны зачастую назначают гинекологи, эндокринологи, урологи или врачи других специальностей, если есть признаки патологий, связанных с гормональным дисбалансом. Чтобы результаты были точными, важно соблюдать правила сдачи анализов
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог,
иммунолог, эксперт ВОЗ
ЗУХРА ПАВЛОВА
К.м.н., врач-эндокринолог, старший научный сотрудник факультета фундаментальной клиники МГУ, научный руководитель клиники Системной медицины
ЕЛЕНА ЖУЧКОВА
Врач-эндокринолог «СМ-Клиника»
Гормоны – это химические соединения, которые наш организм производит для регулирования различных функций – от обмена веществ до аппетита и даже сердцебиения и дыхания. Слишком большое или слишком маленькое количество определенных гормонов (гормональный дисбаланс) влияет на самочувствие и провоцирует различные болезни.
Определить проблему можно с помощью гормонального тестирования, которое помогает оценить гормональный дисбаланс. Современные диагностические возможности лабораторий позволяют нам в последующем получить адекватную терапию.
Уровень гормонов меняется с возрастом, а у некоторых даже в течение дня. Врачи используют гормональные тесты для выявления и оценки гормонального дисбаланса, из-за которого пациент может заболеть. Часто проводят гормональное тестирование с образцом крови, но для некоторых тестов требуются образцы мочи или слюны.
Часто тестируют уровни:
Общие типы тестов стимуляции и подавления включают:
Какие анализы сдают на гормоны
Для анализов на гормоны обычно берут кровь, засохшие пятна крови на специальной бумаге, слюну, отдельные образцы мочи и суточные анализы мочи. Тип образца будет зависеть от того, что измеряется, требуемой точности или возраста пациента.
На результаты гормональных тестов способны повлиять еда, напитки, отдых, упражнения и менструальный цикл, что может привести к неточным результатам. Более точные данные получают в динамических тестах, когда анализы берут два или более раз в течение определенного периода времени.
Существует несколько вариантов гормональных исследований.
Женский гормональный профиль
Профиль женских гормонов включает следующие анализы:
Мужской гормональный профиль
Сюда входят анализы на:
Профиль щитовидной железы
Анализа на профиль щитовидной железы включают:
Оценка уровня кальция и костного метаболизма
В этом случае исследуют:
Оценка работы надпочечников
В этом случае исследуют уровень:
Ростовые процессы
Для их оценки проводят тесты на:
Гомеостаз глюкозы
Эти анализы берут при подозрение на диабет:
Где можно сдать анализы на гормоны
Анализы на оценку гормонального профиля можно сдать в лаборатории поликлиник и стационаров, если включены в программу обследования по ОМС. Но некоторые тесты могут не быть включены в бесплатную программу, и их нужно сдавать платно.
В частных клиниках и лабораториях можно пройти гормональное тестирование по полису ДМС или за плату, она зависит от объема исследований.
Сколько стоят анализы на гормоны
Анализы на гормоны стоят от нескольких сотен до нескольких тысяч рублей, что зависит от сложности теста и его длительности.
Предварительную стоимость можно уточнить на сайте клиники, окончательная будет зависеть от объема необходимых исследований.
Популярные вопросы и ответы
На вопросы по гормональным тестам нам ответила врач-эндокринолог Зухра Павлова.
Кому и когда нужно сдавать анализы на гормоны?
Если человек чувствует себя хорошо, нет никаких оснований беспокоиться, нет жалоб, клинических признаков, то просто так сдавать анализы на гормоны не стоит.
Уровень гормонов могут исследовать в рамках диспансеризации. Чаще всего смотрят гормоны щитовидной железы и тиреотропный гормон (ТТГ), поскольку патологии щитовидной железы очень распространены.
Анализа на гормоны врач назначает, если у пациента есть какие-то жалобы. Либо планируется беременность – тогда могут назначить тест на фертильность и исследовать уровень тестостерона, глобулина, эстрадиола, пролактина.
Как подготовиться к сдаче анализов на гормоны?
Гормоны обязательно сдаются утром и строго натощак!
После еды также повышается количество кишечных гормонов, глюкагона и инсулина, а они уже влияют на все остальные гормоны.
Более того, мы стараемся учитывать циркадные ритмы гормонов. Например, утром максимально высокий уровень кортизола и тестостерона, а некоторые другие гормоны более высокие вечером.
Есть и определенные требования при сдаче гормонов. Нужно, чтобы пациент был в положении лежа, потому что вертикальное положение тела человека так же оказывает влияние на уровень гормонов.
Перед сдачей анализа на уровень кортизола желательно за сутки не есть мясо, не нервничать, исключить максимально стрессовые ситуации, большие физические нагрузки.
Часть вопросов по анализам на гормоны мы так же адресовали врачу-эндокринологу Елене Жучковой.
Могут ли быть неверные результаты, что влияет на исследования?
Результаты некоторых тесов на гормоны могут быть изменены в случае, если сделаны сразу после физиотерапевтической процедуры, рентгенологического исследования, УЗИ (например, не стоит проводить исследование на некоторые гормоны в день проведения УЗИ молочной желез, УЗИ предстательной железы). В то же время смело можно сдавать анализы на гормоны щитовидной железы после УЗИ щитовидной железы. Это никак не повлияет на результат. Врач-эндокринолог поможет вам сориентироваться и подскажет оптимальный план дообследования.
Кровь для проведения исследования на половые гормоны у женщин сдаются в определенный день цикла. Специалист обязательно должен предупредить вас об этом.
Некоторые заболевания, не связанные с эндокринной патологией, могут повлиять на результат обследования. Так, например, стоит учитывать наличие онкологического заболевания, хронической патологии печени, почек, тяжелые психические заболевания. Также сочетание нескольких эндокринных заболеваний вносит коррективы в интерпретацию результатов и должно быть оценено специалистом.
Практически все анализы крови на гормоны должны проводиться не однократно, а в динамике. Анализ в динамике является более информативным как в диагностическом отношении, так и для прогнозов течения и исхода заболевания.
Есть ли противопоказания к анализам на гормоны?
Проведение некоторых проб может быть затруднено и ограничено в связи с тяжелым психическим заболеванием, а также необходимо учитывать состояние других органов и систем, прием препаратов пациентом. Исследование возможно и в случае сопутствующих патологий, но при этом важна грамотная интерпретация результатов специалистом!
Гормон кортизол

Большинство биохимических процессов в организме протекает именно благодаря гормонам, кортизол, норма которого хоть и не является постоянной — не исключение. От него зависит настроение, уровень агрессии и лояльности, репродуктивность и многое другое. Поэтому поддержание гормонального фона на нормальном уровне — важная задача каждого человека, который заботится о здоровье.
Гормон кортизол — один из главных, от которых зависит жизнедеятельность организма, правильное функционирование органов и систем. При нарушениях баланса человек может испытывать достаточно сильные физические и эмоциональные ощущения, которые снижают качество жизни. При появлении первых симптомов, необходимо обратиться к врачу, сдать анализы, установить причину плохого самочувствия, и приступить к лечению.
Что это такое?
Гормон кортизол (7-оксикортикостерон, соединение F или гидрокортизон) — вырабатывается в стрессовых ситуациях. Однако если адреналин стимулирует повышенную физическую силу, активность, повышает концентрацию внимания, то в данном случае стимулируются катаболические процессы, приводящие к распаду клеток.
Для такого эффекта человек должен на протяжении длительного времени подвергаться стрессу. Очень важен этот показатель для спортсменов, которые после интенсивных тренировок получают максимальную концентрацию кортизола в крови. Если вовремя не нормализовать его уровень, роста мышечной массы не будет, катаболические процессы наоборот приведут к ее уменьшению. Под влиянием гормона кортизола начинают разрушаться белки, из которых состоит мышечная ткань, снижается тонус мускулатуры, уменьшается ее объем. Именно с повышением гидрокортизона связан запрет на длительные интенсивные тренировки, которые становятся бесполезными. Несмотря на негативное влияние на организм при переизбытке, гормон кортизол в крови в нормальной концентрации необходим каждому человеку.
Зачем нужен в организме?
Соединение F вырабатывается корой надпочечников, стимулирует углеводный и белковый обмен. Это необходимо для восстановления клеток и тканей организма, его стабильной работы, нутриентов. Помогает бороться с вирусами и бактериями. Низкий уровень негативно сказывается на иммунной системе и работе организма в целом.
Поэтому полезно узнать, зачем нужен гормон кортизол, за что отвечает в организме:
Снижение уровня кортизола в крови может иметь неприятные симптомы, которые проявляются в резком снижении веса, хронической усталости, недосыпании, болью в районе живота. Самым негативным последствием низкого уровня кортизола в сочетании с сильным стрессом может стать адреналовый криз. Такое состояние требует немедленной госпитализации и оказания квалифицированной помощи.
Повышение может сопровождать обратные процессы:
Любые долговременные отклонения от нормы в выработке гидрокортизона негативно сказываются на организме и самочувствии в целом, поэтому при появлении симптомов необходимо обратиться к врачу. Концентрация поможет врачу выявить целый ряд патологических изменений в организме, которые на ранних стадиях хорошо отвечают на терапевтические процедуры.
Кортизол — норма: у женщин, мужчин и детей
В зависимости от пола и возраста показатель может значительно отличаться. Даже у одного единственного человека он изменяется в зависимости от времени суток (утром выше, к вечеру падает), состояния организма (беременность, заболевания), эмоциональной и физической нагрузки (стрессы, интенсивные тренировки). Поэтому есть только предельные показатели для всех, которые принято считать нормой, а значительные отклонения — патологией.
Что влияет на уровень кортизола в крови?
Постоянные переменные связаны с тем, что выработка гормона зависит от внешних факторов. Гидрокортизон помогает организму своевременно перестроиться, чтобы адекватно противостоять негативным воздействиям, к которым можно отнести:
В каждом из этих случаев организм пытается адаптироваться к окружающим условиям и вырабатывает повышенное количество гормона кортизола в крови, который стремится исправить ситуацию. Именно с этим механизмом связано то, что при жестких диетах и голоданиях человек начинает набирать вес, а не снижать его. Поэтому при нормальном функционировании надпочечников, чтобы избавиться от повышенной выработки гормонов, бывает достаточно нормализовать режим дня и питания, достаточный отдых, сон и отсутствие эмоциональных перегрузок.
Кортизол — норма у женщин
Нормальные показатели сильно варьируются, поэтому кортизол норма у женщин 130 до 600 нм/л в крови. При этом утром показатель должен стремиться к максимальному, а в вечернее время — минимальному. На колебания могут в значительной степени оказывать влияние негативные окружающие факторы. Однако даже при их наличии предельно допустимый уровень кортизола в крови не должен быть понижен.
Также следует обращать внимание на эмоциональное состояние женщин. В период предменструального синдрома, когда женщина чувствует апатию, подавленность, вялость или раздражительность — показатели могут сильно отличаться от состояния покоя.
Также есть разграничение нормы кортизола в крови в зависимости от возраста:
Женщинам при колебаниях уровня гидрокортизона необходимо обратить внимание на репродуктивный гормональный фон. При беременности, приеме оральных контрацептивов и других гормональных препаратов может происходить резкое снижение или повышение показателей.
Кортизол у мужчин
В спокойном состоянии, при отсутствии гормональных перемен у женщин, уровень будет практически одинаковым с мужчинами. При измерении в крови до 10 утра в среднем показатели будут варьироваться 101,2-535,7 нмоль/л. Допускается повышение до 700 нмоль/л, это считается негативным воздействием внешних факторов при исследовании. При этом следует учитывать, что при вечернем измерении гормон кортизол у мужчин может опускаться до 80 нм/л, и это тоже будет нормальным.
При выявлении опасных для жизни заболеваний имеют значение референсные значения. Например, исследуется показатель гидрокортизона сразу после сна. Если результат повышен, можно предполагать синдром Кушинга, ведь за ночь значение должно понизиться. Таким же образом выявляют другие заболевания, например, новообразования в мозге или надпочечниках. Пациентам назначают дексаметазон, и если после его приема наблюдается повышение в течение суток, значит результат исследования можно считать положительным. Также проводятся и другие исследования патологических процессов.
Следует заметить, что при наличии тяжелых физических нагрузок и стрессов в жизни мужчин, могут быть иные показатели, являющиеся нормой для конкретного человека.
Норма у детей
Дети только начинают познавать мир, все вокруг удивительно и познавательно, масса удовольствий и разочарований. Поэтому детские показатели могут значительно колебаться. В зависимости от возраста кора надпочечников будет работать неравномерно.
Как видно из списка, младенцы сильно подвержены эмоциональным колебаниям, поэтому у них часто наблюдается высокий уровень кортизола в крови, это относится к активным детям. Спокойные малыши, которые часто спят, не тревожатся и ведут спокойное взросление, имеют низкие показатели. Затем наибольшие перепады отмечаются в младшем школьном возрасте, когда у ребенка начинается первый период социализации, что связано с большим количеством ежедневных стрессов, изменения режима дня, эмоциональными и физическими нагрузками. В пубертатном возрасте из-за формирования гормонального фона репродуктивной системы синтез уменьшается. В подростковом возрасте заканчивается формирование организма, поэтому нормальные характеристики стремятся к тем, которые будут у взрослого человека.
Повышенные и пониженные показатели
Многие люди, когда видят результаты исследований с низким или высоким уровнем гидрокортизона, начинают паниковать и искать у себя опасные для жизни заболевания. Однако далеко не всегда результаты лабораторных исследований указывают именно на них. Даже кортизол у мужчин и женщин в норме будет сильно варьироваться, не говоря про другие факторы. Есть масса обыденных причин, которые могут спровоцировать усиленный синтез. На низкий показатель нужно обратить особое внимание.
Понижение: причины и клинические проявления
Если повышенный синтез может быть связан с совершенно нормальными физиологическими изменениями, то низкие показатели говорят о наличии в организме значительной патологии. Клинические признаки отличаются в каждом случае и могут служить возможностью для установки верного диагноза врачом, поэтому при обращении стоит указывать все симптомы изменения гормона кортизола в крови, которые кажутся незначительными.
Самые распространенные патологии:
Среди других заболеваний можно назвать опасные инфекционные болезни: СПИД, туберкулез и др. Снижение кортизола может вызвать длительный прием стероидных препаратов, а также кровоизлияния в надпочечники из-за повреждения сосудов физиологической или механической природы, гепатиты и цирроз печени.
В любом случае, когда наблюдаются эти симптомы необходимо срочно обратиться за медицинской помощью. Большинство заболеваний легко излечимы на ранних стадиях, не потребуют длительных и дорогостоящих процедур.
Ярко выраженные симптомы пониженного кортизола
Стоит посетить врача, в случаях если наблюдаются:
Если есть один или несколько подобных симптомов необходимо незамедлительно обратиться к специалисту.
Повышение: причины и клинические проявления
Высокий уровень кортизола в крови положительно сказывается на работе организме только тогда, когда не превышает верхних границ нормы. Это связано с его физиологическими функциями. Если гидрокортизон низкий — все биологические процессы замедляются, организм как будто впадает в спячку. При повышении происходит наоборот. Постоянное состояние стресса негативно сказывается на работе абсолютно всех органов и систем организма. Однако в отличие от пониженного, повышенный уровень гормона кортизола в крови могут вызвать вполне жизненные причины:
Среди резко негативных патологических состояний следует выделить болезнь Иценко-Кушинга, новообразования гипофиза и коры надпочечников.
Ярко выраженные симптомы повышенного гормона кортизола
К специалисту следует обратиться, когда:
В любом из перечисленных случаев стоит обратиться к врачу и сдать анализы, чтобы нормализовать состояние организма.
Что делать при повышенном/ пониженном уровне гормона кортизола
Даже при наличии перечисленных выше симптомов нельзя самостоятельно ставить диагнозы. Не сможет этого сделать и врач, собрав только анамнез пациента. Чтобы подтвердить догадки, необходимо сдать анализ. В зависимости от случая специалист может назначить один или несколько видов лабораторных исследований:
Каждый их них результативен в конкретных ситуациях. Для диагностики и дифференциации диагноза может быть предложено взять несколько образцов в течение одного дня. Это позволит оценить динамику и определить проблемы. Также для контроля показателей врач может назначить повторные исследования через несколько дней, чтобы исключить негативное воздействие внешних факторов, мешающих определить реальный уровень гормонов. Для подтверждения некоторых диагнозов могут одновременно браться анализ крови и мочи, слюны. Особенно часто все методы исследования назначаются при подозрении на синдром Иценко-Кушинга.
Когда назначается анализ?
Случаев, когда врач может посчитать такое исследование необходимым, очень много. Например, у женщин это нужно:
В общих случаях назначается анализ при:
Врач при сборе анамнеза оценивает жалобы пациента, которые помогут определить план диагностики и дифференциации основного диагноза. При наличии ярко выраженных симптомов колебаний гормона кортизола могут быть назначены соответствующие исследования с целью подтвердить или исключить диагноз.
Как проводится анализ и как к нему подготовиться
Чтобы гарантировать точность результатов, необходимо ответственно подходить к сдаче анализов. Многие негативные факторы могут смазать клиническую картину, что станет причиной неправильного диагноза и лечения, а это опасно для жизни пациента. Поэтому, если врач назначил анализ на гормон кортизол, необходимо знать, как проводится процедура и процесс подготовки. Это поможет быть уверенным в точности результатов.
Кортизол, как сдавать правильно:
Это несложные правила, которые помогут гарантировать точный результат исследований. В частной клинике для максимально прозрачной картины, специалисты могут попросить прилечь на кушетку и постараться расслабиться, чтобы возможные стрессы по дороге не смазали результат.
Как поддерживать показатель в норме
Повысить гидрокортизон, к сожалению, самостоятельно не получится. Его причины требуют незамедлительного лечения и применения строгой медикаментозной терапии. Поэтому с нормализацией уровня при низких показателях — необходимо четко следовать указаниям специалиста.
А вот при незначительных колебаниях гормона кортизола в крови в обратную сторону, когда специалист не выявил патологических нарушений, можно воспользоваться нескольким способами:
Способы, которые помогают людям расслабиться индивидуальны. Главное, что поможет поддерживать гормон кортизол — это правильный режим дня и питания, отсутствие стрессов.
Вывод
Теперь вы знаете, почему важен кортизол, как сдавать его правильно, чтобы получить прозрачные и точные результаты. Хочется еще раз напомнить, что большинство заболеваний на ранних стадиях легко поддаются медикаментозному лечению, поэтому своевременное обращение к врачу — это залог положительного прогноза для большинства диагнозов, безболезненное и легкое лечение, отсутствие осложнений.





