Кровоизлияние у новорожденного что это
Кровоизлияние в мозг при родовой травме
Внутричерепные кровоизлияния возникают вследствие повреждения сосудов головного мозга или в результате разрыва сосудов твердой мозговой оболочки.
Различают 4 основных типа внутричерепных кровоизлияний у новорожденных: субдуральные, первичные субарахноидальные, интра- и перивентрикулярные, внутримозжечковые. В их патогенезе основную роль играют травма и гипоксия.
Различные типы внутричерепных кровоизлияний, как и основные патогенетические механизмы их развития, могут сочетаться у одного ребенка, но в клиническом симптомокомплексе всегда доминирует один из них и клиническая симптоматика зависит, соответственно, не только от нарушения мозгового кровообращения, но и от его локализации, а также от степени тяжести механического повреждения головного мозга.
Частота внутричерепных кровоизлияния очень варьирует. Среди доношенных она сосгавляет 1:1000, у недоношенных с массой тела менее 1500 г доходит до 50%.
Что провоцирует / Причины Кровоизлияния в мозг при родовой травме:
— родовой травматизм;
— перинатальная гипоксия и вызванные ею тяжелые гемодинамические (особенно выраженная артериальная гипотензия) и метаболические нарушения (патологический ацидоз, чрезмерная активация перекисного окисления липидов);
— перинатальные особенности коагуляционного и тромбоцитарного гемостаза (в частности, дефицит витамин К-зависимых факторов коагуляционного гемостаза):
— малый гестационный возраст ребенка;
— внутриутробные вирусные и микоплазмениые инфекции, вызывающие как поражение стенки сосудов, так и печени, моз. а;
— нерациональные уход и иатрогенные вмешательства (быстрые внутривенные вливания, неконтролируемая чрезмерная кнслородотерапия и др.;
Предрасполагающие факторы: несоответствие размеров головы плода и родовых путей, быстрые или стремительные роды, неправильное наложение акушерских полостных щипцов, вакуум-экстракцич плода, родоразрешение путем кесарево сечения, хроническая внутриутробная гипоксия.
Патогенез (что происходит?) во время Кровоизлияния в мозг при родовой травме:
Субдуральные, эпидуральные и кровоизлияния в мозжечок являются следствием травматического повреждения в родах (возникает чрезмерное сдавление черепа в вертикальной и лобно-затылочной плоскостям с разрывом поверхностных вен больших полушарий или венозных синусов задней черепной ямки); внутрижелудочковые (субарахноидальные и пери- интравентрикулкрные кровоизлияния чаще возникают у недоношенные детей и обусловлены преимущественно гипоксически-ишемическим повреждением эндотелия капилляров и венул с развитием венозного застоя и последующим появлением мелкоточечных кровоизлияний в вещество мозга.
К основным причинным факторам нарушенного гемостаза у всех детей с ВЧК можно 01 нести также дефицит прокоагулянтов и широкого спектра, других факторов свертывающей, антисвертывающей и фибринолитической систем, предрасполагающих к ишемически-тромботическим поражениям мозга.
Симптомы Кровоизлияния в мозг при родовой травме:
Наиболее типичными проявлениями любых внутричерепных кровоизлияний у новорожденных являются:
1. внезапное ухудшение общего состояния ребенка с развитием различных вариантов синдрома угнетения с периодически возникающими признаками гипервозбудимости;
2. изменение характера крика;
3. выбухание большого родничка или его напряжение,
4. аномальные движения глазных яблок;
5. нарушения терморегуляции (гипо- или гипер.1 армия);
6. вегетовисцеральные расстройства (срыгивания, патологическая убыль массы тала, метеоризм, неустойчивый стул, тапхипноэ, тахикардия, расстройства периферического кровообращения);
7. псевдобульбарные и двигательные расстройстра, судороги;
8. прогрессирующая постгеморрагическая анемия;
9. ацидоз, гипорбилирубгнемия и другие метаболические нарушения;
10. присоединение соматических заболеваний (менингит, сепсис, пневмония, сердечнососудистая и надпочечниковая недостаточности, др.).
Конвекситальные субдуральные гематомы, обусловленные разрывом поверхностных церебральных вен, отличаются минимальными клиническими симптомами (беспокойство, срыгивание, рвота, напряжение большого родничка, симптом Грефе, периодическое повышение температуры тела, признаки локальных мозговых расстройств) или их отсутствием и выявляются только при инструментальном обследовании ребенка.
Первичные субарахноидальные кровоизлияния наблюдаются наиболее часто. Возникают при повреждении сосудов различного калибра внутри субарахноидального пространства, мелких вен лептоменингеальных сплетений или соединительных вен субарахноидального пространства. Их называют первичными в отличие от вторичных субарахноидальных кровоизлияний, при которых кровь попадает в субарахноидальное пространство в результате интра- и перивентрикулярных кровоизлияний, разрыва аневризмы. Субарахноидальные кровоизлияния возможны также при тромбоцитопении, геморрагическом диатезе, врожденном ангиоматозе. При первичных субарахноидальных кровоизлияниях кровь скапливается между отдельными участками головного мозга, преимущественно в задней черепной ямке, височных областях. В результате обширных кровоизлияний вся поверхность головного мозга покрыта как бы красной шапкой, мозг отечен, сосуды переполнены кровью. Субарахноидальные кровоизлияния могут сочетаться с мелкими паренхиматозными.
Клиническая картина неврологических расстройств зависит от тяжести кровоизлияния, сочетания с другими нарушениями (гипоксией, кровоизлияниями другой локализации). Чаще встречаются легкие кровоизлияния с такими клиническими проявлениями, как срыгивание, тремор рук, беспокойство, повышение сухожильных рефлексов. Иногда неврологическая симптоматика может появиться только на 2-3-й день жизни после прикладывания ребенка к груди. При массивных кровоизлияниях дети рождаются в асфиксии, у них наблюдаются беспокойство, нарушение сна, общая гиперестезия, ригидность мышц затылка, срыгивание, рвота, нистагм, косоглазие, симптом Грефе, тремор, судороги. Мышечный тонус повышен, сухожильные рефлексы высокие с расширенной зоной, ярко выражены все безусловные рефлексы. На 3-4-й день жизни иногда отмечают синдром Арлекина, проявляющийся изменением окраски половины тела новорожденного от розового до светло-красного цвета; другая половина бывает бледнее, чем в норме. Отчетливо этот синдром выявляется при положении ребенка на боку. Изменение окраски тела может наблюдаться в течение от 30 с до 20 мин, в этот период самочувствие ребенка не нарушается. Синдром Арлекина рассматривают как патогномоничный признак черепно-мозговой травмы и асфиксии новорожденного.
Интермиттирующее течение характеризуется аналогичными, но менее выраженными клиническими синдромами и «волнообразным течением, когда за внезапным ухудшением следует улучшение состояния ребенка. Эти чередующиеся периоды повторяются несколько раз в течение 2 суток, пока не наступает стабилизация состояния или летальный исход. При этом варианте течения патологического процесса также отмечаются выраженные метаболические нарушения.
Бессимптомное или малосимптомное течение наблюдается примерно у половины детей интравентрикулярным кровоизлиянием. Неврологические расстройства преходящи и нерезко выражены, метаболические изменения минимальны.
Кровоизлияния в мозжечок возникают в результате массивных супратенториальных внутрижелудочковых кровоизлияний у доношенных детей и кровоизлияний в зародышевый матрикс у недоношенных. Патогенетические механизмы включают сочетание родовой травмы и асфиксии. Клинически характеризуются быстрым прогрессирующим течением, как при субдуральных кровоизлияниях в заднюю черепную ямку: нарастают дыхательные расстройства, снижается гематокрит, быстро наступает летальный исход. Возможно и менее острое течение патологии, проявляющейся атонией, арефлексией, сонливостью, апноэ, маятникообразными движениями глаз, косоглазием.
Паренхиматозные (внутримозговые) кровоизлияния возникают чаще при повреждении концевых (терминальных) ветвей мозговых артерий. При мелкоточечных геморрагиях симптомы нетипичны и слабо выражены: вялость, срыгивания, снижение мышечного тонуса и рефлексов, нистагм, симптом Грефе и др. При крупных гематомах клиника отчетливая и проявляется симптомами, характерными для ПИВК.
Нетипичные внутричерепные кровоизлияния у новорожденных могут быть обусловлены аномалиями сосудов, опухолями, коагулопатиями, геморрагическим инфарктом. Наиболее частой разновидностью геморрагических диатезов является К-витаминодефицитный геморрагический синдром, гемофилия А, изоиммунная тромбоцитопеническая пурпура новорожденных. Геморрагические расстройства у новорожденных могут быть обусловлены также врожденной тромбоцитопатией вследствие назначения матери перед родами ацетилсалициловой кислоты, сульфаниламидных препаратов, при этом кровоизлияния бывают в основном субарахноидальные, нетяжелые. Неонатальные внутричерепные кровоизлияния могут вызвать врожденные артериальные аневризмы, артериовенозные аномалии, коарктация аорты, опухоли головного мозга (тератома, глиома, медуллобластома).
У недоношенных детей ВЧК могут протекать бессимптомно или с бедной нетипичной клиникой; с доминированием признаков дыхательных расстройств, приступов апноэ; с превалированием синдрома общего угнетения или синдрома повышенной возбудимости и т.д.
Диагностика Кровоизлияния в мозг при родовой травме:
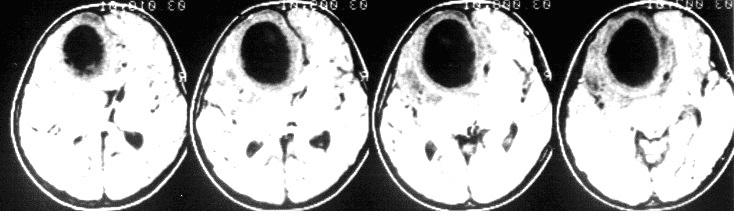
Диагноз субдуральной гематомы устанавливают на основании клинического наблюдения и инструментального обследования. Быстро нарастающие стволовые симптомы позволяют заподозрить гематому задней черепной ямки, возникшую в результате разрыва намета мозжечка или других нарушений. При наличии неврологических симптомов можно предположить конвекситальную субдуральную гематому. Люмбальная пункция в этих случаях не желательна, т.к. она может спровоцировать вклинение миндалин мозжечка в большое затылочное отверстие при субдуральной гематоме задней черепной ямки или височной доли в вырезку намета мозжечка при наличии большой односторонней конвекситальной субдуральной гематомы. Компьютерная томография является наиболее адекватным методом диагностики субдуральных гематом, их можно выявить также с помощью ультразвукового исследования. При трансиллюминации черепа субдуральная гематома в остром периоде контурируется темным пятном на фоне яркого свечения.
Диагноз субарахноидального кровоизлияния устанавливают на основании клинических проявлений, наличия крови и увеличения содержания белка в цереброспинальной жидкости. При трансиллюминации черепа в остром периоде ореол свечения отсутствует, он появляется после рассасывания крови в результате прогрессирования гидроцефалии. Для уточнения локализации патологического процесса проводят компьютерную томографию и ультразвуковое исследование. При компьютерной томографии головного мозга выявляют скопление крови в различных отделах субарахноидального пространства, а также исключают наличие других кровоизлияний (субдурального, внутрижелудочкового) или нетипичных источников кровотечения (опухоли, аномалии сосудов). Метод нейросонографии малоинформативен за исключением массивных кровоизлияний, достигающих сильвиевой борозды (тромб в сильвиевой борозде или ее расширение).
Диагноз кровоизлияния в мозжечок основывается на выявлении стволовых нарушений, признаков повышения внутричерепного давления, данных ультразвукового исследования и компьютерной томографии головного мозга.
Лечение Кровоизлияния в мозг при родовой травме:
При тяжелых разрывах намета мозжечка, серповидного отростка твердой мозговой оболочки и затылочном остеодиастазе терапия не эффективна и дети погибают в результате сдавления ствола мозга. При подостром течении патологического процесса и медленном прогрессировании стволовых симптомов производят оперативное вмешательство с целью эвакуации гематомы. В этих случаях исход зависит от быстроты и точности установления диагноза. При конвекситальных субдуральных гематомах тактика ведения больных может быть различной. При односторонней гематоме с признаками смещения полушарий головного мозга, массивных гематомах с хроническим течением необходима субдуральная пункция для эвакуации излившейся крови и снижения внутричерепного давления. Оперативное вмешательство необходимо при неэффективности субдурального прокола. Если неврологическая симптоматика не нарастает, следует проводить консервативное лечение; дегидратационную и рассасывающую терапию, в результате которой через 2-3 мес происходит образование так называемых стягивающих субдуральных мембран и состояние ребенка компенсируется. К отдаленным осложнениям субдуральной гематомы относят гидроцефалию, судороги, очаговые неврологические симптомы, задержку психомоторного развития.
Лечение субарахноидального кровоизлияния заключается в коррекции дыхательных, сердечно-сосудистых и метаболических нарушений. Повторные люмбальные пункции с целью удаления крови следует производить по строгим показаниям и очень осторожно, медленно выводя цереброспинальную жидкость. При развитии реактивного менингита назначают антибактериальную терапию. При повышении внутричерепного давления необходима дегидратационная терапия. Прогрессирование гидроцефалии и отсутствие эффекта от консервативной терапии является показанием для оперативного вмешательства (шунтирования).
Прогноз субарахноидального кровоизлияния зависит от выраженности неврологических нарушений. При наличии легких неврологических расстройств или асимптомном течении прогноз благоприятный. Если развитие кровоизлияния сочеталось с тяжелыми гипоксическими и (или) травматическими повреждениями, дети, как правило, погибают, а у немногих выживших обычно наблюдаются такие серьезные осложнения, как гидроцефалия, судороги, детский церебральный паралич, задержка речевого и психического развития.
В остром периоде интравентрикулярных и перивентрикулярных кровоизлияний проводят мероприятия по нормализации мозгового кровотока, внутричерепного и артериального давления, метаболических нарушений. Необходимо ограничить излишние манипуляции с ребенком, следить за режимом легочной вентиляции, особенно у недоношенных детей, постоянно контролировать рН, рО2 и рСО2 и поддерживать их адекватный уровень во избежание гипоксии и гиперкапнии. При развившемся интравентрикулярном кровоизлиянии проводят лечение прогрессирующей гидроцефалии; назначают повторные люмбальные пункции с целью удаления крови, снижения внутричерепного давления и контроля за нормализацией цереброспинальной жидкости. Применяют также энтерально препараты, снижающие продукцию цереброспинальной жидкости, такие как диакарб (50-60 мг на 1 кг массы тела в сутки), глицерол (1-2 г на 1 кг массы тела в сутки). Если вентрикуломегалия не нарастает, то диакарб назначают курсами по 2-4 нед. с промежутками в несколько дней еще в течение 3-4 мес. и более. В случаях прогрессирования гидроцефалии и неэффективности консервативной терапии показано нейрохирургическое лечение (вентрикулоперитонеальное шунтирование).
Лечение кровоизлияния в мозжечок заключается в экстренном нейрохирургическом вмешательстве с целью ранней декомпрессии. При прогрессирующей гидроцефалии проводят шунтирование, которое показано примерно половине детей с внутримозжечковыми кровоизлияниями.
Прогноз массивных кровоизлияний в мозжечок, как правило, неблагоприятный, особенно у недоношенных детей. У выживших наблюдаются нарушения, обусловленные деструкцией мозжечка: атаксия, двигательная неловкость, интенционный тремор, дизметрия и др.; в случаях блокады ликворных путей выявляют прогрессирующую гидроцефалию.
Профилактика Кровоизлияния в мозг при родовой травме:
К каким докторам следует обращаться если у Вас Кровоизлияние в мозг при родовой травме:
Геморрагические инсульты и геморрагическая болезнь новорожденных
Мало кто знает, что инсульт бывает не только у взрослых. Среди подопечных фонда есть дети, в том числе те, кто борется с последствиями перинатального инсульта. Мы попросили детского гематолога НМИЦ ДГОИ им. Д.Рогачева Федорову Дарью Викторовну рассказать про детские инсульты, почему они случаются и как распознать симптомы инсульта у младенца.

Инсульты у новорожденных детей, как и в более старших возрастных группах, являются следствием закупорки кровеносного сосуда головного мозга тромбом или разрыва такого сосуда. Обе эти причины вызывают повреждение окружающего сосуд вещества головного мозга. Говоря медицинскими терминами, перинатальный инсульт – это остро возникшее нарушение мозгового кровообращения с хроническими последствиями, развившееся в период с 20 недели внутриутробного развития до 28 дня жизни ребенка. У новорожденных детей геморрагические инсульты (кровоизлияния) встречаются приблизительно в 3-4 раза реже ишемических (то есть вызванных тромбозами). Внутричерепное кровоизлияние может быть первичным, а может развиться вторично после эпизода тромбоза (так называемое геморрагическое пропитывание очагов ишемии). Перинатальный инсульт часто становится причиной хронического неврологического дефицита.
Клиническими проявлениями инсульта у новорожденного ребенка могут быть отсутствие реакции на внешние раздражители, эпизоды судорог, нарушения мышечного тонуса, слабость в конечностях, апноэ (нарушения дыхания), отказ от груди.
Обследование ребенка с подозрением на инсульт включает в себя осмотр невролога и педиатра, проведение визуализации вещества головного мозга (компьютерная томография или, предпочтительно, магнитно-резонансная томография, а также ультразвуковая нейросонография для выявления кровоизлияний в желудочки мозга), а также лабораторные анализы, направленные на выявление причины случившегося (в частности нарушений свертывания крови). Если первым клиническим проявлением у ребенка являются судороги, необходимым является также обследование, направленное на исключение других их возможных причин, помимо инсульта (инфекции, электролитные нарушения, врожденные нарушения метаболизма), а также ЭЭГ-мониторинг.
Для недоношенных детей (особенно рожденных раньше 28 недели гестации) характерны кровоизлияния в желудочки мозга, связанные прежде всего с анатомо-физиологическими особенностями глубоко недоношенного малыша. В то же время в большинстве случае (до 75%) геморрагических инсультов у доношенных новорожденных причину первичного внутричерепного кровоизлияния установить не удается. Только небольшая их часть является явным следствием нарушений свертывания крови (тромбоцитопении, гемофилии, геморрагической болезни новорожденных и др.) или аномалий сосудов головного мозга (кавернозные и артериовенозные мальформации или аневризмы).
Высоким риском внутричерепного кровоизлияния (до 25%) сопровождается такое редкое заболевание, как неонатальная аллоиммунная тромбоцитопения (НАИТ). При этом заболевание организм матери вырабатывает антитела к тромбоцитам плода. Проходя через плаценту, антитела разрушают тромбоциты плода, вызывая у ребенка глубокую тромбоцитопению еще до рождения, в то время как число тромбоцитов матери остается нормальным. До половины всех внутричерепных кровоизлияний при НАИТ происходят внутриутробно. Значительно реже внутричерепные кровоизлияния встречаются у новорожденных с наследственными нарушения свертывания. При тяжелой гемофилии внутричерепное кровоизлияние становится первым проявлением патологической кровоточивости в 2-3% случаев.
Другим важным и, главное, потенциально предотвратимым, фактором риска внутричерепного кровоизлияния у новорожденных детей является дефицит витамина К.
Новорожденные дети находятся в группе риска по развитию витамина К, потому что их функционально незрелая печень еще не может эффективно утилизировать витамин К. Кроме того, витамин К плохо проходит через плаценту, что приводит к отсутствию его резервов в организме ребенка к моменту рождения. Ребенок первых месяцев жизни получает мало витамина К с пищей (это особенно справедливо для детей на чисто грудном вскармливании, так как грудное молоко содержит меньше витамина К по сравнению с адаптированными молочными смесями). У более старших детей и взрослых значительная доля витамина К образуется бактериями, живущими в кишечники, однако микрофлора новорожденного ребенка находится в стадии становления и еще не может восполнить дефицит витамина К. В норме концентрация витамина К в крови достигает «взрослых» значений к возрасту 1 месяца.
Выраженный дефицит витамина К может привести к развитию так называемой геморрагической болезни новорожденных (более современное название – витамин К-дефицитное кровотечение, англ. vitamin K deficient bleeding (VKDB)). Риск развития геморрагической болезни новорожденных возрастает у малышей, мамы которых при беременности принимали некоторые антибиотики (например, цефалоспорины), противосудорожные препараты и антикоагулянты кумаринового ряда (например, варфарин).
Клинические проявления геморрагической болезни новорожденных включают появление синячков, кровотечения со слизистых и из пуповинной ранки, срыгивание с прожилками крови или примесь крови в стуле и внутричерепные кровоизлияния.
Выделяют три формы геморрагической болезни новорожденных:
Витамин К-дефицитное кровотечению должно быть включено в ряд дифференциальной диагностики во всех случаях повышенной кровоточивости и, тем более, внутричерепного кровоизлияния у детей первого полугодия жизни, в особенности находящихся на чисто грудном вскармливании и не получивших профилактику витамином К в родильном доме.
Подтвердить диагноз витамин К-зависимого кровотечения позволяет исследование коагулограммы (удлинение протромбинового и активированного частичного тромбопластинового времени при нормальной концентрации фибриногена и нормальном числе тромбоцитов). Лечение состоит в немедленном введении витамина К, в случае тяжелого кровотечения может потребоваться переливание свежезамороженной плазмы.
Геморрагическая болезнь новорожденных является хорошо известным фактором риска внутричерепных кровоизлияний и других тяжелых кровотечений. Поэтому в последние десятилетия общепринятой практикой является профилактическое внутримышечное введение витамина К новорожденным в первые сутки жизни. Согласно рекомендация Российского общества неонатологов, препарат витамина К (Викасол) должен вводиться всем новорожденным в первые часы после рождения однократно внутримышечно в дозе 1мг/кг (0,1мл/кг). Аналогичные рекомендации (внутримышечное введение витамина К всем новорожденным детям) существуют в США, Канаде, странах Европейского Союза, Израиле, Австралии, Японии.
В случае отсутствия у пациента врожденных нарушений метаболизма витамина К, встречающихся крайне редко, и выраженной патологии желудочно-кишечного тракта, затрудняющей адекватное усвоение жиров и жирорастворимых витаминов, после проведенного лечения витамин К-зависимые кровотечения не рецидивируют в более старшем возрасте и не требуют регулярного контроля коагулограммы. Геморрагическая болезнь новорожденного в анамнезе ни коим образом не является противопоказанием к реабилитационными мероприятиям, направленным на коррекцию сформировавшегося неврологического дефицита.
Вызванные дефицитом витамина К внутричерепные кровоизлияния могут привести к глубокой инвалидизации и даже летальному исходу. Введение витамина К не является вакцинацией, для его введения в родильном доме практически не существует абсолютных противопоказаний. Поэтому, даже если Вы по каким-то причинам отказываетесь от проведения Вашему малышу вакцинации в родильном доме, не отказывайтесь от введения витамина К. Эта простая манипуляция позволяет значительно снизить риск очень серьезных осложнений.
Поддержите работу фонда пожертвованием. Помогите нам бороться с инсультом!
Травматолого-ортопедическое отделение
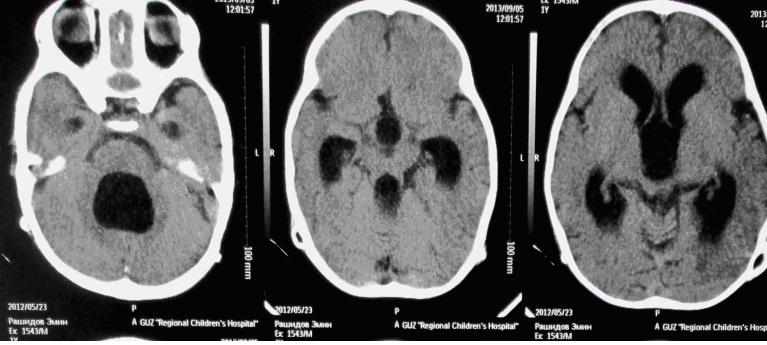
Внутрижелудочковые кровоизлияния у новорожденных, гидроцефалия
В последнее время ВЖК стали значительной проблемой в детской нейрохирургии. Это объясняется повышением качества выхаживания недоношенных детей с малым весом. По данным литературы среди детей с массой тела менее 2500 г. ВЖК встречаются в 60% случаев. Нейрохирургического пособия требуют дети с тяжелой степенью ВЖК, приводящей к развитию прогрессирующей гидроцефалии. Тяжесть внутрижелудочковых кровоизлияний напрямую зависит от степени недоношенности. 2012 год ознаменовался принятием ВОЗовских нормативов живорожденности. В настоящее время живорожденными считаются младенцы с весом 500 грамм. Выхаживание детей с экстремально низкой массой тела значительно осложняется высокой частотой среди них тяжелых ВЖК. Это категория больных, для которых своевременность и квалифицированность оказания помощи им во многом определяет степень дальнейшей инвалидизации. Оказание помощи этой категории пациентов начинается еще на этапе родильного дома. Выездная бригада оценивает состояние новорожденного пациента и оценивает его транспортабельность.
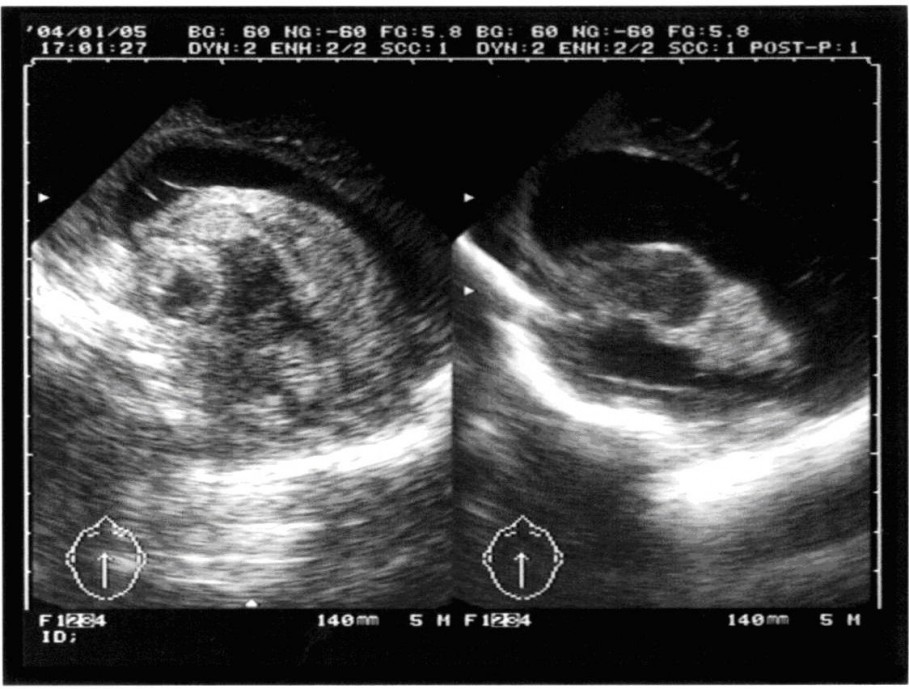
Хорошо видны расширенные боковые желудочки мозга. Тяжесть состояния во многом объясняется выраженной внутричерепной гипертензией.
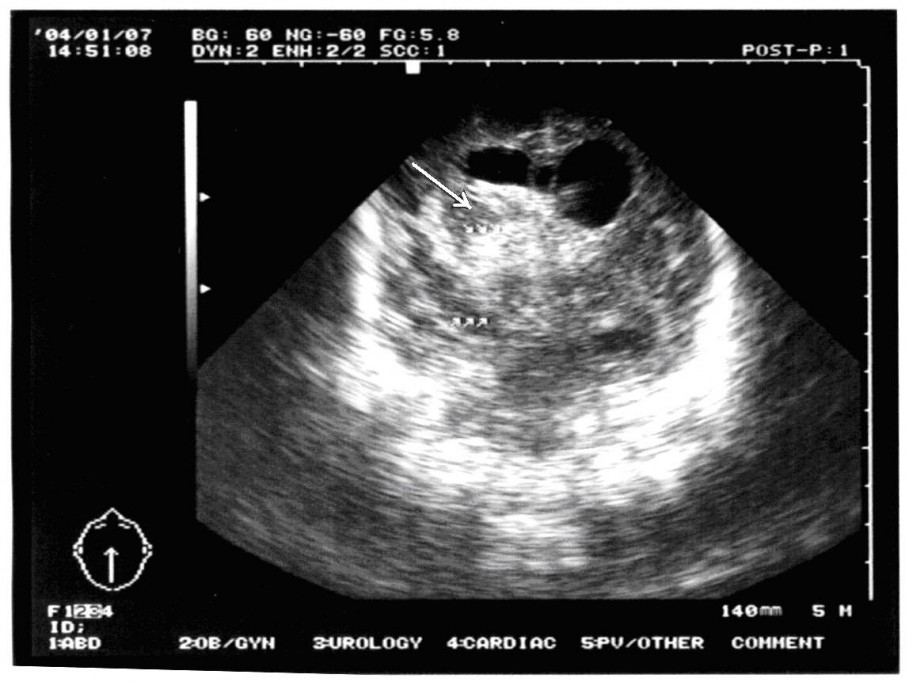
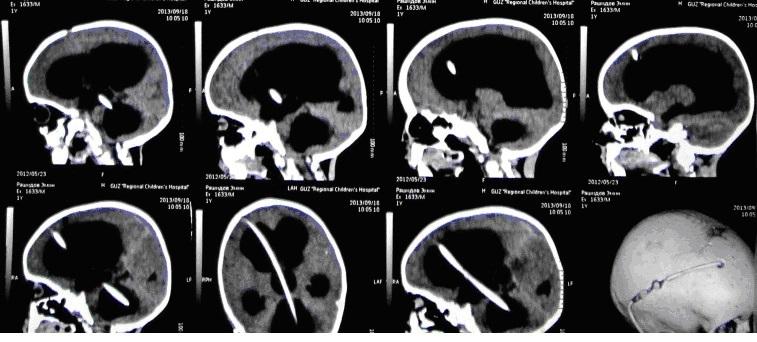
Лечение в подобных случаях начинаем с серии люмбальных пункций. Противопоказаниями к проведению люмбальных пункций может служить наличие окклюзии или баллотирующего сгустка крови в просвете желудочков. Иногда удается скомпенсировать процесс серией люмбальных пункций. Для снижения ВЧД выполняем вентрикулярные пункции. Многократные вентрикулярные пункции нецелесообразны, так как доказано, что частые вентрикулярные пункции приводят к развитию порэнцефалических кист. Таким образом для длительной разгрузки желудочковой системы часто приходится прибегать к различным дренирующим операциям. Например, вентрикулостомия с последующим наружным дренированием. Данную манипуляцию проводим под УЗ контролем, чтобы визуально контролировать постановку дренажа в просвет бокового желудочка. На снимке хорошо виден катетер в просвете правого бокового желудочка.
Данный снимок выполнен интраоперационно:
Это необходимо т.к. дренаж иногда остается стоять на длительный срок. На фоне дренирования, как правило, купируется гипертензионная симптоматика, нормализуется гемодинамика, купируется судорожный синдром, нормализуется дыхание.
Сложность ситуации в том, что на фоне различных способов дренирования достигнуть окончательной нормализации ликворооттока удается крайне редко. Подобное состояние разрешается как правило шунтирующей операцией. Но и здесь не все просто. Достигнуть санации ликвора достаточной для установки шунта иногда удается только спустя 1-2 месяца. Это превращает данную категорию больных в большую проблему для отделения. Наружный дренаж требует к себе постоянного внимания, и создает серьезный риск инфицирования системы дренажа и развития вентрикулита. Последние 6 лет мы практически не используем наружное дренирование у новорожденных.
Используются методики закрытого дренирования, такие как субгалеальный резервуар и установку резервуаров типа Омайя. Мы применяем эти методики, как первый этап лечения гидроцефалии у недоношенных с ВЖК, позволяющий отсрочить имплантацию шунта до полной санации ликвора.
Субгалеальный резервуар.
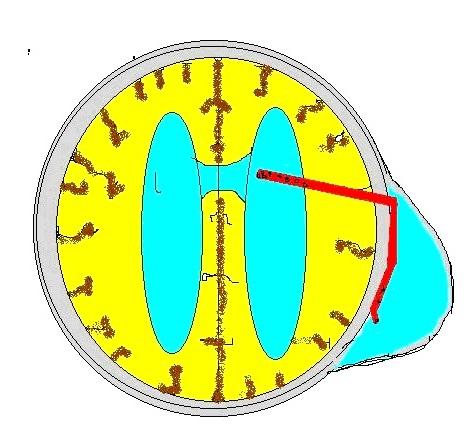
Суть метода состоит в установке силиконового катетера в боковой желудочек и выведение его в сформированный под апоневрозом резервуар.Ликвор из желудочковой системы устремляется в субапоневротический резервуар, откуда его можно безболезненно периодически эвакуировать.
Резервуар пунктируется тонкой внутрикожной иглой от 1 до 3 раз в неделю с выведением скопившегося ликвора и введением растворов антисептиков и антибиотиков. По возможности, пациента перевожу на дневной стационар для психологической реабилитации матери. Резервуар выполняет функцию ресивера, порта и амортизатора и позволяет контролировать вентрикуломегалию.
Резервуар с контурным дном.
В последние несколько лет мы все больше применяем методику лечения ВЖК с использованием подкожных резервуаров типа Омайя. Общепризнано, что при таком подходе, имеется минимальный риск инфицирования и травматичности. По нашему мнению операция субгалеального дренирования слишком травматична для детей с экстремально низкой массой тела. Установка же силиконового резервуара, напротив, значительно легче переносится недоношенными.
УЗ – навигация.
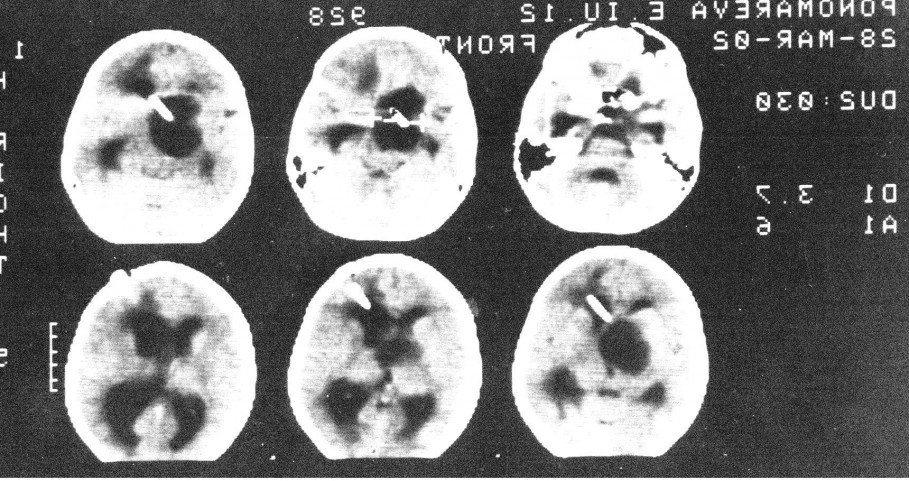
Отдельно хотелось бы остановиться на вмешательствах с использованием УЗ-навигации. Данный вид вмешательств относится к категории щадящих и малоинвазивных. При достаточной квалификации хирурга под УЗ контролем можно производить манипуляции с высокой точностью. Если ребенок грудного возраста, то датчик устанавливается на мембрану большого родничка. У старших детей датчик ставится на ТМО, для чего производится наложение трефинационного отверстия, часто и это не требуется, достаточно установить датчик на височную кость, которая даже у подростков сохраняет «прозрачность». Ниже пример осложненного течения гидроцефалии с т.н. изоляцией IV желудочка.
В этом случае УЗ-навигация позволила провести вентрикулярный катетер через отверстие Монро, III желудочек, провести реканализацию водопровода и провести его в IV желудочек, проведя т.о. Панвентрикулостомию:
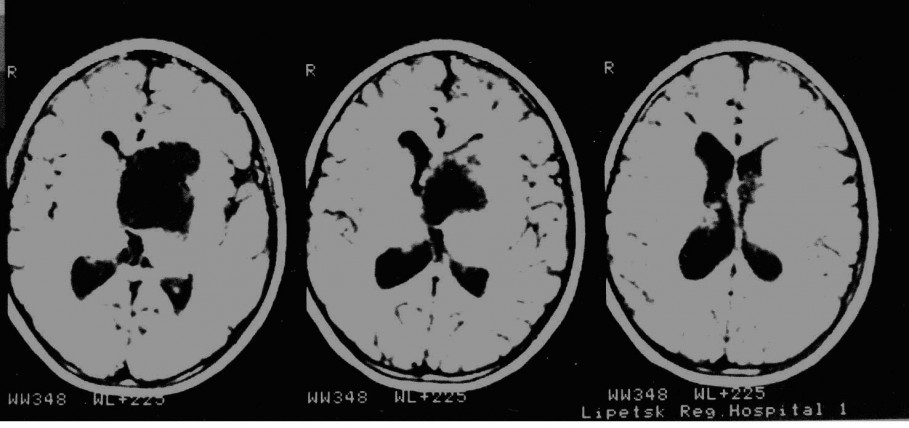
На представленных томограммах у девочки 10 лет имеет место обширная киста хиазмально-селлярной области, затрудняющая отток ликвора через отверстия Монро и вызывающая окклюзионную гидроцефалию.
Под УЗ контролем выполнена пункция кисты через отверстие Монро с последующей ее катетеризацией и имплантацией резервуара Омайя. На последующих томограммах подтверждается точность установки катетера. Гидроцефалия значительно уменьшилась.
В дальнейшем производились регулярные( 1 раз в месяц) пункции резервуара, что обеспечило купирование гидроцефалии. Ребенок посещает обычную школу. Контрольные МРТ спустя год. Видно, что киста сохраняет свой объем, но гидроцефалия купирована.
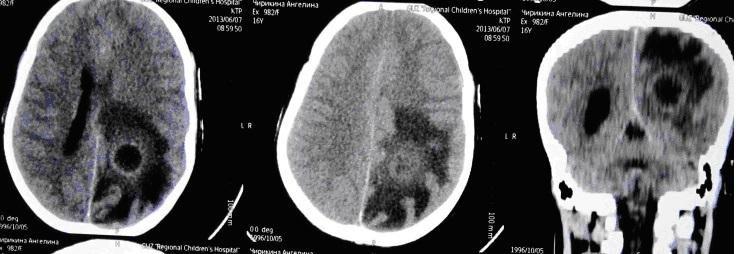
Очень важная проблема в детской нейрохирургии проблема гнойных заболеваний. Наиболее часто встречаются риногенные осложнения, как в данном случае контактный абсцесс лобной доли. СМ. снимок:
Этот пример имеет больше академическое значение, т.к. в свое время, как в этом случае абсцессы было принято удалять открыто в капсуле.
Хорошо видно, что мозг расправлен. Боковой желудочек не поврежден. В последствие через 6 мес. ребенку выполнена операция краниопластики. Выписан без неврологического дифицита.
В настоящее время удаление абсцесса в капсуле практически не используем. Современные методики малоинвазивные. Мы проводим катетеризацию абсцесса под УЗ навигацией и эвакуацию гноя, что позволяет легко излечивать даже небольшие и глубинно расположенные абсцессы как в этом случае у подростка с болезнью Дауна.
Гидроцефалия.
В настоящее время невозможно представить работу нейрохирургического стационара без лечения гидроцефалии. За прошедшие 7 лет мною выполнены следующие операции: