Кровотечение после колоноскопии чем остановить
3 причины, почему сеть клиник
«Московский доктор»
Многие пациенты по возможности избегают походов в государственные поликлиники из-за нежелания стоять в долгих очередях, неприязни к «больничной обстановке», страха попасть к некомпетентным врачам. В клинике «Московский Доктор» такие проблемы отсутствуют. У нас работают только высококвалифицированные специалисты, которые всегда готовы выслушать жалобы пациентов и оказать помощь. На входе всегда встречает дружелюбный администратор, которому можно задать любые интересующие вопросы. Атмосфера в клинике благоприятная, выполнен современный ремонт. Психологический комфорт всегда способствует скорейшему выздоровлению.
Полный комплекс оказываемых услуг
В клинике «Московский Доктор» работают опытные врачи по разным направлениям, с какой бы проблемой вы не столкнулись, они всегда найдут для нее подходящее решение. Все врачи имеют высокую квалификацию в своей области, регулярно посещают научные семинары.
Кровь после колоноскопии
Осложнения после колоноскопии
Кровь после колоноскопии бывает чрезвычайно редко и все-таки следует помнить об опасностях возможных осложнений. Сильное кровотечение может указывать на прободение стенки кишечника в случае язвенного колита. Если оно возникло не сразу после проведения колоноскопии, а через несколько дней, нужно срочно вызывать скорую. Вас должны насторожить такие симптомы:
• высокая температура,
• сильная боль,
• диспепсические явления,
• понос с кровью,
• общий упадок сил,
• обморок.
Скорее всего, речь идет о перфорации кишечника или сильном обострении болезни. Чтобы избежать осложнений, пациенту желательно сразу не покидать медицинский центр, а около получаса полежать, особенно, если вводилась анестезия. Дома также желательно соблюдать полупостельный режим.
Причины нормального присутствия кровянистых выделений после колоноскопии
Нужно помнить, что во время проведения процедуры колоноскопии в кишечник попадает воздух, который также может оказывать раздражающее действие на сосуды слизистой оболочки стенки кишечника из-за ее увеличения в объеме. Некоторые капилляры могут даже лопнуть, тогда утром в стуле пациент может обнаружить немного крови. Насторожиться следует, если в течение нескольких дней присутствует кровь, особенно, если при этом наблюдается подъем температуры тела. Скорее всего, речь идет об обострении заболевания или развившемся воспалении. Кровь после колоноскопии может указывать и на такие последствия ее проведения как:
• труднозаживающая поверхность после иссечение полипа,
• травма слизистой оболочки
• воспаление и инфицирование язвы при
• аллергия,
• осложнения со стороны соседних органов.
Правильная подготовка к колоноскопии – залог отсутствия осложнений
Для того чтобы по возможности избежать инфекционных или воспалительных процессов, следует правильно подготовиться к проведению колоноскопии. Обязательно полное очищение кишечника. Оно может быть проведено посредством постановки клизмы, которая ставится до тех пор, пока пациент не начинает выделять только введенную чистую воду. Тем, кому противопоказана постановка клизмы, рекомендуется использовать лекарственные средства, не менее эффективно очищающие кишечник:
• фортанс,
• дюфалак,
• флит.
Обязательным условием является и соблюдение особой бесшлаковой диеты. Для этого нужно воздерживаться от:
• мяса,
• молока,
• бобовых. Желательно употреблять в пищу фрукты и овощи, кисло-молочную продукцию, каши и бульоны.
Где лучше всего проходить колоноскопию, чтобы избежать осложнений?
Наш медицинский центр в Москве сотрудничает только с врачами самой высокой квалификации. Кроме того, он оборудован самой современной техничкой. Поэтому осложнения после колоноскопии крайне редки. Конечно, во время ее проведения некоторые люди, особенно с запущенными заболеваниями испытывают некоторую боль и неприятные ощущения, в целом она проходит быстро и не причиняет особого дискомсфорта. После колоноскопии пациент обычно не испытывает ни малейших недомоганий, кроме, может быть, некоторой слабости, вызванной приемом необходимых медикаментов и естественным нервным напряжением.
После проведения колоноскопии особой диеты не требуется. Конечно, нежелательно есть острую, слишком горячую или соленую пищу, но большинство продуктов доступны после ее проведения. В нашем центре очень ответственно относятся к проведению процедуры колоноскопии. К каждому пациенту здесь принят индивидуальный подход. Поэтому перед ее проведением, специалист тщательно его осматривает, собирает полный анамнез, назначает дополнительные лабораторные и инструментальные исследования. Врач обязательно должен быть поставлен в известность обо всех сопутствующих заболеваниях, беременности, принимаемых препаратах.
После колоноскопии
Колоноскопия — это малотравматичное исследование кишечника, которое редко сопровождается осложнениями. Но после данной диагностической манипуляции часто появляются дискомфортные ощущения, что считается нормой.
Какие осложнения бывают
Все осложнения возникают обычно из-за неправильно проведенной подготовки к процедуре или из-за нарушения режима питания в восстановительный период.
Перечень негативных последствий:
Диарея
Причина появления диареи ─ несоблюдение диеты и дисбактериоз. Частый стул опасен тем, что быстро наступает обезвоживание организма. Обязательно нужно выпивать не менее полутора или двух литров негазированной воды в день. Если проблема сохраняется более двух суток подряд, то назначаются следующие лекарственные средства:
Есть и народные средства, которые хорошо помогают справиться с поносом. Среди них:
Запор
Если после колоноскопии у больного возникает длительный запор, то для его устранения назначается диета и умеренная физическая активность. Обязательно нужно пить много воды. При отсутствии позывов к дефекации в течение двух суток, показан прием слабительных средств. Подходящие варианты:
В первый день после исследования подобные препараты использовать нельзя, потому что есть риск спровоцировать атонию кишечника.
Что делать, если болит живот после колоноскопии
Нередко пациенты предъявляют жалобы на появление колик после процедуры. Обычно, это связано с повышенным газообразованием. Как правило, неприятные ощущения отмечаются в околопупочной области или в верхней части эпигастрия. Для устранения дискомфорта можно принять сорбенты (активированный уголь, Энтеросгель и другие). При помощи спазмолитиков (препаратов на основе Дротаверина) боли становятся менее выраженными.
При появлении болезненных ощущений в области заднего прохода, врачи рекомендуют воспользоваться свечками для лечения геморроя.
Если дискомфорт сохраняется дольше 2-3 суток, то необходимо обратиться за помощью к специалисту.
Восстановление кишечника после колоноскопии
После эндоскопического исследования требуется время, чтобы кишечник восстановился. В особенности, если манипуляция сопровождалась удалением новообразований или взятием биопсии. Также, после проведенной диагностики часто отмечается нарушение баланса микрофлоры.
Для налаживания пищеварения используются следующие медикаменты:
Все препараты назначаются исключительно врачом после предварительной консультации.
Диета
Диетический рацион ─ это первый пункт в профилактике нежелательных последствий после диагностической процедуры. Рекомендуется дробное питание маленькими порциями. Лучше всего, если приемы пищи будут в одно и то же время. Таким образом, кишечник легче адаптируется к нагрузкам. Продукты должны легко усваиваться и не раздражать слизистую оболочку. Исключается вся пища, способствующая повышенному газообразованию. В первые два дня после исследования лучше отдавать предпочтение жидким блюдам.
Помимо правильного питания, нельзя забывать о необходимости потребления большого количества воды (около двух литров в день).
Список запрещенных продуктов:
Меню после колоноскопии следует составлять таким образом, чтобы полностью покрывать потребность организма в витаминах и микроэлементах.
Что можно есть и пить:
Все блюда рекомендуется употреблять в отварном или запеченном виде. Твердая пища в рацион вводится постепенно.
После удаления полипов в кишечнике методом колоноскопии лечебная диета будет другой. В первый день нужно поголодать, а на следующие сутки вечером разрешается съесть бульон. Далее в рацион вводятся кисели, рисовый отвар. С 4 по 14 день следует питаться жидкими кашами и слизистыми супами. Далее, еще 3, 5 месяца необходимо соблюдать облегченный рацион. В меню включаются легкие каши, бульоны и нежирные продукты.
При соблюдении всех врачебных рекомендаций после колоноскопии, риск возникновения неприятных последствий и осложнений сводится к минимуму.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
Кровотечение после колоноскопии чем остановить
Многие обследуемые отмечают появление крови в кале после процедуры и ряд других осложнений. Прочитав эту статью, вы узнаете:
Полный текст статьи:
Почему бывает кровь после колоноскопии
В первые несколько дней после колоноскопии прожилки крови в кале – нередкое явление, которое возникает у большинства пациентов. Если ее количество невелико, цвет темный, нет других отрицательных симптомов (боль в животе, повышение температуры тела), то это нормальное явление.
Примесь крови появляется в результате повреждения слизистой оболочки кишки в результате воздействия колоноскопа. Еще одна причина – проведение манипуляций, таких как удаление полипов и взятие биопсии. После них на слизистой оболочке кишки остаются небольшие повреждения, из них некоторое время выделяется кровь в небольших количествах.
Слизистая оболочка кишечника достаточно быстро восстанавливается. Поэтому уже через 2-3 дня все неприятные последствия обследования исчезают. В некоторых случаях процесс восстановления может занять больше времени (до 5-7 дней). При выделении крови, продолжающемся после этого времени, нужно обратится к врачу и пройти дополнительную диагностику.
Если наблюдается обильное выделение крови с калом, болит живот или после колоноскопии возникли другие серьезные недомогания, необходимо срочно обратится к врачу. Эти симптомы могут свидетельствовать о развитии серьезных осложнений, таких как перфорация кишки.
Какие бывают осложнения после колоноскопии
Частота возникновения осложнений после этого исследования относительно невелика. Чаще всего они нетяжелые и со временем проходят даже без специального лечения. К таким осложнениям относятся:
Они не несут угрозы для здоровья и жизни пациента, исчезают в течение 5-7 дней после обследования.
Значительно реже встречаются более серьезные осложнения:
Эти состояния требуют срочной медицинской помощи так как угрожают жизни пациента. Поэтому при появлении любого из симптомов таких осложнений необходимо немедленно обратится за медицинской помощью.
Как минимизировать риск развития осложнений
Чтобы избежать появления боли, крови в кале и других осложнений после колоноскопии нужно строго придерживаться рекомендаций специалистов. После исследования нужно:
Вывод:
При выполнении всех рекомендаций врача риск развития серьезных последствий для здоровья после этой процедуры минимален.
Кровь в кале
Кровотечения в разных отделах желудочно-кишечного тракта
Симптомы
Кровотечение из верхнего отдела ЖКТ характеризуются дегтеобразным стулом, если кровопотеря обширная, то кал может быть смолистый, стул черный полужидкий, с неприятным запахом. В стуле может быть свежая кровь, если кровопотеря обширная. При этом наблюдается сильная боль за грудиной, кровянистая рвота со сгустками цвета кофейной гущи. Такая симптоматика характерна для кровотечения из желудка, двенадцатиперстной кишки, пищевода.
Появление крови из заднего прохода характерно для кровотечения из толстой или конечных отделов подвздошной кишки. При кровотечении из нижнего отдела ЖКТ кал кровянистый, выделения из ануса ярко-красные, кровь с калом перемешана, при обширном кровотечении появляются симптомы потери циркулирующей крови, геморрагический шок, гиповолемия. При кровотечении из анальных трещин выделяется алая кровь при дефекации.
При кровотечении у больного появляется повышенная потливость, слабость, дезориентация, бледность, тахикардия, синкопальное состояние.
При скрытом кровотечении из верхних отделов ЖКТ рвоты с примесью черных хлопьев может не быть, нарастает состояние анемии.
Причины
Диагностика
Перед тем, как диагностировать источник кровотечения необходимо стабилизировать состояние пациента. Применяют внутривенное введение жидкости или компонентов крови, дополнительно проводят респираторную реанимацию.
Что такое «скрытая кровь»?
Перфорация язвы
При перфорации язвы желудка или двенадцатиперстной кишки появляется интенсивное кровотечение, может остановиться самостоятельно или с применением терапии.
Симптомы – острая постоянная боль в верхней половине живота, боль сравнима с ударом ножа. Наблюдается сухость во рту, жажда, потливость, тошнота, рвота с кровью, рвотные массы черно-бурые (кофейная гуща). Если желудок не растягивается большим количеством крови, рвоты может не быть.
Алая кровь в кале
Язвенный колит
Дивертикулез кишечника
Это воспаление грыжевидных выпячиваний, расположенных на стенках толстого или тонкого кишечника. Обычно дивертикулы не беспокоят больного до момента их воспаления.
Геморрой
Анальная трещина
Болезнь Крона
Колоректальный рак
Что делать, если в кале обнаружена кровь
Лечение
Лечение зависит от локализации кровотечения и его интенсивности.
При небольшом кровотечении корректируют питание, назначают прием кровоостанавливающих препаратов, корректируют дефициты микроэлементов, витаминов. Дополнительно больной получает энтеральное или парентеральное питание.
При остром кровотечении необходима интенсивная терапия для стабилизации больного – восстановление объема циркулирующей крови с помощью плазмозаменителей или компонентов крови. Если нарушена функция дыхания, то необходимо восстановить дыхательную функцию.
При варикозном расширении вен пищевода применяют эндоскопическую склерозирующую терапию, клипирование, лигирование вен.
Если это язвенное кровотечение целесообразно проведение эндоскопической коагуляции или ангиографической эмболизации патологического сосуда и интенсивная медикаментозная терапия ингибиторами протонной помпы.
При дивертикулезе кишечника используют метод коагуляции, применяют гемостатические клипсы.
Кровотечение после колоноскопии чем остановить
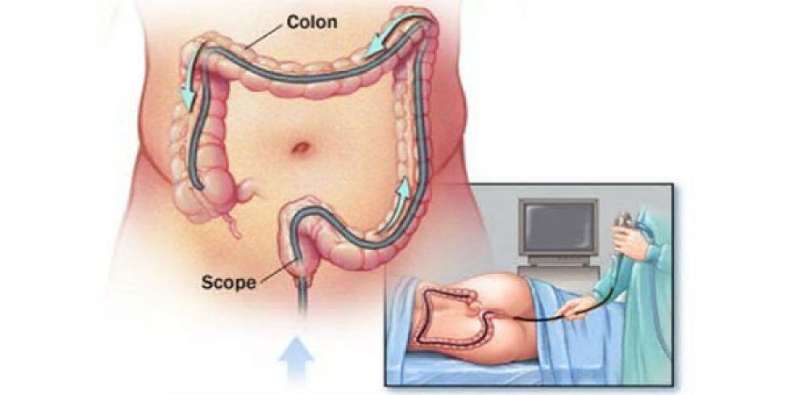
КОЛОНОСКОПИЯ
Исследование занимает в среднем от 15 до 30 минут, однако, может потребовать больше времени если кишечник имеет дополнительные петли и изгибы. Во время процедуры в кишку через эндоскоп вводится воздух, чтобы расправить просвет, что может создавать некоторый дискомфорт. При прохождении резких изгибов и дополнительных петель возможно появление неприятных или болезненных ощущений в животе. Если это становится слишком неудобно, сообщите о ваших ощущениях врачу, и эндоскопист постарается удалить лишний воздух. В большинстве случаев процедура не требует обезболивания.
В некоторых случаях может возникнуть необходимость биопсии (взятия небольших образцов ткани), это безболезненно и абсолютно безопасно. При выявлении полипов толстой кишки мелкие (до 0,5 см) могут быть удалены в процессе диагностического исследования, более крупные обычно удаляются в условиях стационара, т.к. во избежание осложнений необходимо наблюдение врача в первые сутки после удаления.
· В каких случаях показано выполнение колоноскопии?
Наиболее распространенными показаниями для выполнения колоноскопии являются:
— патологические выделения из толстой кишки (кровь, слизь, гной)
— боли в животе по ходу толстой кишки
— проблемы со стулом (запор, понос)
— анемия (снижение гемоглобина в крови)
— необъяснимое снижение веса
— отягощенная онкологическая наследственность
— контроль после удаления полипов и опухолей
Кроме того существуют более узкие показания, которые может выявить ваш лечащий врач. А согласно рекомендациям Всемирной Организации Здравоохранения колоноскопию следует проводить один раз в пять лет после достижения 40 лет в профилактических целях.
· Каковы риски при колоноскопии?
При колоноскопии риск кровотечения или перфорации (разрыва) кишечника, которые могут произойти во время процедуры, совсем невысок (не более 1 на 1000 случаев по данным литературы). Такой риск увеличивается, если имеются тяжелые заболевания кишечника или удаляются крупные полипы. После исследования возможно незначительное выделение крови из заднего прохода, особенно если выполнялась биопсия, что должно прекратиться через несколько часов. Риск кровотечения после биопсии увеличивается в случае приема препаратов, влияющих на свертывание крови (антикоагулянтов, дезагрегантов), при заболеваниях крови, сопровождающихся повышенной кровоточивостью. Об этом обязательно надо предупредить врача, выполняющего колоноскопию. Если после колоноскопии выделяется большое количество крови или появились боли в животе, пожалуйста, свяжитесь с медицинским центром, либо (если рабочий день закончен) обратитесь в Скорую помощь.
Возможно умеренное вздутие живота после процедуры, не требующее медикаментозного лечения. Это связано с тем, что при проведении колоноскопии просвет кишки расправляется с помощью воздуха, который затем частично удаляется через колоноскоп.
Также существуют ограничения и противопоказания к колоноскопии, связанные с тяжелыми сопутствующими заболеваниями – в первую очередь сердечно-сосудистой системы, почек, печени. В этих случаях для снижения риска необходимо предварительно проконсультироваться с врачом, у которого вы наблюдаетесь. Кроме того, обязательно сообщите об имеющихся у вас хронических заболеваниях, а также перенесенных операциях на животе врачу-эндоскописту перед исследованием.
· Можно ли продолжать прием своих постоянных таблеток?
Все ваши лекарства (особенно снижающие артериальное давление и влияющие на работу сердца) можно принимать как обычно. Желательно за 7 дней до процедуры избегать приема железосодержащих препаратов, активированного угля, висмут-содержащих препаратов (де-нол, вентер), обсудите с Вашим лечащим врачом возможность их отмены.
Если Вы принимаете антикоагулянты или дезагреганты (варфарин, аспирин, плавикс или их аналоги), сообщите об этом врачу-эндоскописту, когда придете на прием.
· Как проходит колоноскопия?
Мы стараемся вести прием согласно назначенному времени. Но иногда процедура перед вами занимает больше времени, чем ожидается, задерживая начало проведения вашего исследования. Отнеситесь пожалуйста к этому с пониманием. В случае задержки мы предупредим вас и постараемся минимизировать время ожидания.
Когда вы придете, вас встретит медсестра, уточнит некоторые детали, при необходимости измерит артериальное давление. Врач-эндоскопист обсудит с вами процедуру и ответит на любые вопросы. Пожалуйста, не стесняйтесь спрашивать обо всем, что беспокоит вас относительно процедуры.
В кабинете вам будет нужно раздеться ниже пояса и одеть одноразовые шорты.
Колоноскопия проводится в положении лежа на левом боку или на спине, иногда в процессе исследования вас могут попросить изменить положение для более комфортного прохождения изгибов кишки.
После выполнения исследования в животе может ощущаться небольшой дискомфорт, который вскоре пройдет (как правило, после отхождения оставшегося воздуха) и дополнительно принимать лекарственные препараты нет необходимости.
Протокол исследования будет выдан вам на руки или передан доктору, который назначил вам процедуру. Окончательный диагноз может зависеть от результатов биопсии.
Если у вас выведена колостома или илеостома, принесите с собой запасной колоприемник.
Если вам необходима дополнительная информация или совет касательно процедуры, пожалуйста свяжитесь с вашим врачом.
· Сочетание колоноскопии с другими исследованиями
— Ультразвуковое исследование органов брюшной полости необходимо проводить перед колоноскопией или не ранее, чем через день после нее, т.к. воздух в кишечнике снижает проникновение ультразвуковых волн и затрудняет визуализацию.
— эзофагогастродуоденоскопию и колоноскопию возможно провести в один день с кратковременным отдыхом между процедурами, в зависимости от вашего самочувствия.
— Не планируйте колоноскопию раньше, чем за 7 дней после рентгенологического исследования желудка или кишечника с использованием бария.
· Подготовка к колоноскопии
Колоноскопия современными аппаратами безопасна и очень информативна. Во время процедуры можно получить не только зрительную информацию о состоянии кишки, но и при необходимости взять материал для лабораторного исследования, а также выполнить различные лечебно-оперативные вмешательства через эндоскоп, которые зачастую заменяют сложные хирургические операции.
Для качественного выполнения исследования очень важна хорошая подготовка кишки. Наличие кишечного содержимого значительно затрудняет проведение аппарата и осмотр, что снижает ценность исследования.
Подготовка к исследованию:
За 2 дня до исследования (при запорах за 3 дня) назначается диета без растительной клетчатки (бесшлаковая):
Можно: чай, сахар, мед, соки осветленные, бульон, мясо, рыбу отварную, яйца, молочные продукты.
Нельзя : хлеб, каши, овощи, фрукты, орехи, грибы.
В день исследования принимать пищу не следует.
Существует два варианта подготовки к колоноскопии:
— используя препарат Фортранс;
— с помощью очистительных клизм.
Подготовка к колоноскопии препаратом Фортранс, на наш взгляд проще и надежнее.
Подготовка к колоноскопии препаратом Фортранс
— прием раствора Фортранса желательно начинать не раньше чем через 2 часа после еды;
— 1 пакетик растворить в 1 литре воды;
— при необходимости для улучшения вкусовых свойств добавить сок лимона;
— за 1 час необходимо выпить 1 литр раствора Фортранса;
— раствор Фортранса принимать по 1 стакану на протяжении каждых 15 минут;
— прием Фортранса необходимо закончить минимум за 3 часа до процедуры;
— для полной очистки необходимо выпить 3 литра раствора (3 пакетика Фортранса). Если есть предрасположенность к запорам – 4 литра (4 пакетика Фортранса);
Если процедура завтра утром:
— последний прием пищи закончить сегодня в 14:00;
— прием раствора Фортранса начать в 16:00;
— с 16:00 до 17:00 принять первый литр раствора Фортранса;
— с 17:00 до 18:00 принять второй литр раствора Фортранса;
— с 18:00 до 19:00 принять третий литр раствора Фортранса;
— с 19.00 до 20:00 принять четвертый литр раствора Фортранса (если это необходимо).
Если процедура завтра после обеда:
— последний прием пищи закончить сегодня в 16:00;
— прием раствора Фортранса начать в 18:00;
— с 18:00 до 19:00 принять первый литр раствора Фортранса;
— с 19:00 до 20:00 принять второй литр раствора Фортранса;
— утром в день исследования с 7:00 до 8:00 принять третий литр раствора Фортранса;
— с 8:00 до 9:00 принять четвертый литр раствора Фортранса (обязательно).
Действие препарата начинается в среднем после окончания приема первого литра раствора Фортранса и прекращается через 3-5 часов после окончания приема последнего литра.