Кто чем лечил аденоиды у ребенка
Новые возможности местной терапии аденоидитов у детей
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный и ранний школьный периоды) лидирующее положение среди заболеваний ЛОР-органов у детей занимают патологические изменения аденоидных вегетаций. Прослеживается отчетливая тенденция к росту данной патологии: в 1960-е гг. XX в. гипертрофия глоточной миндалины встречалась у 4–16% детей, в 1970–80 гг. у 9,9–29,2%, а в 1999 г. ее доля выросла до 37–76% (F. Levy, 1999; Э. Г. Нейвирт, С. М. Пухлик, 2000).
В 32,8% случаев аденоидные вегетации сопровождаются воспалительным процессом (Г. Д. Тарасова, Л. С. Страчунский, 2000), т. е. имеет место аденоидит (острый или хронический), что может быть причиной возникновения, рецидивирования и хронизации заболеваний верхних и нижних дыхательных путей. По другим данным, аденоидит встречается почти у половины (43,8%) дошкольников.
Одна из возможных причин этого — бактериальная обсемененность глоточной миндалины. Микробиологический состав носоглотки достаточно разнообразен. По данным ряда авторов (A. V. Talaat и соавт.; 1989; G. Cantella и соавт., 1989), инфекционный фактор влияет на степень гипертрофии аденоидных вегетаций. Ученые еще не пришли к единому мнению относительно того, какой именно фактор считать ведущим инфекционным агентом. Одни (З. М. Грекова, В. Р. Савин, 1977; И. М. Будник, 1998) полагают, что это стрептококки, другие — что стафилококки, третьи (Ю. А. Лоцманов и др., 1994; А. С.-У. Батчаев, 2002) говорят о сочетании патогенных и непатогенных форм стрептококков и стафилококков. Cantella и соавторы (1989) при микробиологическом исследовании ткани глоточной миндалины выявили 93 вида аэробных и 56 анаэробных микроорганизмов. Вместе с тем, по некоторым данным, различий в показателях обсемененности микробной флорой носоглотки больных и здоровых детей не существует. Есть также данные об отсутствии патогенных микроорганизмов в лимфоидной ткани в условиях острого воспаления. В последние годы появляются сведения о доминирующей роли Haemophilis influenzae, Streptococcus pneumonia, Moraxella catarrhalis в патогенезе гипертрофии и воспалительных изменений глоточной миндалины. Неоднозначно мнение о роли грибковой флоры в патогенезе гипертрофии и воспалении ткани глоточной миндалины.
Клинически аденоидит проявляется частыми насморками или заложенностью носа, кашлем, частыми простудными заболеваниями. При эндоскопическом осмотре определяется скопление патологического отделяемого в задних отделах полости носа и носоглотке. Возможны выделения из полости носа, а чаще — стекание отделяемого по задней стенке глотки (с развитием вторичного фарингита). Характерен кашель по утрам или после дневного сна. В ряде случаев аденоидит сопровождается экссудативным средним отитом (ЭСО) (в том числе и двусторонним). Особенно это актуально для детей дошкольного возраста, которые не жалуются на снижение слуха (а болевой синдром при ЭСО, как правило, не выражен).
Наиболее точной является эндоскопическая диагностика, которая позволяет оценить не только размер, но и расположение лимфоидной ткани в носоглотке, состояние глоточного устья слуховой трубы. На эндоскопической оценке степени перекрытия сошника лимфоидной тканью и основывается классификация степени гипертрофии аденоидных вегетаций:
1-я степень — лимфоидная ткань перекрывает сошник на 1/3;
2-я степень — лимфоидная ткань перекрывает сошник до 2/3;
3-я степень — лимфоидная ткань перекрывает сошник более 2/3.
В план консервативной терапии аденоидитов входит уменьшение явлений воспаления лимфоидной ткани, снижение сенсибилизации и повышение иммунологической реактивности организма.
Начинать консервативное лечение рекомендуется с элиминационной терапии, способствующей очищению полости носа и носоглотки от патологического содержимого. Для этого используются солевые растворы, муколитические препараты (при густом и вязком секрете). После этого применяются антисептические средства и/или препараты для местной антибактериальной терапии.
Антимикробные средства для местного воздействия на слизистые оболочки могут назначаться как часть комбинированного лечения, так и в виде монотерапии. Один из таких препаратов — октенисепт. Октенисепт обладает широким спектром антимикробного действия, эффективен в отношении аэробных-анаэробных и грамположительных/грамотрицательных бактерий, в том числе возбудителей внутрибольничных инфекций; микобактерий туберкулеза, хламидий, микоплазм, грибов рода Candida и дрожжеподобных, простейших, а также вирусов (герпеса, гепатитов В, С и Д; ВИЧ). Действие препарата начинается практически сразу же (через минуту) и длится в течение часа. Токсического действия препарат не оказывает, не всасывается через неповрежденную слизистую оболочку. В разведении 1:5 (1:6) не угнетает функцию мерцательного эпителия верхних дыхательных путей.
Нами была пролечена группа детей (50 человек — 100%) с различными формами аденоидита: острый аденоидит был выявлен у 43 (86%) детей, хронический — у 7 (14%) детей. Среди них было 34 (68%) мальчика и 16 (32%) девочек. Возраст детей колебался от 2 до 12 лет, средний возраст составил 5 лет.
Всем больным проводились:
Препарат октенисепт назначали в разведении 1:5 для промывания носоглотки 2 раза в день по 5–10 мл в каждую ноздрю на процедуру в качестве монотерапии. Анализ результатов применения препарата октенисепт через 1 мес выявил следующее.
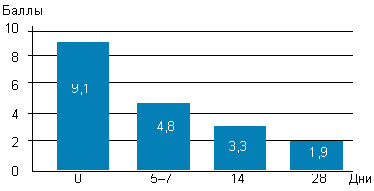 |
| Рисунок 1. Динамика балльной оценки симптомов у детей с аденоидитами |
До начала лечения все больные или их родители предъявляли жалобы на заложенность носа, наличие выделений (либо из полости носа, либо по задней стенке глотки), кашель, снижение слуха различной степени выраженности. Предлагалось оценить выраженность каждого из симптомов в баллах: 0 — симптом отсутствовал, 3 — симптом был выражен максимально. Из данных, представленных на рисунке 1, можно сделать вывод, что уже к 5–7-му дню использования препарата выраженность симптомов снизилась почти вдвое, к 14-му дню — была небольшой, а к 28-му дню — минимальной. Как видно из рисунка 2, дольше всего детей беспокоило снижение слуха (чаще всего проявляющееся заложенностью ушей, причем непостоянной, и связанной с интенсивным или неправильным отсмаркиванием ребенка), при этом заложенность носа, выделения и кашель почти отсутствовали.
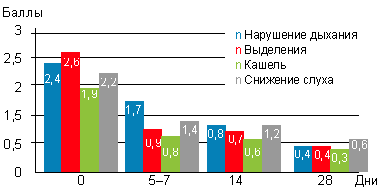 |
| Рисунок 2. Динамика жалоб, предъявляемых больными с аденоидитами (или их родителями) на фоне применения препарата октенисепт |
На фоне монотерапии препаратом октенисепт отмечено, что гнойные выделения почти полностью прекращались уже к 5–7-му дню лечения (рис. 3).
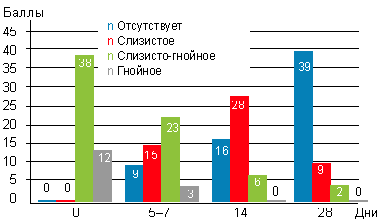 |
| Рисунок 3. Динамика отделяемого в носоглотке у детей c аденоидитами на фоне использования препарата октенисепт при эндоскопическом осмотре |
Важно изменение степени гипертрофии аденоидных вегетаций (рис. 4). До начала лечения у 32 детей (64%) выявлены аденоиды 2-й степени, у 18 детей (36%) — аденоиды 3-й степени. После курса лечения у 5 детей (10%) аденоиды сократились до 1-й степени, а аденоиды 3-й степени определялись только у 7 детей (14%).
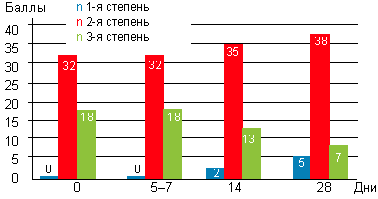 |
| Рисунок 4. Динамика размера аденоидных вегетаций у детей с аденоидитами при эндоскопическом осмотре |
На основании полученных данных (результаты клинического осмотра), а также опроса пациентов и их родителей можно сделать следующие выводы:
Все вышеизложенное позволяет рекомендовать препарат октенисепт для использования в качестве монотерапии аденоидитов у детей.
Е. Ю. Радциг, доктор медицинских наук
РГМУ, Москва
Аденоиды: чем опасны
и как лечить?
Разговор стоит начать с источника проблемы — глоточной или носоглоточной миндалины. Многим знакомо понятие миндалина — скопление лимфоидной ткани, которое защищает организм от неблагоприятных воздействий внешней среды. Миндалины препятствуют распространению бактерий и микробов, попавших в организм из воздуха или вместе с пищей.
Всего у человека насчитывается шесть миндалин, практически каждая имеет тенденцию к воспалению, особенно в детский период жизни. Ангина или острый тонзиллит связаны с воспалением небных миндалин, а воспаление глоточной миндалины, с ее последующим увеличением в размерах, называют аденоидными разрастаниями.
Причины воспаления аденоидов у детей
Дополнительными причинами воспаления являются 2 :
Признаки и симптомы аденоидов у детей
Различают четыре стадии разрастания аденоидов.
В самом начале, когда объем лимфоидной ткани еще невелик, отчетливых симптомов нарушения не наблюдается. Родители замечают лишь более продолжительное, чем у сверстников, течение простуды.
Третья стадия разрастания характеризуется яркими конкретными симптомами 3 :
Четвертая стадия характеризуется серьезными последствиями в виде масштабного разрастания.
Лечение аденоидов у детей
Активное лечение необходимо начинать при ярких симптомах болезни и наличии острого воспаления.
Так как первые проявления заболевания часто приходятся на ОРВИ, то и лечить нужно, прежде всего, именно ОРВИ. Чем более эффективные меры будут приняты против простуды, тем меньше вероятность разрастания.
При прогрессирующем разрастании лечение заболевания должно быть комплексным 4 :
Как предотвратить появление аденоидов
Полностью оградить малыша от разрастания лимфоидной ткани не получится, так как микробы постоянно находятся в окружающем воздухе. Но профилактика аденоидов у детей поможет защитить от дальнейшего развития болезни и осложнений.
Для профилактики необходимо:
Качественная профилактика позволяет надолго обеспечить защиту от симптомов болезни. Начальные разрастания, даже если проявляются, не приносят детям никакого серьезного дискомфорта. При правильном подходе и лечении, а также при своевременном обращении к врачу, можно полностью оградить ребенка от проведения болезненного оперативного вмешательства.
Профилактический подход в лечении хронического аденоидита у детей
В статье представлен обзор клинических исследований по изучению воспалительной патологии лимфоглоточного кольца Вальдейра–Пирогова, а именно хронического аденоидита, в педиатрической практике. Значительную роль в формировании персистенции данных патогенов
The article covers the review of clinical studies on inflammatory pathology of lymphoepithelial ring of pharynx, that is, chronic adenoiditis in pediatric practice. Significant role in formation of these pathogen persistence in nasopharynx in chronic adenoiditis belongs to the ability of the bacteria to form biofilms. Bacterial biofilms, as well as the fact of discovery of large number of bacteria inside the tissue of pharyngeal tonsil condition a lot of questions on necessity of rational therapy. Early diagnostics of the pathology and timely prescribed therapy condition prevention of complication formation and chronization of the process.
Пациенты с воспалительной патологией верхних дыхательных путей ежедневно попадают на прием к педиатрам и детским оториноларингологам. Одной из причин роста инфекционной заболеваемости верхних дыхательных путей может быть неблагоприятная эпидемиологическая ситуация по острым респираторным вирусным инфекциям (ОРВИ). Такая высокая заболеваемость ОРВИ обусловлена многообразием этиологических факторов. В настоящее время известно более 200 штаммов вирусов возбудителей гриппа и ОРВИ: аденовирусы, риновирусы, гриппа, парагриппа, реовирусы, бокавирусы, респираторно-синцитиальный вирус (РСВ) и др. Ведущее место по распространенности в детском возрасте среди всех заболеваний верхних дыхательных путей занимают воспалительные заболевания органов лимфоглоточного кольца Вальдейра–Пирогова. Особое внимание уделяется глоточной миндалине, при этом хронический аденоидит занимает ведущее место в структуре ЛОР-патологии в дошкольном возрасте и составляет 20–50% патологии верхних дыхательных путей (ВДП) [1].
Характерные для детского возраста морфофункциональная незрезлость дыхательного тракта, формирование микробиоценоза слизистых оболочек ВДП, а также становление иммунных механизмов определяют склонность к воспалительным заболеваниям ВДП [2]. Анатомо-физиологические особенности и незрелость иммунной системы, а именно низкий уровень синтеза секреторного иммуноглобулина А и низкий синтез провоспалительных цитокинов Th1, предрасполагают к развитию острой и хронической ЛОР-патологии.
Глоточная миндалина имеет большое значение в создании защитного барьера ВДП, а также в становлении местного и системного иммунитета ребенка. Гипертрофия лимфоидных органов глотки и носоглотки в детском возрасте рассматривается как ответ на респираторную антигенную вирусно-бактериальную нагрузку, а длительное сохранение патогенных микроорганизмов на лимфоидных органах характерно для персистирующих вирусных инфекций [3–6].
Гипертрофия аденоидных вегетаций — это стойкое увеличение размера глоточной миндалины, приводящее к стойкой или повторяющимся эпизодам затяжной назофарингеальной обструкции, которая помимо затруднения носового дыхания нередко сопровождается другими осложнениями. В зависимости от доли, занимаемой глоточной миндалиной в полости носоглотки, выделяют три степени:
Необходимо отметить, что размер глоточной миндалины напрямую не имеет прямой корреляции с наличием воспалительных изменений в носоглотке. Так, выраженные клинические проявления хронического аденоидита часто отмечаются у детей с аденоидами I степени. И наоборот, часто аденоиды II, а иногда III степени не имеют клинических проявлений и при отсутствии хронического воспаления сохраняют свои физиологические функции [7].
Хронический аденоидит — это хроническое полиэтиологическое заболевание с преобладающей симптоматикой постназального синдрома, в основе которого лежит нарушение физиологических иммунных процессов глоточной миндалины. При этом нет единого мнения о длительности воспалительного процесса, при котором данные изменения можно считать хроническими. Учитывая, что во всем мире оториноларингологи не рассматривают хронический аденоидит как отдельную нозологическую форму, а выделяют лишь гипертрофию аденоидных вегетаций или при наличии воспалительных изменений в носоглотке хронический риносинусит, то, согласно W. Fokkens, V. Lund, J. Mullol и соавт., наиболее корректно говорить о хроническом аденоидите при сохранении клинических проявлений заболевания более 12 недель.
Как было сказано выше, склонность детского возраста к ОРВИ крайне высока. Заражение происходит воздушно-капельным или контактным путем. Слизистая оболочка полости носа и носоглотки первой сталкивается с патогенными микроорганизмами, аллергенами, загрязняющими частицами, что вызывает на ее поверхности воспалительную реакцию. Эпителиальные структуры слизистой оболочки ВДП выполняют одну из главных защитных функций, способствуя эвакуации инородных частиц. Движение инородных агентов из полости носа в носоглотку со слизью с помощью движения ресничек называется мукоцилиарным транспортом, который является компонентом мукоцилиарного клиренса. Чужеродный агент-вирус повреждает реснички эпителия слизистой оболочки полости носа и носоглотки, формируя участки «облысения». При единичных воздействиях формирующийся процесс обратимый, с постепенным полноценным восстановлением структуры реснитчатого эпителия. При частом воздействии вирусных агентов происходит нарушение регенеративных процессов слизистой оболочки с формированием переходного типа эпителия, увеличивается инфильтрация слизистой оболочки фагоцитами и лимфоцитами. В некоторых участках глоточной миндалины степень инфильтрации столь велика, что стираются границы между эпителием и паренхимой миндалины. Повреждающаяся при этом базальная мембрана и собственный слой слизистой оболочки провоцируют выделение фибробластами трансформирующего фактора роста β, что приводит к гиперплазии ткани миндалины (G. L. Marseglia и соавт., 2011). Результатом действия некоторых вирусов, имеющих тропность к лимфоидной ткани (аденовирусы, герпес-вирусы), является угнетение механизма апоптоза лимфоцитов. Следствием чего становится выраженная гипертрофия миндалин и лимфатических узлов.
Другой ответ на патогенную нагрузку организма — активация мукоцилиарного клиренса, гиперсекреция слизи, вырабатываемой клетками слизистой оболочки, в состав которой входят иммуноглобулины и ферменты (лизоцим, лактоферрин). Стараясь уничтожить патогенный микроорганизм, в слизистой оболочке развивается воспалительный процесс, изменяется состав секрета, увеличивается фракция геля, что обеспечивает формирование вязкости экссудата [7]. Более того, длительное присутствие внутриклеточных патогенов и персистирующих вирусных инфекций на слизистой оболочке полости носа, а затем носоглотки предрасполагает к развитию вторичной бактериальной микрофлоры, формируя сочетанную вирусно-бактериальную патогенную флору, которая поднимается по слуховой трубе в полость среднего уха, что способствует переходу воспалительного процесса на слизистую оболочку полости среднего уха, а также к формированию того самого хронического аденоидита с хроническим экссудативным средним отитом (ЭСО), сопровождающихся гипертрофией глоточной миндалины [8–12].
Хронический аденоидит с гипертрофией глоточной миндалины напрямую связан с повышенным отрицательным давлением в полости среднего уха и возникновением обструкции глоточного устья слуховой трубы, что нарушает физиологические пути транспорта отделяемого слизистой оболочки околоносовых пазух и полости носа, обеспечивает скопление назофарингеального секрета непосредственно в устье слуховой трубы. Перечисленные изменения сопровождаются уменьшением циркуляции воздуха в полостях среднего уха, быстрым снижением интратимпанального давления, парциального давления кислорода в барабанной полости, что в дальнейшем предрасполагает к формированию экссудативного среднего отита [13].
Полость среднего уха выстлана цилиндрическим ресничным эпителием респираторного типа, к которому у многих вирусов также существует тропизм, а инфицирование происходит прямым путем через слуховую трубу из полости носа и/или носоглотки [11, 14–16]. Некоторые авторы рассматривают развитие экссудативного среднего отита в связи с наличием инфекционного очага в глоточной миндалине и дальнейшим распространением на слуховую трубу [15–17].
В детском возрасте ЭСО на ранних стадиях — трудно диагностируемая патология в связи с бессимптомным течением и зачастую выявляется у детей в поздние сроки с уже стойко сформировавшимся нарушением слуха, именно поэтому ЭСО часто называют «тихим» отитом. Это связано с тем, что родители зачастую связывают необычное поведение ребенка не с ухудшением слуха, а с индивидуальными особенностями, непослушанием, невнимательностью, переутомлением и т. д., хотя проблема намного серьезнее [17]. Задерживает процесс диагностики патологии отсутствие температурной реакции организма, резкой боли и острого нарушения слуха. Таким образом, больные ЭСО обычно обращаются за помощью, когда уже развилась тугоухость.
Согласно некоторым авторам, вирусные агенты либо поражают полость среднего уха с развитием воспалительного процесса и последующим формированием экссудата, либо приводят к дисфункции слуховых труб, снижению внутритимпанального давления, а в дальнейшем к образованию выпота [19]. Из вирусных патогенов наиболее часто идентифицируются: аденовирус и РСВ, также вирус гриппа А, В и С, парагриппа и риновирусы, энтеровирусы, обладающие высокой тропностью к слизистой оболочке ВДП, в экссудате среднего уха у больных ЭСО [20, 21]. Цитопатогенное действие вирусов на мукоцилиарную систему способствует развитию дисфункции слуховой трубы и нарушению эвакуации слизи. Согласно исследованию, у 60% исследуемых пациентов с ЭСО идентифицированы вирусные нуклеиновые кислоты в экссудате среднего уха методом полимеразной цепной реакции, при этом РСВ у 3%, ЦМВ у 10%, а также сочетание аденовируса с РСВ у 10% и ЦМВ с РСВ у 7%, что подтверждает важность вирусов как этиологических патогенных факторов в развитии ЭСО [20]. Также изучена роль сочетанной вирусно-бактериальной флоры в формировании ЭСО, характеризующая длительное, рецидивирующее течение заболевания и способствующая хронизации воспалительного процесса [22].
Из бактериальных возбудителей наиболее часто идентифицируются при воспалительных патологиях ВДП: Hemophilus influenza, Streptococcus pneumoniae, Moraxella catarrhalis и др. Важным вопросом на сегодняшний день остается роль ведущего бактериального патогена при хроническом аденоидите у детей. По мнению одних исследователей, ведущим в развитии хронического воспаления в носоглотке считают Streptococcus pneumoniae (В. К. Таточенко, 2008). По данным I. Brook и соавт. (2001) c поверхности глоточной миндалины наиболее часто получали Hemophilus influenzae (64,4%), Moraxella catarrhalis (35,6%) и Staphylococcus aureus (33,3%). В другом исследовании у детей с хроническим аденоидитом Streptococcus pneumoniae обнаружен в 50% случаев, гемофильная палочка — в 66,7% [23].
По данным исследования C. D. Lin и соавт. (2011) Staphylococcus aureus был самым часто выделяемым патогеном (21,2%) из носоглотки у детей с хроническим аденоидитом.
Ряд исследований описывают возможность большинства патогенных и условно-патогенных микроорганизмов к образованию биопленок. По современным представлениям, в этиологии хронического аденоидита большое значение придают хронической бактериальной инфекции, одним из маркеров которой являются именно бактериальные биопленки. Это форма существования микроорганизмов в сообществах, характеризующихся клетками, которые прикреплены к поверхности или друг к другу и покрыты неким экзополисахаридным матриксом (гликокаликс), вырабатываемым самими микробами. Биопленки, включающие множество видов микроорганизмов, составляют комплексы с высокоорганизованной структурой. По данным современной литературы, именно биопленки являются причиной рецидивирующего и хронического течения инфекционно-воспалительных процессов [23, 24].
Рост устойчивости микроорганизмов к антибактериальным препаратам, развитие иммуносупрессии и дисбиоза являются одной из актуальных проблем современной медицины [25].
Одним из путей решения вышеописанных проблем является клиническое применение иммуномодулирующих препаратов, обладающих способностью стимулировать системный (врожденный и приобретенный) иммунитет.
Эта группа препаратов воздействует на клеточное и гуморальное звенья иммунитета, формируя специфический иммунный ответ, активируя факторы неспецифической защиты (лизоцим, муцин, лактоферрин, мукоцилиарный клиренс). Доказано, что иммуномодулирующие препараты снижают частоту острых респираторных инфекций и рецидивов хронических заболеваний, обеспечивают эрадикацию возбудителя, быстрое и полное выздоровление, повышают эффективность этиотропного медикаментозного лечения, способствуют уменьшению антибиотикорезистентности.
Бактериальные лизаты — наиболее изученная и эффективная группа иммуномодулирующих препаратов. Лизаты представляют смесь антигенов инактивированных бактерий — наиболее распространенных возбудителей инфекционных заболеваний ВДП.
Системный препарат бактериальных лизатов ОМ-85 (Бронхо-Мунал, Бронхо-Ваксом), содержит лизаты 21 штамма 8 видов бактерий, наиболее часто вызывающих воспалительные процессы в дыхательных путях: Streptococcus pyogenes, Streptococcus pneumoniae, Streptococcus viridans, Staphylococcus aureus, Haemophilus influenzae, Klebsiella pneumoniae, Klebsiella ozaenae, Moraxella catarrhalis. ОМ-85 может применяться в составе комплексной терапии при острой респираторной инфекции с целью увеличения сопротивляемости организма к вирусным и бактериальным инфекциям дыхательных путей, уменьшения частоты острых инфекций дыхательных путей, и, как следствие, снижения риска развития бактериальных осложнений. Противопоказано применение препарата в случае индивидуальной чувствительности к компонентам препарата, беременности и в периоде лактации. Детские формы препаратов ОМ-85 применяются у детей с 6 месяцев до 12 лет, взрослые формы — у детей с 12 лет и взрослых. Схема приема препарата: один раз в сутки утром натощак. В случае детского возраста, когда пациент испытывает трудности при глотании целой капсулы, врачи допускают и рекомендуют высыпать ее содержимое в емкость с небольшим количеством воды комнатной температуры. Для профилактики инфекционных заболеваний верхних и нижних дыхательных путей препарат ОМ-85 применяют тремя десятидневными курсами, соблюдая межкурсовые интервалы в 20 дней. Полный курс профилактики занимает 3 месяца. Следует отметить, что препарат совместим с другими лекарственными средствами, в том числе разрешено применение совместно с антибактериальной терапией.
Существует ряд научных работ, свидетельствующих об оправданном применении и его эффективности [26–28]. Согласно исследованию D. Gomez Barreto, препарат безопасен в детском возрасте, а также ускоряет лечение в комплексной терапии с антибиотиками и улучшает процесс выздоровления подострого синусита, способствует снижению частоты респираторных инфекций в последующем [26]. Более современное ретроспективное исследование, изучающее профилактику рецидивирующего тонзиллита в детском возрасте, описывает уменьшение частоты рецидивов патологического процесса и снижение риска проведения тонзилэктомии. 131 пациент — претенденты на тонзилэктомию по показателю частоты возникновения острого тонзиллита — получали ОМ-85 в течение 10 дней в месяц в течение 3 последовательных месяцев, 80% из них получали профилактический курс антибиотика в течение первого месяца приема ОМ-85. Пациенты находились под наблюдением в течение 6 месяцев, включая период приема ОМ-85. В результате у 75,6% пациентов был получен положительный ответ на терапию ОМ-85: 51,2% полный ответ (снижение частоты заболевания более, чем на 50%) и 24,4% частичный ответ (снижение частоты заболевания менее, чем на 50%). Различия в группах были достоверны (р
ГБОУ ДПО РМАНПО МЗ РФ, Москва