Лабильность пульса что это
Вегетативная дисфункция сердца
Вегетативная дисфункция сердца является частью симптомокомплекса, называемого соматоформной дисфункцией вегетативной нервной системы. Так как ВНС обеспечивает стабильность работы практически всех внутренних органов, то и симптомы расстройства ее чрезвычайно разнообразны.
Симптомы вегетативной дисфункции сердца
Симптоматику вегетативной дисфункции выявить достаточно просто, однако для окончательного установления диагноза врачу нужно точно ответить на следующие вопросы: являются ли данные симптомы признаком самостоятельной болезни или же проявлением другого, соматического, неврологического, психического заболевания? Могут ли они означать наличие патологии ССС (сердечно-сосудистой системы): гипертония, ИБС, клапанные пороки, воспаление миокарда?
При установке диагноза вегетативной дисфункции учитывают:
Выделяют основные и дополнительные диагностические признаки вегетативной дисфункции. Достоверным можно считать диагноз при наличии двух и больше основных и 2-х дополнительных признаков.
Основные признаки:
Дополнительные признаки:
Также есть признаки, наличие которых со стопроцентной вероятностью исключает диагноз вегетативной дисфункции. Выявляются они при осмотре и дополнительном обследовании. Это отеки ног, влажные хрипы в легких, аускультативные шумы в диастолу, увеличение сердца (гипертрофия, дилатация), изменения на ЭКГ (блокада левой ножки п.Гиса, АВ-блокада II-III степени, очаговые изменения, смещение сегмента ST, нарушения ритма кроме единичной экстрасистолии), изменения в анализах крови.
Причины ВСД
В основе заболевания — нарушение нейрогуморальной регуляции вегетативной нервной системы, отвечающей за стабильность и слаженность деятельности всех внутренних органов и организма в целом. Это отдел нервной системы, не подчиняющийся сознанию и управлению волей человека.
Диагностика и лечение вегетативной дисфункции сердца
Вегетативная дисфункция является диагнозом исключения. После того как будет исключен ряд сердечно-сосудистых заболеваний благодаря лабораторным, инструментальным методам (ЭКГ, ЭхоКГ, Холтер-ЭКГ и др.) следует проводить дифдиагностику с нервно-психическими заболеваниями и только в последнюю очередь думать о вегетатике.
Лечение же непосредственно расстройства вегетативной нервной системы следует начинать с оздоровления образа жизни: регулярные физические нагрузки, спорт (приоритетно плавание), исключение вредных привычек, полноценный ночной сон, оптимальное питание, нормализация массы тела, закаливание.
Из медикаментов используются адаптогены, дневные транквилизаторы, ноотропы, сосудистые препараты, антиоксиданты, витамины.
К кому обратиться?
В случае преобладания кардиальной симптоматики для правильной диагностики и при необходимости лечения нужна консультация врача-кардиолога. Лечение вегетативных расстройств является компетенцией неврологов и психиатров.
Дела сердечные: какой пульс считается нормой и когда обращаться к врачу
Сердце сокращается и выталкивает кровь в сосуды, вызывая колебания артерий. Они ощущаются как удары, которые называют пульсом.
Что такое пульс
Пульс — частота сердечных сокращений, то есть количество ударов сердца в минуту. Этот показатель может варьироваться в зависимости от возраста и индивидуальных особенностей человека [1]. Он ниже, когда вы находитесь в спокойном, расслабленном состоянии, повышается при стрессе, физической и эмоциональной активности. Знание своих оптимальных параметров поможет следить за здоровьем и грамотно выстраивать тренировки, подбирать подходящие программы и комплексы упражнений.
Норма пульса по возрастам
Для большинства взрослых, включая пожилых людей, нормальная частота пульса в состоянии покоя составляет от 60 до 100 ударов в минуту [2]. По мере того как дети растут, частота их сердечных сокращений в состоянии покоя меняется.
По данным Национального института здоровья, нормы пульса (число ударов в минуту) таковы [3]:
Согласно рекомендациям Американской кардиологической ассоциации, тренировки средней интенсивности должны быть ближе к нижнему пределу целевого диапазона частоты пульса, который коррелирует с возрастом человека [4]. В верхней части диапазона находится целевая частота пульса для интенсивных тренировок:
Эти цифры считаются средними и должны использоваться в качестве общего ориентира. Врач или тренер на индивидуальной консультации может определить оптимальный для вас целевой диапазон частоты пульса.
Юлия Федорченко, врач кардиолог, физиодиагност сети клиник «Семейная»:
«Одной из главных функций сердца является “автоматизм”. То есть оно способно самостоятельно активироваться и вырабатывать электрические импульсы. Далее уже идет проводимость, возбудимость и сократимость. Для каждой возрастной категории существуют свои нормы пульса; на протяжении жизни этот показатель постоянно меняется от большего к меньшему. Самая высокая его величина наблюдается у новорожденных и составляет в среднем 140 ударов в минуту. Это связано с тем, что объем крови, который требуется организму в единицу времени, определяется частотой сердечных сокращений и силой выброса, зависящего от объема выталкиваемой крови. У детей и женщин размер сердца обычно меньше, поэтому пульс выше, чтобы обеспечить достаточный приток кислорода к органам. А, например, у спортсменов очень мощная мышца, способная вытолкнуть сразу много крови, поэтому пульс у них редкий. Также это связано с регуляцией автономной нервной системы. В молодом возрасте превалирует симпатическая нервная система, отсюда и высокие цифры ЧСС. В пожилом — парасимпатическая нервная система, соответственно, и цифры пульса ниже.
В норме частота сердцебиения у мужчин и женщин отличается незначительно, в среднем у первых на пять-семь ударов меньше. Разница обусловлена анатомическими особенностями».
Как измерить пульс
Если под рукой нет пульсометра, вы можете измерить показатели сердечного ритма самостоятельно. Следуйте инструкции:
Шаг 1. Дышите спокойно
Постарайтесь расслабиться, не говорить и не двигаться. В статичном положении тела показатели будут наиболее точными.
Шаг 2. Возьмите секундомер
Или просто смотрите на часы. Это важно, чтобы сосчитать точное количество ударов в правильном временном промежутке.
Шаг 3. Прижмите артерию и сосчитайте количество ударов
Положите кончики указательного, среднего и безымянного пальцев на нижнюю часть шеи сбоку от трахеи. Второй вариант — прижать их к внутренней стороне второй руки, на запястье. Выбирайте тот способ, при котором удается нащупать пульсацию артерии.
Шаг 4. Слегка надавите пальцами
Усилие должно быть минимальным, не нужно прижимать вены, но важно почувствовать, как пульсирует кровь. Возможно, придется смещать пальцы из стороны в сторону, чтобы нащупать наиболее различимую точку.
Шаг 5. Засеките время
Считайте удары, которые чувствуете в течение 10 секунд. Затем умножьте это число на 6, чтобы получить частоту сердечных сокращений в минуту.
Подсчитайте свой пульс: __ ударов за 10 секунд × 6 = __ ударов в минуту.
После того как вы научились измерять сердечные сокращения, можно начать вычислять и контролировать целевую частоту пульса во время тренировки. Если измерения производятся вручную, а не при помощи фитнес-браслета, придется сделать перерыв между упражнениями, чтобы подсчитать показатели в состоянии покоя.
От чего может быть низкий пульс
Брадикардия — более медленная, чем обычно, частота сердечных сокращений (менее 60 уд./мин.) [5]. Она может стать серьезной проблемой, если сердце не перекачивает достаточное количество кислорода. Это проявляется в симптомах:
Брадикардия может быть вызвана:
В случае серьезных отклонений от нормы врачи используют кардиостимуляторы, чтобы помочь сердцу поддерживать оптимальный сердечный ритм. Однако у некоторых людей низкая частота сердечных сокращений не вызывает неприятных симптомов и осложнений.
От чего может быть высокий пульс
Тахикардия — медицинский термин, обозначающий ЧСС более 100 уд./мин. [6]. При высоком пульсе сердце не справляется с перекачиванием крови ко всем системам и органам тела. Это приводит к кислородному голоданию и следующим симптомам:
Определить тахикардию у некоторых людей можно только при помощи измерения пульса и электрокардиограммы. Иногда учащенное сердцебиение — это нормально. ЧСС может ускориться из-за некардиальных факторов, таких как:
Иногда тахикардия протекает бессимптомно или без осложнений. Но если ее не лечить, может быть нарушена нормальная работа организма, что приводит к серьезным осложнениям, в том числе сердечной недостаточности.
Комментарий эксперта
Юлия Федорченко, врач кардиолог, физиодиагност сети клиник «Семейная»
Бради- и тахикардия — общие термины, которые указывают на сдвиг показателей пульса. Под ними может скрываться как норма, так и патология. Существует два основных вида патологической брадикардии: синдром слабости синусового узла (он также имеет подвиды) и атриовентрикулярная блокада (имеет три степени).
Брадикардия встречается при гипотиреозе и анемии. При этом, например, брадикардия у спортсменов чаще всего является нормой. Тахикардия также делится на патологическую и физиологическую. По источнику генерации импульса тела подразделяют на синусовую, наджелудочковую и желудочковую. По клиническому течению — на пароксизмальную и непароксизмальную (перманентную).
Патологическая брадикардия может проявляться головокружением, слабостью, потемнением в глазах, предобморочными состояниями. Самое опасное — потеря сознания с дальнейшими последствиями. Тахикардия обычно проявляется болью в области сердца, одышкой, также может произойти потеря сознания. Патологическая тахикардия может переходить в опасную аритмию и вызывать осложнения, такие как инфаркт миокарда, острая сердечная недостаточность, ишемический инсульт. В любом случае, если пульс отклонен от нормы, нужно незамедлительно обратиться к врачу, чтобы исключить опасную для жизни аритмию.
Несколько рекомендаций для улучшения показателей пульса:
Комментарий тренера
Илья Алехин, директор направления «Тренажерный зал» World Class
Существует несколько методик расчета максимальной частоты пульса. Самая простая формула — ЧСС макс. = 220 минус возраст. Получается, что каждый год пульс уменьшается на единицу. При этом в рамках тренировки начинающим не рекомендуется превышать зону интенсивности 80% от максимальной ЧСС, продвинутым — 85%, опытным спортсменам — 90% и более. Минус этой формулы в том, что она не учитывает индивидуальных особенностей и опыта занятий, в итоге максимальный пульс для всех людей одного возраста одинаков.
Более персонифицированный вариант — использование формулы Карвонена, согласно которой:
220 — возраст — ЧСС покоя * зону интенсивности + ЧСС покоя.
Тут использование ЧСС покоя позволит сделать расчет более персонифицированным.
Процессы жиросжигания запускаются преимущественно в аэробном режиме энергообеспечения. Это 60–80% от максимального ЧСС, для начинающих оптимально сфокусироваться на зоне 60–70% и по мере увеличения выносливости включать тренировки с большей интенсивностью. Также обратите внимание на простой параметр: при жиросжигающей работе человек не должен сильно задыхаться, может быть лишь незначительная одышка. Чтобы выявить максимально эффективную зону работы, рекомендуется пройти нагрузочный тест на велоэргометре или беговой дорожке с газоанализатором.
У профессиональных спортсменов сердце настолько тренированное, что их пульсовые значения зачастую бывают ниже расчетных для среднестатистического человека. Связано это с тем, что при каждом сокращении сердце дает существенно больший объем крови, она лучше обогащается кислородом за счет развитых легких, хорошо развита транспортная сеть и митохондриальный аппарат. У большинства рядовых любителей фитнеса уровень выносливости сердечно-сосудистой системы низкий и даже небольшая нагрузка может вызывать подъем до целевой зоны. По мере нарастания нагрузок организм начинает адаптироваться, пульс — снижаться. Для достижения целевого эффекта нагрузку придется понемногу увеличивать.
Информация о пульсе, оцениваемая в динамике, позволяет проанализировать текущее состояние занимающегося и его оптимальную готовность к тренировке. Если ваш пульс покоя существенно выше обычных значений (на 10 и более ударов), целесообразно сделать легкую тренировку, сменить направленность упражнений или отдохнуть. Когда более 15–20 ударов, это косвенный признак напряженной работы тела по адаптации к предшествующим нагрузкам, и есть смысл сделать перерыв на один-два дня для восстановления организма. При любых дискомфортных состояниях, болях в области сердца, системном увеличении пульса или ухудшении сна настоятельно рекомендуется проконсультироваться с врачом и провести корректировку тренировочной программы. Успешные результаты в спорте и фитнесе возможны только при правильном сочетании нагрузок и отдыха.
Нарушения сердечного ритма
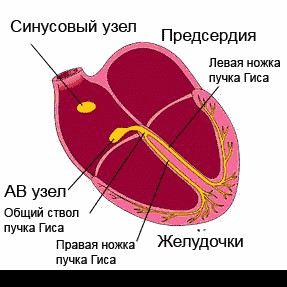
Сердце человека в нормальных условиях бьется ровно и регулярно. Частота сердцебиения в минуту при этом составляет от 60 до 90 сокращений. Данный ритм задается синусовым узлом, который называется также водитель ритма. В нем имеются пейсмекерные клетки, от которых возбуждение передается далее на другие отделы сердца, а именно на атрио-вентрикулярный узел, и на пучок Гиса непосредственно в ткани желудочков.
Данное анатомо-функциональное разделение важно с позиции типа того или иного нарушения, потому что блок для проведения импульсов или ускорение проведения импульсов могут возникнуть на любом из этих участков.
Нарушения ритма сердца и его проводимости носят название аритмий и представляют собой состояния, когда сердечный ритм становится меньше нормы (менее 60 в минуту) или больше нормы (более 90 в минуту). Также аритмией является состояние, когда ритм является нерегулярным (неправильным, или несинусовым), то есть исходит из любого участка проводящей системы, но только не из синусового узла.
Классификация
Все нарушения ритма и проводимости классифицируются следующим образом:
В первом случае, как правило, происходит ускорение сердечного ритма и/или нерегулярное сокращение сердечной мышцы. Во втором же отмечается наличие блокад различной степени с урежением ритма или без него.
В целом к первой группе относятся нарушение образования и проведения импульсов:
Причины аритмии сердца
Причины аритмии (возникновения нарушений ритма сердца) настолько многообразны, что перечислить абсолютно все является очень трудной задачей. Тем не менее, во многих случаях именно от причины аритмии зависит ее безопасность для жизни больного, дальнейшая тактика лечения.
Предложено множество различных классификаций причин аритмии, однако ни одна из них в настоящее время не является общепринятой. Наиболее приемлемой для пациента мы считаем следующую классификацию. Она основывается на признаке наличия или отсутствия у больного первичного заболевания сердца. Если имеется заболевание сердца, аритмию называют органической, а если заболевания сердца нет — неорганической. Неорганические аритмии принято также называть функциональными.
Органические аритмии
К органическим аритмиям относятся:
Функциональные аритмии
Это также достаточно большая группа, включающая:
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
Разновидности аритмий
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение пульса), поэтому виды аритмий можно представить следующим образом:
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.
Причиной МА могут быть:
Частота встречаемости трепетания предсердий (ТП) в 20-30 раз ниже, чем МА. Для него также характерны сокращения отдельных волокон, но меньшая частота предсердных волн (280-300 в минуту). На ЭКГ предсердные волны имеют большую амплитуду, чем при МА.
Интересно, что на одной ЭКГ можно видеть переход мерцания в трепетание и наоборот.
Причины возникновения трепетания предсердий аналогичны причинам формирования мерцания.
Симптомы мерцания и трепетания часто отсутствуют вообще, но иногда отмечаются некоторые клинические проявления, вызванные беспорядочной деятельностью сердца или симптомы основного заболевания, В общем, яркой клинической картины такая патология не дает.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Брадикардия. Реальная опасность?
Описаны причины развития различных форм брадикардий, особое внимание уделено синдрому слабости синусового узла (СССУ). Приведены клинические проявления cиндрома слабости синусового узла, подходы к терапии, включая имплантацию электрокардиостимулятора.
The article deals with description of development of different forms of bradycarias with special attention paid to sick sinus syndrome (SSS). Clinical manifestations of SSS are described, therapy methods including implanting of electric cardiostimulator.
Брадикардия — это замедление частоты сердечных сокращений (ЧСС) вследствие снижения функции синусового узла. При брадикардиях страдают клетки водителя ритма первого порядка — синусового узла.
Причинами брадикардии могут являться дисбаланс при повышении активности парасимпатической вегетативной нервной системы и органические необратимые поражения сердца.
Пейсмекерные клетки синусового узла вырабатывают 60–80 импульсов в минуту. Нижней границей нормальной частоты синусового ритма принято считать 60 в минуту. Почти у 25% здоровых молодых мужчин ЧСС в покое колеблется от 50 до 60 в минуту. Снижение ЧСС до значений менее 15% служит еще одним критерием брадикардии.
Брадикардии разделяют по клинико-патогенетическому принципу.
Нейрогенная (вагусная) форма представлена разнообразными вариантами и сопровождает: неврозы с ваготонией, вагоинсулярные кризы, повышение внутричерепного давления, субарахноидальное кровотечение, лабиринтит, язвенную болезнь, скользящую пищеводно-диафрагмальную грыжу, почечные, печеночные, кишечные колики, острый диффузный гломерулонефрит, острый период нижнего инфаркта миокарда (рефлекс Бецольда–Яриша), реконвалесценцию после тяжелых инфекционных заболеваний.
Вагусная брадикардия нередко сочетается с выраженной синусовой аритмией.
Эндокринная брадикардия чаще всего связана со снижением функции щитовидной железы и коры надпочечников.
Токсическая (эндогенная или экзогенная) брадикардия сопутствует выраженным состояниям интоксикации (уремия, печеночная недостаточность). К данной группе относится брадикардия на фоне выраженной гиперкалиемии или гиперкальциемии.
Лекарственная брадикардия встречается при применении бета-адреноблокаторов, недигидропиридиновых антагонистов кальция (верапамил, дилтиазем), антигипертензивных средств центрального действия (клонидин, моксонидин), антиаритмических (амиодарон), сердечных гликозидов, опиатов.
Особые сложности возникают при оценке брадикардии у спортсменов. У тренированных спортсменов (бегунов, пловцов, лыжников) пульс в покое может замедляться до 30–35 в минуту. Брадикардия спортсменов отражает оптимальный уровень нейровегетативной регуляции сердца вне периода нагрузки, относительное снижение симпатического тонуса при повышении тонуса блуждающего нерва. Выявление брадикардии у людей, занимающихся спортом, требует исключения органической патологии сердца.
Конституционально-семейная брадикардия наследуется по аутосомно-доминантному типу. Отличается устойчивостью вегетативного дисбаланса с преобладанием тонуса блуждающего нерва.
Миогенная (органическая) форма брадикардии связана с кардиологическими заболеваниями, такими как гипертрофическая кардиомиопатия, первичная легочная гипертензия [1]. Брадикардия может послужить первым проявлением такого жизнеугрожающего заболевания, как синдром слабости синусового узла (СССУ, дисфункция синусового узла).
В основе СССУ лежат дегенеративные изменения, развитие которых зависит от генетической предрасположенности, нейровегетативных изменений, чувствительности к различным повреждающим факторам.
В большинстве случаев синусовая брадикардия и СССУ отражают разную степень выраженности нарушений пейсмекерной активности и являются различными стадиями единого патологического процесса. Брадикардия при СССУ может выявиться случайно или при обследовании по поводу обмороков. При отсутствии лечения заболевание прогрессирует, нарушения функции синусового узла нарастают.
СССУ — это клинико-электрокардиографический синдром, отражающий структурные повреждения синоатриального узла как водителя ритма сердца первого порядка, обеспечивающего регулярное проведение автоматических импульсов к предсердиям. К СССУ относятся:
СССУ подразделяют на первичный или вторичный.
К первичному СССУ относится дисфункция, вызванная органическими поражениями синоаурикулярной зоны при: ишемической болезни сердца, гипертонической болезни, гипертрофической кардиомиопатии, пороках сердца, миокардитах, гипотиреозе, дистрофии костно-мышечного аппарата, амилоидозе, саркоидозе и др.
Вторичный СССУ возникает при воздействии на синусный узел внешних факторов: гиперкалиемии, гиперкальциемии, лечении β-блокаторами, амиодароном, верапамилом, дигоксином и др.
Среди причин развития брадикардии выделяют вегетативную дисфункцию синусового узла (ВДСУ), наблюдающуюся при гиперактивации блуждающего нерва [2]. Критерии диагностики СССУ и ВДСУ представлены в табл.
Клиническая манифестация СССУ может быть различной. На ранних стадиях течение заболевания может быть бессимптомным даже при наличии пауз более 4 с.
Пациенты с маловыраженной симптоматикой могут жаловаться на чувство усталости, раздражительность, эмоциональную лабильность и забывчивость. По мере прогрессирования заболевания и дальнейшего нарушения кровообращения церебральная симптоматика становится более выраженной (появление или усиление головокружений, мгновенные провалы в памяти, парезы, «проглатывание» слов, бессонница, снижение памяти).
При прогрессировании заболевания отмечаются симптомы, связанные с брадикардией. К наиболее частым жалобам относят ощущение головокружения, резкой слабости, вплоть до обморочных состояний (синдром Морганьи–Адамса–Стокса). Обмороки кардиальной природы характеризуются отсутствием ауры, судорог.
По особенностям клинического проявления выделяют следующие формы СССУ:
1. Латентная форма — отсутствие клинических и ЭКГ-проявлений.
Дисфункция синусового узла определяется при электрофизиологическом исследовании. Ограничений трудоспособности нет. Имплантация электрокардиостимулятора (ЭКС) не показана.
2. Компенсированная форма: слабо выраженные клинические проявления, жалобы на головокружение и слабость, есть изменения на ЭКГ:
а) брадисистолический вариант, имплантация ЭКС не показана;
б) бради/тахисистолический вариант, имплантация ЭКС показана в случаях декомпенсации СССУ под влиянием противоаритмической терапии.
3. Декомпенсированная форма:
а) брадисистолический вариант — определяется стойко выраженная синусовая брадикардия, проявляющаяся нарушением церебрального кровотока (головокружением, обморочными состояниями, преходящими парезами), сердечной недостаточностью. Значительное ограничение трудоспособности. Показаниями к имплантации служат асистолия и ВВФСУ более 3000 мс;
б) бради/тахисистолический вариант — к симптомам брадисистолического варианта декомпенсированной формы добавляются пароксизмальные тахиаритмии (суправентрикулярная тахикардия, фибрилляция предсердий). Пациенты полностью нетрудоспособны. Показания к имплантации ЭКС те же [3, 4].
В начале терапии СССУ отменяют все препараты, которые могут действовать на функцию синусового узла. В дальнейшем возможно применение метаболической терапии с недоказанной эффективностью, назначаемой длительно в течение 3–6 мес непрерывными последовательными курсами:
При прогрессировании нарушений синусового узла может потребоваться установка ЭКС, улучшающего качество жизни, но не увеличивающего ее продолжительность, которая определяется характером и выраженностью сопутствующего органического заболевания сердца [5].
Абсолютные показания к имплантации электрокардиостимулятора:
Синусовый узел является сложно организованной многофункциональной системой. Синусовая брадикардия может служить первым симптомом прогрессирующего дегенеративного процесса в сердечной мышце. Своевременное обследование позволяет выявлять пациентов из группы риска по развитию прогрессирующих нарушений функции синусового узла для своевременной установки ЭКС.
Литература
ГБОУ ВПО ОмГМА МЗ РФ, Омск





_575.gif)