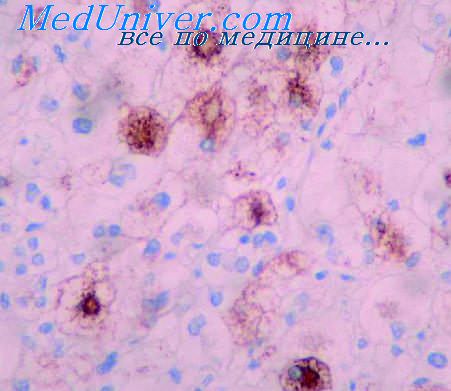
Лечебный патоморфоз что это значит
Лечебный патоморфоз что это значит
Вопрос о структуре самого лечебного патоморфоза болезни продолжает оставаться дискуссионным. Как известно, этиология н патогенез подавляющего большинства опухолевых болезней точно не установлены, а потому эти элементы не могут служить достоверными показателями патоморфоза. Наиболее значимыми являются изменения клинических и морфологических проявлений болезни.
Именно эти изменения входят в число существенных признаков, раскрывающих содержание понятия. В разряд патоморфоза следует отнести изменчивость н другие элементы болезни, в частности, ее осложнения, неходы н непосредственные причины смерти.
Часто возникает вопрос о том, все ли изменения болезни и опухоли можно отнести к патоморфозу. Отвечая на этот вопрос, следует заметить, что к патоморфозу могут быть отнесены лишь типовые и стойкие изменения болезни (опухоли) Я. Л. Раппопорт (1962) подчеркивал, что нозоморфоз — это не эксцесс, выходящий за рамки клинико-анатомических вариаций, свойственных данной опухоли. Нозоморфоз представляет собой типичное для данной опухоли (либо для данного метода лечения) явление.
Следует при этом, однако, помнить, что «типичное», «стандартное» для опухоли весьма относительно, как относительна и сама клиническая и морфологическая характеристика патоморфоза. Вместе с тем патоморфоз — это не беспорядоч ное н хаотичное изменение. Изучение проявлений и механизмов патоморфоза позволяет выделить его общую и главную черту — перестройку закономерностей происхождения и развития болезни (родовое понятие) на уровне вида, популяции и индивидуума (видовое отличие).
Иными словами, в понятие «патоморфоз» входят типичные явления, повторяющиеся существенные отношения, отражающие определенные и во многом пока еще не установленные закономерности возникновения, развития и проявления опухолевого процесса.
Следует отметить, что по мере усовершенствования лучевых методов лечения и увеличения числа лекарственных средств с усилением их лечебных свойств при химиотерапии возрос не только лечебный потенциал врача-онколога, но также возросло и количество повреждений различных органов и тканей. Ятрогенные патологические процессы не только изменяют клинико-анатомические проявления опухолевой болезни, но и могут быть непосредственной причиной смерти. Однако разнообразные неблагоприятные реакции на медикаментозные средства, а также осложнения, вызванные хирургическими и терапевтическими вмешательствами, в проявление патоморфоза включать не следует.
Установление патоморфоза опухолевых болезней представляет интерес с точки зрения практики и теории медицины. Данные о патоморфозе опухолей используют на практике для сравнения разных методов лечения, для оценки эфектквкости проводимого (или уже законченного) лечения для объективного обоснования прогноза и его критериев, для оптимизации сроков диспансерного наблюдения и экспертизы трудоспособности, а также для других целей. Наблюдения патоморфоза в клинике одновременно являются основой для теоретических разработок в различных областях онкологии, патологии, радиобиологии и т. д.
Сюда можно отнести разработку принципов лечения злокачественных новообразований, изучение сущности биологического действия ионизирующих излучений, взаимоотношения опухоли и организма в условиях лечения, восстановления повреждений нуклеиновых кислот и клеточных органелл и т. д.
В качестве примера важности изучения лечебного патоморфоза опухолей достаточно привести данные ВОЗ (Женева, 1982) из доклада «Оптимизация лучевой терапии». Различия в характере используемых методов противораковой терапии свидетельствуют о том, что даже в развитых странах еще не удалось добиться повсеместной оптимизации ее программ. Около одной трети всех больных раком нуждаются в лучевой терапии либо отдельно, либо в сочетании с хирургическим лечением, тогда как потребность в хирургическом лечении отдельно или в сочетании с другими методами выявляется в половине случаев заболевания раком.
Менее одной десятой всех больных раком подвергаются химиотерапии, гормонотерапии и другим видам лечения, а около четверти всех больных либо не получают специфического лечения, либо находятся на слишком поздних стадиях заболевания для применения соответствующих методов лечения. Следовательно, знание особенностей патоморфоза болезни и патоморфоза опухоли необходимо для оптимизации лечения. Решение этой проблемы требует решения многих частных вопросов, например, определяет ли гистологическое строение опухоли ее чувствительность к лечебному фактору (излучению, хнмиопрепарату, гормону и т. д.). В широком плане вопрос должен решаться в рамках проблемы взаимоотношения общего и частного с тем, чтобы не уклониться в морфологизм, функционализм и другие крайности.
В зависимости от клинической ситуации и цели исследования для выявления и оценки патоморфоза можно использовать любые доступные методы и подходы клинические, морфологические, радиологические, рентгено логические, биохимические и др. Неуклонно возрастает роль цитологических исследований в оценке патоморфоза. Каждый метод используемся либо самостоятельно, либо в комплексе. Объектом морфологического исследования может быть биопсийныи, операционный и секционный материал. Морфологическое исследование леченых опухолей не отличается от общих правил обработки онкологического материала.
Следует лишь подчеркнуть 3 момента. Во-первых, на всех этапах исследования должно руководствоваться клинико-анатомическнм принципом, который подразумевает тесный контакт патологоанатома и клинициста на практике и в познании. Приступая к исследованию материала, патологоанатом должен располагать необходимыми клиническими сведениями о больном, о цели и об особенностях проведенного лечения (метод лечения, доза облучения или химиопрепарата, вид и сроки оперативного лечения и т. п. ). Без данных о характере лечения производить оценку патоморфоза не рекомендуется ввиду возможных ошибок и дискредитации морфологического метода и самого исследования.
Во-вторых, максимального внимания заслуживают те случаи, в которых после лечения визуально опухоли не находят. При предоперационной лучевой и/или химиотерапии с видимым исчезновением опухоли операционный материал приходится исследовать иногда повторно с обработкой большого числа биоптатов. Снять диагноз «рака» почти всегда бывает труднее, чем его установить. В-третьих, при оценке патоморфоза обязателен сравнительный метод. Сравнение может быть либо на уровне конкретного больного (повторные пункции опухоли и биопсии в процессе лечения, сравнение биопсийного и операционного материала и т.д.), либо на уровне группы больных одной нозологической формой (сравнение типичных проявлений болезни).
— Вернуться в оглавление раздела «гистология»
Стадирование рака
Правильное и эффективное лечение рака напрямую зависит не только от определения его типа, но и от сведений о размере опухоли и степени ее распространения.
Для систематизации такой информации во всем мире принято использовать международную классификацию стадий злокачественных новообразований TNM.
Классификация TNM основана на трех факторах: размер первичной опухоли (T — tumor), вовлеченность регионарных лимфатических узлов (N — nodes) и наличие отдаленных метастазов (M — metastasis). Для каждого вида рака существует своя градация, это определяет подход к лечению, а также прогноз.
Например, для рака молочной железы показатель T определяет диаметр первичной опухоли и ее взаимодействие с окружающими тканями. Опухоль с показателями Т1-Т3, ограниченная молочной железой, определяется размером, а T4, независимо от размера, предполагает распространение опухоли на кожу или грудную стенку. В то же время, для меланомы показатель Т определяется только глубиной прорастания опухоли (инвазия до 1 мм — Т1, а более 4 мм — Т4).
Показатель N для разных опухолей тоже разный, включая количество лимфатических узлов, их размеры, выход за предел капсулы лимфатического узла и т. д. N описывает только регионарные лимфатические узлы, которые отличны для каждой конкретной опухоли. Например, для рака печени лимфатические узлы вдоль ворот печени являются регионарными — ближайшими лимфатическими узлами, собирающими лимфу от области опухоли. Но, в то же время, расположенные рядом мезентериальные или забрюшинные лимфатические узлы, уже не являются регионарными для данной опухоли, а значит, определяются как отдаленные метастазы (М).
Ранее для каждого типа рака стадия определялась взаимоотношением этих трех параметров, но со временем, по мере изучения биологии рака и механизмов развития опухолей, параметров становилось все больше. Сейчас во всем мире используют классификации 8-го пересмотра, которые каждые 5-7 лет выпускают две организации: The Union for International Cancer Control (UICC) и The American Joint Committee on Cancer (AJCC).
Сегодня стадия может быть клинической (с), когда перед операцией мы определяем ее по данным диагностических исследований. Например, при раннем раке молочной железы стадия может выглядеть так — cT2N0M0. А после операции, когда весь материал был подвергнут полноценному гистологическому исследованию, выставляется патоморфологический диагноз (р), и этот же случай может быть рестадирован в pT2pN2а (5/12) M0. Это означает, что клинически неопределяемые метастазы в подмышечных лимфатических узлах были выявлены в 5 из 12 удаленных и исследованных лимфатических узлах.
Существуют и другие нюансы, возьмем, к примеру, стадирование после проведенной неоадьювантной (предоперационной) химиотерапии (префикс yp), когда у женщины с местнораспространенным раком молочной железы сT3N1M0 лечение начали с химиотерапии, а после провели операцию и увидели, что все опухолевые клетки погибли от химиотерапевтического лечения. Это означает, что у данной женщины полный лечебный патоморфоз, а стадироваться эта ситуация будет так — ypT0ypN0, CR.
Помимо TNM, используются также следующие символы:
Стадия может зависеть даже от того, определяется ли в опухолевой ткани вирус папилломы человека (p16), как это происходит в случае с раком ротоглотки.
Не все параметры используются для каждой опухоли, но процесс стадирования становится все сложнее. Этим мы обязаны прогрессу в лечении и большим данным, диктующим необходимость все более разных подходов для разных стадий.
Стадия также определяет прогноз, хотя и здесь подходы сегодня пересматриваются. Благодаря иммунотерапии, многие (ранее «безнадежные») пациенты с самыми последними стадиями онкологического заболевания получают возможность полностью избавиться от него на долгие годы. В то время, как пациенты с третьей стадией других болезней или даже того же вида рака, не отвечающего на иммунотерапию, неуклонно прогрессируют и умирают.
Пример: 2 пациента с идентичным распространением одного и того же вида рака толстой кишки, но у одного из них есть высокий уровень микросателлитной нестабильности — фактора ответа на иммунотерапию, а у другого нет.
Онкология, как и многие другие разделы медицины, сегодня обращена в сторону персонализации. И недалек тот день, когда стадирование будет осуществляться по иному принципу — не по степени анатомического распространения, а исходя из биологических особенностей конкретного заболевания.
Материалы конгрессов и конференций
III РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
НЕОАДЪЮВАНТНОЕ ЛЕЧЕНИЕ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ.
Э.К. Возный, Н.Ю. Добровольская, С.Н. Гуров, С.А. Большакова.
Научно-исследовательский центр рентгенорадиологии МЗ РФ, Москва
Более 100 лет тому назад родилась концепция радикализма в лечении опухолевых заболеваний. Впервые об этом упоминает William Holsted, когда описывает метод удаления молочной железы, впоследствии названный его именем. Он считал, что рак молочной железы является локо-региональным заболеванием, поэтому радикальное хирургическое вмешательство может способствовать удалению всех опухолевых клеток и «излечению» больного.
На протяжении всего ХХ века с помощью открытий в области физики, химии, биологии и других фундаментальных наук, мы все больше проникаем в механизмы функционирования опухолевых клеток, их распространения в организме, выявления факторов, влияющих на эти процессы.
При изучении процессов метастазирования было показано, что отдаленные микрометастазы могут присутствовать у 30%-90% пациентов с первичным раком молочной железы (РМЖ), даже на ранних его стадиях.
Все эти открытия способствовали развитию системных методов воздействия на злокачественный процесс с целью элиминации отдаленных опухолевых отсевов и, таким образом, достижения максимального радикализма в лечении. Полученные позитивные результаты позволили рекомендовать химиотерапию как дополнительное лечение после радикальных операций, для профилактики развития отдаленных метастазов и местных рецидивов.
Этому способствовали результаты преклинических исследований доктора B. Fisher и его коллег, которые показали, что удаление первичного очага повышает скорость роста метастазов. Как оказалось это происходит за счет стимуляции влияния сывороточного фактора роста на опухолевые клетки. В это же время в опытах in vivo было продемонстрировано, что введение циклофосфана или тамоксифена предотвращает это воздействие, и чем раньше начата адъювантная терапия, тем лучше результаты лечения.
Совсем недавно вошла в практику неоадъювантная (первичная, индукционная) химиотерапия. Первоначально ее применение ограничивалось местно-распространенными неоперабельными формами РМЖ, но по мере накопления и анализа клинических данных она стала использоваться и при операбельных формах заболевания.
При проведении неоадъювантной химиотерапии мы имеем возможность in vivo оценить ее эффективность и, соответственно, при отсутствии ответа опухоли на проводимую терапию применить альтернативные схемы. Первичная опухоль является неспецифическим индикатором ответа микрометастазов на проведение предоперационного лечения. В некоторых работах получены данные о корреляции ответа первичной опухоли, отдаленных микрометастазов и выживаемости больных.
В данной ситуации мы можем термин адъювантная заменить на «слепая» терапия, так как все видимые проявления заболевания уже убраны и у нас отсутствует возможность оценивать эффективность лечения и, соответственно, изменять его, при необходимости.
Конечно же, исследователей интересуют и факторы прогноза при проведении предоперационной терапии, чтобы основываясь на них строить дальнейшую стратегию лечения.
Нам кажется, что здесь важно упомянуть о значении патоморфоза опухоли. В определенной степени он связан с уровнем объективного ответа и, следовательно, является одним из слагаемых, влияющих на выживаемость пациентов. Степень патоморфоза можно считать индикатором ответа опухоли на лечение, что также помогает врачам в выборе дальнейшей тактики лечения. Так, например, при 0-I степени патоморфоза опухоли, возможно, следует применить какие-то альтернативные схемы химиотерапии при проведении адъювантного лечения.
Работа по оценке значения неоадъювантного лечения проведена в нашем институте. До сих пор еще остается спорным вопрос о количестве курсов предоперационной химиотерапии. Для нас было важным выяснить, какое количество курсов необходимо провести, чтобы получить наибольший эффект и выяснить как влияют полученные результаты на эффективность лекарственной терапии, какова взаимосвязь объективного эффекта и степени лекарственного патоморфоза. В исследование включена группа в количестве 89 человек, получавших неоадъювантную химиотерапию по схеме CAF. Максимальное число курсов было 6, но так как количество больных с каждым разом уменьшалось, то мы оценили только 4 курса. В таблице 1 представлены результаты неоадъювантной химиотерапии в зависимости от количества курсов.
Таблица 1.
Влияние количества курсов неоадъювантной химиотерапии на эффективность лечения.
| Количество курсов | 2 | 3 | 4 |
| Число больных | 89 | 47 | 29 |
| Общий эффект (ПР+ЧР) | 47 (52,8%) | 29 (32,5%) | 14 (15,7%) |
| Полная регрессия | 17 (19,1%) | 9 (10,1%) | 6(6,7%) |
| Частичная регрессия | 30(33,7%) | 20 (22,4%) | 8 (8,9%) |
| Стабилизация | 41(46,0%) | 18 (20,2%) | 15 (16,8%) |
| Прогрессирование | 1 (1,1%) | — | — |
В таблице 2 представлены данные влияния количества проведенных курсов неоадъювантной химиотерапии на общую и безрецидивную выживаемость.
Таблица 2.
Влияние количества курсов на общую и безрецидивную выживаемость.
| Количество курсов | 2 | 3 | 4 |
| Число больных | 89 | 47 | 29 |
| Общая выживаемость: | |||
|---|---|---|---|
| 3 года | 88,6 +/- 8,5% | 89,0 +/- 6,5% | 90,0 +/- 1,7% |
| 5 лет | 51,1 +/- 9,9% | 54,0 +\- 7,3% | 57,7 +/- 7,3% |
| 10 лет | 33,0 +/- 13,0% | 39,6 +/- 9,8% | 37,5 +/- 11,3% |
| Безрецидивная выживаемость | |||
| 3 года | 87,6 +/- 6,2% | 88,0 +/- 6,5% | 90,0 +/- 2,7% |
| 5 лет | 44,2 +/- 6,7% | 45,0 +/- 7,3% | 46,7 +/- 7,3% |
| 10 лет | 25,0 +/- 11,8% | 29,6 +/- 9,8% | 28,5 +/- 1,3% |
При сравнении безрецидивной выживаемости можно также констатировать зависимость ее продолжительности от количества проведенных курсов лекарственной терапии, здесь также получены статистически достоверные результаты (р=0,032).
Из всего вышесказанного можно сделать вывод, что увеличение количества курсов неоадъювантной химиотерапии в группе больных с нарастанием объективного эффекта лечения и, соответственно, степени лекарственного патоморфоза способствует увеличению общей и безрецидивной выживаемости.
Переходя от факторов прогноза к причинам, побудившим ученых начать рандомизированные исследования по изучению роли индукционной химио и гормональной терапии, следует отметить, что в работах на животных, перед хирургическим вмешательством проводилась системная терапия цитостатиками и тамоксифеном. Результатом данной работы стало увеличение общей выживаемости. Предположили, что удлинение продолжительности жизни явилось следствием уменьшения опухолевой диссеминации во время операции. Успех более раннего проведения системной терапии согласуется с гипотезой Goldie-Goldman, которая обосновывает необходимость более раннего воздействия на метастазы, учитывая возможность образования химиорезистентных мутантных клеток.
Интерес представляют данные одного из основополагающих исследований В-18, проведенное по эгидой NSABP (National Surgical Adjuvant Breast and Bowel Project), целью которого было сравнить безрецидивный промежуток и выживаемость в группах с неоадъювантной и адъювантной химиотерапией. Также перед учеными стояла задача определить насколько уменьшение размеров первичной опухоли или пальпируемых лимфатических узлов коррелирует с удлинением безрецидивной и общей выживаемости, а также насколько такой подход к лечению способствует увеличению уровня консервативных хирургических вмешательств.
Оценивая результаты этого исследования можно сказать, что наиболее важными факторами, влияющими на выбор тактики хирургического вмешательства является размер опухоли и статус лимфатических узлов. Чаще всего такой объем операции предполагалось выполнить пациенткам без поражения лимфатических узлов, возраст в данной ситуации не играл роли.
Конечно же, многих интересует вопрос об уровне местных рецидивов. За время наблюдения процент локо-региональных рецидивов составил 5,8% в послеоперационной группе и 7,9% в предоперационной группе. При этом полученные различия недостоверны.
Во Франции, была проведена работа, где в одной группе на первом этапе лечения проводилась химиотерапия и лучевая терапия с последующей туморэктомией (она выполнена 47 пациенткам с остаточной опухолью
Лечебный патоморфоз что это значит
Понятие «патоморфоз» опухолевых болезней в настоящее время широко используется в различных областях медицинской науки и практики. О патоморфозе говорят многие специалисты. Такое повышенное внимание к пато морфозу связано в первую очередь с успехами диагностики и лечения опухолевых заболеваний. Изменение опухолевой болезни как целого явления и опухоли как местного ее проявления под влиянием лечебных методов, которые постоянно совершенствуются, подтверждено разными исследованиями и в различных формах. Это изменение уже давно установлено эмпирически в практике клинической онкологии по мере разработки и внедрения новых методов лечения.
Особенно оно заметно в последние годы в связи с использованием большого числа мощных химиопрепаратов и комбинированных методов лечения.
Понятие «патоморфоз» появилось в научной литературе в связи с изменчивостью болезней. В настоящее время этот термин используется в широком и в узком значениях.
В широком плане патоморфоз представляет собой изменение структуры заболеваемости и летальности. Этот вид патоморфоза обозначен В В Серовым (1979) как «общий нозоморфоз». Частной его разновидностью является онкоморфоз — изменение обшей панорамы онкологической заболеваемости и летальности, которую рассматривают с точки зрения социальных, экологических, лечебно-профилактических, географических и других факторов. Изучение эпидемиологии опухолей выявило закономерности развития предопухолевых болезней и отдельных нозологических форм злокачественных новообразований в различных регионах земного шара в отдельные исторические периоды.
Онкоморфоз, например, выражается в росте контингента больных злокачественными новообразованиями в нашей стране за период с 1970 по 1980 г, в увеличении числа лиц, живущих 5 и более лет после установления диагноза злокачественной опухоли. Имеются изменения в структуре заболеваемости, в частности снижение уровня заболеваемости населения раком нитевода, желудка и шейки матки, но увеличение числа выявленных онкологических больных раком легкого и бронхов, молочной железы, прямой кишки. В основе изучения этого вида патоморфоза лежит эпидемиология опухолей и статистический метод.
Методологической основой исследований онкоморфоза является положение о диалектическом единстве и взаимодействии социальных и биологических факторов в жизни человека. Медицинский аспект проблемы прежде всего связан с вопросами профилактики и организации онкологической помощи населению, включая диагностику и лечение болезни.
В энциклопедическом словаре медицинских терминов указано, что различают «патоморфоз» (стойкое изменение клинических и морфологических проявлений болезни под влиянием каких-либо факторов окружающей среды) и «патоморфоз, терапевтически обусловленный» (изменение клинических и морфологических проявлений болезни, обусловленное преимущественно интенсивным применением лекарственных средств, в том числе антибиотиков, гормональных средств). Еще раньше различали истинное и ложное изменение болезни. К истинному изменению относили спонтанную (естественную) и искусственную (терапевтически обусловленную) изменчивость болезни. В качестве причин спонтанного патоморфоза называли изменения внешних причин болезни, переменв среде обитания и изменения внутренних причин, в частности конституции человека. Причину ложной изменчивости усматривали в накоплении знаний о ранее известных болезнях и смене представлений.
Термин «патоморфоз» часто используется для обозначения изменения не только болезни как целого, т. е. в смысле нозоморфоза, но и для характеристики изменчивости ее отдельных элементов, чаше всего клинических и морфологических проявлений заболевания. Отсюда возникли клинический и морфологический патоморфоз 6 онкологии нередко под патоморфозом понимают изменения только опухоли, обусловленные теми или иными лечебными процедурами. Поскольку вопрос о соотношении общего и местного в опухолевом росте не решен и продолжает оставаться дискуссионным, то употребление термина «лечебный патоморфоз опухоли» по отношению к изменению местного проявления болезни правомерен.
Вместе с тем определения типа «клинический патоморфоз» или «морфологический патоморфоз» суживают границы понятия, а потому их употребление нежелательно. Морфологические заключения типа «раковые клетки с выраженным лечебным патоморфозом» неприемлемы вообще, поскольку сводят сущность процесса только к клеточному уровню. В этих случаях следует указывать на характер обнаруженных изменений раковые клетки с выраженными повреждениями (дистрофия, некроз), резким полиморфозмом, в виде гигантских клеток и т. д. Хотя изменения паренхимы опухоли при лечении являются н показате лем патоморфоза» и одновременно ведущим звеном процесса, но ими он не исчерпывается. Сводить патоморфоз опухоли только к местным изменениям ошибочно.