Лечение цистита монуралом и чем еще
Монурал гранулы : инструкция по применению
Состав
Описание
Гранулированный порошок белого цвета с характерным запахом мандаринового ароматизатора.
Фармакотерапевтическая группа
Противомикробный препарат для системного применения. Антибактериальный препарат для системного применения. Другие антибактериальные препараты. Фосфомицин. Код ATX: J01XX01.
Монурал обладает бактерицидным действием. Механизм действия связан с подавлением первого этапа синтеза клеточной стенки бактерий. Являясь структурным аналогом фосфоэнола пирувата, вступает в конкурентное взаимодействие с ферментом N-ацетил-глюкозамино-3-о-энолпирувил-трансферазой, в результате чего происходит специфическое, избирательное и необратимое ингибирование этого фермента, что обеспечивает отсутствие перекрестной резистентности с другими классами антибиотиков. Антибактериальный спектр действия фосфомицина трометамола in vitro включает большинство грамположительных (Staphylococcus aureus, Staphylococcus saprophyticus, Enterococcus faecalis) и грамотрицательных (E. coli, Citrobacter spp., Enterobacter spp., Klebsiella pneumoniae, Proteus mirabilis) бактерий. In vitro фосфомицина трометамол снижает адгезию ряда бактерий на эпителии мочевого пузыря.
Всасывание: Монурал быстро всасывается из желудочно-кишечного тракта при пероральном приеме.
Распределение: Монурал не связывается с белками плазмы, не метаболизируется, преимущественно накапливается в моче.
У пациентов с умеренным снижением почечной функции (клиренс креатинина
Показания к применению
острые, неосложненные инфекции мочевыводящих путей,
профилактика инфекций мочевыводящих путей при проведении хирургических или диагностических процедур на нижних отделах мочевыводящих путей.
Способ применения и дозировка
Гранулы растворяют в стакане воды и принимают сразу же после приготовления. Монурал применяют один раз в сутки внутрь натощак за 2 часа до или после еды, предпочтительно перед сном, предварительно опорожнив мочевой пузырь. Взрослым назначают по 1 пакету (3 г) 1 раз в день.
С целью профилактики инфицирования мочевыводящих путей при проведении хирургических или диагностических процедур на нижних отделах мочевыводящих путей Монурал принимают дважды в дозах, указанных выше: за 3 часа до вмешательства и через 24 часа после вмешательства.
Детям с массой тела менее 50 кг не назначают Монурал 3 г из-за его высокой дозировки.
При почечной недостаточности уменьшают дозу и удлиняют интервалы между введениями.
Побочное действие
Наиболее часто после применения однократной дозы фосфомицина трометамола сообщается о неблагоприятной реакции со стороны желудочно-кишечного тракта, главным образом диарее.
Нежелательные эффекты оценивали с учетом следующей частоты: очень часто (> 1/10); часто (> 1/100 до 1/1000 до 1/10000 до
Противопоказания
Гиперчувствительность к действующему веществу или к любому из вспомогательных веществ.
Почечная недостаточность с показателем клиренса креатинина
Передозировка
Симптомы: проявление следующие побочных эффектов: вестибулярная дисфункция, нарушение слуха, металлический привкус и общее изменение вкусовых ощущений.
Лечение: симптоматическая и поддерживающая терапия, обильное питье для увеличения диуреза.
Меры предосторожности
Поскольку опыт применения препарата Монурал 3 г у детей ограничен из-за его высокой дозировки, не подходящей для применения у детей с массой тела менее 50 кг, Монурал 3 г не должен использоваться в этой весовой группе.
Возникновение тяжелой и упорной диареи во время или после антибиотикотерапии может быть симптомом антибиотик-ассоциированного колита. Наиболее серьезной формой антибиотик-ассоциированного колита является псевдомембранозный колит, лечение которого должно быть начато незамедлительно. В некоторых случаях требуется назначение адекватной терапии. Применение противоперистальтических препаратов является противопоказанием при этой клинической картине.
Монурал содержит сахарозу. Пациенты с наследственной непереносимость фруктозы, глюкозо-галактозной мальабсорбцией или сахарозо-изомальтазной недостаточностью не должны применять это лекарственное средство.
Беременность и лактация
Данные ограниченного числа исследованных беременностей не показывают нежелательных воздействий на беременность, плод или на здоровье новорожденного.
Опыт эпидемиологических исследований отсутствует.
Исследования на животных не показали прямого или косвенного вредного воздействия на беременность, эмбриональное и/или постнатальное развитие.
При беременности препарат назначают только тогда, когда потенциальная польза для матери превышает потенциальный риск для плода.
Монурал выделяется с грудным молоком, при необходимости назначения препарата в период лактации следует прекратить грудное вскармливание на время лечения.
Влияние на способность управлять транспортными средствами и механизмами
В период лечения препаратом необходимо соблюдать осторожность при управлении транспортными средствами и другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций, т.к. препарат может вызвать головокружение.
Взаимодействие с другими лекарственными средствами
Одновременное применение метоклопрамида, антацидов или солей кальция вызывает значительное снижение терапевтически эффективной концентрации фосфомицина в плазме и моче. Эти препараты должны применяться с интервалом во времени (около 2-3 часов). Другие лекарства, повышающие желудочно-кишечную моторику, могут вызвать аналогичные эффекты.
При приеме Монурала во время еды уровень концентрации фосфомицина в плазме и в моче уменьшается.
Условия хранения
Хранить при температуре не выше 30 °C.
Хранить в местах, недоступных для детей.
Не использовать по истечении срока годности, указанного на упаковке.
Неантибактериальная терапия и профилактика острого и рецидивирующего цистита: существующие варианты и перспективы
С.С. Красняк
Инфекции мочевыводящих путей были впервые задокументирована в Египте в 1550 г. до н.э. и до сих пор рецидивирующая инфекция мочевыводящих путей (рИМП) у взрослых женщин является одной из наиболее распространенных бактериальных инфекций на планете [1]. Бактерии из влагалища или фекалий заселяют периуретральную область, затем мочевой пузырь, вызывая симптомы цистита. Риск инфицирования мочевыводящих путей (ИМП) в течение жизни у взрослых женщин составляет около 40%, а заболеваемость достигает пика на третьем и девятом десятилетиях. Ежегодная заболеваемость однократным эпизодом ИМП составляет 3%, причем до 44% из этих женщин переносят рецидив в течение 1 года [2,3].
Хотя рецидивирующие ИМП, как правило, не угрожают жизни, высокая заболеваемость значительно увеличивает расходы на медицинское обслуживание и оказывает негативное влияние на качество жизни пациентов [4].
МАТЕРИАЛЫ И МЕТОДЫ
Текущая обзорная статья была нацелена на описание перспективных терапевтических стратегий для лечения и профилактики ИМП. С этой целью были исследованы различные базы данных, в том числе Google Scholar, база данных Cochrane, PubMed и т. д. Поиск проводился по ключевым словам «профилактика», «рецидивирующие инфекции мочевых путей», «D-манноза», «проантоцианидины», «арбутин». Было проанализировано более 50 наиболее интересных и значимых статей.
РЕЗУЛЬТАТЫ
Этиология и патогенез
Основным возбудителем неосложненных инфекций мочевыводящих путей (НИМП) является уропатогенная E. coli, выявляемая у 65-90% пациентов. Реже возбудителями ИМП могут быть S. saprophyticus, P. mirabilis, Enterococcus spp., Klebsiella spp. и другие представители семейства Enterobacteriaceae.
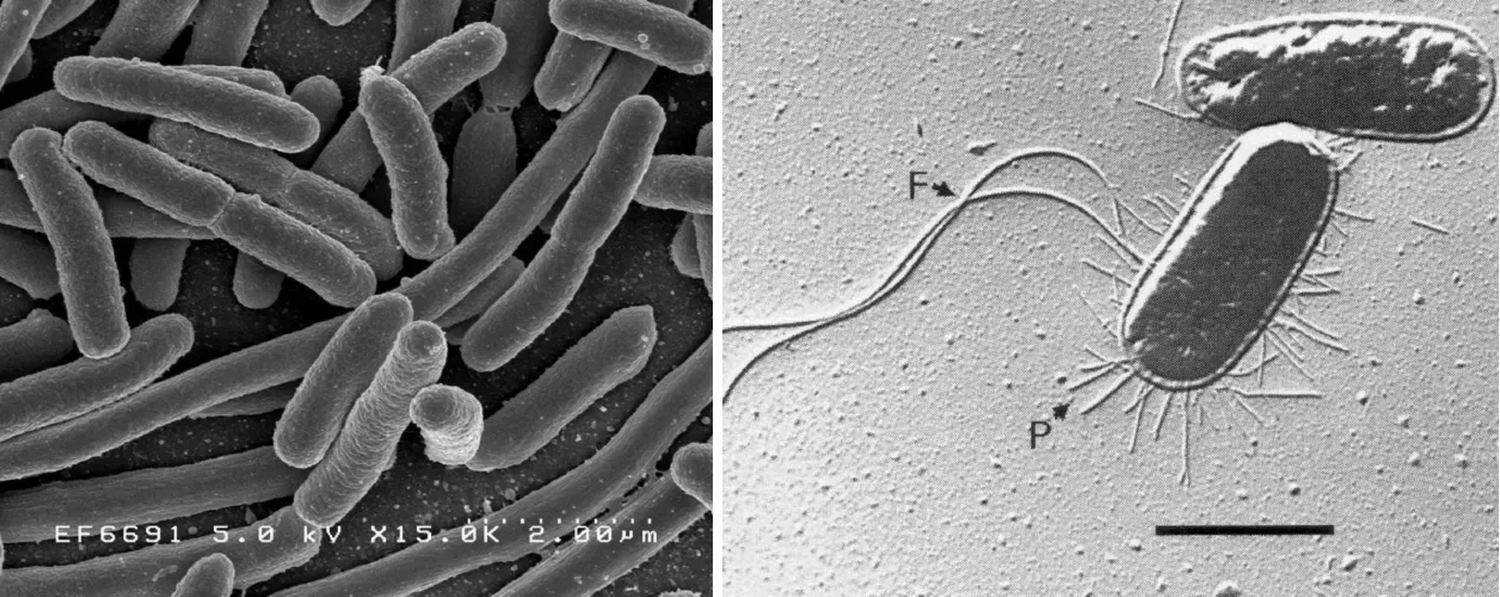
Важным фактором вирулентности уропатогенных штаммов E. coli и других представителей семейства Enterobacteriaceae является способность к адгезии уроэпителию с помощью особых биомолекул – адгезинов – фимбрий типа S, L, пили 1 типа, О- и К, антигены полисахаридной капсулы микроба, а также РАР-пили (pyelonephritis-associated P pili) и адгезина FimH (рис. 1). Проникновение уропатогенов в мочевыводящие пути происходит восходящим, реже – нисходящим (гематогенным) путем. Спектр возбудителей гематогенных ИМП ограничен и представлен обычно относительно редкими микроорганизмами, такими как S. aureus, Candida, Mycobacterium tuberculosis.
Факторы риска рецидифирующей ИМП
Факторы риска рецидивирующей ИМП различаются у женщин в репродуктивном возрасте и в постменопаузе. У женщин репродуктивного возраста преобладают поведенческие факторы риска, такие как частота половых актов, смена полового партнера, использование спермицидов и диафрагмы в качестве методов контрацепции [6– 9]. Было обнаружено, что все эти факторы риска усиливают вагинальную и уретральную колонизацию кишечной палочкой [9]. В одном из хорошо обоснованных исследований типа «случай-контроль» женщин в возрасте 18–30 лет с рецидивирующими ИМП сравнивали с женщинами, у которых не было ИМП в анамнезе [10].
Первые в десять раз чаще имели сексуальные контакты более девяти раз в месяц в предыдущем году, почти в два раза чаще использовали спермициды в предыдущем году и сообщали о большем количестве сексуальных партнеров. Не поведенческие факторы риска, такие как материнская история ИМП, предыдущий случай ИМП в возрасте младше 15 лет и более короткое расстояние между уретрой и анусом, позволяют предположить, что генетика и анатомия таза также играют важную роль [8,11]. Кроме того, недавнее ретроспективное исследование показало, что у женщин в пременопаузе с рецидивирующими ИМП также значительно ниже уровень 25-гидроксивитамина D, что свидетельствует о его дефиците [12].
Для женщин в постменопаузе факторы риска заметно различаются и включают дефицит эстрогена, цистоцеле, урогенитальные операции в анамнезе, большой объем остаточной мочи и предшествующую ИМП [9]. Эти женщины также имеют относительное истощение уровня лактобацилл во влагалище и увеличение доли кишечной палочки по сравнению с женщинами в репродуктивном возрасте. Это возрастное изменение нормальной микрофлоры влагалища, особенно потеря лактобацилл, продуцирующих перекись водорода, может предрасполагать женщин к колонизации кишечной палочкой во время полового акт, а также к ИМП [13,14].
Профилактика ИМП
Антибактериальная профилактика
Профилактическое лечение рИПМ длительными курсами антимикробной терапии с низкими дозами является стандартной практикой, и крупнейший мета-анализ, проведенный Кокрановским сотрудничеством, показывает, что это снижает частоту рецидивов до 80% [15]. Это исследование, посвященное изучению эффективности профилактического применения антибиотиков, выявил снижение симптоматической ИМП на 85% по сравнению с плацебо (ОР 0,15, 95% ДИ от 0,08 до 0,28). Данный мета-анализ включал 19 исследований с информацией об исходах у 1120 женщин. Авторы пришли к выводу, что непрерывная антибиотикопрофилактика в течение 6–12 месяцев снижает частоту ИМП во время профилактики по сравнению с плацебо. Однако в группе, получавшей антибиотики, было выявлено больше побочных эффектов, включая вагинальный и оральный кандидоз и желудочно-кишечные симптомы. Только два исследования показали, что при последующем наблюдении частота симптоматических ИМП после применения антибиотиков для лечения была такого же уровня, как у женщин, получавших плацебо. Это, однако, предполагает, что преимущества антибиотиков не сохраняются после прекращения лечения.
Вместе с тем, широкое и неадекватное применение антибиотиков являются основной движущей силой в развитии устойчивости к антибиотикам и могут привести к устойчивости не только микроорганизмов-возбудителей рИПМ, но и комменсальной флоры [16]. Предыдущие рандомизированные исследования продемонстрировали трехкратное увеличение частоты резистентности к противомикробным препаратам по сравнению с плацебо. Несколько исследований подтвердили появление резистентных организмов в фекальном резервуаре и моче у женщин, которые принимают пролонгированные антибиотики [17,18]. Наблюдаемая картина резистентности ограничивалась не только назначенным антибиотиком, но и целым рядом других антибиотиков, обычно используемых для лечения симптоматической ИМП. Кроме того, обнаружение резистентных микроорганизмов может произойти уже после нескольких недель профилактической антибиотикотерапии [18].
Использование эффективных стратегий профилактики ИМП без антибиотиков снизит риск появления у пациентов резистентных микроорганизмов и последующей трудно поддающейся лечению клинической инфекции, вызванных этими бактериями. Частота мультимикробной резистентности к противомикробным препаратам у женщин в постменопаузе, страдающих от рИПМ, составляет около 25%, и было показано, что она увеличивается до более чем 80% после пролонгированных антибиотиков [5].
Целесообразность использования профилактических методов лечения рИМП без антибиотиков была подчеркнута в недавних руководствах Великобритании, Европы и США по сокращению «побочного ущерба» от использования антибиотиков путем минимизации риска развития резистентности [19]. Лидеры мнений на страновом и на международном уровне включают это в рекомендации по предотвращению избыточного применения антибиотиков и разумном назначение антибиотиков в качестве ключевых компонентов планов действий и стратегий по снижению устойчивости к противомикробным препаратам [20]. Безусловно необходимы тщательно спланированные научные исследования, обеспечивающие надежные доказательства, по крайней мере, эквивалентной эффективности неантибиотического лечения, для того, чтобы дополнительно информировать авторов рекомендаций и политиков и обосновывать рекомендации по альтернативным методам лечения, избегая длительного применения антибиотиков.
Изменения образа жизни
Пациенток следует обучать и информировать о поведенческих факторах риска рецидивирующих ИМП, таких как сексуальная активность [21]. Аналогично, женщинам в пременопаузе, применяющим спермициды или вагинальные диафрагмы, должны быть предложены альтернативные формы контрацепции [22]. Следует отметить, что в ряде исследований не удалось выявить какуюлибо связь между рецидивирующими ИМП и особенностями мочеиспускания до или после полового акта, частотой мочеиспускания, привычками отсроченного мочеиспускания, схемами интимной гиигены, спринцеванием, использованием гидромассажных ванн, жемчужных ванн, индексом массы тела (ИМТ), использования плотной одежды, типа нижнего белья, ездой на велосипеде и объемом потребляемой жидкости [8,10]. Следовательно, пациенты должны быть проинформированы о таких мифах.
Пищевые привычки
Как правильно лечить цистит
Одни люди уверены в том, что цистит возникает из-за переохлаждения, другие – что из-за микробов. И те, и другие одновременно и правы, и нет. Потому что для развития заболевания важны оба условия: и наличие возбудителя, и снижение защитных сил организма.
Медицинский эксперт лаборатории персонифицированной медицины ЛабКвест Надежда Беземская.
Эту болезнь принято считать «женской», но на самом деле циститом могут болеть все: независимо от пола и возраста. Тем не менее, дамы действительно сталкиваются с этим заболеванием в 8 раз чаще, чем мужчины.
Выгодная верность
В том, что у цистита – преимущественно женское лицо, есть объективная анатомическая причина. Ведь у представительниц прекрасного пола мочеиспускательный канал гораздо короче и шире мужского, поэтому путь наверх в мочевой пузырь для патогенных микробов становится и короче, и проще. Однако для того, чтобы возникло заболевание, одного проникновения микробных агентов мало. Ведь защитных сил слизистой мочевого пузыря, на страже которой стоят полезные лакто- и бифидобактерии, обычно достаточно, чтобы дать инфекции достойный отпор. Но если местный иммунитет ослаблен, тогда другое дело. Негативно повлиять на защитные силы слизистой могут, например, переохлаждение, травмы, стрессы, избыточный прием алкоголя, беспорядочная половая жизнь, несоблюдение интимной гигиены, хронические заболевания и прочее.
Кстати, частая смена половых партнеров для женщин (а особенно, юных девушек с еще неустоявшимся гормональным фоном и не до конца сформированной интимной микрофлорой) даже вреднее, чем для мужчин. И речь – не только о болезнях, передающихся половым путем. Ведь женская интимная флора вынуждена каждый раз адаптироваться к флоре партнера (ведь у мужчин в норме на интимных органах содержатся стрептококки и другая условно-патогенная флора). В какой-то момент процесс адаптации может нарушиться, и тогда женская микрофлора пострадает, а на этом фоне могут возникнуть и кандидоз, и цистит, и другие неприятности. Поэтому девушкам особенно важно сохранять верность своим единственным половым партнерам, а совсем юным особам лучше не торопиться вступать во «взрослую» жизнь.
Не к фармацевту, а к врачу!
Когда покупательницы в аптеке просят фармацевта продать им «что-нибудь от цистита», они зачастую не понимают, что действуют себе во вред. Ведь это заболевание (если это действительно оно) может быть разным. Например, цистит бывает первичным и вторичным (то есть возникшим сам по себе или вследствие другого заболевания). Также он бывает инфекционным и неинфекционным. В одном случае его вызывают микробы, а в другом воспаление слизистой мочевого пузыря может быть связано, например, с аллергией, приемом лекарств, химическим или термическим поражением. Кроме того, цистит бывает острым и хроническим.
В каждом из этих случаев лечение должно быть строго индивидуальным. И даже инфекционный цистит может лечиться разными препаратами – в зависимости от микроба, который стал возбудителем инфекции. Неправильно выбранное лекарство или неверно подобранная доза приведут, как минимум, к неэффективности лечения, а как максимум, к развитию у микробов резистентности к антибиотикам. По этой причине впоследствии справиться с микробным воспалением будет крайне затруднительно. Кроме того, такое псевдолечение может перевести острый цистит в хронический, выявить и вылечить который гораздо сложнее и дороже. Поэтому первое правило при цистите – никакого самолечения!
Промедления не терпит
Если же тянуть с визитом к врачу, то уже через 14 дней острый цистит перейдет в хроническую форму, которая может протекать со стертой симптоматикой: то есть без сильных болей и существенного дискомфорта. А те небольшие недомогания, которые могут быть, многие больные мужественно терпят. Иногда – годами. Даже установить правильный диагноз в таком случае – большая проблема, а уж вылечиться – тем более. Опасность еще и в том, что длительное воспаление при хроническом цистите может со временем привести к перерождению клеток и развитию рака мочевого пузыря. Поэтому к врачу надо идти сразу, как прихватило, а не как-нибудь потом, когда на работе пройдет аврал. Или когда станет легче.
Анализы до и после
А уже после курса антибактериальной терапии показано сделать бактериальный посев мочи – чтобы убедиться, что там отсутствует возбудитель заболевания, а значит, инфекция вылечена.
Лечить цистит народными средствами – менее эффективно, чем антибиотиками. Поэтому теплые грелки, травы и клюквенный морс лучше использовать лишь в дополнении к лечению. И тоже только с разрешения врача, ведь любые препараты, даже растительные, могут вызвать аллергию или иметь индивидуальную непереносимость. Тем не менее, медицине известны случаи самопроизвольного излечения цистита, когда крепкой иммунной системе удавалось самостоятельно справиться с воспалением. Однако играть с болезнью в «рулетку» довольно опасно, особенно, если есть эффективные лекарства.
Пора начать расследование
Но иногда даже лечение по всем правилам не помогает. Поэтому если за 7 дней цистит не прошел, необходимо дополнительно обследоваться, и, возможно, начать активно искать сопутствующие заболевания. Среди них могут быть, например, другие заболевания мочеполовой системы (такие, как кольпит, бактериальный вагиноз, пиелонефрит, мочекаменная болезнь, простатит у мужчин), а также половые инфекции (трихомоноз, хламидиоз). Также к циститам предрасположены больные с сахарным диабетом («сладкая» моча способствует размножению бактерий).
В зависимости от этого врач может направить пациента к гинекологу и урологу, а также назначит список необходимых исследований. Как правило, при хроническом цистите необходимы: УЗИ органов малого таза и инвазивное исследование цистоскопия (в мочеиспускательный канал вводится трубка с подсветкой, и оценивается состояние слизистой).
Среди анализов могут понадобиться проба мочи по Нечипоренко (помогает исключить или подтвердить диагноз «пиелонефрит») и так называемая двухстаканная проба мочи (нужна, чтобы провести дифференциальную диагностику между циститом и уретритом).
По наезженной дорожке
Судя по статистике, у каждой второй женщины после первого эпизода заболевания в течение года развивается рецидив. А у половины обострения случаются более 3-х раз в год. Это происходит потому, что первоначальное лечение острого цистита было неправильным, а также из-за того, что, столкнувшись с новым случаем заболевания, многие женщины по привычке принимают то лекарство, которое помогло им в прошлый раз. Это огромная ошибка! Класс антибиотика необходимо менять, иначе вредные бактерии, малая часть которых могла остаться в мочевом пузыре, выработают к лекарству устойчивость, и это приведет к тому, что препарат перестанет действовать, а сам цистит перейдет в хроническую форму.
Поэтому хороший врач, прежде, чем выписать антибактериальное лекарство, обязательно поинтересуется у пациента, как давно и какой именно антибиотик он в последнее время принимал.
На западе циститом называют воспалительное заболевание мочевого пузыря и мочеиспускательного канала. А В России болезнь делят на цистит и уретрит. В первом случае речь идет о воспалении мочевого пузыря, во втором – о воспалении уретры. И хотя это – детали, мы будем придерживаться отечественного взгляда на заболевание.
Рецидивирующий цистит
Рецидивирующий цистит — это цистит, который возникает не менее 3 раз в год или не менее 2 раз в течение полугода.
Самым частым возбудителем рецидивирующего цистита, как и острого цистита, является кишечная палочка E.coli. Причем, если высеяна кишечная палочка, вероятность развития повторного эпизода заболевания в течение последующих 6 месяцев намного выше, чем при цистите, возбудителем которого является другая бактерия.
Механизм развития рецидивирующего цистита аналогичен развитию спорадической инфекции, то есть единичных эпизодов острого цистита.
Предрасполагающие факторы
Современные данные показывают, что предрасполагающим фактором к колонизации E.coli во влагалище является нарушение его нормальной флоры и уменьшение количества H2O2-продуцирующих лактобацилл.
Также возможную роль в развитии рецидивирующих циститов играет генетическая предрасположенность к колонизации влагалища такими уропатогенами, как кишечная палочка.
Причины
Основную роль в возникновении рецидивирующего цистита играют поведенческие факторы:
Вероятному развитию рецидивирующего цистита подвержены:
Возможные причины рецидивирующего цистита:
Диагностика
Диагноз подтверждается бактериологическим исследованием мочи и выявлением в анализе патогенных возбудителей.
УЗИ и цистоскопия для постановки диагноза не используются, поскольку обладают низкой диагностической ценностью. Однако эти исследования желательно проводить при атипичных симптомах и проявлениях цистита, наличии повторяющихся эпизодов гематурии (примеси крови в моче) — с целью исключения других патологий мочевого пузыря, таких как опухоль и камни мочевого пузыря.
Лечение рецидивирующего цистита и профилактические меры
Лечение и профилактика рецидивирующих инфекций мочевыделительной системы основываются на возможном устранении негативных факторов, которые являются причинами рецидивов заболеваний, а также включают изменение образа жизни, адекватную антибактериальную терапию и антибактериальную профилактику.
К понятию «изменение образа жизни» относятся:
У женщин постменопаузального возраста эффективно применение местной заместительной терапии эстрогенами. Использование свечей с эстрогенами позволяет восстановить количество лактобактерий во влагалище, что способствует ликвидации роста патогенов. Поскольку частой причиной рецидивов у данной категории женщин является наличие пролапса гениталий (опущение или выпадение органов малого таза через влагалище), необходима коррекция пролапса — консервативная или оперативная.
Доказана эффективность профилактики иммуноактивными препаратами (Уро-Ваксом, StroVac). Уро-Ваксом является зарегистрированным в России лекарством. Активное действующие вещество — лиофилизированный лизат бактерий Escherichiacoli. Препарат используется при рецидивирующих циститах, может назначаться совместно с антибактериальными препаратами, имеет небольшое количество побочных эффектов. Курсовой прием — до 3 месяцев.
Возможно применение антибиотикопрофилактики, различающейся по схемам приема: непрерывной и посткоитальной. Обе схемы доказали свою эффективность в лечении рецидивирующего цистита. Многочисленные исследования показали, что непрерывная профилактика уменьшает рецидивы до 95% по сравнению с плацебо. В качестве препарата для профилактики возможно использование Фосфомицина, Нитрофурантоина, Ципрофлоксацина.
Посткоитальная профилактика может быть методом выбора у пациенток с обострениями, четко связанными с половым актом. Это также относится и к женщинам, желающим предотвратить эпизоды цистита во время беременности. Однако в этом случае выбор лекарственных препаратов ограничен, возможен прием Нитрофурантоина и антибиотика цефалоспоринового ряда.
В последнее время популярность набирает D-манноза — натуральный вид сахара, представляющий собой соединение, имитирующее рецепторы стенки мочевого пузыря. Она может конкурентно связываться с бактериями и уменьшать количество бактерий, прикрепляющихся к слизистой оболочке мочевого пузыря. Таким образом снижается вероятность развития цистита. Однако существующие данные, касающиеся эффективности препарата, пока недостаточно убедительны и малочисленны. Также не очень понятно, какие именно дозы D-маннозы эффективны, как и в каком количестве они должны использоваться. В ряде исследований показано, что D-манноза в ежедневной дозе 2 г превосходит плацебо и сопоставима по действию с 50 мг Нитрофурантоина (Фурамага). Выпускается в виде БАДа, в России официально не производится. Может служить альтернативой для пациенток с посткоитальным циститом наряду с посткоитальной антибактериальной профилактикой.
В случае неэффективности консервативного лечения и выявления четкой связи симптомов цистита с половой активностью возможно выполнение оперативного лечения — хирургической коррекции анатомического расположения наружного отверстия уретры (транспозиция дистального отверстия уретры). Суть операции — в выделении конечного отдела уретры и его перемещении выше входа во влагалище.
Внутрипузырные инстилляции гиалуроновой кислоты (Уро-гиал, Уролайф) используются для восстановления защитного гликозаминогликанового слоя и эффективны при лечении интерстициального, постлучевого цистита, а также могут быть использованы для лечения и профилактики рецидивирующего цистита. Существуют методики подслизистого введения гиалуроновой кислоты в уретру и мочевой пузырь, эффективность которых еще изучается.
Как происходит лечение рецидивирующего цистита в клинике Рассвет?
Лечение рецидивирующего цистита в Рассвете проводится в соответствии с рекомендациями ведущих зарубежных урологических ассоциаций и медицинских сообществ. Для диагностики урологических заболеваний наши специалисты используют цифровую урографию последнего поколения, компьютерную урофлоуметрию, УЗИ экспертного уровня. Урологи Рассвета придерживаются принципов доказательной медицины, не назначают ненужных обследований и неэффективных препаратов, проводят развернутые консультации, направленные на профилактику заболеваний мочеполовой системы.