Летрозол или анастрозол что лучше
Летрозол или анастрозол что лучше
Напоминанием о давно прошедших битвах являются результаты опубликованного в Journal of Clinical Oncology исследования FACE по сравнению эффективности и токсичности летрозола и анастрозола при проведении адъювантной терапии больным раком молочной железы. Сколько копий было сломано за 15 лет в попытках показать преимущество одного препарата над другим. К тому времени в рандомизированных исследованиях было показано преимущество как анастрозола, так и летрозола над тамоксифеном при проведении первой линии гормонотерапии больных метастатическим раком молочной железы [1,2]. Основанием для предположения о потенциально большей эффективности послужили небольшие исследования, продемонстрировавшие большую способность летрозола в сравнении с анастрозолом ингибировать фермент ароматазу и снижать уровень эстрадиола в плазме больных раком молочной железы [3]. Оставалось неясным, приводит ли большая ингибирующая способность летрозола к увеличению клинической противоопухолевой эффективности. Для этого потребовалось прямое сравнение двух препаратов в рандомизированном исследовании и 10 лет работы. Правда, к сегодняшнему дню каждый из нас давно решил этот вопрос для себя, назначая всем больным любимый препарат или, уверовав в их равную эффективность, рекомендуя просто ингибиторы ароматазы. Тем интереснее узнать, правильно ли мы поступали все это время, познакомившись с результатами исследования FACE.
В исследование включались больные раком молочной железы IIA-IIIС стадий с наличием рецепторов стероидных гормонов в опухоли и менопаузы [4]. Больным должно быть проведено оперативное лечение и по показаниям адъювантная химиотерапия и лучевая терапия. Всем больным назначали летрозол 2,5 мг или анастрозол 1 мг внутрь ежедневно постоянно 5 лет. Стратификация проводилась в зависимости от числа метастазов в подмышечные лимфоузлы (1-3 и больше 3) и наличия/отсутствия гиперэкспресии HER2. Основным критерием эффективности была безрецидивная выживаемость, дополнительными критериями – общая продолжительность жизни, время до развития отдаленных метастазов и токсичность.
За период 2005-2008 гг. в исследование было включено 4136 больных с медианой возраста 63 года, отсутствием гиперэкспресии HER2 у 11%, наличием более 3 метастазов в подмышечных лимфоузлах у 29%, ранее проведенной адъювантной химиотерапией у 62% и радиотерапией у 30% пациенток. Медиана наблюдения составила 65 мес., медиана продолжительности приема обоих препаратов – 60 мес. В группе летрозола и анастрозола 36% и 38% больных соответственно прекратили лечение досрочно по причине токсичности (15% и 13% соответственно) или прогрессирования заболевания (9,5% и 10,4%). При анализе результатов не отмечено разницы в 5-летней безрецидивной выживаемости, которая составила 84,9% для летрозола и 82,9% для анастрозола (HR=0,93; p=0,31). Ни в одной из изученных подгрупп не было получено достоверных свидетельств о лучшей безрецидивной выживаемости при использовании одного из препаратов. Не отмечено разницы при сравнении показателей 5-летней общей выживаемости, которая составила 89,9% для летрозола и 89,2% для анастрозола. Отдаленные метастазы зарегистрированы у 10,8% в каждой группе, время появления которых и зоны метастазирования были одинаковыми.
Не отмечено существенной разницы в токсичности терапии обоими препаратами. Наиболее частыми побочными эффектами были артралгия у 48,2% больных при приеме летрозола и 47,9% на анастрозоле; приливы – у 32,5% и 32,3% соответственно; слабость – у 16,8% и 16,6%; остеопороз – у 10,9% и 10,9%; миалгия – у 11,4% и 10,3%. Наиболее частыми проявления токсичности 3-4 степени были артралгии – у 3,9% и 3,3% соответственно; повышение АД – у 1,2% и 1,0%; приливы – у 0,8% и 0,4%; миалгии – у 0,8% и 0,7%; депрессия – 0,8% и 0,4%.
Авторы делают вывод о равной клинической эффективности и токсичности летрозола и анастрозола при проведении адъювантной терапии в течение 5 лет у постменопаузальных больных операбельным гормонозависимым раком молочной железы. Результаты исследования FACE совпадают с результатами других исследований, ставшими доступными в последние годы. Так, в рандомизированном исследовании III фазы MA.27 продемонстрирована равная эффективность другого ингибитора ароматазы эксеместана и анастрозола при проведении адъювантной терапии больных операбельным раком молочной железы, при этом эксеместан, как и летрозол, в большей степени ингибирует ароматазу и снижает уровень эстрадиола по сравнению с анастрозолом [5]. В другом рандомизированном исследовании II фазы Z1031 показана равная противоопухолевая эффективность летрозола, анастрозола и эксеместана в качестве предоперационной гормонотерапии рака молочной железы [6]. Также в рандомизированном исследовании III фазы продемонстрирована равная медиана времени без прогрессирования и общей продолжительности жизни при назначении летрозола и анастразола в качестве второй линии гормонотерапии у больных метастатическим раком молочной железы [7]. Следует отметить, что в последнем исследовании частота объективного эффекта была выше в группе летрозола в сравнении с анастрозолом (19% vs 12%). Таким образом, правы те, кто уже давно на основании собственного опыта пришел к выводу о равной эффективности и токсичности летрозола и анастрозола (сюда можно добавить и эксеместан) как при проведении адъювантной терапии у операбельных больных, так и при лечении метастатической болезни. Оба препарата к настоящему времени потеряли патентную защиту, и на рынке обращается огромное количество генериков как анастразола, так и летрозола. Поэтому сейчас более актуальным является не сравнение двух оригинальных лекарств, а сведения, насколько тот или иной генерик по своим лечебным свойствам отличается от Фемары или Аримидекса.
Ключевые слова: рак молочной железы, анастрозол, летрозол, адъювантная гормонотерапия.
Материалы конгрессов и конференций
VIII РОССИЙСКИЙ ОНКОЛОГИЧЕСКИЙ КОНГРЕСС
ЭНДОКРИНОТЕРАПИЯ ДИССЕМИНИРОВАННОГО
РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ В МЕНОПАУЗЕ:
ОБСУЖДЕНИЕ I-II ЛИНИИ
В.Ф. Семиглазов
ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, Санкт-Петербург
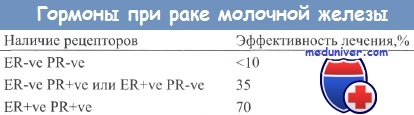
Прогресс в эндокринотерапии за последние 100 лет почти не расширил рамки эффективности в 30% (при пересчете на всех леченных больных). Открытие рецепторов эстрогенов (РЭ) и прогестерона (РП) позволило надежнее определять кандидатов для эндокринотерапии. Известно, что при высокой концентрации РЭ и РП (выше 20 фмоль/мг белка) до 70% больных раком молочной железы (РМЖ) «отвечают» на гормонотерапию. Однако во всей популяции больных РМЖ, включая и пациентов с отсутствием рецепторов в опухоли, оказывается, что только 30% пациентов положительно реагируют на гормонотерапию (1-3).
И все же нельзя сказать, что бурный прогресс фармакоиндустрии, предлагающей все новые и новые гормональные препараты, не сказался на улучшении результатов лечения РМЖ. Во-первых, появление четверть века назад первого антиэстрогена тамоксифена, ставшего «золотым» стандартом у больных РМЖ с РЭ+/РП+ опухолями, заметно увеличило продолжительность жизни больных. Применение агониста ЛГ-рилизинг-гормона (золадекса) в комбинации с тамоксифеном у менструирующих больных РМЖ вместо хирургической овариэктомии также увеличило продолжительность и качество жизни больных. Назначение ингибиторов ароматазы нового поколения (Аримидекса, Фемары, Аромазина) при наступлении рецидива заболевания на фоне ранее проводившейся адъювантной терапии тамоксифеном приводит к объективной ремиссии еще у 25% больных, потерявших чувствительность к антиэстрогенам. Такая же схема последовательного применения сначала антиэстрогенов (тамоксифена) в течение 2-3 лет с последующим приемом ингибиторов ароматазы (Фемара, Аримидекс, Аромазин) проходит сейчас проверку в клинических испытаниях адъювантной гормонотерапии (4-11).
После разработки иммуногистохимической методики информация о содержании рецепторов может быть получена из архивных парафиновых блоков, содержащих первичную опухоль. Доказано, что опухоли, содержащие более 10% окрашенных на рецепторы эстрогенов или прогестерона клеток, оказываются чувствительными к гормонотерапии. Больные с РЭ-/РП- опухолями характеризуются лишь 5-10% вероятностью ответа на эндокринотерапию. Эти пациенты лучше лечатся с помощью цитотоксической или иной терапии.
При гормонозависимых метастатических РМЖ, безотносительно возраста больных, чаще всего применяется тамоксифен как первая линия терапии. Лечение тамоксифеном позволяет контролировать заболевание в течение 9-12 мес. У больных ранними стадиями РМЖ (I-II) и РЭ+ опухолями адъювантная терапия тамоксифеном сокращает риск рецидива на 45-50%. Недавно показано, что применение тамоксифена в течение 5 лет у здоровых женщин высокого риска уменьшает риск возникновения РМЖ также на 50%.
Несмотря на значительный благоприятный эффект тамоксифена в отношении изменения «естественной истории РМЖ», более чем у половины больных развивается рецидив заболевания после терапии тамоксифеном. Естественно возникает вопрос, как лечить этих пациентов.
Важно установить морфологический диагноз рецидива, степень и характер распространения процесса и вновь оценить рецепторный статус рецидивной опухоли. Больные со значительной органной дисфункцией из-за вовлеченности в опухолевый процесс (например, метастатический лимфангит в легких, множественные или массивные метастазы в печени) даже и при высоком уровне рецепторов к стероидным гормонам лучше поддаются паллиативному лечению с помощью цитотоксической терапии. Пациенты, у которых рецидив заболевания наступил после прекращения терапии тамоксифеном свыше 1 года назад, сохраняют шанс ответа на повторное лечение тамоксифеном. Пациенты, у которых развился рецидив заболевания во время лечения тамоксифеном или менее чем через 1 год после его прекращения имеют антиэстроген-резистентные опухоли, и они должны лечиться с помощью каких-то других альтернативных подходов (Piccart M.J., 2003). Для больных с РЭ-/РП- эндокринотерапия не показана, целесообразно назначение химиотерапии. У больных же с рецептор-положительными опухолями вторая и последующие линии гормонотерапии зависят также и от менопаузального статуса.
Новое поколение ингибиторов ароматазы стремительно становится терапией первой линии у постменопаузальных женщин, страдающих распространенным РМЖ, прогрессирующим на фоне терапии тамоксифеном.
До недавнего времени у постменопаузальных больных РМЖ в качестве вторичной эндокринотерапии выполнялась адреналэктомия или гипофизэктомия; чуть позже в качестве второй линии обычно использовали прогестины. Применение ингибиторов ароматазы при распространенном РМЖ у женщин в постменопаузе началось в 1980 г. с внедрения аминоглютетимида. Многочисленные исследования подтвердили эффективность этого препарата в первой и второй линии терапии. Аминоглютетимид, изученный в клинических испытаниях как препарат второй линии, показал схожую эффективность с хирургической адреналэктомией. Однако аминоглютетимид не является специфичным для фермента ароматазы, ингибируя одновременно синтез как глюкокортикоидов, так и минералокортикоидов. Поэтому при применении препарата требуется одновременное назначение гидрокортизона. Изучение ингибиторов ароматазы нового поколения (анастрозола, летрозола) показало их большую эффективность и меньшую токсичность по сравнению с прогестинами и аминоглютетимидом.
Два ингибитора ароматазы чаще всего использовались в качестве терапии второй линии: анастрозол (Аримидекс) (1 мг/сут. ежедневно) и летрозол (Фемара) (2,5 мг/сут. ежедневно). Эти новые ингибиторы ароматазы являются селективными (т.е. не взаимодействуют с другими энзимами цитохрома Р450), поэтому пациенты не нуждаются в дополнительной заместительной терапии даже в случаях острых инфекционных процессов или хирургического вмешательства. Уровень безопасности анастрозола (Аримидекса), летрозола (Фемары) и экземестана (Аромазина) выше всех предшествующих гормональных препаратов, поэтому именно эти препараты являются предпочтительными для первой линии гормонотерапии.
Опубликованы результаты двух клинических исследований, в которых сравнивали анастрозол и тамоксифен (12, 13). Североамериканское исследование, проведенное в США и Канаде, продемонстрировало превосходство анастрозола над тамоксифеном по такому показателю, как время до прогрессирования заболевания, но не выявило превосходства по частоте общего объективных ответов (9). Следует отметить, что в более крупном клиническом исследовании TARGET (Tamoxifen or Anastrozole Randomized Group Efficacy and Tolerability), которое было проведено в Европе, Австралии, Новой Зеландии, Южной Америке и ЮАР, не было обнаружено увеличения времени до прогрессирования у пациенток, леченных анастрозолом, по сравнению с пациентками, получавшими тамоксифен (медиана 8,2 против 8,3 мес.) (13). Дизайн этих двух исследований был спланирован таким образом, чтобы можно было провести анализ объединенных данных, который недавно опубликован (14). Между группами тамоксифена и анастрозола не было выявлено значимых различий ни по одному из основных параметров эффективности (оценивались время до прогрессирования, общая эффективность, частота клинического улучшения, время до прекращения терапии). Эти ретроспективные анализы показали, что анастрозол превзошел тамоксифен в подгруппе пациенток с рецептор-позитивными опухолями.
Летрозол превзошел тамоксифен по таким показателям как время до прогрессирования заболевания (медиана 9,4 мес. против 6,0 мес. соответственно; р
Летрозол или анастрозол что лучше
В большинстве случаев обследования больных с локализованными опухолями врач приходит к выводу, что болезнь носит преимущественно системный характер, и метастазы разовьются позже. Обнаружение многочисленных метастазов, часто спустя годы после проведения мастэктомии, а также в течение многолетнего наблюдения за больными подтверждает этот вывод.
По данным классических исследований Бринкли и Хейбитл, общая выживаемость больных раком молочной железы через 25 лет после лечения составляет только 20%. Даже среди пациенток, которым мастэктомия была сделана своевременно («ранние» операбельные случаи), выживаемость составляет лишь 30%.
Обычно появление метастазов приводит к смертельному исходу в пределах трех лет, хотя в случаях, когда лечение оказывается эффективным, пациентки могут жить дольше. Вероятность метастазирования опухоли сильно зависит от степени вовлечения подмышечных лимфатических узлов в патологический процесс, что определяется при гистологическом анализе образцов, взятых во время операции.
Существует взаимосвязь между количеством пораженных подмышечных лимфатических узлов и вероятностью распространения метастазов.
Со времени проведения первой операции терапевтической овариэктомии, проведенной Битсоном в 1896 г., стало очевидно, что при изменении гормонального статуса организма в случаях распространенного опухолевого процесса, по крайней мере для одной трети пациенток достигается симптоматический эффект.
Использовались различные методы: удаление яичников или их облучение (иногда называемое «создание искусственной менопаузы»), лечение эстрогенами, антиэстрогенами и антагонистами гонадотропин-рилизинг-гормона (например, гозерелином). Этот гормон регулирует секрецию лютеинизирующего гормона (LHRH).
Также применяли анаболические стероиды, глюкокортикоиды и прогестерон, проводили удаление надпочечников или гипофиза и назначали ингибиторы ароматазы (анастрозол или летрозол).
Стандартный подход основан на менструальном статусе пациентки. Для большинства больных с метастазирующими опухолями в пременопаузе и перименопаузе используется хирургическое удаление яичников или их облучение. Однако с появлением антагонистов гонадотропин-рилизинг-гормона эти процедуры стали применять реже.
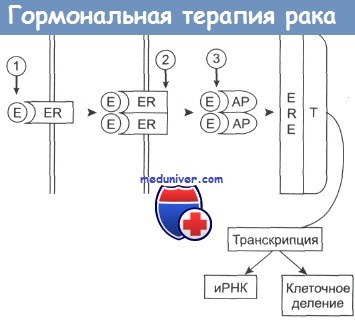
Комплекс приобретает активность (АР) и присоединяется к эстроген-зависимым структурам (ERE) клеточного ядра.
Происходит активация таких белков, участвующих в транскрипции (Т), как РНК-полимераза II, что приводит к синтезу белка и делению клетки.
Гозерелин вызывает снижение уровня эстрогенов в плазме крови (1); фульвестран (2) предотвращает процесс димеризации рецептора и его активацию; тамоксифен (3) связывается с активным комплексом, подавляя его способность инициировать транскрипцию.
Антагонисты обеспечивают стойкое снижение уровня эстрогенов и вызывают у пациентки состояние менопаузы, которое длится в продолжении примерно двух месяцев с начала применения гозерелина. Препарат назначается ежемесячно в виде внутримышечных инъекций. Вместе с тем в качестве альтернативы снова стал популярным такой хирургический метод, как лапароскопическое удаление яичников.
Это достаточно безопасная и несложная операция, после которой пациентка на одну ночь остается в стационаре. Следует отметить, что перед операцией больные проходят тщательный отбор по критерию гормональной чувствительности опухоли, и тем, для кого не предполагается проявление лечебного эффекта, операция не проводится.
Для пациенток с опухолью в постменопаузе широко применяется тамоксифен, поскольку он практически не проявляет побочных эффектов. Препарат действует как антиэстроген, но, вероятно, оказывает и прямой цитотоксический эффект. В течение почти 20 лет тамоксифен использовался в качестве стандартного препарата адъювантной терапии.
Тамоксифен назначается перорально в ежедневной стандартной дозе 20 мг. Он обладает медленным кумулятивным действием. Побочные эффекты редки, однако могут наблюдаться приливы, тошнота, гиперкальциемия, тромбоцитопения, удержание жидкости и расстройство менструального цикла. После приема препарата большинство пациенток прибавляют 1-2 фунта в весе и некоторые отмечают ухудшение состояния кожи, волос и ногтей.
Гораздо более существенный эффект получен при назначении гормонотерапии пациенткам с гормонально зависимыми опухолями, в то время как при лечении гормонально независимых опухолей благоприятный эффект наблюдался лишь в редких случаях. Прогноз в случаях гормонально зависимых и независимых опухолей отличается. Для больных с гормонально-зависимыми опухолями характерен более длительный безрецидивный период и большая выживаемость.
Совместное определение показателей ER и PR обеспечивает более точный прогноз в отношении чувствительности опухоли к гормонотерапии, чем это оказывается возможным при оперировании только показателем ER. Больные с PR-положительными опухолями также характеризуются более длительным безболезненным периодом.
На эффективность гормонотерапии сильно влияет характер распространения метастазов. Костные метастазы проявляют некоторую чувствительность к гормонам, хотя после лечения пациентки живут в среднем около 12-15 месяцев. Тем не менее некоторые больные с гормоночувствительными опухолями и с костными метастазами живут дольше, иногда несколько лет.
В большинстве случаев, при рецидиве опухоли, развившейся в пременопаузе, применяется гозерин (или его аналоги) или лапароскопическая овариэктомия (или облучение яичников). Эти меры эффективны для гормонально чувствительных опухолей. При опухолях в периоде постменопаузы обычно назначают тамоксифен, если пациентки раньше не получали этот препарат в качестве средства адъювантной терапии.
В любом случае можно ожидать, что выживаемость больных составит по крайней мере 30%. Экзогенные гормоны назначают до тех пор, пока не наступит эффект. В дальнейшем гормональную терапию продолжают только тем пациенткам, у которых проявился эффект первичного лечения. Предложены новые противоопухолевые препараты, относящиеся к группе ингибиторов ароматазы.
К числу их относится анастрозол, который блокирует биосинтез предшественников эстрогенов и их последующие превращения в тканях. Анастрозол действует при пероральном применении. Он хорошо переносится больными, так же как и другие родственные соединения, благодаря чему эти препараты быстро заняли место тамоксифена, который оказался неэффективным в лечении пациенток с гормонозависимыми опухолями, развивающимися в период постменопаузы. Рекомендуемая ежедневная доза препарата составляет 1 мг.
Если после первичного лечения возникает рецидив, то назначают другие препараты, например анаболические стероиды, прогестогены и глюкокортикоиды. Анаболические стероиды более эффективны у пациенток с опухолями, развившимися в постменопаузе, и, по-видимому, их особенно необходимо применять в случаях обнаружения костных метастазов.
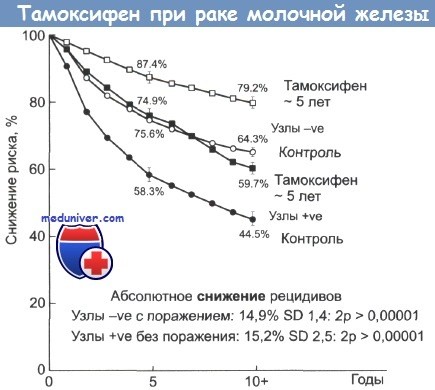
Светлые значки — пациентки без признаков поражения лимфатических узлов; затемненные значки — пациентки с признаками поражения лимфоузлов.
Благоприятный эффект достигается примерно у 20% пациенток, однако недостатком применения стероидов является вирилизация. Удобным для применения является нандролон деканоат (Deca-Durabolin), который назначается в виде внутримышечных инъекций в дозе 50-100 мг каждые 3-4 недели. Если гормонотерапия раньше давала положительные результаты, то можно применять прогестогены. Наиболее часто используется ацетат медроксипрогестерона (МРА, Provera), который обычно назначают перорально в дозе 100 мг три раза в день.
Однако его применение ограничено из-за развития побочного эффекта — прибавления в весе. Такой же эффективностью обладает другое производное прогестерона — мегестрол-ацетат (Megace).
Широко обсуждается вопрос выбора метода лечения первого рецидива опухоли. Следует в этом случае использовать гормональный метод или же химиотерапию с использованием цитотостатиков? Если принимать во внимание количественные показатели, то выбирать надо между гормонотерапией (эффективна в 30% случаев) и комбинационной химиотерапией (эффективность которой в два раза выше). Однако это упрощенное решение вопроса, ответить на который на самом деле сложно.
Реакция опухоли на гормоны обычно носит более продолжительный характер, и у пациентки наблюдаются минимальные токсические проявления. При химиотерапии развивается более кратковременный эффект, который сопровождается токсическими и психологическими осложнениями. Большинство клиницистов в Великобритании в качестве средства первичного лечения предпочитают использовать гормональную терапию. Выбор облегчается все более широким применением метода анализа состояния рецепторов эстрогенов: гормональная терапия должна проводиться только среди пациенток с ER-положительными опухолями. Недавно предложен препарат фульвестрант (Faslodex), подавляющий функции рецепторов эстрогенов. Он может применяться у пациенток с гормоноустойчивыми опухолями, которые развились в постменопаузе. Одним из основных преимуществ этого препарата, по сравнению с агонистом эстрогенов, тамоксифеном, является отсутствие побочных эффектов. Он также не опустошает пул эстрогенов в женском организме, что происходит при применении ингибиторов ароматазы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вопросы-ответы | страница 1
3. Если продлевать гормонотерапию, то 10 лет. Пролиа оптимально в этот период вводить регулярно, равно как и принимать препараты кальция.
4. На вопрос, выдержите ли гормонотерапию, вряд ли можно ответить заочно, думаю, что выдержите. Статистика говорит, что 5 лет гормонотерапии вполне достаточно. Практика говорит о том, что если у пациента происходит обострения артритов и артрозов, то обычно к концу лечения надо думать о хирургическом лечении (замена суставов). В любом случае вам надо ориентироваться на мнение лечащего врача.
Думаю, что вам будет интересна моя книга «Рак молочной железы. Ответы на вопросы», которую можно получить с любым заказом от 3 тысяч рублей в интернет-магазине Бинтофф.Ру (http://www.bintoff.ru), а также в клиниках, где я веду прием (см. расписание приема) или в рабочие дни в Клинике высоких медицинских технологий (Санкт-Петербург, ул. Кораблестроителей, 20, ресепшен). Книгу можно всегда получить в отделении, где я работаю. Для этого необходимо просто прийти в среду после 16 часов, обратиться ко мне и без всяких условий я вам ее подарю.
Если вам понравился ответ на ваш вопрос, вы можете отблагодарить меня написав отзыв на сайте ProDoctorov (https://prodoctorov.ru/spb/vrach/163922-krasnozhon/). Мне будет очень приятно.
Здравствуйте, Марина. Скорее всего прием ингибиторов ароматазы (летрозол) и тот факт, что вы находитесь в менопаузе (я полагаю так, потому что ингибиторы назначаются женщинам в менопаузе). Метастатического поражения коленных суставов не бывает, во всяком случае в моей практике таких случае не было. Метастазы в бедренную кость, конечно, бывают. Если по данным рентгенографии данных за метастазы нет, то надо лечить артрит или атроз. Компрессы на суставы делать можно, они не провоцируют прогрессирование рака молочной железы. В любом случае вам надо ориентироваться на мнение лечащего врача.
Здравствуйте, Надежда. Если по данным УЗИ подмышечные лимфоузлы не изменены, точнее имеют сохраненную эхоструктуру, то, на мой взгляд, проблемы быть не должно. Учитывая тот факт, что речь изначально шла о 1 стадии рака молочной железы, опухоль гормонозависимая, имеет низкое значение индекса пролиферативной активности вероятность прогрессирования не велика. Я бы остановился на стандартном графике обследования и придерживался бы его. Не думаю, что сейчас надо выполнять ПЭТ КТ.
Что касается вопроса удалили или нет все подмышечные лимфоузлы, то при стандартной мастэктомии удаляются все подмышечные лимфоузлы. Иногда узлы остаются, но если они не поражены, то проблем не должно быть. Если будет подтверждено метастатическое поражение подмышечных лимфоузлов, в чем я очень сомневаюсь, то надо будет проводить лучевую терапию на надподключично-подмышечное поле. 4. Что касается эффективности анастразола, то если данных за прогрессирование нет, то значит препарат работает. Если будет выявлено прогрессирование, значит препарат не работает.
Здравствуйте, Инна. Речь идет о 1 стадии рака молочной железы, по данным иммуногистохимического исследования опухоль чувствительна к гормонотерапии, нечувствительна к таргетной терапии, имеет низкое значение индекса пролиферативной активности. В принципе после выполнения радикальной операции я бы назначил только тамоксифен. Если назначено выключение функции яичников и к тому же назначены ингибиторы ароматазы, то полностью соглашусь с лечащим врачом по поводу назначения только тамоксифена. При назначении тамоксифена надо регулярно выполнять УЗИ малого таза с оценкой толщины эндометрия, так как тамоксифен достаточно часто вызывает гиперплазию и повышает риск развития рака матки. В любом случае вам надо ориентироваться на мнение лечащего врача.
Здравствуйте, Елена. Использование данных препаратов после радикального лечения рака молочной железы не противопоказано. В них не содержится женских половых гормонов.
Copyright © Д.А.Красножон, 2008-2021. Копирование материалов разрешено только с указанием авторства