Лейкопения и лейкоцитоз в чем разница
Лейкоциты в крови: норма по возрасту, причины повышенных и пониженных значений
Лейкоциты – важнейший элемент крови и основа иммунитета организма. Наша кровь красного цвета, благодаря эритроцитам – красным кровяным тельцам. На каждую тысячу эритроцитов приходится в среднем всего один лейкоцит. Однако, несмотря на небольшое процентное соотношение, эти клетки играют важную роль в здоровье человека. Они различны по функциям, форме, внешнему виду. Их главная задача – защищать организм от нападающих на него вирусов, бактерий, грибков и прочих «вредителей», бороться с повреждениями ткани и уничтожать собственные состарившиеся или мутировавшие клетки. Они фундамент защитных сил организма.
Несмотря на то, что лейкоциты определяются в основном в крови, вырабатывает их особый орган – костный мозг. Соответственно, они образуются в ответ на любое повреждение тканей. Это элемент здоровой, естественной воспалительной реакции.
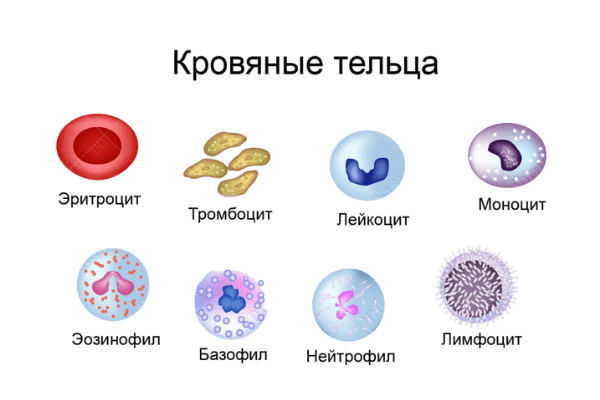
Виды лейкоцитов
Под микроскопом можно разглядеть несколько десятков разных форм лейкоцитов – разной стадии созревания, или «возраста». Выделяют 5 основных групп зрелых клеток.
Базофилы – наименьшая по численности группа лейкоцитов. Они регулируют кровоток в небольших сосудах, помогают другим белым кровяным тельцам передвигаться в тканях, воздействуют на рост новых капилляров. Базофилы контролируют возникновение аллергических реакций, подавляют аллергены, регулируют свертываемость крови, нейтрализуют токсины и яды. Когда аллерген контактирует с базофилом, эта клетка выбрасывает множество биоактивных веществ, ответственных за развитие аллергических реакций.
Лимфоциты – главные в осуществлении клеточного и гуморального иммунитета. Они выделяют защитные антитела и координируют работу всех остальных видов белых телец.
Как мы видим, лейкоциты – настоящая армия иммунной системы, стоящая на страже нашего здоровья. Без их корректной работы человек беззащитен перед вирусами, бактериями и грибками.
Анализ на лейкоциты в крови
Для определения уровня лейкоцитов используется классический общий анализ крови – самое востребованное исследование, без которого не обходится ни одно обследование.
Помимо определения пяти видов белых телец, анализ выявляет количество и характеристики эритроцитов, гемоглобина, тромбоцитов и других компонентов крови.
Также он необходим при диагностике анемий, диагностике и лечении воспалительных процессов, в качестве элемента профилактического обследования, при диагностике разнообразного спектра заболеваний и для мониторинга за лечением.
Норма лейкоцитов в крови
Говоря о норме практически любого лабораторного анализа, нужно знать, что лаборатории могут работать на разных установках, применять различные методы проведения анализа и отличающиеся реагенты. Поэтому, в зависимости от лаборатории, могут незначительно различаться референсные значения – границы нормы.
В норме лейкоциты в крови у взрослых мужчин и женщин содержатся в количестве 4-9×10 Ед/л.
Содержание лейкоцитов в крови у ребенка в норме выше, чему взрослого. Например, у новорожденных этот показатель достигает 9,2-13,8х10 Ед/л. С взрослением ребенка уровень белых клеток в норме снижается. В возрасте трех лет нормальный диапазон составляет 6-17х10 Ед/л, а к десяти годам – уже 6,1-11,4 х10 Ед/л.
У беременных женщин уровень лейкоцитов тоже часто выше, чем у обычных взрослых людей. К концу третьего семестра повышенное содержание белых клеток у них считается нормой. Это объясняется возросшей нагрузкой на организм.
У пожилых людей производство лейкоцитов может снижаться на 2-3%, а их активность и защитные функции сокращаются почти в два раза. Это одна из причин, почему у людей в возрасте ослаблен иммунитет.
Отклонение уровня лейкоцитов в ту или иную сторону от нормы свидетельствует о проблемах со здоровьем. При этом важно знать не только показатель белых телец в крови пациента в общем (суммарное количество), но и каждого вида этих клеток по отдельности.
Повышенные лейкоциты в крови
Лейкоцитоз возникает как следствие патологических процессов. При вторжении в организм агрессоров он выбрасывает в кровь большое количество белых клеток для борьбы с угрозой.
Баня или сауна и активная физическая нагрузка перед анализом тоже могут поднять уровень лейкоцитов.
Чтобы получить достоверный результат, общий анализ крови необходимо сдавать строго в спокойном состоянии натощак.
Пониженные лейкоциты в крови
Состояние, характеризующееся пониженным уровнем белых телец в крови, называется лейкопения. Довольно часто она носит временный характер, однако если показатель стабильно низок, это может свидетельствовать о серьезных патологиях.
Разница между лейкоцитозом и лейкопенией
Лейкоцитоз и лейкопения являются двумя терминами в медицине, которые относятся к аномалии, наблюдаемой в белых кровяных клетках, и врачи часто идентифицируют их, делая полный анализ крови. главное от
Содержание:
В этой статье мы обсудим,
1. Что такое кровь?
2. Что такое лейкоцитоз?
— типы, Причины, особенности, признаки и симптомы, лечение
3. Что такое лейкопения?
– Причины, особенности, признаки и симптомы, лечение
4. Разница между лейкоцитозом и лейкопенией
Что такое кровь
Что такое лейкоцитоз
В общей медицине лейкоцитоз сгруппирован в 5 подкатегорий в зависимости от типа лейкоцитов, число которых увеличивается.
Лейкоцитоз может поражать один или несколько из перечисленных выше типов клеток из-за различных этиологических факторов.
Причины лейкоцитоза
Обычно увеличение количества лейкоцитов в организме означает, что оно борется с какой-либо вредной инфекцией, которая может иметь бактериальное, вирусное, грибковое или паразитарное происхождение. Это также может быть связано с
Признаки и симптомы лейкоцитоза
У большинства пациентов с лейкоцитозом не наблюдается каких-либо особых признаков или симптомов, характерных для самого состояния, но в большинстве случаев все признаки, связанные с этиологическим состоянием, будут наблюдаться при взятии истории болезни и проведении тщательного физического обследования. Некоторые из общих черт, отмеченных у подозреваемых лиц, заключаются в следующем.
Лечение лейкоцитоза
Что касается лечения лейкоцитоза, всегда важно найти основную причину состояния, а не лечить пациента, ориентируясь на симптомы.
Если повышение уровня лейкоцитов связано с тем, что пациент принимает какой-либо препарат, то необходимо прекратить прием препарата и заменить его другим.
Некоторые другие ключевые особенности лечения включают в себя:
Что такое лейкопения
Причины лейкопении
Наиболее распространенные причины лейкопении включают в себя:
Тем не менее, все это в конечном итоге приведет к иммуносупрессии, и поэтому важно как можно скорее диагностировать возможную этиологию, чтобы предотвратить дальнейшие осложнения.
Признаки и симптомы, лечение и лечение лейкопении
Пациенты с лейкопенией будут в основном жаловаться на рецидивирующие инфекции, свидетельствующие о плохом иммунитете, тогда как другие особенности будут зависеть от основного состояния здоровья.
В то время как лекарства работают должным образом на этиологическое состояние, пациент может быть спасен от дальнейших инфекций, обеспечивая хорошую гигиену, правильное мытье рук, избегая инфекционных заболеваний, избегая переполненных мест и используя маску для носа и рта, если это возможно.
Также важно регулярно проверять уровень лейкоцитов, чтобы увидеть, реагирует ли организм на лекарства. Как только основная причина устранена, пациент скоро выздоровеет.
Ориентировочные диапазоны для белых кровяных клеток.
Разница между лейкоцитозом и лейкопенией
Уровень лейкоцитов
Может быть несколько этиологических состояний, ответственных за каждый из этих результатов, и план лечения и последующее наблюдение будут в основном зависеть от этой этиологии. Фактически, как только основная причина устранена полностью, эти отклонения в конечном итоге вернутся к нормальному диапазону.
Повышение лейкоцитов в крови
Повышенное содержание лейкоцитов в крови, или лейкоцитоз, – это патологическое или физиологическое состояние, при котором уровень белых кровяных телец становится выше нормальных значений. Вместе с данным признаком на наличие заболеваний могут указывать другие симптомы. Распознать, насколько серьезна данная ситуация поможет врач.
Что такое лейкоциты, особенности функционирования
Лейкоциты в крови у взрослого человека– это форменные элементы крови вместе с эритроцитами и тромбоцитами. Их основная функция заключается в защите организма от возбудителей инфекционных заболеваний. По концентрации в крови удается судить об уровне иммунной защиты, наличию воспалительного процесса. Выработка лейкоцитов происходит в красном костном мозге. Зрелые клетки содержаться не только в кровяном русле, но и тканях организма.
Лейкоциты – это обобщенное понятие. В свою очередь они подразделяются на два типа, каждый и которых включает несколько видов.
У каждого из них своя функция. Виды белых телец различаются по продолжительности жизни. Например, нейтрофилы защищают несколько дней. Клетки, присутствующие в крови, живут меньше тех, что находятся в тканях.
В крови здорового человека содержится от 4 до 9 x10 Ед/л. белых кровяных клеток. Если значение выше нормы, то это называется лейкоцитоз, если меньше – лейкопения. У женщин данный показатель вариабельный, у мужчин более постоянен.
Лейкоцитоз и его причины
Патологический лейкоцитоз
О патологическом лейкоцитозе судят, если количество клеток повышается на 5 – 20 тыс. Если лейкоцитарный уровень значительно повышен — то это признак чаще всего указывает на онкологию крови.
Если в анализе крови повышены лейкоциты, то, возможно, причина связана со следующими изменениями:
Физиологический лейкоцитоз
Для физиологического лейкоцитоза характерно незначительное повышение белых кровяных телец на 2 – 3 тыс. При этом изменения крови носят временный характер.
Причины повышенных лейкоцитов в крови, не связанные с патологией:
Лейкоцитоз у женщин и мужчин
В некоторых случаях лейкоцитоз связан с половой принадлежностью. Отдельного внимания заслуживает повышенное содержание лейкоцитов у женщин. На это существуют следующие причины:
Для мужчин в возрасте старше 50 лет лейкоцитоз может указывать на патологии со стороны предстательной железы.
Признаки лейкоцитоза и других симптомов распространенных заболеваний
Неправильно утверждать, что лейкоцитоз у взрослых – это болезнь. На самом деле повышение уровня клеток – это один признак какого-либо заболевания. Почти всегда он сопровождается другими симптомами, к которым относятся:
Если в результатах анализов выявился лейкоцитоз, то следует обратиться за помощью к врачу. Справиться с патологическими изменениями вначале гораздо проще, чем, когда проявляются осложнения и заболевание имеет хроническую форму.
Как правильно сдавать анализ крови
Прежде чем сдать анализ крови на лейкоцитоз, имеет смысл подготовиться с учетом нижеперечисленных правил:
Как устранить физиологический и патологический лейкоцитоз
Заниматься вопросом по снижению лейкоцитов в крови должен врач. В первую очередь, выясняется причина физиологического или патологического состояния. Для этого проводится инструментальная и лабораторная диагностика.
Если выявлено заболевание, то проводятся терапевтические мероприятия, направленные на этиологию, патогенез. На фоне эффективного лечения иммунный статус улучшается, воспалительный процесс ликвидируется, и число лейкоцитов приходит в норму. В качестве препаратов могут быть назначены антибиотики, противовирусные средства, кортикостероиды и др.
Физиологический лейкоцитоз удается уменьшить без вмешательств медикаментов. Для этого достаточно придерживаться следующих правил:
Серьезные этиологические факторы приводят к лейкоцитозу, изменениям в организме, которые ухудшают качество жизни и способствуют наступлению к преждевременной смерти, поэтому не стоит выжидать время и заниматься самолечением. Лейкоцитоз может быть вызван разными причинами. Только специалист составит план диагностических мероприятий, на основании которых назначит лечение.
Лейкоцитоз, Лейкопения, Лимфогранулематоз
Нейтрофилез
Состояние, при котором абсолютное количество нейтрофилов превышает 10 000/мкл.
Этиология:
Лейкемоидная реакция
Состояние, характеризующееся резким увеличением числа лейкоцитов (выше 50 000/мкл) с повышением уровня зрелых и (или) незрелых нейтрофилов.
Этиология:
Может быть отдифференцирована от хронического миелоидного лейкоза (ХМЛ) при определении активности щелочной фосфатазы лейкоцитов; она повышена при лейкемоидной реакции и снижена при ХМЛ.
Лейкоэритробластная реакция
Сходна с лейкемоидной реакцией, отличаясь от нее наличием в мазках крови ядерных эритроидных клеток.
Этиология:
Лимфоцитоз
Состояние, при котором абсолютное количество лимфоцитов превышает 5 000/мкл.
Этиология:
Моноцитоз
Состояние, характеризующееся абсолютным количеством моноцитов более 800/мкл.
Этиология:
Эозинофилия
Состояние, при котором абсолютное количество эозинофилов превышает 500/мкл.
Этиология:
Базофилия
Состояние, при котором абсолютное количество базофилов превышает 100/мкл.
Этиология:
Нейтропения
Состояние, характеризующееся снижением числа нейтрофилов менее 2 500/мкл (при числе лейкоцитов менее 1 000/мкл повышен риск бактериальной инфекции).
Этиология:
Ведение лихорадящего больного с нейтропенией. Обычно проводят эмпирическое лечение антибиотиками широкого спектра действия при инфекциях, связанных со скрытыми очагами (околоносовые пазухи, полость рта, аноректальная область). Направленное лечение возможно после получения результатов посевов крови и других культуральных исследований. Продолжительная нейтропения (14 дней) повышает риск диссеминации грибковых инфекций, что может потребовать антимикотической химиотерапии (амфотерицин В). Применяют трансфузии гранулоцитов (эффект сомнителен). Продолжительность нейтропении, вызванной химиотерапией, может быть укорочена при лечении цитокинами GMCSF или GCSF.
Лимфопения
Состояние, при котором абсолютное количество лимфоцитов менее 1 000/мкл.
Этиология:
Моноцитопения
Состояние, при котором абсолютное количество моноцитов меньше 100/мкл.
Этиология:
Эозинопения
Состояние, при котором абсолютное количество эозинофилов менее 50/мкл.
Этиология:
Лимфогранулематоз
Опухоль лимфатических узлов с наличием клеток Березовского-Штернберга.
Этиология неизвестна.
Клиническая картина разнообразна. В одних случаях болезнь начинается с появлений интоксикации (лихорадка, слабость, потливость, увеличение лимфатических узлов, повышение СОЭ). Иногда начало болезни характеризуется лишь увеличением какой-либо одной группы (или одного) лимфатических узлов. Узлы плотноватые, эластичные, чаще не спаяны между собой. Иногда в них возникают некрозы, появляются свищи (посев из них нередко стерилен). Частый симптом интоксикации — кожный зуд. При первичной локализации опухоли в лимфатических узлах брюшной полости возможна тяжелая интоксикация с гипертермией, проливным потом, лейкопенией с палочкоядерным сдвигом и повышением СОЭ. Изредка отмечается первичная локализация лимфогранулематоза в желудке, легком, селезенке. Картина крови в типичных случаях характеризуется выраженной лимфопенией, нейтрофипезом с умеренным палочкоядерным сдвигом, увеличением СОЭ. При тяжелой интоксикации возможна эозинофилия. При отсутствии интоксикации кровь может долгое время не изменяться, в отдельных случаях наблюдается небольшой лимфоцитоз.
Диагноз устанавливают на основании гистологического исследования биопсированного лимфатического узла (или органа при экстранодальной локализации опухоли); обнаруживают нарушение структуры узла, стертость его рисунка и наличие клеток Березовского-Штернберга (обязательный диагностический признак). Клиническая или только цитологическая по пунктату диагностика лимфогранулематоза не должна иметь место. В начале процесса, особенно если пораженный лимфатический узел вовлечен в банальный воспалительный процесс (при этом он может быть болезненным, быстро увеличивается на высоте инфекции и уменьшается на фоне антибактериальной терапии — лимфаденит опухолевого лимфатического узла), гистологическая трактовка биоптата может оказаться невозможной (поэтому на высоте инфекции биопсия лимфатического узла нежелательна). В этих случаях приходится прибегать к повторной биопсии увеличенных плотных лимфатических узлов (ни в коем случав не следует биопсировать мягкие неувеличенные лимфатические узлы в расчете на «системность» процесса: эта опухоль не первичномножественная, а метастазирует, как и другие опухоли лимфатических узлов).
Лечение проводят по определенным схемам, что при отсутствии органных поражений позволяет добиться выздоровления у большинства больных. Основные программы лечения заключаются в назначении 2–4 курсов полихимиотерапии, затем в поэтапном облучении всех основных групп лимфатических узлов (как пораженных, так и неизмененных) по обе стороны диафрагмы, облучении селезенки или ее ложа (если нет признаков распространения опухоли за пределы лимфатических узлов, селезенку обычно удаляют) и последующем назначении полихимиотерапии. Суммарно до и после облучения проводят обычно б курсов полихимиотерапии. Для облучения используют источники высоких энергий, позволяющие достичь поглощенной дозы на очаг около 4 000 рад без тяжелого повреждения кожи. Область первоначального поражения желательно облучать в более высокой дозе. Полихимиотерапия по эффективности почти не уступает лучевому лечению. Назначают циклофосфан, винкристин, прокарбазин (натулан) и преднизолон в течение 2 нед с последующим 2-недельным перерывом. Препараты назначают в следующем порядке: циклофосфан — 600 мг/м 2 в/в или мустарген — 6 мг/м 2 (все дозы для взрослых) в 1-й и 8-й день цикла, винкристин — 2 мг/м 2 в/в в 1-и и 8-й день цикла, прокарбазин (натулан) — 100 мт/м 2 в день внутрь ежедневно с 1-го по 14-й день цикла, преднизолон — 40 мг/мг в день, внутрь с 1-го по 14-й день цикла с отменой его в один день полностью. Преднизолон назначают только в 1-м, 4-м, 8-м и 12-м циклах. В остальных циклах лечение проводят без преднизолона. Желательно чередовать курсы химиотерапии, при которых мустарген сменяет циклофосфан, или проводить курсы садреабластином, блеомицином, CCNV. При наличии соответствующих условий полихимиотерапию и облучение можно проводить в основном амбулаторно. Иногда (при выраженной тошноте и рвоте) приходится госпитализировать больных для в/в введения цитостатиков. При полиневрите, вызванном введением винкристина (чаще у стариков или при тяжелом поражении печени), препарат заменяют винбластином. Существуют и другие схемы полихимиотерапии. Применение монохимиотерапии для начала лечения противопоказано.
Прогноз трудовой и прогноз в целом определяются не формальной распространенностью процесса, а результатами лечения. Сейчас выздоравливают до 60–80% больных при программном лечении.
Профилактика болезни не разработана. Профилактика рецидивов — выполнение программы лечения и соблюдение необходимого режима. Возникновению рецидивов способствуют инсоляция, беременность, роды. Беременность допустима не ранее чем через 2 года от начала ремиссии.
Лейкоцитоз и лейкопения. Когда повышаются и понижаются лейкоциты и с чем это связано?
Лейкоциты или белые клетки крови – это основа иммунной защиты и, что не менее важно, нашей иммунной памяти, которая формируется на протяжении всей жизни. При любом патологическом процессе, будь то атака болезнетворных микроорганизмов или воздействие внешних и внутренних факторов, в организме больного происходит «активизация» лейкоцитов в крови и формируется память. Таким образом, при следующей подобной атаке, организм уже успевает сформировать иммунный ответ и знает, как реагировать на то или иное «вторжение».
При любом воспалительном или другом патологическом процессе можно наблюдать значительное повышение уровня лейкоцитов, что измеряется количеством клеток в одной единице крови. Повышение уровня лейкоцитов в крови и называется лейкоцитоз. Недостаточная продукция лейкоцитов, в свою очередь, называется лейкопенией. Как правило, все причины лейкоцитоза и лейкопении могут иметь экзогенный и эндогенный характер, т. е. возникать под воздействием внешних или внутренних факторов.
Существует несколько видов лейкоцитов, каждый из которых выполняет определенные функции и решает по-своему поставленные задачи:
Этиология лейкоцитоза и лейкопении хорошо изучены и по анализу количественного содержания лейкоцитов в одной единице крови хороший диагност может многое сказать об общем состоянии больного.
Причины возникновения лейкоцитоза или лейкопении могут быть различными:
Стоит заметить, что у человека может быть и физиологическая лейкопения или лейкоцитоз, что может быть связано с различными состояниями. К примеру, физиологический лейкоцитоз может наблюдаться на фоне гормональных изменений во время беременности, менструации или аборта.
Незначительные изменения в лейкоцитарной формуле могут носить физиологический характер и не являются диагностическим признаком той или иной болезни. Также число лейкоцитов может несколько возрастать при стрессах,холоде, болевом синдроме, страхах и других неврологических патологиях. О наличии серьезных проблем говорит, как правило, повышение или понижение уровня лейкоцитов в 2-3 раза в сравнении с условной физиологической нормой.
Лейкоцитоз и лейкопения: диагностика
Диагностика лейкоцитоза и лейкопении в большинстве клинических случаев не представляет сложности и проводится на сновании результатов общего анализа крови. Развернутый анализ крови позволяет достаточно точно определить количество лейкоцитов. При помощи общего анализа крови можно установить или предположить:
На основании результатов данного исследования могут быть назначены дополнительные методы диагностики, помогающие более точно поставить больному диагноз.
Уровень лейкоцитов определяется полом и возрастом больного. У детей лейкоцитарная формула несколько отличается из-за процессов формирования иммунитета. В среднем вариантом физиологической нормы принято считать относительный показатель лейкоцитов на уровне от 4,5 до 11,0*10*9/литр. Отклонение от этой нормы в несколько раз вызывает подозрение на наличие воспалительного или другого патологического процесса и требует более детального обследования больного.
Лечение лейкоцитоза и лейкопении
Лечение лейкоцитоза или лейкопении заключается, прежде всего, в устранении причины, вызвавшей изменения количества лейкоцитов. С этой целью может быть назначена противовирусная, антибактериальная, антигельминтная терапия, а также лечение, направленное на устранение аллергических реакций. Врачичасто назначают таблетки при лейкоцитозе или лейкопении, которые способствуют повышению сопротивляемости организма к воздействию внешних факторов:
Комплексное лечение назначает ведущий специалист на основании объективных лабораторных данных и исследования патогенеза изменений в лейкоцитарной формуле. Стоит понимать, что лейкоцитоз или лейкопения – это не самостоятельное заболевание, а лишь признак, указывающий на патологические изменения. По этой причине очень важной частою диагностики является именно точное установление причины повышения или снижения уровня лейкоцитов.