Лейкоплакия вульвы что это такое
Лейкоплакия шейки матки: симптомы, диагностика, лечение
Патология покровного эпителия, которая характеризуется процессом ороговения верхних слоев, получила название лейкоплакия. Видоизмененные участки хорошо видны на слизистых, они могут располагаться на наружных половых органах, шейке матки. Патология требует комплексной терапии и наблюдения у специалистов. В клинике Dr.AkNer вы можете оперативно пройти обследование различные на женские заболевания, получить квалифицированную консультацию и подробный план лечения.
Этиология заболевания
Лечение лейкоплакии предваряет сбор анамнеза. В зависимости от типа патологии и возможных причин заболевания будет разниться терапия. Врачи выделяют следующие факторы риска:
инфицирование вирусом папилломы человека;
наличие заболеваний, передающихся половым путем;
воспалительные процессы в репродуктивной системе;
травмы при гинекологических манипуляциях (аборт, роды, установка или снятие внутриматочной спирали);
ранняя половая жизнь и беременность.
В группу риска по данной патологии входят также женщины, которые имеют сопутствующие хронические заболевания (сахарный диабет, иммунодефицит и другие).
Виды лейкоплакии
Как лечить лейкоплакию, зависит от ее типа. Заболевание опасно тем, что патологические процессы в эпителии могут приобретать злокачественный характер и провоцировать онкологические новообразования.
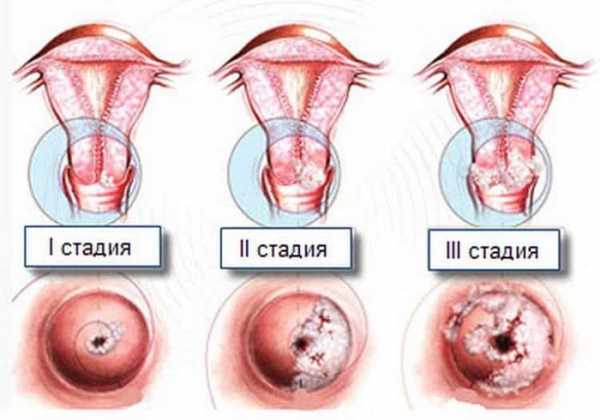
На сегодняшний день медицина выделяет три категории лейкоплакии.
Простая. Образования располагаются вровень с эпителием. Они, как правило, белого цвета, изменения носят доброкачественный характер.
Пролиферативная. Выражается в плотных наростах, возвышающихся над эпителием. Различают бородавчатую и чешуйчатую форму.
Эрозивная. Характеризуется трескающимися и кровоточащими очагами. Данная форма наиболее опасна, поскольку в структурах присутствуют атипичные клетки.
Клинические проявления
Лечение лейкоплакии влагалища или матки назначают в зависимости от проявлений и симптомов. Женщины с данной патологией могут жаловаться на следующие виды дискомфорта:
недостаточность секрета влагалища;
болевые ощущения внизу живота;
боль во время мочеиспускания;
трещины на половых губах;
пятна на слизистой;
выделения из гениталий;
Часто очаги поражения не приносят дискомфорта, оставаясь незамеченными пациенткой. Именно поэтому необходимы регулярные визиты к гинекологу. Найти врача, которому вы сможете доверять, можно в клинике Dr.AkNer. У нас работают лучшие специалисты с большим опытом в терапии женских заболеваний.
Диагностические мероприятия
Методы лечения лейкоплакии шейки матки выбирает врач в зависимости от выраженности и типа нарушения. Для уточнения диагноза проводятся следующие анализы и исследования:
кольпоскопия (осмотр шейки матки с помощью оптического прибора);
гистологическое исследование образца ткани;
анализы на заболевания, передающиеся половым путем;
проба Шиллера для идентификации атипичных клеток.
Первую информацию о заболевании врач получает при стандартном осмотре. На эпителии обнаруживаются белесые наросты, которые позволяют идентифицировать лейкоплакию.
Терапия
Лечение лейкоплакии у женщин характеризуется комплексными мерами. Кроме удаления пораженных участков слизистых назначают консервативную терапию для купирования сопутствующих заболеваний. После детального изучения анамнеза и полного осмотра врач может назначить следующие категории лекарств:
Препараты могут быть как общего, так и местного назначения.
Также современная медицина выделяет следующие способы лечения лейкоплакии:
криодеструкция (разрушение патологических образований с помощью жидкого азота, подходит для поверхностных патологий);
лазерная коагуляция (удаление образований с помощью лазера);
химическая деструкция новообразований (воздействие на эпителий лекарственными препаратами);
конизация (удаление части или всей шейки матки на поздних стадиях процесса).
Чтобы выявить патологию на ранних стадиях и получить адекватное лечение лейкоплакии матки, обращайтесь за помощью к профессионалам. В клинике Dr.AkNer вы сможете выбрать лечащего врача из команды профессионалов.
Задать вопрос или записаться на прием
Комплексная диагностика гинекологических заболеваний «Check-up»
Цены на услуги
Лицензии
Патология покровного эпителия, которая характеризуется процессом ороговения верхних слоев, получила название лейкоплакия. Видоизмененные участки хорошо видны на слизистых, они могут располагаться на наружных половых органах, шейке матки. Патология требует комплексной терапии и наблюдения у специалистов. В клинике Dr.AkNer вы можете оперативно пройти обследование различные на женские заболевания, получить квалифицированную консультацию и подробный план лечения.
Этиология заболевания
Лечение лейкоплакии предваряет сбор анамнеза. В зависимости от типа патологии и возможных причин заболевания будет разниться терапия. Врачи выделяют следующие факторы риска:
инфицирование вирусом папилломы человека;
наличие заболеваний, передающихся половым путем;
воспалительные процессы в репродуктивной системе;
травмы при гинекологических манипуляциях (аборт, роды, установка или снятие внутриматочной спирали);
ранняя половая жизнь и беременность.
В группу риска по данной патологии входят также женщины, которые имеют сопутствующие хронические заболевания (сахарный диабет, иммунодефицит и другие).
Виды лейкоплакии
Как лечить лейкоплакию, зависит от ее типа. Заболевание опасно тем, что патологические процессы в эпителии могут приобретать злокачественный характер и провоцировать онкологические новообразования.
На сегодняшний день медицина выделяет три категории лейкоплакии.
Простая. Образования располагаются вровень с эпителием. Они, как правило, белого цвета, изменения носят доброкачественный характер.
Пролиферативная. Выражается в плотных наростах, возвышающихся над эпителием. Различают бородавчатую и чешуйчатую форму.
Эрозивная. Характеризуется трескающимися и кровоточащими очагами. Данная форма наиболее опасна, поскольку в структурах присутствуют атипичные клетки.
Клинические проявления
Лечение лейкоплакии влагалища или матки назначают в зависимости от проявлений и симптомов. Женщины с данной патологией могут жаловаться на следующие виды дискомфорта:
недостаточность секрета влагалища;
болевые ощущения внизу живота;
боль во время мочеиспускания;
трещины на половых губах;
пятна на слизистой;
выделения из гениталий;
Часто очаги поражения не приносят дискомфорта, оставаясь незамеченными пациенткой. Именно поэтому необходимы регулярные визиты к гинекологу. Найти врача, которому вы сможете доверять, можно в клинике Dr.AkNer. У нас работают лучшие специалисты с большим опытом в терапии женских заболеваний.
Диагностические мероприятия
Методы лечения лейкоплакии шейки матки выбирает врач в зависимости от выраженности и типа нарушения. Для уточнения диагноза проводятся следующие анализы и исследования:
кольпоскопия (осмотр шейки матки с помощью оптического прибора);
гистологическое исследование образца ткани;
анализы на заболевания, передающиеся половым путем;
проба Шиллера для идентификации атипичных клеток.
Первую информацию о заболевании врач получает при стандартном осмотре. На эпителии обнаруживаются белесые наросты, которые позволяют идентифицировать лейкоплакию.
Терапия
Лечение лейкоплакии у женщин характеризуется комплексными мерами. Кроме удаления пораженных участков слизистых назначают консервативную терапию для купирования сопутствующих заболеваний. После детального изучения анамнеза и полного осмотра врач может назначить следующие категории лекарств:
Препараты могут быть как общего, так и местного назначения.
Также современная медицина выделяет следующие способы лечения лейкоплакии:
криодеструкция (разрушение патологических образований с помощью жидкого азота, подходит для поверхностных патологий);
лазерная коагуляция (удаление образований с помощью лазера);
химическая деструкция новообразований (воздействие на эпителий лекарственными препаратами);
конизация (удаление части или всей шейки матки на поздних стадиях процесса).
Лейкоплакия вульвы
Лейкоплакия вульвы представляет собой изменения клеток в результате их ороговения на слизистой вульвы. Как правило, выявление патологии происходит с наступлением климакса, однако может развиваться у женщин более молодой категории.
Почему возникает лейкоплакия вульвы?
Причины возникновения лейкоплакии вульвы до сих пор до конца не изучены. Существует несколько теорий происхождения данного заболевания. Так, к возможным причинам относят:
Лейкоплакия вульвы. Симптоматика
В начальной стадии зачастую не возникает никаких тревожных сигналов. В некоторых случаях пациентки жалуются на легкое покалывание и ощущение «ползающих мурашек». Нередки случаи, когда уже в начале заболевания женщин начинает беспокоить ярко выраженный зуд в области половых органов. Однако, если вовремя не происходит диагностирование патологии, у женщины заболевание прогрессирует и тогда ведущими симптомами становятся:
Важно отметить, что симптоматика может возникать в качестве отдельных локальных ощущений, либо проявляться комплексно. Однако подобные признаки могут так же указывать и на возникновение другого заболевания, поэтому важно обратиться за помощью к специалисту и не заниматься самолечением.
Обследование
Для начала специалист должен собрать максимально подробный анамнез, опрашивая пациента. Далее проводится плановый осмотр и на основе его результатов будет составлен дальнейший план действий. В качестве основных инструментов можно выделить следующие методы:
Вульвоскопия. С использованием кольпоскопа и специальных проб специалисты выявляют наличие патологических изменений на слизистой вульвы.
Биопсия. Если найдены сомнительные участки, которые могут в будущем стать дальнейшим развитием болезни, небольшую часть образования берут на анализ.
Проба Шиллера. Ткани, которые были повреждены ранее, окрашивают специальным раствором. Участки, которые уже подвержены заболеванию, остаются неокрашенными.
Мазок на цитологию. Помогает своевременно предупредить появление онкологического образования.
При использовании нескольких методик, вероятность своевременного диагностирования приближается к 100%.
Лейкоплакия вульвы. Принципы лечения
Диагноз трудно поддается лечению. На практике чаще всего используют консервативные методы. Терапия направлена на ликвидацию воспалительных изменений в области вульвы, улучшение трофики тканей, снятие психоэмоционального напряжения и устранение зуда.
Невозможно обойтись без медикаментозной терапии. Терапия проводится местная с помощью специальных мазей. Длительность терапии составляет около 3 месяцев.
Из немедикаментозных методов лечения применяют лазерную терапию, иглорефлексотерапию, ультразвуки и УФО (ультрафиолетовое облучение).
Если наблюдается гормональный дисбаланс, могут выписываться специальные препараты для его восстановления, а также нормализации метаболических процессов.
Не менее важно наладить иммунитет. Чтобы в будущем не возникало сложностей с зачатием, специалисты зачастую направляют пациента на физиотерапию. Она помогает улучшить упругость мышечных групп и восстановить эластичность.
Важно принять во внимание, что в процессе разработки программы лечения, каждый специалист учитывает возрастную категорию пациента, сопутствующие заболевания, давность и распространенность лейкоплакии вульвы.
Хирургическое лечение в настоящее время практически не используется ввиду высокой вероятности рецидива, косметических дефектов и осложнений. В редких случаях, по строгим показаниям, могут применятся лазерная абляция или криодеструкция.
Далее будет проходить процесс реабилитации. Для его ускорения важно выполнять рекомендации врача: не принимать горячую ванну, осуществить корректировку приемов питания и выбирать полезные продукты, исключая жирную, соленую и острую пищу. В домашних условиях потребуется в точности и по часам выполнять гигиенические мероприятия.
Интервью с врачом о лейкоплакии вульвы
— Что такое лейкоплакия вульвы?
— Какие можно привести факторы, способствующие развитию лейкоплакии вульвы?
— Этих факторов может быть множество: кишечные инфекции, рецидивирующие воспалительные процессы слизистой вульвы, нехватка ретинола, нарушение метаболических процессов, различные заболевания половых органов. У большинства моих пациенток лейкоплакия вульвы появилась в результате гормональной перестройки в периоды климакса и менопаузы. В это время ткани интимной зоны истончаются, замедляются обменные процессы, они становятся более восприимчивыми к инфекциям, их заселяет патогенная микрофлора.
— Какой симптоматикой отличается лейкоплакия вульвы?
— Лейкоплакия вульвы поначалу может не проявляться видимыми симптомами. На первой стадии вульва покрывается пленками сероватого оттенка, которые можно снять при помощи тампона, но они образуются снова и снова. На второй стадии поражённые зоны покрываются бляшками бело-серого оттенка. Затем они сливаются между собой и превращаются в более плотные корки. На третьей стадии бляшки разрастаются и по виду и структуре напоминают бородавки с язвами и трещинами. Патологический процесс сопровождается сильнейшим жжением, зудом, возникающими при любых движениях, занятиях спортом, личной гигиене и мочеиспускании. Женщина не может вести интимную жизнь ввиду физического и психологического дискомфорта.
Лечение лейкоплакии вульвы
— Как лечить лейкоплакию вульвы?
— Как проводится лазерное лечение лейкоплакии вульвы при помощи MonaLisa Touch?
— Как лечение лейкоплакии вульвы процедурой MonaLisa Touch влияет на качество жизни женщины?
— Прежде всего, уходят всяческие болезненные и дискомфортные ощущения. Женщина может заниматься спортом, вести активный образ жизни. Нормализуется половая жизнь: пациентка уверенна в привлекательности своего тела и эстетичном виде наружных половых органов. Женщина получает удовольствие от секса, поскольку после лазерной обработки влагалище становится эрогенно чувствительным, сужается, увеличивается количество смазки.
— Как Пациентке проводить восстановление после лечения лейкоплакии вульвы с помощью MonaLisa Touch?
— Никаких специфических предписаний нет. Достаточно отказаться от интимных отношений и использования тампонов на 5 дней.
— Кому нельзя проводить лазерную терапию MonaLisa Touch для избавления от лейкоплакии вульвы?
— Детям до 18 лет, беременным и кормящим, пациенткам с активными воспалительными процессами в организме, онкологиями, сахарным диабетом, хроническими заболеваниями в стадии обострения.
| Код услуги | Наименование процедуры | Цена, руб. |
| A22.01.002.000.001 | Лазерное омоложение вульвы СО2 SmartXide Touch DEKA | 20000 |
| A22.01.002.000.001 | АКЦИЯ! Лазерное омоложение вульвы СО2 SmartXide Touch DEKA 3 процедуры | 45000 |
| A22.01.002.000.001.1 | АКЦИЯ! Лазерное омоложение влагалища/лечение стрессового недержания мочи | 20000 |
| A22.01.002.000.001.1 | АКЦИЯ! Лазерное омоложение влагалища 3 процедуры | 55000 |
| A22.01.002.000.001.2 | Лазерное омоложение вульвы, влагалища (вульвовагинальное омоложение) | 40000 |
| A22.01.002.000.001.3 | Интимное омоложение 3 зоны (влагалище, вульва, промежность) | 37000 |
| A22.01.002.000.002 | Лазерное отбеливание зоны промежности | 15000 |
| A22.01.002.000.003 | Лазерное отбеливание перианальной области | 10000 |
| A22.01.002.000.004 | Лазерное отбеливание внутренней поверхности бедра | 10000 |
| A22.01.002.000.005 | Лазерное отбеливание лобковой зоны | 12000 |
| A22.01.002.000.006 | Лазерное отбеливание копчика | 10000 |
| A22.01.002.000.001.3 | Лазерное лечение лейкоплакии вульвы | 25000 |
| A22.01.002.000.001.4 | Лазерное лечение рубцовой патологии вульвы, влагалища | от 5000 |
Лейкоплакия вульвы
МКБ-10
Общие сведения
Чаще всего лейкоплакия вульвы наблюдается в период климакса и в менопаузе. Лейкоплакия вульвы может предшествовать или сочетаться с краурозом вульвы; в последнее время их количество возрастает, причем среди молодых пациенток. При лейкоплакии вульвы существует риск развития клеточной атипии и потенциальная возможность ее перерождения в рак вульвы (от 5 до 35 % случаев), а при сочетании с краурозом этот риск повышается.
Классификация форм лейкоплакии вульвы
При гипертрофической лейкоплакии вульвы очаги поражения представлены сухими выпуклыми бляшками серовато-белого цвета, которые невозможно удалить со слизистой вульвы. Лейкоплакические бляшки иногда могут сливаться между собой. Бородавчатая лейкоплакия вульвы обусловлена значительным разрастанием и ороговением ограниченных очагов поражения, напоминающих бородавки; нередко осложняется образованием трещин, эрозий и развитием воспаления. Бородавчатая лейкоплакия вульвы считается предраковым состоянием.
Причины лейкоплакии вульвы
Современные данные говорят о многообразии этиологических и патогенетических факторов, вызывающих дистрофические изменения слизистой гениталий при лейкоплакии вульвы. Лейкоплакию вульвы считают своеобразной защитной реакцией на действие различных повреждающих факторов, проявляющейся в неадекватной пролиферации эпителия. Лейкоплакия вульвы развивается на фоне хронического воспаления слизистой оболочки при развитии нейроэндокринных, иммунных и метаболических нарушений.
К факторам риска лейкоплакии вульвы относятся возраст старше 40 лет; наличие хронических воспалений гениталий (в т. ч., хронической папилломавирусной инфекции и генитального герпеса 2 серотипа); дисплазия шейки матки; короткий репродуктивный период; обменные нарушения (диабет, ожирение); пренебрежение личной гигиеной; многократная травматизация и раздражение слизистой вульвы; дефицит витамина А.
Гормональный сбой, приводящий к лейкоплакии вульвы, связан с возрастными изменениями в системе гипоталамус-гипофиз, гипофункцией щитовидной железы (гипотиреоз), коры надпочечников (надпочечниковая недостаточность), дисфункции яичников, недостатком эстрогенов в климактерии и менопаузе. Считают также, что в основе возникновения лейкоплакии вульвы лежит целый комплекс психоэмоциональных нарушений.
Симптомы лейкоплакии вульвы
Лейкоплакия вульвы может протекать бессимптомно, не вызывая у пациентки неприятных ощущений. Проявления лейкоплакии вульвы чаще всего наблюдаются в области клитора и малых половых губ. При лейкоплакии вульвы на слизистой оболочке начинают появляться небольшие, иногда множественные белесые пятнышки. Вследствие дальнейшего ороговения поверхность очагов лейкоплакии приобретает серовато-белый и перламутровый оттенок, эпителиальные бляшки утолщаются и начинают слегка выступать над поверхностью слизистой. Медленно увеличиваясь в размерах, бляшки могут сливаться и распространяться на значительную поверхность вульвы. Очаги лейкоплакии вульвы очень стойкие, не исчезают при их обработке.
При склерозировании и инфицировании тканей вульвы возникает постоянный сильный зуд и жжение, которые усиливаются ночью, после мочеиспускания, при движении и половом акте; появляются парестезии (онемение, покалывание). Бородавчатая форма лейкоплакии вульвы с плотными ороговевшими разрастаниями осложняется появлением болезненных и плохо заживающих хронических трещин, эрозий и язв, к которым присоединяется микробная инфекция. Развитие воспаления при лейкоплакии вульвы сопровождается отеком и гиперемией. Болезненность во время полового акта мешает интимной жизни пациентки, приводит к развитию психоневрологической симптоматики.
Диагностика лейкоплакии вульвы
Диагностика лейкоплакии вульвы основывается на жалобах пациентки, результатах гинекологического обследования, инструментального и лабораторного исследований. Поскольку сходные проявления могут наблюдаться также при сахарном диабете, различных дерматозах (красный плоский лишай, экзема, псориаз, нейродермит), красной волчанке, сифилисе и др., необходимо проводить дифференциальную диагностику с этими заболеваниями.
Пациентками с лейкоплакией предъявляются жалобы на зуд, чувство жжения в области вульвы. При гинекологическом осмотре можно обнаружить характерные белесые очаги на слизистой. Обязательно выполняется кольпоскопия (вульвоскопия), которая при лейкоплакии вульвы выявляет беловато- серый или желтоватый цвет слизистой, малопрозрачную ороговевающую бугристую поверхность, отсутствие или невыраженность сосудистого рисунка. Кольпоскопия помогает также выявить наличие сопутствующих лейкоплакии вульвы диспластических и атрофических процессов гениталий, исключить злокачественные новообразования.
При проведении Шиллер-теста с раствором Люголя очаги лейкоплакии вульвы не окрашиваются и становятся хорошо заметны невооруженным глазом. Также выполняется микроскопическое исследование мазка на микрофлору и на онкоцитологические изменения слизистой вульвы.
С участков, подозрительных на наличие лейкоплакии вульвы, производится прицельная биопсия с последующим гистологическим исследованием материала, показывающим характер изменений в клетках и тканях слизистой. Проведение полного диагностического обследования в гинекологии позволяет выявить лейкоплакию вульвы с точностью до 100%. Обнаружение лейкоплакии вульвы без признаков атипии позволяет считать ее фоновым процессом, с наличием атипии – предраковым состоянием.
Лечение лейкоплакии вульвы
Современные физиопроцедуры (ультрафонофорез лекарственных средств, оксигенотерапия с модуляцией ритмов головного мозга) при лейкоплакии вульвы оказывают противовоспалительное, десенсибилизирующее действие, нормализуют обменные процессы, гормональный и психоэмоциональный фон, укрепляют иммунную систему. Коррекция психоэмоционального состояния с применением седативных средств и методик является важным элементом лечения лейкоплакии вульвы.
Пациенток с лейкоплакией вульвы берут под динамическое диспансерное наблюдение гинеколога или онколога (при наличии злокачественности поражения) с обязательным кольпоскопическим и цитологическим контролем и повторными курсами лечения.
Прогноз и профилактика лейкоплакии вульвы
Плоская форма лейкоплакии вульвы считается обратимой, бородавчатая (в стадии эрозий) рассматривается как предраковое состояние. Профилактика лейкоплакии вульвы заключается в предупреждении и своевременной коррекции гормональных сбоев в организме женщины, лечении сопутствующих воспалительных и метаболических нарушений.