Лейкоциты в мокроте что это
Лабораторная диагностика мокроты
Исследование мокроты необходимо при наличии патологического процесса в легких и бронхах. Анализ позволит определить причины патологии, стадию процесса и характер болезни. Это исследование назначается в динамике, что позволяет оценить адекватность терапии и корректировать её, при необходимости.
Лечащий врач может назначить анализ мокроты, если есть длительный кашель, хронический патологический процесс в органах дыхательной системы, при неясности диагностической картины.
Виды исследования мокроты
Различают следующие виды исследования мокроты:
Макроскопический анализ позволяет оценить общие свойства и характер мокроты. Оценивается количество мокроты, её консистенция, цвет, запах. Также, изучаются примеси, их характер и количество, различные волокна. Можно определить гной, слизистые частицы, серозную жидкость, элементы гнилостного процесса или распада тканей, кровь, волокна фибрина. Данные элементы могут отсутствовать, встречаться по одному или в комбинациях друг с другом.
Микроскопический анализ дает более точной представление о составе мокроты. Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Бактериологическое исследование помогает подтвердить или исключить наличие микроорганизмов в мокроте. Это могут быть бактерии, грибок, паразиты. Проводится также анализ на чувствительность к антибактериальной терапии, что делает лечение более эффективным, сокращает его сроки и исключает неправильную тактику ведения пациента.
Химический анализ мокроты менее информативен. Проводится реакция на гемосидерин, что позволяет говорить о примеси крови. Также, оценивает кислотность биоматериала.
Виды мокроты
Мокроту можно классифицировать по нескольким признакам. Основным параметром является её характер. Различают такие виды мокроты:
Наблюдается при астме и воспалительных процессах. Имеет тягучую консистенцию, прозрачный цвет, стекловидный характер.
Сопровождает прорыв абсцесса или эмпиемы в просвет бронха. Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
Может содержать прожилки крови или сформированные сгустки. Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Мокрота жидкой консистенции является результатом пропотевания воды из капилляров в легкие, наблюдается при задержке крови в малом кругу кровообращения, отеке легких. Может иметь розоватый цвет.
Как подготовиться к лабораторной диагностике мокроты?
Пациенту рекомендуют набрать побольше воздуха в легкие и начать кашлять. После этого происходит забор материала.
Как собирается материал для анализа?
Материал для исследования собирается в стерильную посуду. После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
Как трактуются показатели анализа?
Оценка результатов всегда проводится в комплексе с анализом клинической картины, симптоматики и других исследований пациента. К примеру, на анализ сдается небольшое количество мокроты, но важно знать количество выделяемого вещества в сутки.
Наличие слизи наблюдается при остром бронхите, астме. Слизь и гной выделяются при бронхоэктазии, воспалении легких, абсцедировании, различных бронхитах. Кровь в мокроте наблюдается при тяжелом течении болезни, при инфаркте легкого, злокачественном росте, туберкулезе. Темный цвет и неприятный запах, наличие распадающихся тканей говорит о гангрене легкого.
Наличие грибка, мицелия, бактерий говорит о наличии соответствующей инфекции.
Какие болезни диагностируются с помощью анализа мокроты?
Острый бронхит
Мокрота начинает выделяться на первых стадиях болезни. Вначале она слизистая и вязкая, но постепенно приобретает слизисто-гнойный характер. Постепенно растет и количество отделяемого материала. Под микроскопом можно обнаружить лейкоциты, много эпителиальных клеток, одиночные эритроциты.
Хронический бронхит
Пациенты с хроническим бронхитом отмечают регулярное отхаркивание большого количества мокроты слизисто-гнойного характера. Изредка встречаются прожилки крови, особенно после интенсивного кашля. В мокроте появляются альвеолярные макрофаги, фибринозные слепки дыхательных путей, а также представители флоры.
Астма
Мокрота при астме слизистая и вязкая, имеет стекловидный характер. Наблюдаются спиральные элементы Куршмана и кристаллические фрагменты Шарко-Лейдена, эозинофилы.
Бронхоэктазы
Для данной патологии характерно большое количество мокроты, которое может достигать 1 литра. Отделяемое имеет грязный, серо-зеленый оттенок. Если оставить мокроты в посуде на время, она расслоится на несколько видов: слизь, гной и серозная жидкость. Наблюдаются пробки Дитриха, значительное количество лейкоцитов, биохимические примеси.
Пневмония
Характерная мокрота продуцируется при крупозной пневмонии. Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Абсцесс легкого
Мокрота двухслойная, содержит большое количество гноя и примеси слизи. Микроскопическое исследование позволяет обнаружить лейкоциты, волокна тканей, элементы жирных кислот, гематоидин и холестерин. Бактериологический анализ позволяет оценить характер флоры.
Туберкулез
Мокрота продуцируется при кавернозной форме болезни. Это сопровождается гнойным отделяемым, с примесями крови и слизи. Микроскопия позволяет определить наличие линз оха, волокон, кристаллов кислот. Если наблюдаются обызвествленные участки, это говорит о распаде старого туберкулезного очага.
Как видим, многие болезни имеют общие показатели мокроты. Это еще раз напоминает о необходимости целостной оценки клинической картины, в комплексе с симптомами и результатами других исследований.
Лаборатория АО «СЗЦДМ» предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО «СЗЦДМ» проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Лейкоциты в мокроте что это
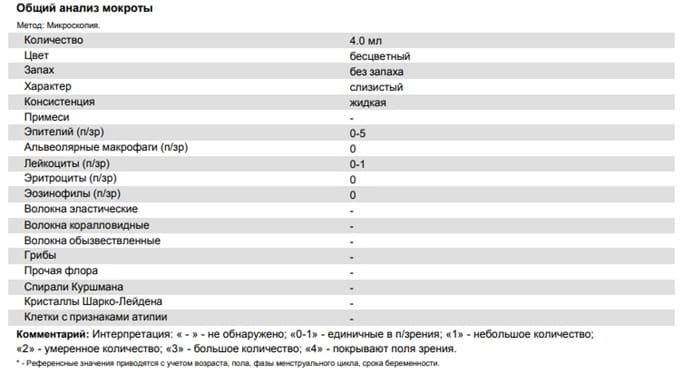
Мокрота – отделяемый из легких и дыхательных путей (трахеи и бронхов) патологический секрет. Общий анализ мокроты – лабораторное исследование, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты и дает представление о патологическом процессе в дыхательных органах.
Клинический анализ мокроты.
Мг/дл (миллиграмм на децилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Мокрота – это патологический секрет легких и дыхательных путей (бронхов, трахеи, гортани), который отделяется при откашливании. У здоровых людей мокрота не выделяется. В норме железы крупных бронхов и трахеи постоянно образовывают секрет в количестве до 100 мл/сут., который проглатывается при выделении. Трахеобронхиальный секрет представляет собой слизь, в состав которой входят гликопротеины, иммуноглобулины, бактерицидные белки, клеточные элементы (макрофаги, лимфоциты, слущенные клетки эпителия бронхов) и некоторые другие вещества. Данный секрет обладает бактерицидным эффектом, способствует выведению вдыхаемых мелких частиц и очищению бронхов. При заболеваниях трахеи, бронхов и легких усиливается образование слизи, которая отхаркивается в виде мокроты. У курильщиков без признаков заболеваний органов дыхания также обильно выделяется мокрота.
Клинический анализ мокроты является лабораторным исследованием, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты. На основании данного анализа судят о воспалительном процессе в органах дыхания, а в некоторых случаях ставят диагноз.
При клиническом исследовании мокроты анализируются такие показатели, как количество мокроты, ее цвет, запах, характер, консистенция, наличие примесей, клеточный состав, количество волокон, определяется присутствие микроорганизмов (бактерий, грибов), а также паразитов.
Мокрота по составу неоднородна. Она может содержать слизь, гной, серозную жидкость, кровь, фибрин, причем одновременное присутствие всех этих элементов не обязательно. Гной образуют скопления лейкоцитов, возникающие в месте воспалительного процесса. Воспалительный экссудат выделяется в виде серозной жидкости. Кровь в мокроте появляется при изменениях стенок легочных капилляров или повреждениях сосудов. Состав и связанные с ним свойства мокроты зависят от характера патологического процесса в органах дыхания.
Микроскопический анализ дает возможность под многократным увеличением рассмотреть присутствие различных форменных элементов в мокроте. Если микроскопическое исследование не выявило наличия патогенных микроорганизмов, это не исключает присутствия инфекции. Поэтому при подозрении на бактериальную инфекцию одновременно рекомендуется выполнять бактериологическое исследование мокроты с определением чувствительности возбудителей к антибиотикам.
Материал для анализа собирается в стерильный одноразовый контейнер. Пациенту необходимо помнить, что для исследования нужна мокрота, выделенная при откашливании, а не слюна и слизь из носоглотки. Собирать мокроту нужно утром до приема пищи, после тщательного полоскания рта и горла, чистки зубов.
Результаты анализа должны оцениваться врачом в комплексе с учетом клиники заболевания, данных осмотра и результатов других лабораторных и инструментальных методов исследования.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Количество мокроты при разных патологических процессах может составлять от нескольких миллилитров до двух литров в сутки.
Незначительное количество мокроты отделяется при:
Большое количество мокроты может выделяться при:
По изменению количества мокроты иногда можно оценить динамику воспалительного процесса.
Цвет мокроты
Чаще мокрота бесцветная.
Зеленый оттенок может свидетельствовать о присоединении гнойного воспаления.
Различные оттенки красного указывают на примесь свежей крови, а ржавый – на следы распада эритроцитов.
Ярко-желтая мокрота наблюдается при скоплении большого количества эозинофилов (например, при бронхиальной астме).
Черноватая или сероватая мокрота содержит угольную пыль и наблюдается при пневмокониозах и у курильщиков.
Мокроту могут окрашивать и некоторые лекарственные средства (например, рифампицин).
Запах
Мокрота обычно не имеет запаха.
Гнилостный запах отмечается в результате присоединения гнилостной инфекции (например, при абсцессе, гангрене легкого, при гнилостном бронхите, бронхоэктатической болезни, раке легкого, осложнившемся некрозом).
Своеобразный «фруктовый» запах мокроты характерен для вскрывшейся эхинококковой кисты.
Характер мокроты
Слизистая мокрота наблюдается при катаральном воспалении в дыхательных путях, например, на фоне острого и хронического бронхита, трахеита.
Серозная мокрота определяется при отеке легких вследствие выхода плазмы в просвет альвеол.
Слизисто-гнойная мокрота наблюдается при бронхите, пневмонии, бронхоэктатической болезни, туберкулезе.
Гнойная мокрота возможна при гнойном бронхите, абсцессе, актиномикозе легких, гангрене.
Кровянистая мокрота выделяется при инфаркте легких, новообразованиях, травме легкого, актиномикозе и других факторах кровотечения в органах дыхания.
Консистенция мокроты зависит от количества слизи и форменных элементов и может быть жидкой, густой или вязкой.
Плоский эпителий в количестве более 25 клеток указывает на загрязнение материала слюной.
Клетки цилиндрического мерцательного эпителия – клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях.
Альвеолярные макрофаги в повышенном количестве в мокроте выявляются при хронических процессах и на стадии разрешения острых процессов в бронхолегочной системе.
Лейкоциты в большом количестве выявляются при выраженном воспалении, в составе слизисто-гнойной и гнойной мокроты.
Эозинофилы обнаруживаются при бронхиальной астме, эозинофильной пневмонии, глистных поражениях легких, инфаркте легкого.
Эритроциты. Обнаружение в мокроте единичных эритроцитов диагностического значения не имеет. При наличии свежей крови в мокроте выявляются неизмененные эритроциты.
Клетки с признаками атипии присутствуют при злокачественных новообразованиях.
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (например, при кавернозном туберкулезе).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Их обнаружение в мокроте характерно для туберкулеза.
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко – Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий грибов появляется при грибковых поражениях бронхолегочной системы (например, при аспергиллезе легких).
Прочая флора. Обнаружение бактерий (кокков, бацилл), особенно в больших количествах, указывает на наличие бактериальной инфекции.
Кто назначает исследование?
Пульмонолог, терапевт, педиатр, врач общей практики, ревматолог, фтизиатр, аллерголог, инфекционист, клинический миколог, онколог, паразитолог.
Клинический анализ мокроты в Армавире
Приём и исследование биоматериала
Подробное описание исследования
Мокрота – это патологическое отделяемое легких и дыхательных путей (бронхов, трахеи, гортани). Клинический анализ мокроты включает описание ее характера, общих свойств и микроскопическое исследование.
Общие свойства:
Количество мокроты обычно колеблется от 10 до 100 мл в сутки. Незначительное количество мокроты отделяется при острых бронхитах, пневмониях, застойных явлениях в легких, в начале приступа бронхиальной астмы (в конце приступа ее количество возрастает). Уменьшение количества отделяемой мокроты при нагноительных процессах в легких может быть как следствием стихания, как воспалительного процесса, так и результатом нарушения дренирования гнойной полости, что часто сопровождается ухудшением состояния больного. Большое количество мокроты может выделяться при отеке легких, а также при нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающимся распадом ткани). Увеличение количества мокроты может расцениваться как признак ухудшения состояния больного, если оно зависит от нагноительного процесса; в других случаях, когда увеличение количества мокроты связано с улучшением дренирования полости, оно расценивается как положительный симптом.
Цвет мокроты. Чаще мокрота бесцветная, присоединение гнойного компонента придает ей зеленоватый оттенок, что может наблюдаться при абсцессе легкого, бронхоэктатической болезни. При проявлении в мокроте примеси свежей крови, мокрота окрашивается в различные оттенки красного цвета (мокрота при кровохаркании у больных туберкулезом, раком легкого, абсцессом легкого, отеке легких, сердечной астме). Мокрота ржавого цвета (при крупозной, очаговой и гриппозной пневмонии, туберкулезе легких, застое в легких, отеке легких). Грязно-зеленый или желто-зеленый цвет может иметь мокрота, отделяющаяся при различных патологических процессах в легких, сочетающихся с наличием у больных желтухи. Черноватая или сероватая мокрота наблюдается при примеси угольной пыли и у курильщиков. Мокроту могут окрашивать и некоторые лекарственные средства.
Запах. Мокрота обычно не имеет запаха. Появлению запаха обычно способствует нарушение оттока мокроты. Гнилостный запах, она приобретает при абсцессе, гангрене легкого, при гнилостном бронхите в результате присоединения гнилостной инфекции, бронхоэктатической болезни, раке легкого, осложнившемся некрозом. Для вскрывшейся эхинококковой кисты характерен своеобразный фруктовый запах мокроты.
Характер мокроты
Волокна
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (кавернозный туберкулез).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Обнаружение их в мокроте характерно для туберкулеза.
Спирали, кристаллы
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко-Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, аллергических состояний, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий и почкующиеся клетки грибов появляются при грибковых поражениях бронхолегочной системы.
Микобактерии туберкулеза. Обнаружение микобактерий туберкулёза в мокроте свидетельствует о туберкулёзном поражении лёгких или бронхов.
Подготовка к исследованию
Клинический анализ мокроты в Москве
Приём и исследование биоматериала
Подробное описание исследования
Мокрота – это патологическое отделяемое легких и дыхательных путей (бронхов, трахеи, гортани). Клинический анализ мокроты включает описание ее характера, общих свойств и микроскопическое исследование.
Общие свойства:
Количество мокроты обычно колеблется от 10 до 100 мл в сутки. Незначительное количество мокроты отделяется при острых бронхитах, пневмониях, застойных явлениях в легких, в начале приступа бронхиальной астмы (в конце приступа ее количество возрастает). Уменьшение количества отделяемой мокроты при нагноительных процессах в легких может быть как следствием стихания, как воспалительного процесса, так и результатом нарушения дренирования гнойной полости, что часто сопровождается ухудшением состояния больного. Большое количество мокроты может выделяться при отеке легких, а также при нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающимся распадом ткани). Увеличение количества мокроты может расцениваться как признак ухудшения состояния больного, если оно зависит от нагноительного процесса; в других случаях, когда увеличение количества мокроты связано с улучшением дренирования полости, оно расценивается как положительный симптом.
Цвет мокроты. Чаще мокрота бесцветная, присоединение гнойного компонента придает ей зеленоватый оттенок, что может наблюдаться при абсцессе легкого, бронхоэктатической болезни. При проявлении в мокроте примеси свежей крови, мокрота окрашивается в различные оттенки красного цвета (мокрота при кровохаркании у больных туберкулезом, раком легкого, абсцессом легкого, отеке легких, сердечной астме). Мокрота ржавого цвета (при крупозной, очаговой и гриппозной пневмонии, туберкулезе легких, застое в легких, отеке легких). Грязно-зеленый или желто-зеленый цвет может иметь мокрота, отделяющаяся при различных патологических процессах в легких, сочетающихся с наличием у больных желтухи. Черноватая или сероватая мокрота наблюдается при примеси угольной пыли и у курильщиков. Мокроту могут окрашивать и некоторые лекарственные средства.
Запах. Мокрота обычно не имеет запаха. Появлению запаха обычно способствует нарушение оттока мокроты. Гнилостный запах, она приобретает при абсцессе, гангрене легкого, при гнилостном бронхите в результате присоединения гнилостной инфекции, бронхоэктатической болезни, раке легкого, осложнившемся некрозом. Для вскрывшейся эхинококковой кисты характерен своеобразный фруктовый запах мокроты.
Характер мокроты
Волокна
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (кавернозный туберкулез).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Обнаружение их в мокроте характерно для туберкулеза.
Спирали, кристаллы
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко-Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, аллергических состояний, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий и почкующиеся клетки грибов появляются при грибковых поражениях бронхолегочной системы.
Микобактерии туберкулеза. Обнаружение микобактерий туберкулёза в мокроте свидетельствует о туберкулёзном поражении лёгких или бронхов.
Подготовка к исследованию
Общий анализ мокроты
Общий анализ мокроты — это лабораторное изучение патологического секрета, образующегося в легких, бронхах и трахее.
Виды анализов мокроты
Общий анализ мокроты включает в себя несколько исследований, каждое из которых имеет самостоятельное значение.
Диагностика включает в себя:
Объем исследования и конкретный перечень определяемых параметров зависит от состояния пациента и предполагаемого диагноза. Так, не всегда может использоваться бактериологический посев и детальное цитологическое изучение. Врач в направлении указывает, какие показатели его интересуют. Каждый параметр исследования мокроты изменяется по-разному при различных заболеваниях.

Микроскопическое исследование — это рассмотрение под большим увеличением отделяемого из дыхательных путей. Для лучшего различения препараты окрашивают.
Заболевания, при которых назначается общий анализ мокроты
У здорового человека мокрота не образуется. В норме дыхательные пути продуцируют небольшое количество секрета, который незаметно для человека проглатывается. В состав нормального секрета входят слущенные эпителиальные клетки, иммуноглобулины, белки другого назначения и клеточные элементы, в первую очередь лимфоциты. Бронхиальный секрет необходим для выведения мелких частиц, вдыхаемых с воздухом. Такой механизм необходим для естественного очищения дыхательной системы.
При любом заболевании, а также при курении количество вырабатываемой дыхательными путями слизи увеличивается в разы. Она должна удаляться при отхаркивании. Поэтому основное показание для такого исследования — наличие мокроты.
В мокроте могут содержаться патогенные бактерии, вирусы, раковые клетки, форменные элементы и предметы, случайно попавшие из полости рта. Это своеобразный отпечаток тех процессов, от которых страдает дыхательная система.
Мокрота для общеклинического исследования собирается при таких болезнях:
В обязательном порядке исследование выполняется при наличии кашля с мокротой, а также при подозрительных данных рентгеновского снимка или при патологических данных аускультации легких.
Подготовка к анализу
Если мокроты образуется достаточно, то особой подготовки не требуется. Если же отделяемое скудное, основная подготовка к общему анализу мокроты — это теплое питье, лучше всего чай с молоком. По согласованию с врачом можно использовать отхаркивающие средства.
Вечером накануне перед анализом полезно выпить 2-3 стакана чистой воды, чтобы несколько увеличить количество отделяемого.
Необходимо сообщать лечащему врачу или лаборанту название и дозу всех медикаментов, если они принимаются ежедневно или эпизодически незадолго до исследования.
Как сдать мокроту на анализ
Мокрота на общий анализ собирается в стерильный контейнер. Делать это нужно утром, до еды. Нужно умыться, почистить зубы и хорошо прополоскать рот. Материал собирается в процессе откашливания.
Для исследования достаточно 3-5 мл. Важно собирать именно отделяемое бронхов и легких, а не носоглотки. Правильный сбор мокроты на общий анализ — важное мероприятие.
Биологический материал доставляется в течение 3-х часов, а до этого хранится в холодильнике в закрытом контейнере.
Расшифровка общего анализа мокроты
Общий анализ мокроты показывает, какое заболевание дыхательных путей есть у человека. Расшифровывает результаты исследования лечащий врач, который учитывает все особенности состояния пациента. Оцениваются такие параметры:
При микроскопическом изучении дополнительно исследуются клеточные элементы, присутствующие волокна и кристаллические структуры. В некоторых случаях используют дополнительное окрашивание, когда при анализе мокрота окрашивается для обнаружения эозинофильных лейкоцитов или клеток, которые появляются при бронхиальной астме и аллергии.
Сдать анализ мокроты можно без предварительной записи ежедневно:
Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.