Лихорадка это в медицине что такое простыми словами
Лихорадка причины, способы диагностики и лечения
Лихорадка — защитно-приспособительная реакция организма на инфекцию, реже возникает в ответ на воздействие других неблагоприятных внутренних и внешних раздражителей. Характеризуется стойким повышением температуры тела, усиленным потоотделением, ознобом, в некоторых случаях сочетается с признаками интоксикации: тошнотой, рвотой, слабостью, общим недомоганием. Свойственна широкому кругу инфекционных и воспалительных заболеваний, онкологии. Диагностическая задача заключается в выявлении причин лихорадки, выбора адекватного курса лечения.
Причины лихорадки
Лихорадка — ранний признак инфекционных заболеваний, когда другие симптомы ещё не наблюдаются. При поражении болезнетворными микроорганизмами верхних дыхательных путей (тонзиллит, ОРВИ, ОРЗ, гайморит) лихорадка продолжается от трёх до семи дней. Если высокая температура тела сохраняется дольше недели, то вероятнее всего, она вызвана злокачественными опухолями, заболеваниями инфекционно-воспалительного характера, системным поражением соединительной ткани. В основе развития лихорадки могут лежать следующие состояния:
Лихорадка может быть следствием переохлаждения, плохого питания, ослабления иммунной защиты.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 20 Декабря 2021 года
Содержание статьи
Типы лихорадки
Чаще лихорадка начинается остро с повышения температуры тела свыше 37 градусов при подмышечном измерении, и 37.8 градусов — при ректальном или оральном способе. Сопровождается ощущением жара, ознобом, мышечной дрожью в теле, слабостью, недомоганием, головной болью, феноменом “гусиной кожи”. Дополнительно может наблюдаться бледность кожи, раздражительность, суставная боль, потеря аппетита, бессонница, сыпь, приступы удушья, нарушения дыхания, рвота, тошнота.
Классификацию лихорадки проводят по разным признакам:
Методы диагностики
С целью выяснения причин лихорадки терапевт проводит всестороннее комплексное обследование пациента. В процессе диагностики важно установить вид лихорадки, источник заражения, инфекцию. Выявить конкретную болезнь, тип возбудителя, его устойчивость к антибактериальным препаратам можно с помощью данных общего и биохимического анализа крови, мочи, коагулограммы, бактериологического посева из носоглотки. В соответствии с проявлениями болезни одновременно с лабораторными анализами врач может назначить:
В сети клиник ЦМРТ диагностику причин лихорадки проводят следующими способами:
Лихорадка
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
НИИ физико-химической медицины МЗ РФ, Москва
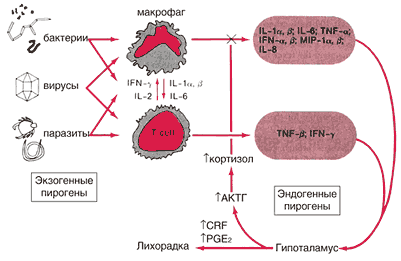
Л ихорадка – повышение температуры тела в результате неспецифической защитно–приспособительной реакции организма, характеризующейся перестройкой процессов терморегуляции и возникающей в ответ на воздействие патогенных раздражителей. Различают лихорадку инфекционно–воспалительной природы (вирусы, бактерии, внутриклеточные паразиты) и неинфекционного генеза (аутоиммунные процессы, аллергические заболевания, опухоли, нарушение процессов обмена веществ, применение некоторых препаратов и др.) [2]. Регуляция температуры тела осуществляется при сложном взаимодействии нервной, эндокринной и иммунной систем. Наиболее часто пусковым звеном в развитии гипертермии являются экзогенные пирогены (бактерии, вирусы, токсины и т.д), которые при попадании в организм стимулируют выработку клетками крови эндогенных пирогенов [4].
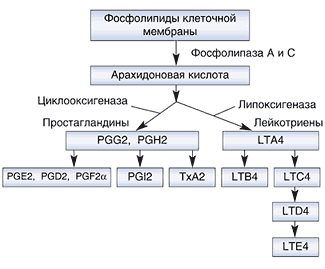
В настоящее время известно 11 цитокинов, обладающих пирогенной активностью, наиболее важными из которых являются интерлейкины – ИЛ–1 и ИЛ–6, а также фактор некроза опухоли – ФНО– a [4]. Эндогенные пирогены продуцируются стимулированными моноцитами и макрофагами. Свойствами пирогенов обладают также a –, b – и g –интерфероны. ИЛ–1 и ФНО– a транспортируются с током крови к клеткам–мишеням, несущим специфические рецепторы к этим цитокинам, и воздействуют на термочувствительные нейроны преоптической области гипоталамуса через усиление синтеза простагландина (ПГ) Е2 и ПГF2 a из арахидоновой кислоты.
Рис. 2. Метаболизм арахидоновой кислоты (по А.А. Ярилину) [3]. Использованы международные сокращенные обозначения простагландинов (PG), лейкотриенов (LT) и тромбоксанов (Tx).
Точный механизм «переключения» центра терморегуляции под действием ПГ до настоящего времени не установлен. Не исключается непосредственное влияние цитокинов на нервную ткань. Повышение температуры тела активирует обменные процессы, функции нервной, эндокринной, иммунной системы (увеличение выработки антител, интерферона, повышение хемотаксиса, фагоцитарной и бактерицидной активности нейтрофилов), повышается антитоксическая функция печени, увеличивается почечный кровоток. ИЛ–1 и ФНО– a способны усиливать иммунный ответ за счет активации Т–клеток и стимуляции выработки ИЛ–2. Под действием ИЛ–1 усиливается пролиферация В–клеток, что сопровождается увеличением антителообразования. Важно отметить, что наиболее интенсивно эти процессы протекают при температуре 39°С. Под действием эндогенных пирогенов стимулируется синтез печенью белков «острой фазы» (фибриноген, С–реактивный белок, фракции комплемента В, С 3–4, альфа–гликопротеин, сывороточный амилоид А, ингибиторы протеиназ), играющих важную роль в специфической и неспецифической защите. Гипертермия сопровождается снижением в сыворотке крови уровня железа, цинка и меди, что тормозит рост и размножение микроорганизмов.
При типичном течении лихорадка проходит следующие фазы или периоды – продромальный период, период подъема температуры, период относительной стабильности, период снижения температуры тела, каждый из которых сопровождается определенными вегетативными реакциями. Какие изменения сопутствуют развитию лихорадки?
1) Тахикардия. При повышении температуры тела на 1°С происходит учащение ЧСС на 10–15 ударов в минуту.
2) Возможно развитие экстрасистолии, что обусловлено как непосредственным токсическим действием бактерий и вирусов, так и активацией симпато–адреналовой системы под влиянием цитокинов.
3) В фазе подъема температуры возможно повышение артериального давления, а в фазе снижения температуры – падение АД до коллаптоидного состояния на фоне снижения ОПС.
4) При достижении максимальной температуры тела значительно возрастает процесс потоотделения (возможно отделение до 1 литра пота за сутки), что может способствовать снижению ОЦК и приводить к ухудшению состояния больных с патологией сердечно–сосудистой системы. Потери жидкости усиливаются также за счет компенсаторного возрастания частоты дыхания на высоте лихорадки.
5) На высоте лихорадки и даже после нормализации температуры возможно транзиторное появление в моче белка, цилиндров и повышения уровня креатинина. Эти изменения связывают с непосредственным повреждающим действием лихорадки.
6) Лихорадка влияет на деятельность различных отделов ЖКТ, что проявляется нарушением секреции пищеварительных соков, нарушением моторики и процессов всасывания. Вследствие этого возможно снижение аппетита, развитие синдрома нарушенного всасывания и запоров (последнее особенно неблагоприятно сказывается на больных пожилого возраста). Потеря аппетита при лихорадке связана как с функциональными нарушениями деятельности ЖКТ, так и с непосредственным влиянием цитокинов. Так, при длительном воздействии высоких концентраций ФНО– a (имеющего в западной литературе второе название – «кахектин») и частично ИЛ–1 возможно развитие истощения в связи с подавлением чувства голода/аппетита (что наиболее характерно для хронических инфекций и онкологических процессов).
7) На фоне лихорадки резко усиливаются обменные процессы в клетках (при повышении температуры тела на 0,6°С уровень базального обмена возрастает приблизительно на 10%), ускоряются окислительно–восстановительные процессы, растет потребление кислорода. Гипертермия может способствовать повышению уровня глюкозы в крови, повышается катаболизм белка (отрицательный азотный баланс). Возможна потеря белка до 300–400 грамм за сутки. Снижение диуреза на фоне сниженного ОЦК может приводить к развитию метаболического ацидоза.
8) Изменение сознания (от незначительного до развития делириозного состояния) связывают с высвобождением b–эндорфинов под влиянием ФНО– a и ИЛ–1. В группу риска входят дети младшего возраста, пожилые, больные с патологией сердечно–сосудистой системы, а также лица, злоупотребляющие алкоголем.
9) В связи с незрелостью ЦНС и несовершенством системы терморегуляции у детей в возрасте до 5 лет возможно развитие фебрильных судорог.
10) Повышение температуры тела может приводить к активации латентной герпесвирусной инфекции (ВПГ–1). По неясным до конца причинам наиболее часто герпетические высыпания сопровождают заболевания, вызванные пиогенной бактериальной инфекцией (пневмококки, стрептококки, менингококки), малярию, риккетсиозы. Назолабиальный герпес является маркером снижения клеточного иммунитета. Важно отметить, что субъективные ощущения при лихорадке носят различный характер. Некоторые пациенты чувствительны даже к небольшим колебаниям температуры тела, в то время как другие не испытывают дискомфорта при значительном ее повышении (например, при туберкулезе легких). Однако в большинстве случаев больные жалуются на наличие слабости и недомогания, головной боли, болей в мышцах и суставах, познабливание или повышенную потливость, что «подталкивает» врача к назначению жаропонижающих средств. При решении вопроса о необходимости назначения нестероидных противовоспалительных препаратов (НПВП) необходимо учитывать как положительные, так и потенциально опасные проявления лихорадки. Необходимо помнить, лихорадка, как и всякая защитно–приспособительная реакция, при истощении компенсаторных механизмов или при гиперэргическом варианте может стать причиной развития патологических состояний. Так, чрезмерное повышение температуры приводит к торможению иммунных реакций, нарушению функции паренхиматозных органов, развитию фебрильных судорог, функциональным и дистрофическим нарушениям в сердечно–сосудистой и ЦНС. Критическое снижение температуры тела может способствовать развитию коллапса за счет резкого падения общего периферического сопротивления и утяжелять состояние больных с патологией сердечно–сосудистой системы.
Так в каком же случае необходимо применение жаропонижающих средств?
Повышение температуры тела в пределах 3°С не оказывает повреждающего действия на организм человека, однако ее повышение более чем на 6°С (т.е. более 42,2°С) приводит к необратимым изменениям в структурах головного мозга, что является состоянием, несовместимым с жизнью. При решении вопроса о необходимости назначения НПВП необходимо учитывать возраст больного, тяжесть основного и сопутствующих заболеваний, а также субъективную переносимость лихорадки.
В настоящее время НПВП широко используются в симптоматическом лечении лихорадки при ОРВИ. Однако мало внимания отводится немедикаментозным (физическим) методам снижения температуры тела, что особенно важно в педиатрической практике. Хочется напомнить, что физические методы снижения температуры (такие как обтирание тела слабым раствором уксуса, прикладывания холода на область крупных артерий, влажное обертывание, теплая (не холодная!) ванна, клизма с водой комнатной температуры) рекомендуются не только в отечественной, но и в современной зарубежной литературе, могут быть достаточно эффективными и не имеют побочных эффектов. Необходимо помнить о таких правилах ухода за больными с лихорадкой, как адекватный питьевой режим, щадящая диета, обязательное проветривание помещения, запрещение «укутывать» больного, так как последнее препятствует теплоотдаче.
При лихорадочных состояниях на фоне инфекционно–воспалительных заболеваний в качестве жаропонижающего, противовоспалительного и болеутоляющнго средства используются ректальные свечи Цефекон Н. Суппозитории Цефекон Н представлябт собой уникальную комбинацию напроксена, кофеина и салициламида, благодаря чему обеспечивается высокая жаропонижающая, анальгетическая активность. Цефекон Н имеет ряд преимуществ перед пероральными НПВП.
Прежде чем попасть в системный кровоток, лекарственные вещества должны пройти желудок, тонкий кишечник, печень, в которой они в определенной (иногда значительной) степени разрушаются и адсорбируются, что может привести к повреждению этого органа. Даже в случае приема натощак лекарства попадают в большой круг кровообращения в среднем не раньше чем через 30 мин. При пероральном приеме лекарств в виде порошков и особенно таблеток имеется наибольшая вероятность их местного раздражающего действия на слизистую оболочку желудка.
При ректальном пути введения поступление адсорбированных в прямой кишке веществ осуществляется одновременно через кровеносную и лимфатическую системы, имеющие в этой области особенное развитие. При этом незначительная часть адсорбированных препаратов поступает в воротную вену, несущую кровь от внутренних органов к печени. Более того, биодоступность со слизистой прямой кишки для ряда лекарственных средств приравнивается к таковой после внутривенного введения. Таким образом, введение НПВП в суппозиториях позволяет уменьшить риск побочных эффектов со стороны ЖКТ и гарантировать поступление полной дозы лекарства вне зависимости от приема пищи и сопутствующей терапии (например, антацидами). В связи с этим использование НПВП в виде ректальных суппозиториев (Цефекон Н) представляется весьма перспективным направлением.
Несмотря на то, что в понимании больного лихорадка часто является нежелательным проявлением заболевания, врач, определяя стратегию лечения больного, должен учитывать положительные факторы гипертермической реакции. Более того, ликвидация лихорадки не должна являться главной целью проводимой терапии (что часто имеет место при наличии ОРВИ). Общеизвестно, что течение инфекционного заболевания без температурной реакции может свидетельствовать о наличии у больного иммунодефицитного состояния и является неблагоприятным прогностическим фактором.
1. Лучшева Ю., Простуда. Как с ней бороться. Эффективность препаратов симптоматической терапии при ОРВИ// Фармацевтический вестник №37 (236), 2001.
3. Ярилин А.А., Основы иммунологии, М.»Медицина», 1999,стр.163–168.
4. Bruce Beutler, Steven M.Beutler, The Pathogenesis of Fever// CECIL Textbook of Medicine,19 th edition, 1994, p.1568–1571.
5. Cranswick N, Coghlan D., Paracetamol efficacy and safety in children : the first 40 years// Am J Ther,2000, 7(2): 135–41.
Лихорадка. Многообразие причин и сложность решения
Введение
Принципы термометрии
Максимально точное измерение температуры тела возможно только при определении «температуры ядра», то есть температуры глубинных тканей. Ртутные термометры и измерение температуры в подмышечной впадине позволяют определить температуру поверхностных тканей. Для регистрации температуры тела с их помощью необходимо время, требуется их стерилизация после каждого применения, у беспокойных детей они травмоопасны. Ртутные термометры можно использовать для контроля показаний электронных термометров.
Измерение температуры тела с помощью жидкокристаллических полосок, прикладываемых ко лбу, позволяет получить показатели только с поверхностных структур. Точность измерения при их использовании невысока: в ряде случаев не удается определить умеренное повышение температуры тела. Температура в полости рта значительно ближе к истинной температуре глубоких тканей. Но для измерения оральной температуры у детей необходимо их спокойствие. Температура в прямой кишке практически полностью соответствует «температуре ядра». Однако дети реагируют на эту процедуру негативно, а наличие каловых масс в прямой кишке сказывается на точности измерений. Золотым стандартом считают измерение температуры тела тимпаническим термометром, фиксирующим инфракрасное излучение барабанной перепонки. Точность измерений соответствует таковым при ректальном способе, однако длительность процедуры составляет не >2 с, отсутствует необходимость в кооперации ребенка (Leduc D. et al., 2012; National Collaborating Centre for Women’s and Children’s Health, 2007).
Биологические механизмы лихорадки
Лихорадка — это защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящих к повышению температуры тела и стимулирующих естественную реактивность организма. Лихорадка представляет собой неспецифическую реакцию на пирогены бактериальной и небактериальной природы.
1. Раздражение центра терморегуляции в передней доле гипоталамуса эндогенными и экзогенными пирогенами (инфекция, новообразования, васкулит, применение лекарственных препаратов и т.д.).
2. Нарушение соотношения между теплоотдачей и выработкой тепла (злокачественная гипертермия) или поступлением тепла из внешней среды.
3. Нарушение способности к теплоотдаче (эктодермальная дисплазия).
Неинфекционная лихорадка может быть центрального генеза (кровоизлияние в мозг, его травма, опухоль, отек), психогенного (невроз, хроническое эмоциональное напряжение), рефлекторного (боль), эндокринного (феохромоцитома, гипертиреоз), резорбтивного (некроз тканей, ушиб), лекарственного (ксантины, антибиотики).
Наиболее часто лихорадочные состояния имеют инфекционную природу.
Общими признаками вирусных заболеваний являются:
Среди вирусных заболеваний основное место по распространенности принадлежит, безусловно, инфекциям верхних дыхательных путей. Это острая, обычно афебрильная, вирусная инфекция с воспалением какого-либо участка или всего респираторного тракта, включая полость носа, придаточные пазухи, глотку, гортань, иногда трахею и бронхи.
Бактериальное поражение верхних дыхательных путей, легких и других органов следует за вирусным. Такая вероятность высока у детей младшего возраста и пациентов со сниженным иммунитетом.
В пользу бактериальной инфекции свидетельствуют:
В современных условиях все большее значение приобретает условно-патогенная флора. Разработаны критерии диагностической значимости условно-патогенной флоры, выделенной из стерильных сред организма. Согласно этим критериям, необходимо выявление хотя бы одного из признаков (апноэ, брадикардия, нарушение терморегуляции — температура тела >38 °C или 41,1 °C. Гипертермическое поражение мозга не развивается при температуре тела 40 °C. Прорезывание зубов никогда не сопровождается гипертермией >38,4 °С.
Фебрильные судороги появляются у 4% высоколихорадящих детей и у 3% ранее здоровых детей в возрасте от 6 мес до 6 лет. Чем быстрее поднимается температура тела, тем выше вероятность фебрильных судорог. Повторные фебрильные судороги при этом же эпизоде заболевания регистрируют у 10–15% детей. Позже у 40% детей при аналогичных условиях развиваются рецидивы фебрильных судорог. Чем в более раннем возрасте произошел судорожный эпизод, тем выше вероятность его повторения.
При первом эпизоде фебрильных судорог в возрасте до 1 года они повторяются в 50%, 2 лет — в 30% случаев. К фебрильным судорогам предрасположены часто болеющие дети с высокой гипертермией в каждый эпизод болезни, а также дети с сопутствующими или хроническими заболеваниями. Если фебрильные судороги в детстве присутствовали у одного из родителей, риск их возникновения у ребенка повышен на 10–20%, при их наличии у обоих родителей и одного из детей — вероятность судорог у другого ребенка повышается на 30–40% (Luszczak M., 2001; Hay W. et al. (Eds.), 2003; National Collaborating Centre for Women’s and Children’s Health, 2007; Leduc D. et al. 2012).
К группе низкого риска относят детей, в том числе раннего возраста, при:
Лечение при лихорадке
Лечение при лихорадке обычно симптоматическое и подразумевает определение сроков начала лечения, его интенсивность, сочетание физических и химических методов. Реакция на антипиретики определяется возрастом, степенью гипертермии и основным заболеванием. Дети в возрасте старше 6 лет, с высокой температурой тела, токсикозом и эксикозом слабо реагируют на жаропонижающие препараты.
Следует помнить, что лихорадка — не болезнь, а ее проявление, физиологическая реакция, направленная на борьбу с инфекцией. Лихорадка тормозит рост и размножение бактерий и вирусов, ускоряет продукцию нейтрофилов и пролиферацию Т-лимфоцитов.
Цель лечения при лихорадке — в первую очередь, восстановление комфорта пациента (поскольку при высокой температуре тела ребенок становится вялым или беспокойным, отказывается от еды и питья, что на фоне повышенной потери жидкости приводит к обезвоживанию организма), и только во вторую очередь — предупреждение гипертермического повреждения тканей (при температуре тела >40–41 °C).
При выборе тактики лечения следует выделять «розовую лихорадку», с достаточно благоприятным исходом, и «белую лихорадку», прогностически сложную. Жаропонижающие средства не влияют на причину лихорадки, не сокращают общую ее длительность, угнетая противоинфекционную защиту. Их выбор основывают не на силе эффекта, а на безопасности, тем более что средства с выраженным антипиретическим эффектом нередко вызывают стойкую гипотермию. Антипиретики не следует назначать в виде регулярного, курсового приема, вне зависимости от температуры тела. При таком режиме применения резко искажается истинная температурная кривая, что затрудняет выявление причин лихорадки или оценку течения патологического процесса. Особенно осторожно необходимо подходить к назначению жаропонижающих средств детям, получающим антибиотики, ввиду затруднения оценки эффективности последних.
Термофобия и избыточное лечение при лихорадке свойственны многим родителям, 70–80% которых считают, что повышение температуры тела >40 °С вызывает поражение мозга, 20–25% — что в отсутствие приема жаропонижающих средств произойдет дальнейшее повышение температуры тела (Walsh A. et al., 2007).
Ни одно из этих заявлений не подтверждается практикой или научными наблюдениями. Однако в практических условиях родители часто применяют жаропонижающие препараты при незначительном повышении температуры тела у ребенка. Поэтому врач, оставляя на дому лихорадящего ребенка, должен дать родителям четкие указания о принципах наблюдения и критических точках температуры тела, за которыми должна последовать неотложная помощь.
Обтирание показано при повышении температуры тела до ≥41,1 °С, фебрильном делирии, фебрильных судорогах. Обтирание следует проводить слегка теплой водой, ни в коем случае — алкоголем. Холодная вода вызывает дискомфорт, страх и плач ребенка. За 30 мин до обтирания следует дать пациенту жаропонижающее средство (оптимально — ибупрофен в пероральной форме или в форме ректальных суппозиториев). При проведении обтирания без предварительного применения жаропонижающего средства возможно появление озноба, что само по себе приводит к повышению температуры тела. В противоположность этому при тепловом ударе обтирание холодной водой следует проводить немедленно; жаропонижающие средства при этом неэффективны и не показаны.
Количество выпиваемой лихорадящим ребенком жидкости должно быть бо`льшим, чем здоровым. Повышение температуры тела вызывает усиленное испарение жидкости со слизистой оболочки дыхательных путей и кожи. На каждый градус повышения температуры тела, превышающей 37,5 °C ребенок должен получать жидкости 5 мл/кг массы тела в сутки (Illing S., Classen M., 2000).
Прием ацетилсалициловой кислоты (АСК) не показан детям раннего возраста, при вирусных заболеваниях, и особенно гриппе, гриппоподобных состояниях, ветряной оспе. На фоне приема АСК возможно развитие синдрома Рейе. В настоящее время только ибупрофен и парацетамол полностью соответствуют критериям высокой эффективности и безопасности и официально рекомендованы Всемирной организацией здравоохранения и национальными программами в педиатрической практике в качестве жаропонижающих средств (World Health Organization, 1993; Czaykowski D. et al., 1994). При выборе жаропонижающего препарата для ребенка необходимо, прежде всего, учитывать не только его эффективность и безопасность, но и обращать внимание на удобство применения, наличие лекарственных форм для разных возрастных групп.
Парацетамол является неизбирательным блокатором циклооксигеназы 1-го и 2-го типа и показан при повышении температуры тела >39 °C или при неудовлетворительном состоянии ребенка при более низкой температуре тела. Парацетамол применяют каждые 4–6 ч; препарат понижает температуру тела на 1–2° C в течение 2 ч. Наиболее частая побочная реакция при его применении — гепатотоксичность, особенно при превышении рекомендуемой дозы.
Ибупрофен рассматривают как препарат выбора при лихорадке у детей. Он действует значительно дольше, чем парацетамол (6–8 и 4–5 ч соответственно). Анальгезирующий и жаропонижающий эффект ибупрофена (4–10 мг/кг) и парацетамола (7–15 мг/кг) практически одинаковы, однако спустя 2; 4 и 6 ч после приема жаропонижающий эффект ибупрофена более выражен. Эффективность ибупрофена, по результатам многих исследований, выше, чем парацетамола (World Health Organization, 1993; Illing S., Classen M., 2000; Walsh A. et al., 2007).
Ибупрофен снижает температуру тела эффективнее, чем другие жаропонижающие средства (Noyola D.E. et al., 1998), дольше поддерживает сниженную температуру тела и применяется реже, что немаловажно в детской практике. Ибупрофен, применяемый в дозе 6–10 мг/кг/сут (20–40 мг/кг/сут), особенно эффективен при инфекциях с выраженным воспалительным компонентом и болевой реакцией. Препарат уменьшает проницаемость сосудистой стенки, улучшает микроциркуляцию, снижает выход из клеток медиаторов воспаления и подавляет его энергетическое обеспечение. Благодаря этому эффекту при лихорадке, вызванной кишечной инфекцией, применение ибупрофена не вызывает артериальной гипотензии.
Однако при монотерапии степень уменьшения лихорадки не всегда достаточно выражена, что объясняется сложным механизмом повышения температуры тела. M.M. Nabulsi и соавторы (2006) показали, что однократный альтернирующий прием ибупрофена и парацетамола может оказаться более эффективным, чем прием только ибупрофена. Но сами же авторы оговариваются, что нельзя внедрять эту методику в клиническую практику до проведения больших клинических исследований по безопасности и эффективности указанного режима.
Имеются данные о стимулирующем влиянии ибупрофена на синтез эндогенного интерферона. Ибупрофен способен оказывать иммуномодулирующее действие, улучшать показатели неспецифической резистентности организма.
Применение ибупрофена при лихорадочных состояниях не сопровождается повышением частоты случаев гастрита, хотя в отдельных случаях описаны побочные эффекты, характерные для нестероидных противовоспалительных препаратов. Ибупрофен не утяжеляет течение бронхиальной астмы. Безопасность и эффективность препарата послужили основанием к его применению с целью профилактики побочных реакций при вакцинации (Manley J., Taddio A., 2007; Sullivan J.E. et al., 2011).
Чаще всего в педиатрии применяют антипиретики в форме сиропа и суспензии. Так, с жаропонижающей и анальгезирующей целью уже много лет применяют ибупрофен в форме суспензии Нурофен ® для детей.
В ряде случаев, например при тошноте, рвоте, отказе ребенка от приема пероральных лекарственных средств, прибегают к альтернативным путям их введения — парентеральному, ректальному. В отличие от инъекционных форм, ректальные суппозитории — удобный и достаточно комфортный для ребенка метод доставки лекарственного препарата. Очень часто суппозитории применяют в составе комбинированной терапии: в течение дня больной получает лекарственное средство в форме таблеток или суспензии, а ночью — суппозитории, что создает более равномерную и длительную концентрацию препарата в крови. Учитывая это, появление новой безрецептурной формы ибупрофена Нурофен ® для детей в форме ректальных суппозиториев для применения с возраста 3 мес расширило возможность его применения у детей.
Таким образом, ибупрофен (Нурофен ® для детей) является препаратом выбора в симптоматическом лечении при лихорадочных состояниях у детей. Этот препарат достаточно эффективен, безопасен и удобен в применении.
Список использованной литературы
Публикация подготовлена по материалам, предоставленным компанией «Рекитт Бенкизер»: Делягин В.М. (2011) Лихорадка. Многообразие причин и сложность решения. Consilium medicum, 4: 49–52.
Информация для профессиональной деятельности медицинских и фармацевтических работников.
Нурофен ® для детей
Р.с. № UA/8233/01/01 от 23.08.2012 г.; № UA/7914/01/01 от 23.08.2012 г.; № UA/6642/02/01 от 04.04.2008 г. Состав: суспензия для перорального применения с апельсиновым вкусом, содержащая ибупрофена 100 мг/5 мл; суспензия для перорального применения с клубничным вкусом, содержащая ибупрофена 100 мг/5 мл; суппозитории ректальные, содержащие ибупрофена 60 мг. Фармакотерапевтическая группа. Нестероидные противовоспалительные препараты. Код АТС. M01A E01. Фармакологические свойства. Оказывает анальгезирующее, жаропонижающее и противовоспалительное действие, ингибирует агрегацию тромбоцитов. Механизм действия обусловлен ингибированием синтеза простагландинов — медиаторов боли, воспаления и температурной реакции. Показания. Симптоматическое лечение при лихорадке и боли различного генеза (включая лихорадку после иммунизации, острые респираторные вирусные инфекции, грипп, боль при прорезывании зубов, боль после удаления зуба и другие виды боли, в том числе воспалительного генеза). Побочные эффекты. Гиперчувствительность может проявляться в виде неспецифической аллергической реакции и анафилаксии, обострения бронхиальной астмы, бронхоспазма, разнообразной сыпи на коже. Со стороны желудочно-кишечного тракта: тошнота, рвота, дискомфорт или боль в эпигастральной области, слабительное действие, возможно обострение или развитие язвенной болезни желудка, кровотечения; со стороны нервной системы: головная боль, головокружение; со стороны органов кроветворения: анемия, тромбоцитопения, агранулоцитоз, лейкопения; со стороны мочевыделительной системы: нарушение функции почек.
Полная информация о лекарственном средстве содержится в инструкции для медицинского применения.