Лихорадка у грудничка что это
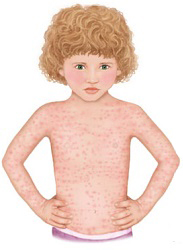
Розеола или трехдневная лихорадка
Так как непременным симптомом розеолы являются высыпания на коже, родители часто обращаются не только к педиатру, но и к дерматологу.
У детской розеолы много названий: внезапная экзантема, трехдневная лихорадка, псевдокраснуха. Во многих случаях ее не диагностируют как отдельное заболевание, при повышении температуры ставится диагноз ОРВИ, сыпь списывают на аллергию на лекарственные препараты, принимаемые во время болезни.
Что такое детская розеола?
Детская розеола это вирусное заболевание, для которого характерен резкий подъем температуры, а затем, после ее снижения, появление мелкой розовый сыпи, распространяющейся по всему телу. В первые три дня, до появления высыпаний, диагноз поставить сложно, так как кроме температуры нет никаких характерных симптомов. Именно появление сыпи помогает определить, что это именно розеола.
Передается эта инфекция предположительно воздушно-капельным путем, инкубационный период 9-12 дней. Лабораторного подтверждения диагноза не требуется, и, как правило, никаких анализов не проводится. Обычно болеют дети от 6 месяцев до 3 лет, преимущественно в весеннее-осенний период.
Какой возбудитель вызывает данное заболевание?
Чаще всего розеола вызывается вирусом герпеса человека 6-го, реже 7-го типов. Herpes virus 6 (HHV-6) очень широко распространен, при рождении младенцы обладают антителами от матери, которые защищают его. Их уровень значительно снижается к 4 месяцам, и ребенок становится восприимчив к инфекции. После 2 лет иммунная система уже может довольно успешно справиться с вирусом, не допуская развития острого заболевания. А вот в промежутке организм детей наиболее уязвим, пик заболеваемости приходится на 6-12 месяцев.
Специфической профилактики розеолы не существует, из общих мер, снижающих риск заболевания, можно отметить регулярные проветривания помещений, где находится ребенок, ограничения тесных телесных контактов с взрослыми (не стоит целовать маленького ребенка в губы, в носик, облизывать ложки и соски и так далее).
После перенесенного заболевания вырабатывается стойкий иммунитет, случаи повторного заражения довольно редки, но иногда встречаются. После 4 лет практически у всех обследованных детей определяются антитела к этому вирусу.
Характерные признаки болезни?
Чем розеола отличается от краснухи?
При краснухе сыпь появляется одновременно с температурой, располагается в основном на конечностях, немного отличается по внешнему виду. Также для краснухи не характерен такой резкий и высокий подъем температуры.
Бывают ли осложнения?
В подавляющем большинстве случаев организм справляется самостоятельно и без последствий. Высокая температура при внезапной экзантеме может вызвать фебрильные судороги. Как правило, они не опасны, проходят без последствий для ребенка и не связаны с повреждениями нервной системы или мозга. Но, если это произошло в первый раз, ребенок должен быть осмотрен неврологом.
Иногда встречаются сопутствующие симптомы в виде воспалительных процессов в носоглотке и увеличения лимфоузлов. Крайне редко, при соответствующей предрасположенности, возможны неврологические осложнения болезни: энцефалит, менингит.
Как лечить розеолу?
Ребенок должен быть осмотрен педиатром, так как высокая температура может быть не только при розеоле, но и при других инфекционных заболеваниях, требующих лечения, например при отите, инфекции мочевыводящих путей.
Специфического лечения вируса вызывающего розеолу не существует, поэтому лечение симптоматическое: жаропонижающие средства при высокой температуре, чтобы облегчить состояние ребенка. Пока держится температура, важно следить, чтобы ребенок потреблял достаточно жидкости. Если ребенок отказывается от еды, не нужно кормить через силу, как только состояние улучшится, аппетит вернется.
Когда появляется сыпь, смазывать ее чем-либо или принимать противоаллергические препараты не нужно. Пятна проходят самостоятельно, не оставляя следов, возможно небольшое шелушение кожи, которое так же проходит без лечения. Ребенка в этот период можно купать. После купания может отмечаться увеличение яркости сыпи из-за протока крови к коже, это временное явление, которое не ухудшает течение заболевания.
Противовирусное лечение проводят при тяжелом течении болезни, как правило, у детей со сниженным иммунитетом. При лечении пациентов с иммунодефицитом необходима консультация детского инфекциониста.
Лихорадка у ребенка: как сбивать температуру
Почему температура повышается во время болезни?
В организме есть своя система «климат-контроля», отвечающая за постоянство температуры тела. При воспалении вырабатываются вещества, которые меняют настройки центра терморегуляции, и температура начинает поддерживаться на более высоком уровне. Это имеет определенный смысл: в условиях повышенной температуры бактерии и вирусы чувствуют себя менее комфортно, а иммунная система, наоборот, начинает работать активнее. Это и есть лихорадка — с ее помощью организм борется с инфекцией. Лихорадку стоит отличать от теплового удара — в нем нет никакого защитного смысла, а температура растет из-за того, что организм просто не успевает остывать (обычно из-за жары, физического перенапряжения и отсутствия воды).
Какая температура считается нормальной?
Температура тела очень изменчива и зависит от возраста (чем младше ребенок, тем выше его температура), времени суток (обычно выше к вечеру), физической активности, а также от способа измерения — таким образом, привычные всем 36,6 °С весьма условны и единой нормы просто не существует.
Как измерять температуру?
Мы привыкли измерять температуру под мышкой, во многих странах приняты измерения во рту или в прямой кишке (эти показатели оказываются выше). Электронные градусники предпочтительнее ртутных — но надо учитывать, что для получения точного результата после звукового сигнала нужно оставить термометр еще на нескольких минут. Так делают далеко не все, и поэтому показатели электронного градусника порой незаслуженно считаются заниженными. Существуют также ушные и бесконтактные инфракрасные термометры, но их показатели не отличаются высокой точностью.
Когда температуру надо сбивать?
Сама по себе высокая температура вплоть до 41 °С не опасна для жизни. Температуру нужно сбивать в том случае, если ребенку плохо, и цифры на градуснике имеют при этом второстепенное значение. Если у ребенка есть хронические заболевания, то стоит заранее обсудить этот вопрос с лечащим врачом, а если высокая температура появилась у младенца младше трех месяцев, это повод для вызова скорой. Во всех остальных случаях стоит ориентироваться на самочувствие ребенка: если он вялый, жалуется на головную боль и общее недомогание уже при 37,9 °С, вы вправе дать жаропонижающий препарат. А если ребенок едва может усидеть на месте с градусником, не стоит бегать за ним с лекарством, даже если на термометре почти 39 °С.
Многие думают, что чем выше температура у ребенка, тем опаснее и тяжелее инфекция, с которой он столкнулся, однако это не совсем так. Иммунитет еще не сформировался окончательно и атакует любые инфекции со всей мощью. Именно поэтому у ребенка может значительно подняться температура при банальной ОРВИ, в то время как у взрослых этого обычно не происходит.
Как правильно сбивать температуру?
В первую очередь необходимо следить за тем, чтобы ребенок много пил и не перегревался дополнительно — для этого нужно снять с него лишнюю одежду, одеяла и приоткрыть форточку, чтобы в комнате не было душно. Можно протереть теплой (не холодной) водой — охлаждающий эффект при этом достигается за счет испарения воды с поверхности кожи. И наконец, при плохом самочувствии можно дать жаропонижающий препарат — он вернет центр терморегуляции к поддержанию исходного, нормального температурного режима. Максимально эффективный метод — дать жаропонижающее, а спустя полчаса протереть ребенка водой.
Детям с лихорадкой разрешены только два препарата: ибупрофен и парацетамол (ацетаминофен). Они доступны в виде свечей и сиропов под разными торговыми названиями.
Дозу рассчитывают по весу, а не по возрасту ребенка.
Ибупрофен: разовая доза — 10 мг на 1 кг веса ребенка. Можно давать каждые 6 часов не более 4 раз в сутки.
Парацетамол: разовая доза — 10–15 мг на 1 кг веса ребенка. Можно давать каждые 4–6 часов, но не более 4 раз в сутки.
Препараты начинают действовать через 30–60 минут после приема и снижают температуру примерно на 1–2 °С (а не до 36,6 °С), улучшая при этом самочувствие. Если после приема одного из них прошло более 3 часов, а эффекта нет, можно поменять препарат и начать использовать другой, но не чередовать их между собой каждый раз.
Когда вызывать скорую?
Сама по себе лихорадка не повод для паники. За скорой медицинской помощью лучше обратиться при наличии так называемых красных флагов:
Все остальные ситуации, скорее всего, не требуют экстренной помощи. Так, при появлении боли в ухе можно дать ребенку обезболивающее (тот же самый ибупрофен) и спокойно дождаться педиатра. Но если вам кажется, что с ребенком что-то не так и он ведет себя необычно, вам стоит показать ребенка врачу в самое ближайшее время.
Чего делать не надо?
Категорически не разрешается использовать в качестве жаропонижающего у детей аспирин из-за риска смертельного осложнения — синдрома Рея. Кроме того нельзя:
Не измеряйте ребенку температуру просто так, на всякий случай, если он здоров. Если с ребенком что-то не в порядке, вы заметите это без градусника. Поверьте — увидеть, что температура у здорового ребенка выше 37 °С, очень легко. Справиться со своей тревожностью и убедиться в том, что для него эта температура нормальная, куда сложнее.
Ну и наконец, не надо паниковать. Лихорадка — дело житейское. Заболевшему ребенку нужна спокойная мама, которая напоит, если будет нужно, даст лекарство, оботрет влажным полотенцем и просто будет рядом.
«Белая» и «красная» лихорадка у детей: что это такое и чем опасно
«Белая» лихорадка – очень опасное состояние, при котором срочно нужно вызывать врача. Об отличии «белой» гипертермии у детей от обычной «красной» рассказала инфекционист детской клиники «РЖД-Медицина» Анна Хоперскова.
Есть два состояния при повышенной температуре: «белая» и «красная» лихорадка.
Ни в коем случае нельзя самостоятельно давать ребенку препараты, в особенности содержащие ацетилсалициловую кислоту и метамизол.
Что касается «красной» гипертермии, она охарактеризуется красноватыми кожными покровами – горячими и влажными на ощупь, теплыми конечностями, учащенным пульсом и дыханием на фоне повышения температуры. При «красной» лихорадке поведение ребенка не меняется.
Причинами лихорадки, помимо реакции на инфекцию, также могут быть: перегревание, метаболические или эндокринные расстройства, состояния после трансфузии, аллергические реакции, применение ряда препаратов.
Инфекционист детской клиники «РЖД-Медицина» предупредила: игры в телефоне, просмотр телевизора нужно исключить на время лечения при «красной» гипертермии. Заменой могут служить аудиосказки, чтение книг. Сбивать температуру рекомендуется физическими методами:
Принимать жаропонижающие рекомендуется при температуре выше 38,5 градусов. Препараты можно не давать ребенку, если он пьет много жидкости, является активным, принимает еду как обычно, нет токсикоза, самочувствие нормальное.
Жаропонижающие нужно обязательно давать тем детям, которые входят в группы риска по развитию осложнений на фоне высокой температуры.
Лихорадка у грудничка что это
Среди педиатров широко распространено мнение, что чем меньше ребенок, тем большего внимания он требует при наличии лихорадки. Есть ряд оснований, по которым лихорадка у маленьких детей имеет большее значение и вызывает большую тревогу, чем у детей старшего возраста.
Организм новорожденного и грудного ребенка обладает меньшей способностью к развитию лихорадки, и поэтому вполне разумно предположить, что когда у такого ребенка развивается лихорадка, то она, вероятно, вызвана тяжелым заболеванием. Способность к ограничению и локализации инфекции у детей первых месяцев жизни снижена, поэтому они более предрасположены к развитию менингита и других осложнений.
Вероятно, это является следствием незрелости иммунной системы как в плане системного ответа, так и по причине отсутствия банка иммунологической памяти. Кроме того, затрудняет диагностику неопределенность клинической картины заболеваний у таких маленьких больных. В качестве примера можно привести отсутствие у новорожденных и грудных детей ригидности затылочных мышц при гнойном менингите или отсутствие кашля у новорожденных при пневмонии.
Лихорадка, особенно высокая, в первые месяцы жизни встречается значительно реже, чем в более старшем возрасте. В проспективном исследовании, проведенном Teele, из 600 детей с температурой 38,3 °С или выше, наблюдавшихся в поликлинике, 213 больных были в возрасте от 6 до 12 мес и только 116 детей были младше 6 мес (дети младше 4 нед не учитывались).
В своей проспективной работе McCarthy обследовал 330 детей в возрасте менее 2 лет, поступивших в палату неотложной терапии с температурой 40 °С и выше. Только 5 из этих больных (1,5%) были младше 3 мес. Tomlinson среди наблюдавшихся им 1500 больных выявил 108 подтвержденных случаев температуры 40 °С и выше. При этом только один ребенок был младше 6 мес.
По данным McCarthy, среди 93 детей, поступивших в палату неотложной терапии с температурой 41,1 °С и выше, не было ни одного младше 3 мес. Как уже указывалось, у грудных детей серьезные инфекционные заболевания часто не сопровождаются лихорадкой, что связано как с особенностями лихорадочной реакции в этом возрасте, так и с тем, что контакт с инфекционными больными у грудных детей относительно меньше.
По данным литературы, частота случаев бактериемии у лихорадящих детей первых месяцев жизни весьма различна. Так, Strickland из 237 лихорадящих детей в возрасте до 78 дней выявил бактериемию у 4,6%; У 14% этих детей отмечались тяжелые бактериальные инфекции, включая сепсис, менингит, инфекцию мочевых путей и бактериальную пневмонию. Roberts обнаружил бактериемию у 9 из 61 ребенка, т. е. у 15% температурящих больных первых 8 нед жизни; в 8 случаях из 9 был (выделен стрептококк группы В.
По данным McCarthy, у 8,3% лихорадящих детей в возрасте до 3 мес, наблюдавшихся в его клинике, была пневмония и у 1,8% — менингит. Частота бактериемии в этом наблюдении составила 0,7% среди всех детей с лихорадкой и 4,5% среди детей с температурой 40°С и выше. У 13% лихорадящих детей младше 3 мес он наблюдал тяжелые инфекционные заболевания, что соответствует данным Strickland.
Приведенные данные показывают, что лихорадка в первые 2—3 мес жизни встречается относительно редко, но если она развивается, то бывает обычно значительной и свидетельствует о серьезности заболевания.
Возраст детей с лихорадкой, в котором наблюдается максимальная частота бактериемии
Как показал Johnston, среди всех детей, включая госпитализированных больных, детей с хроническими заболеваниями и новорожденных, общая частота бактериемии отчетливо снижается с увеличением возраста. По его данным, максимальная частота наблюдается у детей первого года жизни.
Некоторые исследователи считают, что наиболее часто бессимптомная бактериемия развивается между 6—12 или 6—24 мес жизни. Выводы во многом зависят от того, как авторы делили свои возрастные группы и анализировали результаты. Мс-Gowen обнаружил наиболее высокий процент положительных посевов крови (11,1%) у детей в возрасте от 7 до 12 мес.
В возрасте от 13 до 24 мес положительные посевы крови отмечались в 4,6% случаев и старше 24 мес — в 2,6%. Однако посевы крови были сделаны только у 23% детей с лихорадкой и выборка не была случайной. Teele произвел посевы крови у 600 лихорадящих детей в возрасте от 4 нед до 2 лет и выявил бактериемию у 1,7% детей первых 6 мес жизни и у 3,5% детей в возрасте от 6 до 24 мес. Автор не сделал статистическую обработку своих данных, а анализ этих данных с помощью метода х2 показал, что различие статистически недостоверно (Р>0,05).
При исследовании 1783 культур крови детей с лихорадкой McCarthy получил наибольший процент высевов в возрастной группе от 3 до 18 мес (9,1%). Однако это не особенно отличается от частоты бактериемии в возрастной группе 36—48 мес (8,4%).
Влияние рода и вида микроорганизмов на частоту бактериемии в различные возрастные периоды детей с лихорадкой
Явный пик частоты скрытой бактериемии в возрасте от 6 до 24 мес в первую очередь связан с S. pneumoniae. При ретроспективном изучении 97 случаев скрытой или бессимптомной пневмококковой бактериемии у детей с лихорадкой Bratton обнаружил, что 72% приходится на возрастную группу 7— 24 мес. В подобном же ретроспективном исследовании бессимптомной бактериемии, вызванной Н. influenzae, у детей, которые первоначально не были госпитализированы, Marshall показал, что 50% случаев бактериемии отмечалось у детей в возрасте от 7 до 24 мес. 7% —от 1 до 6 мес и 42% — у детей старше 24 мес.
По данным McCarthy, S. pneumoniae также является ведущей причиной бессимптомной бактериемии в возрасте от 3 до 18 мес, в то время как Н. influenzae преобладает в качестве возбудителя этого заболевания у детей в возрасте от 36 до 48 мес. Таким образом, возрастная группа от 6 до 24 мес наиболее подвержена развитию скрытой бактериемии, вызванной S. pneumoniae; меньшее значение в развитии скрытой бактериемии имеют Н. influenzae и другие микроорганизмы.
Hyamus при изучении сальмонеллезной бактериемии у детей первого года жизни установили, что бактериемия имела место у 64% инфицированных детей в возрасте до 3 мес и только у 20% детей в возрасте от 3 до 12 мес. Хорошо известна относительная редкость бактериемии, обусловленной В. streptococcus или Escherichia coli, у детей старше 2—3 мес жизни.
Другие факторы, влияющие на возрастные различия частоты бактериемии у детей с лихорадкой
Риск развития бактериемии в каждой возрастной группе предопределяется множеством факторов, как внутренних, так и внешних, взаимодействующих между собой. Родителям следует проявлять большую настойчивость при изоляции маленьких детей от друзей и родственников, страдающих респираторными заболеваниями. С увеличением возраста ребенка расширяются его социальные связи, а также возможность контакта с возбудителями бактериальных и вирусных заболеваний.
Во всех опубликованных исследованиях, посвященных изучению бессимптомной бактериемии у амбулаторных больных, наиболее частым ее возбудителем называют S. pneumoniae. Трансплацентарный переход антител может обеспечивать первоначальную защиту ребенка от этого микроорганизма. Этим объясняется меньшая распространенность бактериемии в первые 6 мес жизни.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Высокая температура у ребенка
Главная / Блог / Высокая температура у ребенка
Чем опасна лихорадка у детей, и как с ней бороться?
Повышение температуры – это самый частый признак развития инфекционных и некоторых других заболеваний у детей. Многие причины могут вызвать повышение температуры тела у ребенка: от распространенных детских болезней, таких как ветряная оспа и тонзиллит, до реакции на прививки. Повышение температуры тела является врожденным защитным механизмом, с помощью которого организм стимулирует работу защитных факторов иммунной системы. Также повышенная температура внутренней среды организма сама по себе может приводить к инактивации или гибели возбудителей многих болезней.
Помните, что температура тела каждого человека в норме меняется на 1-2 градуса в течение дня и может отличаться в зависимости от возраста, уровня активности и других факторов.
Таким образом, повышение температуры – это не «проблема». Это – индикатор того, что на организм произошла какая-то атака микробов, вирусов или других факторов, и организм на нее реагирует, дает «ответ». Гораздо хуже, когда бактерии или вирусы атакуют, а температура – не поднимается (т.е. иммунного ответа или нет, или он недостаточный).
Что такое лихорадка?
Нормальная температура у младенцев и детей составляет около 36,4°С, но она может незначительно отличаться от ребенка к ребенку.
При лихорадке проявляются следующие признаки:
Для измерения температуры лучше всего использовать безопасный цифровой термометр без ртутного наполнения.
Как измерить температуру ребенка:
Что делать, если у ребенка высокая температура
Ребенка нужно держать дома и присматривать за ним. Температура должна понизиться в течение 3 или 4 дней.
После прививки температура в норме может держаться до 48 часов.
Что нельзя делать при повышении температуры
В каких случаях необходимо обращаться за неотложной медицинской помощью?
Необходимо вызывать врача или скорую помощь в следующих случаях:
Признаки особо опасных заболеваний, сопровождаемых повышением температуры
Лихорадка может быть признаком таких серьезных заболеваний как менингит, инфекция мочевыводящих путей и сепсис. Необходимо срочно вызвать скорую помощь или доставить ребенка в приемный покой больницы, если у него:
Что делать с частыми или длительными повышениями температуры?
Если у ребенка наблюдаются постоянные или множественные эпизоды лихорадки и педиатр не может выяснить, что их вызывает, необходимо провести углубленное обследование. Такие повышения температуры могут быть вызваны хроническим очагом инфекции (пиелонефрит), инфекционными заболеваниями или ревматическими болезнями.
Обследование специалистов, которые может назначить педиатр при хронической лихорадке: нефролог, кардиолог, пульмонолог, инфекционист, уролог, ревматолог.
Сама по себе температура – это сигнал, что иммунная система ребенка дала ответ на внешнее воздействие. Пугаться ее не надо. Опасными являются: