Лимфаденопатия аксиллярного лимфоузла что это
Лимфаденопатия
Лимфаденопатия — это увеличение размера лимфоузлов, что ощутимо пальпаторно. (> 1 см). В зависимости от патологии может увеличиться один или несколько узлов. Это состояние может быть как самостоятельное заболевание или как отдельный симптом. В любом случае необходима консультация врача и поиск причины, что вызвало увеличение.
Причины
Причин для увеличения размера существует достаточно много, так как любой патологический процесс в организме человека приводит к реакции лимфатической системы.
Независимо от причины развития лимфаденопатии необходима консультация и осмотр врача с тщательной диагностикой.
Клинические симптомы лимфаденопатии
Конечно основным симптомом лимфаденопатии является увеличение размера лимфатического узла больше чем 1 сантиметр.
Но кроме этого, лимфаденопатия сопровождается и другими симптомами.
В большинстве случаев это симптоматика заболеваний, которые вызвали лимфаденопатию. Она может проявиться резко и быстро нарастать в случае острой болезни, или быть малозаметной на протяжении длительного периода, если процесс хронический.
Особенности лимфаденопатии у детей
На самом деле лимфаденопатия чаще встречается в детском возрасте. В большинстве случаев они проходят на фоне простуд и инфекций, которыми дети болеют чаще взрослых: паротит(свинка), воспаления уха, ангины и прочие.
Но также она может быть признаком онкологических заболеваний: лейкемии или лимфомы.
Главной особенностью лимфаденопатий у детей является то, что увеличенные лимфоузлы хорошо видно, так как достаточно маленький подкожно-жировой слой.
Диагностика лимфаденопатий
Когда пациент обращается с проблемой увеличенных лимфатических узлов, в первую очередь врач начинает собирать анамнез: когда началось, как интенсивно, болезненные ощущения, другие симптомы.
Дальше он тщательно осматривает увеличенные узлы, которые отметил пациент. Врач пальпирует их и оценивает консистенцию, подвижность, чувствительность при надавливании. После этого врач осматривает и другие области, где можно пропальпировать лимфоузлы.
В зависимости от сопутствующих симптомов и подозрений врач может назначить определенные тесты на инфекционные заболевания или прибегнуть к биопсии увеличенного лимфоузла.
Лечение лимфаденопатии
Лечение лимфаденопатии строго зависит от причины, что вызвала ее.
При инфекционной этиологии врачи назначают антибиотики, противовирусные, противогрибковые препараты, к которым чувствительный возбудитель, вызвавший заболевание. Также рекомендована и симптоматическая терапия: жаропонижающие, витаминотерапия.
В случае онкологического происхождения лимфаденопатии лимфоузел не уменьшит свои размеры, пока рак будет в активной стадии. Поэтому пациент у с начала проводя т лечение химиотерапией или лучевой терапией и после этого лимфоузлы самостоятельно уменьшаются.
Необходимо помнить, что лечение нужно проходить строго под контролем врачей, самолечение может привести только к ухудшению состояния!
Увеличение подмышечных лимфоузлов
Статья проверена врачом-маммологом высшей категории, к.м.н. Зориной Е.Ю., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Маммологи Клинического госпиталя на Яузе совместно с другими специалистами нашей клиники установят точную причину увеличения подмышечных лимфоузлов, выявят на ранней стадии воспалительный процесс, метастатическое поражение лимфоузлов при помощи маммографии (цифровой рентген, МРТ), дуктографии, УЗИ. Мы располагаем всеми возможностями для консервативного и оперативного лечения патологии молочных желез.
Лимфатические узлы – органы иммунной системы, которые выполняют функцию биологических фильтров, лимфоцитопоэза (лимфоцитообразования) и образования антител. У здорового человека подмышечные лимфоузлы обнаруживаются при пальпации. Увеличение их размеров, болезненность, изменение консистенции, подвижности, цвета кожи над ними, температуры может свидетельствовать о развитии патологических состояний. Увеличение подмышечных лимфоузлов часто сопровождает и заболевания молочной железы.
Как работает лимфатическая система и почему увеличиваются лимфоузлы
При нормальном функционировании иммунной системы человеческого организма лимфатические узлы находятся в норме. Если в биологическую систему попадают негативные группы вирусных или инфекционных агентов, то первые инородные элементы проникают в лимфатические узлы, где разрушают лейкоциты.
Картина осложняется при наличии инфекционного процесса, постоянно выделяющего чужеродные составляющие. Они попадают в лимфатические узлы, но в этом случае лейкоциты не способны справиться с поставленной задачей. В пораженном участке активируются лейкоциты, разрушающие негативные элементы и тем самым вызывающие процесс воспаления.
В результате возникшей проблемы лимфатический узел становится большим, и сообщает, что необходимо немедленно устранить источник инфекции. В зависимости от вида инфекции воспаляются участки в разных областях тела. Лимфаденит возникает в организме при инфекционных воздействиях. При появлении первых признаков заболевания следует обратиться к врачу.
Типы увеличения лимфоузлов подмышками
Классифицируется лимфаденопатия подмышечных лимфоузлов по таким признакам, как:
Симптомы подмышечного лимфаденита
Развитие клинической картины зависит от формы, в которой протекает заболевание. Важную роль при этом играет тип возбудителя.
Острая форма
Для острой формы течения характерно визуальное увеличение лимфатических узлов в размерах. Они становятся плотно-эластичными. При пальпации присутствуют болевые ощущения, которые усиливаются по мере развития патологического процесса. К основному симптому присоединяется снижение подвижности, стреляющая или тянущая боль в груди.
Хроническая форма
При хроническом течении лимфоузлы уплотняются и увеличиваются. Они становятся ограниченными в подвижности, но не болезненными. Общее состояние при этом не ухудшается.
Особенности течения специфических процессов
При гнойном воспалении отмечается ухудшение общего состояния и развитие симптомов интоксикации: повышение температуры тела, недомогание, головная боль, нарушение сна, мышечная слабость и отсутствие аппетита. Также отмечается нарастание местных кожных реакций: отек, покраснение и припухлость в районе лимфатического узла. Боли становятся сильнее при движениях. С течением времени образуется флюктуация (полость с эластичными стенками). Она заполнена кровью, выпотом или гноем.
Причины увеличения подмышечных лимфоузлов
Увеличенные лимфоузлы не являются самостоятельным заболеванием, но всегда свидетельствуют о развитии патологии в организме. Игнорировать проблему недопустимо. Запишитесь на прием к врачу, чтобы быстро и в удобное время выяснить причину увеличения лимфоузлов.
Мастит
Мастит – воспалительное заболевание молочной железы, которое чаще всего развивается после рождения ребенка и связано с проникновением инфекции через микротрещины сосков при грудном вскармливании и застоем молока. При отсутствии лечения и дальнейшем развитии мастита, значительно увеличиваются подмышечные лимфатические узлы. Они становятся болезненными, появляется отек, кожа в подмышечной впадине краснеет. Это связано с попаданием инфекции в лимфоузел с током лимфы и крови. Если лимфоузел не справляется с ролью фильтра, то воспалительный процесс начинается непосредственно в узле.
Рак молочной железы
Рак молочной железы занимает первое место среди злокачественных новообразований у женщин. Один из симптомов заболевания – увеличение подмышечных лимфоузлов. Обычно, особенно на ранних стадиях, рак никак себя не проявляет, пациент не чувствует боли. Болезненные ощущения появляются, если увеличение лимфатических узлов сопровождается отеком.
При раке молочной железы метастазы могут распространиться в том числе в подмышечные лимфоузлы. Опухоль постепенно разрастается вначале в пределах органа по межтканевым щелям, млечным протокам. Затем опухолевые клетки по лимфатическим сосудам попадают в регионарные лимфоузлы, прежде всего, в подмышечные.
Специфические инфекции молочных желез
Подмышечная лимфаденопатия связана с размножением возбудителя в лимфоидной ткани. При этом наблюдается повышенная стимуляция иммунной системы на фоне влияния антигенов микроорганизмов. Лимфоузлы не спаяны с анатомическими структурами и имеют эластичную консистенцию.
Сифилис молочных желез
Твердый шанкр (первичный эффект) преимущественно локализуется в районе ареолы и по внешнему виду напоминает язву с синюшно-красным дном и подрытыми краями. Ее окружает безболезненный инфильтрат. Лимфоузлы уплотняются и увеличиваются через 2-3 недели после того как появляется дефект кожного покрова. Спустя 1,5-2 месяца язва заживает и проявления лимфаденопатии стихают. Это свидетельствует о том, что начинается вторичный период.
Туберкулез молочных желез
Характеризуется сочетанием симптомов общей интоксикации с уплотнением и увеличением пораженной груди. Это обусловлено формированием туберкулезного узла. Не исключена гиперемия кожного покрова над образованием. Далее развивается флюктуация и очаг размягчается. Лимфоузлы уплотняются и становятся болезненными, часто отмечается образование конгломератов. В случае кавернозного распада формируются свищевые ходы.
Болезни системы крови вызывающие увеличение подмышечных лимфоузлов
Воспаление лимфатической системы при лимфопролиферативных состояниях обуславливается увеличенной выработкой белых кровяных клеток под влиянием канцерогенных факторов. Опухолевые заболевания лимфатической ткани и крови (гемобластозы) подразделяются на лимфомы и лейкозы.
Подмышечная лимфаденопатия имеет следующие признаки:
Диагностика причин увеличения подмышечных лимфоузлов
Нарушение работы лимфоузлов может вызвать увеличение скопления токсических веществ до 83%. В результате пострадают почки, печень и другие органы. Бронируйте запись к врачу, чтобы устранить сбои в работе организма и предотвратить развитие серьезных патологий.
Инструментальные и лабораторные исследования:
Лечение заболеваний, связанных с увеличением подмышечных лимфоузлов
На основании данных диагностики врач назначит лечение основного заболевания, вызвавшего увеличение лимфоузлов:
Ранняя диагностика заболеваний, вызвавших подмышечную лимфаденопатию, в том числе патологии молочной железы обеспечивает наилучший результат при лечении. Мы диагностируем причину увеличенных подмышечных лимфоузлов с точностью более 90% благодаря комплексному экспертному обследованию, которое включает в том числе УЗИ, маммографию, МРТ.
Не допускайте длительного увеличения лимфоузлов. Это приведет к снижению работоспособности лимфатической системы, восстановить которую будет очень сложно. Записавшись на прием к врачу, вы сможете вернуть в норму работу организма и избежать развития сопутствующих заболеваний.
Что делать при увеличении лимфоузлов
Увеличение лимфоузлов является свидетельством происходящих в организме нарушений. Самолечением заниматься нельзя, так как только врач может установить причину и назначить необходимое лечение.
Греть, разминать или прикладывать примочки категорически запрещается. Это может привести к распространению инфекции и развитию осложнений.
Увеличение подмышечных лимфоузлов
Увеличение подмышечных лимфоузлов (подмышечная лимфаденопатия) — это чрезмерное разрастание лимфоидных образований в области подмышек, при котором появляются пальпируемые узлы более 1 см в диаметре. Симптом наблюдается при воспалительных заболеваниях и раке груди, гемобластозах, инфекционных процессах. Для выявления первопричин подмышечной лимфаденопатии проводят ультразвуковые, рентгенологические, цитологические, лабораторные исследования. Назначение медикаментов показано только после установления заболевания, спровоцировавшего лимфоидную гиперплазию.
Причины увеличения подмышечных лимфоузлов
Обычно разрастание лимфоидной ткани обусловлено воспалительными патологиями или раком молочных желез у женщин. Симптом также проявляется при инфекциях, лимфопролиферативных процессах и гемобластозах, раке кожи с локализацией около подмышечной области. Реже причиной увеличения лимфоузлов являются частые простуды при синдроме хронической усталости, которые сопровождаются повышенной дифференцировкой лимфоцитов. Подмышечная лимфаденопатия может развиваться при болезни Микулича — аутоиммунном процессе с поражением лимфоидной ткани, слюнных и слезных желез.
Мастопатия
Основными симптомами доброкачественных фиброзно-кистозных изменений молочной железы являются боль и уплотнение, которые чаще возникают во второй половине цикла. Увеличение и болезненность подмышечных лимфатических узлов характерны для 10-15% женщин. Аденоз — одна из форм мастопатии, которая проявляется ограниченным разрастанием железистой ткани в молочной железе, выделениями из соска. Незначительное увеличение аксиллярных лимфоузлов возможно при диффузном варианте поражения.
Мастит
Воспаление молочной железы зачастую начинается у женщин после родов, что вызвано проникновением стафилококковой инфекции на фоне лактостаза. Увеличение лимфатических узлов при лактационном мастите одностороннее, они болезненны при пальпации, подвижны. Женщины жалуются на интенсивные боли в груди, отечность и покраснение кожи грудной железы. Для заболевания характерная высокая температура тела, симптомы интоксикации. Реже наблюдается нелактационный мастит, который возникает вследствие гематогенного заноса инфекции, травм кожи груди. Тяжелым осложнением мастита является абсцесс молочной железы, который протекает с нарушениями общего состояния женщины, сильными болями в пораженной груди, фебрильной лихорадкой.
Рак молочной железы
Первые метастазы при этом злокачественном новообразовании в 60-70% локализуются в подмышечных лимфоузлах, также могут поражаться подключичные и парастернальные лимфоидные образования. Лимфаденопатия обусловлена размножением опухолевых клеток. При пальпации образования плотные, малоболезненные, спаянные с кожей и окружающими тканями. Рак грудной железы может встречаться у мужчин и всегда сопровождается увеличением регионарных лимфатических узлов.
Злокачественная опухоль груди длительное время протекает бессимптомно, при прогрессировании неоплазии появляются жалобы на боли, серозные или кровянистые выделения из соска. Другие клинические симптомы зависят от варианта заболевания: при раке Педжета наблюдаются эрозии соска и ареолы, сопровождающиеся мокнутием, трижды негативный рак характеризуется быстрым развитием и метастазированием. При сочетании увеличенных лимфоузлов с другими настораживающими симптомами женщине следует как можно скорее обратиться к маммологу.
Специфические инфекции молочных желез
При таких инфекционных заболеваниях подмышечная лимфаденопатия бывает обусловлена как непосредственным размножением возбудителя в очагах лимфоидной ткани, так и повышенной стимуляцией иммунной системы антигенами микроорганизмов. Увеличенные лимфоузлы обычно имеют эластичную консистенцию, не спаяны с соседними анатомическими структурами. К разрастанию лимфоидной ткани приводят:
Болезни системы крови
При лимфопролиферативных состояниях увеличение узлов подмышечной области обусловлено патологическим повышением выработки и дифференцировки клеток белой крови под воздействием канцерогенных факторов. К категории гемобластозов относят две большие группы заболеваний — лимфомы, при которых первичный очаг расположен в периферических лимфоидных образованиях, и лейкозы, протекающие с поражением костного мозга. Патологии отличаются тяжелым течением с выраженным нарушением общего состояния. Признаками подмышечной лимфаденопатии проявляются:
Инфекционные болезни
Заболевания, сопровождающиеся внедрением чужеродных микроорганизмов, зачастую протекают с явлениями лимфаденопатии. Это обусловлено ускоренным делением и антигензависимой дифференцировкой лимфоцитов. Чаще увеличение подмышечных лимфоузлов наблюдается при инфицировании палочкой Коха и туберкулезной интоксикации, что связано с путем проникновения возбудителя и анатомическими особенностями лимфооттока от органов грудной клетки. Наиболее распространенные причины подмышечной лимфаденопатии:
Обследование
При жалобах на увеличение подмышечных лимфоузлов следует обратиться к врачу-гематологу, который назначит комплексное обследование. Диагностический поиск направлен на выяснение первопричины возникновения лимфаденопатии и оценку морфологической структуры пораженного лимфоидного образования. Наиболее информативными являются такие методы исследования, как:
Для подтверждения предварительного диагноза могут потребоваться дополнительные исследования и консультации других специалистов. При возможном туберкулезе рекомендованы рентгенография легких в двух проекциях, посев мокроты, туберкулиновые пробы. В сомнительных случаях для исключения гемобластозов выполняют биопсию костного мозга. Серологические исследования назначают для обнаружения антител к инфекционным агентам или тканям собственного организма (при аутоиммунных процессах).
Симптоматическая терапия
Тактика ведения пациентов с подмышечной лимфаденопатией предполагает назначение лечения только после постановки точного диагноза. Если увеличение лимфоузлов обусловлено воспалительными или инфекционными болезнями, оно самостоятельно исчезает после проведения этиотропной и патогенетической терапии. При злокачественных новообразованиях молочных желез и гемобластозах назначают комплексное лечение с комбинацией консервативных и хирургических методов.
Почему воспаляются лимфоузлы?
При лимфоаденопатии особо впечатлительные люди сразу подозревают у себя страшные болезни. Развеиваем страхи и рассказываем, почему воспаляются лимфоузлы.
Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях. |
| Голова | — в районе ушей, — под челюстью. |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
Лимфоузлы сконцентрированы группами в определённых частях тела. Каждая группа «обслуживает» свою часть организма. И хотя увеличение лимфоузлов может говорить о различных грозныхзаболеваниях (туберкулёз, ВИЧ, ОРВИ, венерические и онкологические заболевания), основная причина всегда кроется в развитии патологии в зоне, на которую работает узел. Когда лимфоцитов не хватает для борьбы с вредными агентами в лимфе, они активно размножаются, чтобы ликвидировать инфекцию. Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
Беспокоимся, когда:
Бьём тревогу, когда:
А вот если узлы воспалились, а признаков простуды или инфекции нет, это плохо. Проблема может быть в аутоиммунном заболевании или онкологии.
Как помочь себе до посещения врача?
Уже записались на приём к врачу, но хочется как-то облегчить своё состояние уже сейчас? Вот несколько простых советов:
И помните — самолечение это всегда плохо. Лучше обратитесь за помощью к квалифицированному специалисту.
Синдром увеличенных лимфатических узлов как педиатрическая проблема
Причиной увеличения лимфоузлов в большинстве случаев являются процессы, не связанные с гемобластозами: чаще всего это общепедиатрические, инфекционные, иммунные и другие состояния Тот факт, что врач-педиатр достаточно часто обнаруживает у своих
Причиной увеличения лимфоузлов в большинстве случаев являются процессы, не связанные с гемобластозами: чаще всего это общепедиатрические, инфекционные, иммунные и другие состояния
Тот факт, что врач-педиатр достаточно часто обнаруживает у своих пациентов увеличенные лимфатические узлы (ЛУ) и ему приходится в сжатые сроки находить ответ на вопросы «почему?» и «что делать?», позволяет обойтись без длинного введения. Так, при проведении педиатрического скрининга и последующего анализа 1607 диагнозов острых и хронических заболеваний у детей и подростков в возрасте 5 — 17 лет выявлено, что болезни ЛУ обнаружены в 3,35% случаев [6]. Традиционно при обнаружении увеличенных ЛУ, не учитывая другие составляющие этого синдрома (анамнез, общую клиническую картину, местную симптоматику), педиатр думает об онкогематологическом заболевании. Вследствие этого такие больные составляют 40% всех пациентов онкогематологов [7], что представляется неоправданным. Частота впервые выявленных случаев онкогематологических заболеваний в нашей стране невелика. Заболеваемость острыми лейкозами составляет 4,0 — 5,0 случаев на 100 000 детей в год, неходжкинскими лимфомами — 0,9 — 1,1 на 100 000 детей в год. Отсюда понятно, почему подавляющая масса детей с увеличенными ЛУ с приемов гематологов возвращаются к педиатрам с диагнозом лимфаденит. То есть причиной увеличения ЛУ в большинстве случаев являются процессы, не связанные с гемобластозами: общепедиатрические, инфекционные, иммунные и другие состояния. Исходя из вышесказанного, мы решили представить нашу точку зрения на синдром увеличения лимфатических узлов.
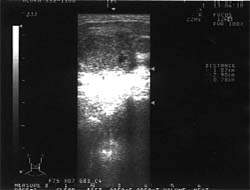 |
| Рисунок 1. Подчелюстные лимфатические узлы при лимфогранулематозе (УЗИ, 7,5 МГц) |
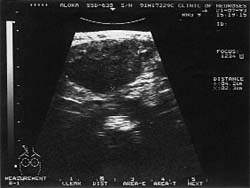 |
| Рисунок 2. Подчелюстной узел при туберкулезе (УЗИ, 7,5 МГц) |
Увеличение ЛУ может быть результатом лимфаденита (ЛА) и лимфаденопатии (ЛАП).
ЛА — воспаление лимфатических узлов, возникающее как осложнение после различных гнойно-воспалительных заболеваний и специфических инфекций (туберкулез, актиномикоз, чума и др.). ЛА, как правило, представляет собой вторичный процесс.
ЛАП — системное увеличение лимфатических узлов, не связанное с воспалением (воздействие некоторых медикаментов, пролиферация, метастазирование и т. п.).
Эпидемиология ЛА и ЛАП не разработана. Можно только отметить, что, по данным И. С. Тарасовой [6], при сплошных массовых исследованиях детей Брянской области ЛА встречается, как и следовало ожидать, несколько чаще (1,86% среди всех осмотренных), чем ЛАП (1,49% от общего контингента).
Методы исследования ЛУ должны быть максимально стандартизованы. В клинической практике оценивают жалобы (местная болезненность, местное или общее повышение температуры, общесоматические жалобы), анамнез (эпиданамнез, давность появления, локализация увеличенных ЛУ в одной или нескольких группах, одновременное их увеличение или постепенное, скорость манифестации болезни и т. д.). Особое значение имеет осмотр больного. Наряду с тщательным общепедиатрическим осмотром по системам необходимо обратить внимание на число измененных ЛУ и их локализацию по группам. Размеры лимфоузлов должны оцениваться только объективно: в миллиметрах или сантиметрах. Принятое в нашей стране и широко рекомендуемое в отечественной литературе сравнение размеров ЛУ с зерном, горохом, вишней, лесным или грецким орехом нерационально, дает несопоставимые результаты и должно быть изжито. Необходимо тщательно фиксировать соотношение увеличенных ЛУ между собой. Например, расположение ЛУ по типу «солнечной системы» (один большой ЛУ в центре и по периферии от него ЛУ меньшего диаметра) типично для туберкулезного лимфаденита [2]. ЛУ могут быть эластичными, плотными, с явлениями флюктуации. Обязательно описывается спаянность ЛУ с соседними узлами и окружающими тканями, наличие или отсутствие болезненности при пальпации. Необходимо осмотреть и описать состояние всех доступных ЛУ: затылочных, подчелюстных, передних и задних шейных, над- и подключичных, подмышечных, локтевых, паховых, подколенных. Данные осмотра и пальпации дополняются, подтверждаются и уточняются инструментальными методиками. Прежде всего это методы неинвазивной визуализации, использующиеся для изучения глубоко расположенных ЛУ. Они позволяют точно определить размеры ЛУ, изменения групп ЛУ, недоступных осмотру и пальпации, характеристики капсулы, спаянность, топографические особенности, внутреннюю структуру; исключить состояния, симулирующие увеличение ЛУ (опухоли, не исходящие из ЛУ, гематомы, аномалии почек и т. п.). Крайне важно получение информации о состоянии печени и селезенки. На первом месте по доступности и быстроте получения информации стоит эхография (УЗИ). ЛУ диаметром менее 1,5 см по плотности приближаются к окружающей жировой ткани, визуализируются редко, ограничить их опухолевое поражение от иных причин увеличения только по данным УЗИ практически невозможно. Такие ЛУ наблюдаются прежде всего при инфекционных процессах, реактивных поражениях, а у детей с гемобластозами — в состоянии полной ремиссии. ЛУ диаметром 1,5 — 2 см хорошо визуализируются в случае, если они проецируются на эхонегативные структуры или изменяют обычные топографо-анатомические соотношения. Весь спектр УЗИ-изменений может быть сведен к нескольким основным группам [3].
1. Увеличение отдельных ЛУ оценивается как небольшое, если они не теряют своей обычной УЗИ-картины, сохраняют капсулу, четкость и ровность контура, не изменяют топику органа. Такой тип характерен для инфекционных поражений, особенно туберкулеза, вирусного гепатита, коллагенозов, иммунодефицитов, гемобластозов у детей низкой группы риска.
2. Дальнейший рост ЛУ приводит к появлению сливающихся между собой масс, оттесняющих сосуды. Наблюдается при гнойном расплавлении группы лимфоузлов, при гемобластозах, метастазирующих опухолях.
3. Сдавление или оттеснение внутренних органов. При этом может возникнуть гидронефроз за счет сдавления мочеточников, значительное смещение матки, мочевого пузыря. Типично для крайне неблагоприятных вариантов миелолейкозов, лимфом Ходжкина и неходжкинских лимфом.
УЗИ-заключения могут быть подтверждены компьютерной томографией (КТ). Дополнительно КТ позволяет уточнить структуру ЛУ, их топографические соотношения, обнаружить другие группы ЛУ.
Если поверхностные лимфоузлы есть смысл оценивать только эхографически, а мезентериальные и забрюшинные ЛУ практически одинаково хорошо выявляются методами УЗИ и КТ, то внутригрудные ЛУ выявляются почти исключительно рентгенологически.
| Принятое в нашей стране и широко рекомендуемое в отечественной литературе сравнение размеров лимфоузлов с зерном, горохом, вишней, лесным и грецким орехом нерационально, дает несопоставимые результаты и должно быть изжито |
Такие методы диагностики, как изотопная сцинтиграфия и лимфография, могут применяться по очень строгим показаниям в специализированных клиниках или ограниченно при динамических исследованиях и не используются в широкой практике.
Достоверное выявление причин увеличения ЛУ возможно лишь гистологическими методами. При этом материал должен быть получен только путем открытой биопсии ЛУ, хотя современные методики тонкоигольной биопсии позволяют получить достоверные результаты. Рекомендовавшаяся ранее пункционная биопсия дает очень большой процент ложно-положительных и ложноотрицательных результатов.
Увеличение ЛУ схематически [5, 11] можно представить (с описанием некоторых практически значимых, но малоизвестных форм) как связанное с инфекцией (ЛА) и не связанное с инфекцией (ЛАП).
1. ЛА вирусной природы.
2. ЛА при бактериальных инфекциях.
3. ЛА при грибковых заболеваниях.
4. ЛА при паразитарных заболеваниях.
5. ЛА при протозойных инфекциях.
Формы, не связанные с инфекциями (ЛАП)
1. ЛАП медикаментозная.
2. При системных процессах в организме.
3. Гранулематозы
4. ЛАП при гемобластозах.
5. ЛАП при метастазировании солидных опухолей в ЛУ.
6. Паранеопластические реакции [12].
7. ЛАП при первичных иммунодефицитных состояниях (ПИД).
8. Генетически обусловленные ЛАП [9].
9. Синдром приобретенного иммунодефицита (СПИД).
В процессе диагностики заболеваний, протекающих с увеличением ЛУ, объединяются усилия педиатров, инфекционистов, иммунологов, онкогематологов. Главная роль при этом отводится именно педиатру, так как большинство ЛА и ЛАП связано у детей с инфекционным процессом. В то же время нельзя настаивать на инфекционном генезе увеличения ЛУ, если двухнедельный курс антибиотикотерапии не привел к существенному улучшению клинико-лабораторной и инструментальной картины. В пользу онкогематологического генеза изменения ЛУ свидетельствует увеличение их диаметра до 4 см и более, каменистая плотность, бугристость, образование конгломератов ЛУ, их спаянность с окружающими тканями, внутригрудные конгломераты, особенно в верхнем средостении, внутрибрюшинные конгломераты.
Четкое знание многообразия причин увеличения ЛУ поможет педиатрам в диагностике и дифференциальной диагностике этого синдрома.