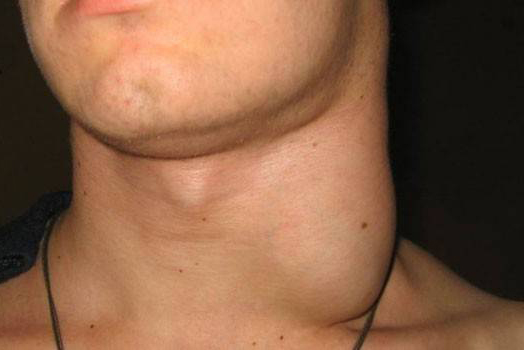
Лимфаденопатия в воротах печени что это такое
Лимфаденопатия
Лимфаденопатия – это состояние, которое характеризуется увеличением размеров периферических лимфатических узлов, изменением их консистенции и подвижности. Оно развивается вместе с повышением общей температуры тела, увеличением селезёнки и печени. Даже небольшое увеличение лимфоузлов говорит о том, что в организме развиваются патологические процессы, которые требуют адекватного лечения. Оно может охватить одну или несколько структур и стать причиной воспалительных процессов.
Пройти диагностику и лечение лимфоденопатии в Москве приглашает гематологическое отделение ЦЭЛТ. Вы имеете возможность проконсультироваться у ведущих отечественных гематологов, в арсенале которых имеются современные методики и мощная база, позволяющая быстро и точно устанавливать диагноз. Они проводят лечение в соответствии с международными стандартами. Узнать стоимость услуг можно в разделе «Услуги и цены». Во избежание недоразумений, не забывайте уточнять цифры на консультации или у наших операторов: +7 (495) 788 33 88.
Лимфаденопатия: что это такое?
Увеличенные лимфатические узлы имеют вид мягких или плотных образований округлой формы, расположенных под нижней челюстью, в шейной, подмышечной, паховой или других областях. Они могут иметь гладкую или бугристую поверхность и очень часто развиваются после перенесённых инфекций и воспалений в острой форме. Иногда их появление спровоцировано травматическими повреждениями кожного покрова или введением вакцины.
Лимфаденопатия развивается вследствие скопления в лимфаденоидной ткани клеток определённого типа. Реакцию нередко провоцирует усиленный ток крови, увеличение количества лимфоцитов и макрофагов в ответ на появление в организме чужеродных генов. Буквально за одну неделю узел может увеличиться в пять-пятнадцать раз. О патологическом состоянии говорят в том случае, если наряду с превышением размера, налицо изменение плотности, подвижности и поверхности структуры. При ощупывании она может быть достаточно болезненной или безболезненной.
Поводы для обращения в наш центр диагностики лимфаденопатии в Москве: самостоятельное выявление крупных узлов, которые не болят, ощущение интенсивной боли во время прощупывания, другие симптомы в виде высыпания, повышения температуры тела, утраты веса, быстрой утомляемостью. Особенно опасными могут быть узлы, которые не проходят более двух месяцев, расположенные в разных областях, диаметром более двух сантиметров, увеличение которых произошло без видимых причин.
Лимфаденопатия: классификация и причины
Классификация лимфаденопатии основывается на целом ряде параметров, начиная с локализации поражённых структур и заканчивая их болезненностью и размерами:
Лимфаденопатия: симптомы
Основным клиническим проявлением лимфаденопатии является аномальное увеличение узлов лимфатической системы. Оно сопровождается целым рядом других клинических проявлений:
Лимфаденопатия: диагностика
Перед тем как приступить к лечению лимфаденопатии у взрослых гематологи ЦЭЛТ проводят всесторонние исследования, позволяющие точно поставить диагноз и определить причину развития патологического состояния. В обязательном порядке учитываются следующие параметры узлов:
Кроме осмотра, пациенту назначают диагностические исследования:
Лимфаденопатия: лечение
Разработка тактики лечения осуществляется специалистами ЦЭЛТ исходя из полученных результатов диагностики и индивидуальных показателей пациента. В первую очередь, усилия направляют на устранение патологического состояния, которое стало инициирующим фактором для развития лимфаденопатии. При выявлении гнойных поражений лимфатических структур или выявлении бактериальных инфекций больному назначают антибактериальную терапию. При наличии показаний возможно хирургическое удаление узла.
Если этиологические факторы заключаются в поражениях вирусными агентами, пациенту назначают приём противовирусных и иммуномодулирующих фармакологических препаратов. Если он страдает от болевых ощущений – обезболивающих средств. Чаще всего, лимфаденопатия проходит через один-полтора месяца после того, как устранена причина, вызвавшая её. В противном случае, гематолог назначает биопсию и разрабатывает новую тактику лечения.
В отделении гематологии нашей клиники ведут приём кандидаты, доктора и профессоры медицинских наук. Опыт их практической и научной работы составляет от двадцати пяти лет. Записаться к ним на консультацию можно онлайн или, обратившись к операторам нашей информационной линии. При необходимости, Вы можете записаться на приём к специалистам любого из наших отделений и пройти необходимые процедуры. В частности в отделении отоларингологии доступна септопластика, позволяющая повысить качество жизни пациента.
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Почему воспаляются лимфоузлы?
При лимфоаденопатии особо впечатлительные люди сразу подозревают у себя страшные болезни. Развеиваем страхи и рассказываем, почему воспаляются лимфоузлы.
Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях. |
| Голова | — в районе ушей, — под челюстью. |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
Лимфоузлы сконцентрированы группами в определённых частях тела. Каждая группа «обслуживает» свою часть организма. И хотя увеличение лимфоузлов может говорить о различных грозныхзаболеваниях (туберкулёз, ВИЧ, ОРВИ, венерические и онкологические заболевания), основная причина всегда кроется в развитии патологии в зоне, на которую работает узел. Когда лимфоцитов не хватает для борьбы с вредными агентами в лимфе, они активно размножаются, чтобы ликвидировать инфекцию. Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
Беспокоимся, когда:
Бьём тревогу, когда:
А вот если узлы воспалились, а признаков простуды или инфекции нет, это плохо. Проблема может быть в аутоиммунном заболевании или онкологии.
Как помочь себе до посещения врача?
Уже записались на приём к врачу, но хочется как-то облегчить своё состояние уже сейчас? Вот несколько простых советов:
И помните — самолечение это всегда плохо. Лучше обратитесь за помощью к квалифицированному специалисту.
Увеличение лимфоузлов
Увеличение лимфоузлов (лимфаденопатия) — это изменение размеров, консистенции и подвижности периферических органов лимфатической системы. Возможно сочетание симптома с повышением температуры, изменением состояния кожи, увеличением печени и селезенки. Лимфаденопатия выявляется при инфекционных болезнях, иммунопролиферативных, дисметаболических и опухолевых процессах, приеме некоторых препаратов. Для уточнения причин увеличения лимфатических узлов используют ультразвуковые, рентгенологические, радионуклидные, томографические, цитологические, лабораторные методы. До постановки диагноза лечение обычно не назначается.
Общая характеристика
Увеличенные лимфоузлы представляют собой мягкие, тугоэластичные или плотные округлые образования, прощупываемые под нижней челюстью, в области шеи, подмышечной зоне, паху и других местах. Поверхность лимфатических узлов бывает гладкой или бугристой. Зачастую увеличению предшествуют острые инфекционно-воспалительные процессы (ОРВИ, ангина, пульпиты), травмы с повреждениями кожи, вакцинация. Иногда изменения лимфоузлов выявляются случайно пациентом либо врачом на профилактическом или консультативном осмотре.
Об увеличении лимфоузлов говорят, когда изменяется их плотность, поверхность и подвижность, а размеры превышают 1 см (для локтевых образований — 0,5 см, для паховых — 1,5 см). При ощупывании узлы бывают как болезненными, так и безболезненными. Кроме лимфаденопатии возможны кожные проявления (элементы сыпи, покраснения кожи), повышение температуры до 38° С и выше, длительный субфебрилитет, жалобы на быструю утомляемость, потливость, тяжесть в левом или правом подреберье, вызванную увеличением селезенки, печени.
Поводом для обращения к врачу является самостоятельное обнаружение крупных безболезненных лимфоузлов, резкая болезненность лимфоидной ткани при попытке прощупывания, сочетание лимфаденопатии с другими патологическими признаками — сыпью, гипертермией, потерей веса, быстрой утомляемостью. Особую настороженность должны вызывать лимфоузлы размерами от 2-3 см, которые увеличились без видимых причин, расположены в нескольких зонах и сохраняются более 2 месяцев.
Механизм развития
Увеличение лимфоузлов происходит несколькими путями, каждый из которых предполагает накопление в лимфоидной ткани определенного типа клеток. Реакция периферических лимфатических органов часто бывает связана с усилением кровотока, пролиферацией лимфоцитов и макрофагов в ответ на появление чужеродных генов. При антигенной стимуляции узел за 5-10 суток способен увеличиться в 5-15 раз. Для системных неопроцессов характерна активная пролиферация перерожденных лимфоидных клеток с увеличением размеров пораженного лимфоузла.
Строма лимфатических образований может инфильтрироваться воспалительными элементами (при инфекционных заболеваниях), клетками опухолей, расположенных в зоне лимфодренажа данного узла. Метастатическое поражение зачастую сопровождается разрастанием соединительной ткани. При некоторых нарушениях липидного обмена (болезни Ниманна-Пика, синдроме Гоше) в лимфоузле задерживаются макрофаги, переполненные нерасщепленными гликосфинголипидами.
Классификация
При определении форм лимфаденопатии в первую очередь учитывают местоположение увеличенных лимфоузлов. Лимфоидная ткань — основной защитный барьер на пути распространения инфекционных патогенов и опухолевых клеток. Поэтому расположение измененных лимфатических образований облегчает диагностику заболевания, вызвавшего лимфаденопатическую реакцию. В зависимости от локализации процесса выделяют:
Несколько реже в процесс вовлекаются лимфатические узлы других групп — подподбородочные, кубитальные (в области локтевого сгиба), околоушные, затылочные, яремные. При плановом инструментальном обследовании может определяться увеличение внутренних лимфоузлов — внутригрудных (медиастинальных), бронхопульмональных, парааортальных, селезеночных, мезентериальных, забрюшинных.
В диагностическом плане важно учитывать и другие критерии классификации лимфаденопатии — характеристики измененных лимфоидных образований, распространенность поражения. Такой подход позволяет предположить тип патологического процесса, происходящего в вовлеченных узлах и организме в целом. Важными критериями классификации увеличенных лимфоузлов являются:
С учетом патогенеза увеличение лимфоузлов бывает первичным (системным), вторичным (реактивным) и воспалительным. Первичные полиаденопатии развиваются при системном озлокачествлении лимфоидной ткани (лейкозы, лимфогранулематоз, неходжкинские лимфомы) и доброкачественных процессах (синусовом гистиоцитозе). Реактивные поражения являются ответом на другую патологию (инфекцию, иммунное заболевание, распространение опухолевых клеток, обменные нарушения). Воспаление (лимфаденит) возникает при размножении инфекционных агентов в ткани узла.
Диагностика лимфаденопатий
Общая информация
Краткое описание
Национальное гематологическое общество
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ ЛИМФАДЕНОПАТИЙ
2018
Анализ публикаций отечественных [1—5,8] и зарубежных [12—14] авторов, посвященных алгоритмам диагностики ЛАП, а также многолетний опыт работы «НМИЦ гематологии» [5] позволили разработать и внедрить протокол дифференциальной диагностики лимфаденопатий [15—17].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Диагностика
Первый этап заключается в сборе жалоб, данных анамнеза жизни и анамнеза заболевания, эпидемиологического анамнеза и физикального исследования (рис.1) (II A).
Рисунок 1. Алгоритм первичной диагностики пациентов с ЛАП 
Жалобы и анамнез:
Таблица 1. Эпидемиологические данные, профессиональные факторы, важные в диагностике лимфаденопатий. 
Таблица 3. Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией.
Таблица 4. Локализация лимфатических узлов, зоны дренирования лимфы и наиболее частые причины увеличения. 

Таблица 5. Значение клинических признаков при лимфаденопатии. 

Уровень убедительности рекомендаций В (уровень достоверности доказательств – IIВ).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II).
3. Правила выбора лимфатического узла и выполнения его биопсии:

Алгоритм дифференциальной диагностики после проведения биопсии лимфатического узла представлен на рисунке 2 и основан на выявленных морфологических изменениях. В случаях с морфологической картиной опухолевого поражения (лимфома или нелимфоидная опухоль) проводиться ряд дополнительных исследований (иммуногистохимическое и/или молекулярно-генетическое исследование) для уточнения нозологической формы согласно ВОЗ классификации. При отсутствии опухолевого поражения, устанавливается гистологический вариант ЛАП согласно дифференциально-диагностическим группам (таблица 6), в зависимости от которого проводятся/непроводятся дополнительные исследования – повторный сбор жалоб, данных анамнеза жизни, заболевания, объективного осмотра, лабораторное и инструментальное исследования (рисунок 2).
Рисунок 2. Алгоритм постбиопсийной диагностики ЛАП 
Лечение
Вид терапии зависит от окончательного диагноза, установленного после обследования, единого стандарта лечения лимфаденопатии не существует. Проводить консервативное лечение следует в случае доказанной неопухолевой природы ЛАП:
Уровень убедительности рекомендаций В (уровень достоверности доказательств – III).
Медицинская реабилитация
Профилактика
Информация
Источники и литература
Информация
Они предназначены для врачей-гематологов, онкологов, терапевтов, инфекционистов, хирургов, педиатров, работающих в амбулаторно-поликлинических условиях, организаторов здравоохранения.
Поспелова Татьяна Ивановна, д.м.н., профессор, заведующая кафедрой терапии, гематологии и трансфузиологии Федерального государственного бюджетного образовательного учреждения высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Лимфаденопатия в воротах печени что это такое
а) Терминология:
1. Аббревиатура:
• Первичный билиарный цирроз (ПБЦ)
2. Определение:
• Хроническое прогрессирующее заболевание печени холестатического характера, характеризующееся негнойной деструкцией внутридолевых желчных протоков:
о Ведет к выраженному фиброзу, циррозу и печеночной недостаточности
1. Общая характеристика:
• Лучший диагностический критерий:
о Гепатомегалия, «кружевной» фиброз, регенераторные узелки у женщины среднего возраста с жалобами на зуд
• Ключевые моменты:
о При умеренно выраженном заболевании печень увеличена в размерах, с ровными краями:
— При прогрессировании заболевания объем печени уменьшается, нарушается ее морфология, в структуре появляются узлы
— Изменения при ПБЦ на поздних стадиях напоминают таковые при циррозе, обусловленном иными причинами
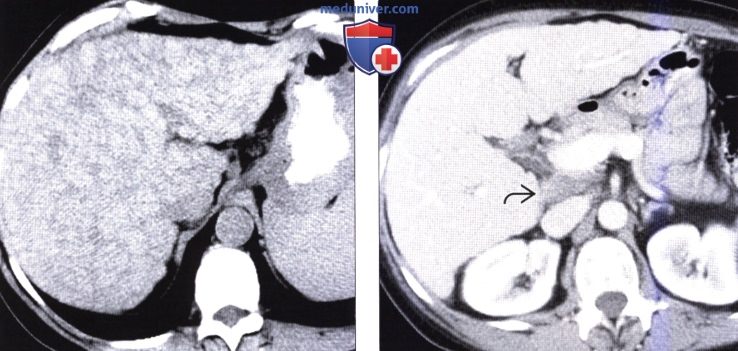
(Справа) На КТ с контрастным усилением у этой же пациентки печень выглядит более однородной, поскольку регенераторные узелки и участки фиброза становятся практически изоденсными паренхиме печени. Также визуализируются увеличенные лимфатические узлы в воротах печени. 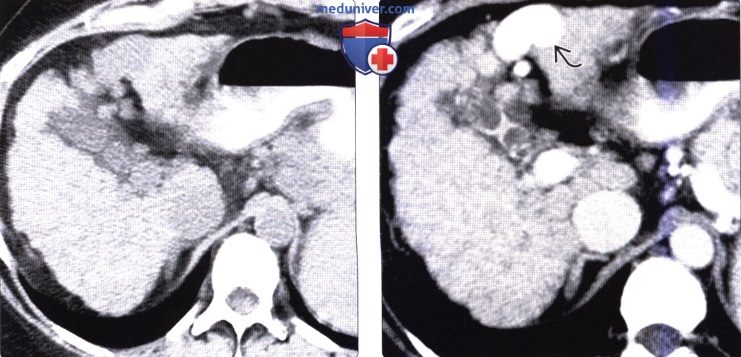
(Справа) На аксиальной КТ с контрастным усилением у этой же пациентки визуализируется одна из нескольких варикозно расширенных вен (другой признак запущенного цирроза). У большинства пациентов с ПБЦ диагноз устанавливается намного раньше. 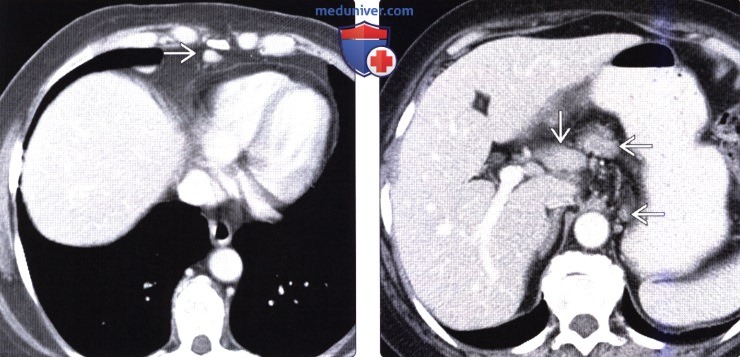
(Справа) На аксиальной КТ с контрастным усилением у этой же пациентки определяются признаки заболевания печени — умеренно выраженное расширение фиссур и спленомегалия. Лимфаденопатия у этой пациентки также является признаком первичного билиарного цирроза. 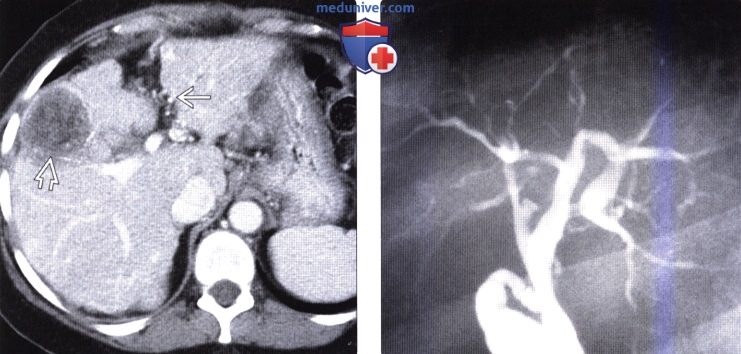
(Справа) На рентгенограмме (ЭРХПГ) определяется уменьшение выраженности ветвления внутрипеченочных желчных протоков в виде «дерева зимой».
2. КТ при первичном билиарном циррозе:
• КТ без контрастного усиления:
о Неоднородная структура паренхимы печени как в далеко зашедших, так и умеренно выраженных случаях ПБЦ:
— Часто (более чем в 50%) обнаруживаются регенераторные узелки:
Гиперденсные, размером 3-10 мм, окруженные участками «кружевного» фиброза
Эти изменения превалируют при ПБЦ по сравнению с другими вариантами цирроза печени
о «Пятнистые», плохо очерченные участки низкой плотности:
— Не являются специфическими, часто соотносятся с изменениями, обусловленными сливным фиброзом
— Сливной фиброз печени обнаруживается в далеко зашедших случаях ПБЦ (3%)
• КТ с контрастным усилением:
о Плотность регенераторных узелков равна плотности паренхимы печени в портально-венозную фазу
о Фиброз не очевиден, плотность участков фиброза аналогична плотности печени
о Лимфаденопатия больше выражена при ПБЦ, чем при заболеваниях печени другой этиологии:
— Поперечный размер лимфоузлов достигает 1,5-3 см
— Увеличены лифмоузлы ворот печени, кардиофренальные, верхние внутрибрюшные
— Лимфатические узлы умеренно и равномерно накапливают контраст
о При прогрессировании ПБЦ обнаруживаются признаки портальной гипертензии (варикозное расширение вен, асцит, спленомегалия)
о Гепатоцеллюлярный рак (ГЦР):
— Неоднородное контрастное усиление в артериальную фазу:
В портально-венозную и отсроченную фазу становится изо- или гиподенсным вследствие «вымывания» контраста
Реже возникает в результате ПБЦ, чем при циррозе другой этиологии
3. МРТ при первичном билиарном циррозе:
• Сидеротические регенераторные узелки лучше различимы на Т2 ВИ (гипоинтенсивные очаги), особенно при использовании последовательностей градиентного эха (GRE)
• Участки фиброза гипоинтенсивны на Т1 ВИ, гиперинтенсивны на Т2 ВИ
о Перипортальное «гало»
• Отсутствует расширение внутрипеченочных желчных протоков на Т2 ВИ и при МР-холангиографии
4. УЗИ при первичном билиарном циррозе:
• Серошкальное УЗИ:
о Отчетливая визуализация главных желчных протоков, раннее появление гепатомегалии, повышение эхогенности печени, желчные конкременты, лимфаденопатия
о Типичные признаки цирроза: неоднородность структуры печени, узлы, уменьшение проникающей способности ультразвука
о Типичные признаки портальной гипертензии: варикозное расширение вен, спленомегалия, асцит
5. Радионуклидная диагностика:
• Сцинтиграфия с препаратами иминодиацетовой кислоты, мечеными Тс-99m:
о Диффузное, равномерное накопление изотопа в печени и неизмененных крупных желчных протоках
о Отсутствие видимых патологических изменений со стороны желчного пузыря; уменьшение фракции выброса и скорости выброса
6. Лучший метод диагностики:
о Многофазное КТ- или МР-исследование
• Выбор протокола:
о КТ без контрастного усиления, КТ и МРТ с контрастным усилением
в) Дифференциальная диагностика первичного билиарного цирроза:
1. Постенкротический (вирусный) или алкогольный цирроз:
• Алкогольный цирроз часто сочетается со стеатозом:
о Лимфаденопатия выражена в меньшей степени
• Диагноз устанавливается на основании анамнеза, данных биопсии, вирусологических методов исследования и т. д.
2. Лимфома печени и метастазы:
• Гепатомегалия с однородной или неоднородной структурой печени и наличием гиподенсных очагов
• Вторичная лимфома может быть многоузловой либо диффузно инфильтративной, и сочетается с лимфаденопатией
3. Саркоидоз и амилоидоз:
• Может имитировать цирроз или становиться его причиной
• Внутригрудная и внутрибрюшная лимфаденопатия
• Типичное поражение легких при саркоидозе
4. Миелопролиферативные заболевания:
• Гепатоспленомегалия в сочетании с генерализованной лимфаденопатией (например, хронический лейкоз, агногенная миелоидная метаплазия)
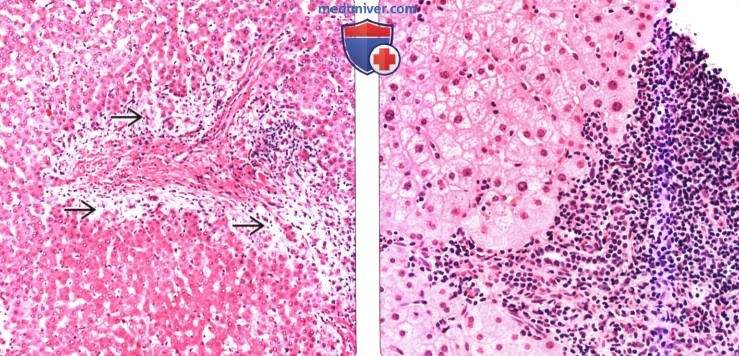
(Справа) Микропрепарат: «цветущие» желчные протоки, определяются признаки повреждения желчных протоков наряду с дуктулярной реакцией. 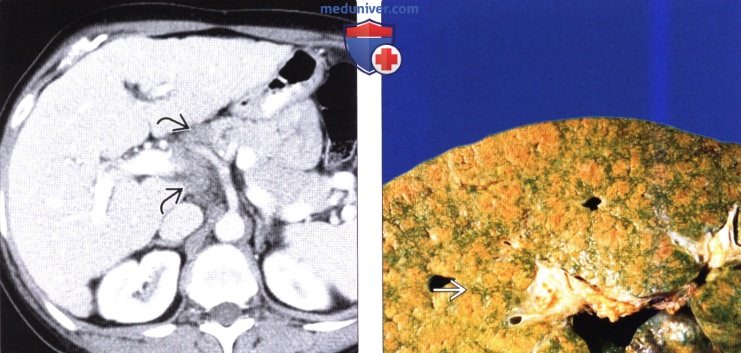
(Справа) Макропрепарат удаленной печени у этой же пациентки: на срезе визуализируются регенераторные узелки и желчные протоки, хорошо различимые на фоне фиброзных пластинок между регенераторными узелками.
1. Общая характеристика:
• Этиология:
о Причины ПБЦ неизвестны, вероятно, заболевание возникает в результате врожденного нарушения иммунной регуляции
• Генные нарушения:
о Генетические факторы играют роль в развитии ПБЦ, однако ПБЦ не наследуется по рецессивному или доминантному типу
о Распространенность заболевания
• Ассоциированные патологические изменения:
о Часто сочетается как минимум с одним аутоиммунным заболеванием (в 84%), таким кактиреоидит, склеродермия, ревматоидный артрит, синдром Шегрена
о Может сосуществовать с другими аутоиммунными заболеваниями печени:
— В т.ч., первичным склерозирующим холангитом и аутоиммунным гепатитом
2. Макроскопические и хирургические особенности:
• На ранних стадиях: диффузное увеличение печени с наличием симметричных, хорошо заметных регенераторных узелков и «кружевного» фиброза:
о На поздней стадии: уменьшение размеров печени, расширение фиссур, признаки портальной гипертензии
• Желчный пузырь и крупные желчные протоки не изменены
3. Микроскопия:
• Деструкция мелких внутрипеченочных желчных протоков, портальное воспаление, прогрессирующие рубцовые изменения
д) Клинические особенности:
2. Демография:
• Возраст:
о Дебют заболевания приходится на возраст 30-65 лет:
— Обычно симптоматика возникают у женщин в возрасте 40-50 лет
— Печеночная недостаточность развивается в течение 7-10 лет
• Пол:
о В 95% случаев заболевают женщины
• Эпидемиология:
о ПБЦ обусловлено 0,6-2,0% всех летальных исходов в результате цирроза
о Третье по частоте показание к трансплантации печени у взрослых людей
о Распространенность: 19-151 случай на миллион
о Заболеваемость: 3,9-1 5 случаев на миллион каждый год
3. Течение и прогноз:
• Развитие ПБЦ до конца не изучено:
о Прогрессирование заболевания, выраженное в различной степени, происходит практически у всех пациентов
• Варикозное расширение вен и кровотечение из них при ПБЦ возникает относительно рано, до появления желтухи и признаков истинного цирроза
• На фоне ПБЦ развивается преимущественно высокодифференцированный гепатоцеллюлярный рак:
о У пациентов с первичным билиарным циррозом реже развивается ГЦР по сравнению с циррозом вирусной или алкогольной этиологии
• Осложнения: печеночная недостаточность:
о Обычно возникает в течение 7-10 лет после установления диагноза
• Прогностические факторы: возраст пациента, уровень билирубина в сыворотке, протромбиновое время, патогистологические изменения
4. Лечение первичного билиарного цирроза:
• Препараты урсодезоксихолевой кислоты для купирования зуда
• Трансплантация печени:
о Однолетняя выживаемость после трансплантации печени увеличивается до 90%
о После трансплантации печени возможен рецидив ПБЦ (вероятность рецидива составляет 1-2% в течение года)
е) Диагностическая памятка:
1. Следует учесть:
• Диагноз первичного билиарного цирроза у женщины с жалобами на слабость, утомляемость, зуд; при увеличении печени и верхней внутрибрюшной лимфаденопатии
2. Советы по интерпретации изображений:
• Наличие «кружевного» фиброза, выраженной лимфаденопатии и гепатомегалии (на ранних стадиях заболевания) наряду с положительными результатами проб на антимитохондриальные антитела
Редактор: Искандер Милевски. Дата публикации: 23.2.2020