Липиды низкой плотности повышены что делать
Липиды низкой плотности повышены что делать
Нормальное значение этого коэффициента не должно превышать 3, в противном случае риск развития сердечно-сосудистой патологии значительно увеличивается. Из этой же формулы следует, что при значительном увеличении фракции липопротеидов с низкой плотностью относительно высокой повышается вероятность развития атеросклероза.
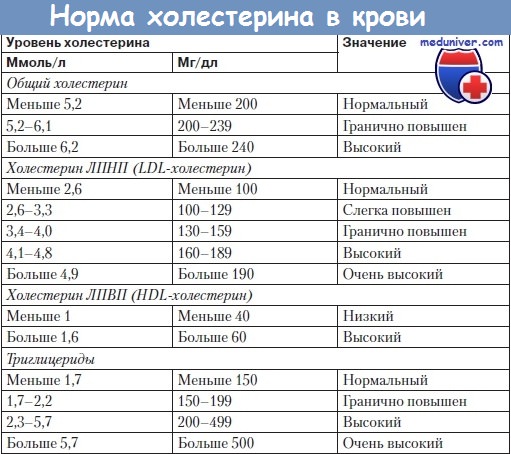
Показатели нормы холестрина крови
Другой немаловажной причиной повышения уровня ЛПНП выступает нарушение транспортных систем липидов. При различных обменных заболеваниях или наследственной предрасположенности может уменьшаться количество рецепторов к ЛПНП (которые служат для липопротеидов «посадочной площадкой») и за счет этого липопротеиды низкой плотности не могут проникнуть из крови в ткани. Накапливаясь в крови, их концентрация достигает того критического значения, когда они начинают пропитывать стенку кровеносного сосуда с развитием атеросклеротической бляшки.
При биохимическом анализе крови и выяснении липидного профиля человека всегда важно определять соотношения различных фракций липопротеидов между собой. Например, даже значительное повышение общего холестерина или жиров крови, но образованное за счет липопротеидов высокой плотности не представляет угрозы здоровью, но может быть признаком различных заболеваний печени (цирроз, гепатит), почек (гломерулонефрит), поджелудочной железы, эндокринной системы. С другой стороны даже при нормальном общем содержании липидов крови, но нарушенном балансе липопротеидных фракций и высоком коэффициенте атерогенности повышается вероятность развития атеросклероза, гипертонии и других заболеваний сердечно-сосудистой системы.
Учебное видео расшифровки биохимического анализа крови
— Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики «Профилактика заболеваний»
Липиды низкой плотности повышены что делать
Различают так называемую первичную и вторичную гиперхолестеринемию. Первичная гиперхолестеринемия включает семейную гиперхолестеринемию, в которой дефекты гена ответственны за повышение уровня холестерина. Это часто встречается в семье: холестерин больше не может поглощаться клетками или поглощается частично.
Если первичная гиперхолестеринемия имеет не наследственное происхождение, она называется несемейной гиперхолестеринемией. В этих случаях пациенты имеют уровень холестерина слишком высокий для их индивидуальной ситуации.
Вторичная гиперхолестеринемия приводит к повышению уровня холестерина в крови из-за фоновых заболеваний, таких как сахарный диабет, гипотиреоз, почечная или печеночная дисфункция. А также прием лекарств, таких как кортизон или некоторые бета-блокаторы, может вызвать вторичную форму гиперхолестеринемии.
Различают так называемую первичную и вторичную гиперхолестеринемию. Первичная гиперхолестеринемия включает семейную гиперхолестеринемию, в которой дефекты гена ответственны за повышение уровня холестерина. Это часто встречается в семье: холестерин больше не может поглощаться клетками или поглощается частично.
Если первичная гиперхолестеринемия имеет не наследственное происхождение, она называется несемейной гиперхолестеринемией. В этих случаях пациенты имеют уровень холестерина слишком высокий для их индивидуальной ситуации.
Вторичная гиперхолестеринемия приводит к повышению уровня холестерина в крови из-за фоновых заболеваний, таких как сахарный диабет, гипотиреоз, почечная или печеночная дисфункция. А также прием лекарств, таких как кортизон или некоторые бета-блокаторы, может вызвать вторичную форму гиперхолестеринемии.
Почему повышенный уровень холестерина это опасно
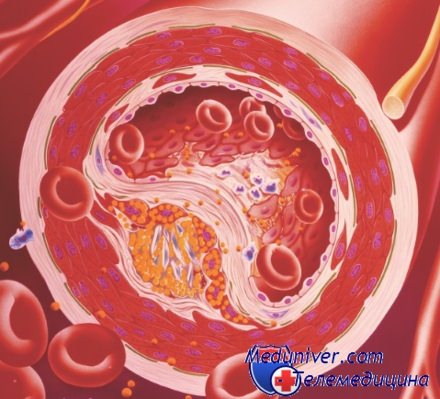
Если в крови, которую организм не может использовать, присутствует слишком много ЛПНП-холестерина (холестерин липопротеинов низкой плотности), то лишний ЛПНП-холестерин откладывается на стенках сосудов. Эти отложения называются бляшками. Бляшки делают стенки артерий, которые несут богатую кислородом кровь из сердца в органы, все более и более жесткими с течением времени. Вкратце эти изменения называются «сосудистая кальцификация», врачи называют это атеросклерозом. Самое опасное в этой болезни: она развивается медленно и незаметно и без дискомфорта на ранних стадиях.
Особенно частыми и опасными являются нарушения кровообращения в артериях сердца и головного мозга: в этом случае отсутствие подачи кислорода в ткань может привести к сердечному приступу или инсульту. Артериосклероз является самой Главной причиной этих заболеваний, которые по-прежнему являются убийцей номер один в Германии.
Слишком высокий уровень ЛПНП-холестерина подвергает сосуды опасности
В дополнение к гипертонии, диабет и курение являются самыми первыми причинами повышения уровня ЛПНП-холестерина, «плохого холестерина», самого главного фактора риска развития атеросклероза и сердечно-сосудистых заболеваний.
Умеренный риск: при умеренно увеличенном общем сердечно-сосудистом риске (не более одного дополнительного фактора риска) следует искать целевой уровень ЛПНП-холестерина ниже 115 мг/дл (3 ммоль/л).
Высокий риск: в случае высокого сердечно-сосудистого риска (например, тяжелой гипертонии или семейной гиперхолестеринемии, курильщики) следует искать целевой уровень ЛПНП-холестерина ниже 100 мг/дл (2,5 ммоль /л).
Очень высокий риск: если существует очень высокий риск сердечно-сосудистых заболеваний (например, диабет или патологии сердечно-сосудистой системы), целевой показатель ЛПНП-холестерина должен быть ниже 70 мг дл (1,8 ммоль/л).
Кто из пациентов в зоне высокого риска?
Люди с семейной гиперхолестеринемией, у которых уровень ЛПНП-холестерина в крови значительно повышен, считаются пациентами в зоне высокого риска. Атеросклероз часто начинается у них в раннем возрасте. Поэтому у таких пациентов особенно высокий риск развития ранних патологий сердечно-сосудистой системы. Другой группой риска являются люди, перенесшие сердечный приступ в течении последних лет. Особое внимание также уделяется тем пациентам, которые не могут принимать или принимают недостаточную дозу статинов, стандартных лекарств, понижающих уровень холестерина. Пациенты, принадлежащие к вышеупомянутым группам риска, требуют особого подхода в лечении, чтобы достичь целевых значений ЛПНП-холестерина. Они особенно нуждаются в последовательной терапии, которая наряду с сбалансированным питанием и достаточным движением обычно включает в себя прием медикаментов.
Если в крови, которую организм не может использовать, присутствует слишком много ЛПНП-холестерина (холестерин липопротеинов низкой плотности), то лишний ЛПНП-холестерин откладывается на стенках сосудов. Эти отложения называются бляшками. Бляшки делают стенки артерий, которые несут богатую кислородом кровь из сердца в органы, все более и более жесткими с течением времени. Вкратце эти изменения называются «сосудистая кальцификация», врачи называют это атеросклерозом. Самое опасное в этой болезни: она развивается медленно и незаметно и без дискомфорта на ранних стадиях.
Особенно частыми и опасными являются нарушения кровообращения в артериях сердца и головного мозга: в этом случае отсутствие подачи кислорода в ткань может привести к сердечному приступу или инсульту. Артериосклероз является самой Главной причиной этих заболеваний, которые по-прежнему являются убийцей номер один в Германии.
Слишком высокий уровень ЛПНП-холестерина подвергает сосуды опасности
В дополнение к гипертонии, диабет и курение являются самыми первыми причинами повышения уровня ЛПНП-холестерина, «плохого холестерина», самого главного фактора риска развития атеросклероза и сердечно-сосудистых заболеваний.
Умеренный риск: при умеренно увеличенном общем сердечно-сосудистом риске (не более одного дополнительного фактора риска) следует искать целевой уровень ЛПНП-холестерина ниже 115 мг/дл (3 ммоль/л).
Высокий риск: в случае высокого сердечно-сосудистого риска (например, тяжелой гипертонии или семейной гиперхолестеринемии, курильщики) следует искать целевой уровень ЛПНП-холестерина ниже 100 мг/дл (2,5 ммоль /л).
Очень высокий риск: если существует очень высокий риск сердечно-сосудистых заболеваний (например, диабет или патологии сердечно-сосудистой системы), целевой показатель ЛПНП-холестерина должен быть ниже 70 мг дл (1,8 ммоль/л).
Кто из пациентов в зоне высокого риска?
Люди с семейной гиперхолестеринемией, у которых уровень ЛПНП-холестерина в крови значительно повышен, считаются пациентами в зоне высокого риска. Атеросклероз часто начинается у них в раннем возрасте. Поэтому у таких пациентов особенно высокий риск развития ранних патологий сердечно-сосудистой системы. Другой группой риска являются люди, перенесшие сердечный приступ в течении последних лет. Особое внимание также уделяется тем пациентам, которые не могут принимать или принимают недостаточную дозу статинов, стандартных лекарств, понижающих уровень холестерина. Пациенты, принадлежащие к вышеупомянутым группам риска, требуют особого подхода в лечении, чтобы достичь целевых значений ЛПНП-холестерина. Они особенно нуждаются в последовательной терапии, которая наряду с сбалансированным питанием и достаточным движением обычно включает в себя прием медикаментов.
ПОВЫШЕННЫЙ ХОЛЕСТЕРИН: о чем это говорит, и что надо делать?
Холестерин – органическое вещество, природный жирорастворимый спирт. В организме всех живых существ, входит в состав клеточной стенки, образуя ее структурность и участвуя в транспорте веществ внутрь клетки и обратно.
Холестерин существует в виде двух: LDL или липопротеид низкой плотности (ЛПНП) называют «плохим» холестерином. Липопротеид высокой плотности (ЛПВП) или HDL — называют «хорошим».
Высокий холестерин в крови, не считавшийся проблемой еще несколько десятков лет назад, сейчас волнует многих. Инфаркты и инсульты уносят жизни многих людей, и причиной половины их них является атеросклероз сосудов, который, в свою очередь, является следствием повышенного холестерина в крови у мужчин и женщин. О чем это говорит, и что надо делать в таком случае.
Показано определение холестерина следующим пациентам:
• Женщинам, длительно принимающим гормональные контрацептивы;
• Женщинам в менопаузе;
• Мужчинам после 35 лет;
•Людям из группы риска по наследственности;
• При достижении определенного возраста;
• Страдающим сахарным диабетом и гипотиреозом;
• Страдающим ожирением;
• Имеющим вредные привычки;
• При наличии симптомов системного атеросклероза.
Большинство специалистов считают, что сидячая работа, малоподвижный образ жизни, отсутствие регулярной физической нагрузки на свежем воздухе, переедание, обилие вредной пищи в рационе — являются определяющими факторами в раннем развитии атеросклероза и причинами высокого холестерина у населения.
Норма холестерина может колебаться в диапазоне 3,6-7,8 ммоль/л. Однако врачи говорят, что любой уровень холестерина свыше 6 ммоль/л считают повышенным и представляет риск для здоровья, так как может спровоцировать атеросклероз, другим словом закупорить сосуды, создавая препятствия для тока крови по венам и артериям.
Классификация уровней холестерина в крови:
• Оптимальный – 5 и менее ммоль/л.
• Умеренно повышенный – 5-6 ммоль/л.
• Опасно повышенный холестерин – 7,8 ммоль/л.
При этом различают несколько видов данных соединений:
• ЛПВП – липопротеиды высокой плотности, транспортируют излишки свободного холестерина из тканей в печень для переработки и выведения.
• ЛПНП – липопротеиды низкой плотности, предназначенные для транспорта холестерина из печени к тканям.
• ЛПОНП – липопротеиды очень низкой плотности, переносят эндогенный холестерин, триглицериды в организме.
Повышенное содержание в крови холестерина способствует развитию атеросклеротического поражения стенок кровеносных сосудов и является одним из факторов риска развития тяжелых сердечно-сосудистых заболеваний, таких как стенокардия (ишемическая болезнь сердца) и инфаркт миокарда, мозговой инсульт и перемежающаяся хромота.
Почему холестерин в крови повышен, о чем это говорит и что надо делать? Риск появления повышенного холестерина увеличивается в случае наследственной предрасположенности, если близкие родственники больны атеросклерозом, ИБС или артериальной гипертензией.
С возрастом риск развития гиперхолестеринемии также повышается. В среднем возрасте повышение холестерина чаще выявляется у мужчин, однако с наступлением климакса женщины становятся подвержены этой патологии так же часто, как и мужчины.
Тем не менее, основные причины высокого холестерина у женщин или мужчин имеют приобретенный характер:
• Неправильный образ жизни больного: гиподинамия, курение, злоупотребление спиртными напитками, частые стрессовые ситуации;
• Сопутствующие заболевания: ожирение, сахарный диабет, системные заболевания соединительной ткани;
• Кулинарные предпочтения: регулярное употребление жирной пищи, животного происхождения, недостаточное количество в рационе свежих овощей и фруктов.
Все вышеперечисленные факторы – это прямые ответы, почему может быть повышен холестерин, а точнее, это прямые результаты некачественного отношения к своему здоровью.
Симптомы
Вот определенные признаки, по которым можно выявить холестерин выше нормы:
• стенокардия из-за суживания коронарных артерий сердца.
• боли в ногах при физических нагрузках.
• наличие сгустков крови и разрывов кровеносных сосудов.
• разрыв бляшек и как следствие сердечная недостаточность.
• наличие ксантомы – это желтые пятна на коже, чаще всего в области глаз.
Сам по себе высокий холестерин не имеет никаких признаков. Симптомы бывают у атеросклероза – общепринятого последствия излишнего холестерина. Если простуду вы можете распознать по легкому насморку, то повышенный холестерин в крови иногда обнаруживается только после инфаркта.
Иными словами, не стоит дожидаться, пока признаки высокого холестерина проявят себя. Лучше делать анализы для профилактики раз в 1-5 лет (в зависимости от риска).
Как лечить повышенный холестерин?
Для того, чтобы снизить высокий уровень холестерина в крови нужен комплексный подход. Проконсультируйтесь со своим лечащим врачом для выбора оптимальной программы борьбы с повышенным содержанием холестерина.
В зависимости от степени риска, применяются разные методы лечения:
• отказ от вредных привычек;
• лечебная физкультура;
• снижение веса;
• специальные диеты;
• медикаментозное лечение.
Помогает снизить холестерин в крови у женщин и мужчин:
• физическая активность 5-6 раз в неделю по 30-60 минут;
• не ешьте продукты, содержащие транс-жиры;
• ешьте побольше клетчатки, в продуктах, разрешенных для низко-углеводной диеты;
• ешьте морскую рыбу хотя бы 2 раза в неделю или принимайте жирные кислоты Омега-3;
• бросьте курить;
• будьте трезвенником или пейте алкоголь умеренно.
Следует отметить важное значение регулярных медицинских осмотров, ведь большинство заболеваний гораздо проще вылечить на начальной стадии, когда человека еще практически ничто не беспокоит. Помните: осложнения, которые вызываются повышенным холестерином, необратимы, а лечение не избавляет от существующих проблем, а лишь предотвращает развитие новых.
Для того, чтобы понизить гиперхолестеринемию, следует ограничить в своем рационе продукты повышающие холестерин:
Липопротеины низкой плотности (ЛПНП): норма, повышенный уровень ЛПНП в крови
Липопротеины низкой плотности (ЛПНП, ЛНП) — класс липопротеинов, которые являются одними из основных переносчиков холестерина в крови. ЛПНП часто называют«плохим холестерином», так как при его избытке повышается риск атеросклероза.
Холестерин низкой плотности
Холестерин — это жироподобное, нерастворимое в воде вещество, относящееся к представителям стероидной группы. Синтезируется печенью, а часть его поступает с пищей. Это вещество в организме человека выполняет важные функции. Оно необходимо для построения клеточных мембран органов и тканей, для образования гормонов, желчных кислот, которые помогают всасываться жирам в кишечнике. Холестерин играет роль мощного источника энергии для молекул, транспортирует жирорастворимые витамины и некоторые лекарства к тканям и органам, защищает внутриклеточные структуры от вредного воздействия свободных радикалов.
Причины повышения и понижения ЛПНП
В крови холестерин в основном входит в составе особых соединений вместе с белками. Такой протеино-холестериновый тандем называется липопротеинами или липопротеидами. Лишь небольшое количество вещества находится крови в свободном состоянии. Это общий холестерин, который не играет особой роли в развитии сердечно-сосудистых заболеваний.
Самой опасной формой считается ЛПНП (липопротеин низкой плотности). Именно повышение его уровня забивает сосуды и способствует развитию патологических процессов в организме. Согласно медицинской статистике, 90% инфарктов и инсультов было спровоцировано повышенным уровнем «плохого» холестерина. И врачи, прежде всего, обращают внимание на соответствие нормы «вредного» холестерина при расшифровке анализа крови.
Примерно 70% холестерина, циркулирующего в крови человека, относится к «вредному». Обладая большой способностью прикрепляться к стенкам сосудов, он быстро накапливается и приводит к образованию атеросклеротических бляшек.
Повышение уровня «вредного» холестерина может вызываться следующими факторами:
Снижение уровня «вредного» холестерина провоцируют следующие причины:
Когда требуется сдавать анализ на холестерин?
Определение уровня «вредного» холестерина проводится в составе липидограммы. Выполнять ее следует всем здоровым людям после 21 года, хотя бы раз в пятилетку.
Но в некоторых случаях доктора настоятельно рекомендуют контролировать ЛПНП несколько раз год:
К ним относятся сердечно-сосудистые патологии (ишемическая болезнь сердца, перенесенные инфаркты, инсульты, порок сердца). Эндокринные заболевания (диабет, гипотиреоз). Болезни аутоиммунного характера (системная красная волчанка, псориаз). Ежегодно проверяться нужно людям с хроническими заболеваниями почек, желчного пузыря и печени.
Если в семье были случаи инфаркта, инсульта, ранней смерти от внезапной остановки сердца в молодом возрасте, то липидограмму следует регулярно сдавать всем ближайшим родственникам, начиная с 5-10 лет. Исследование крови на ЛПНП назначают при наследственных формах дислипедемий, возникающих часто у детей и подростков.
Обязателен анализ крови на «плохой» холестерин, если индекс массы тела составляет более 25, а при измерении окружности талии на уровне пупка у женщин более 80 лишних сантиметров, у мужчин более 95 см.
Если пациенту назначена терапия статинами или предписана диета с сокращением количества жиров, липидограмму сдают раз 3 месяца.
После 40 лет всем людям рекомендуется раз в год проверять свой уровень холестерина. Женщинам после наступления менопаузы рекомендуется это делать чаще.
Что включает в себя анализ?
ЛПНП определяют при помощи липидограммы. В нее входит выявление общего холестерина, триглицеридов, липопротеинов высокой плотности, коэффициента атерогенности, липопротеинов очень низкой плотности. Все это помогает выявить риск развития различных заболеваний, нарушение баланса между «хорошим» и «вредным» холестерином, проследить динамику лечения и при необходимости скорректировать терапию.
Важно! Высокий уровень липидов низкой плотности является надежным маркером возможности развития сердечно-сосудистых заболеваний.
Анализ берут с утра, натощак. Перед этим за трое суток нужно исключить прием спиртных напитков и тяжелые физические нагрузки, за полчаса до забора венозной крови не курить.
Не рекомендуется сдавать липидограмму сразу после проведения хирургических вмешательств, во время вирусных заболеваний, инфарктов. Нужно подождать хотя бы 2 месяца.
Не всегда для правильной оценки состояния здоровья достаточно одного анализа. Его необходимо повторить через месяц.
Для полностью здоровых людей нормальным показателем липопротеинов низкой плотности считается 2,6 ммоль/л.
Лицам, относящимся к группе риска, желательно стремится к 1,8 ммоль/л. Пациентам, имеющим серьезные патологии и генетическую предрасположенность к повышенному холестерину и попадающим в группу высокого риска нужно стараться, чтобы анализ показал 1,4 ммоль/л.
ЛПНП отличается в зависимости от пола и возраста. Нормой для мальчиков до 10 лет является показатель 1,6 – 3,4 ммоль/ л, от 11 до 14 лет – 1,7 – 3, 4 ммоль/л. У подростков 15-18 нормой считается 1,6 – 3,4 ммоль/л. С возрастом у мужчин возможно повышение до 4,8 ммоль/л.
Для девочек до 10 лет норма составляет 1,8-3,6 ммоль/л, от 11 до 14 лет – 1,7 – 3,5 ммоль/л, в подростковом возрасте 15-18 лет показатель варьируется от 1,5 до 3,6 ммоль/л. Таким он остается у женщин во взрослом возрасте, изменяется с наступлением климакса и составляет от 2,3 до 5,7 ммоль/л.
Как нормализовать «плохой» холестерин?
Оптимальным показателем для взрослого человека составляет 2,6 ммоль/л. Если ЛПНП показывает 3,3 ммоль/л и выше – это уже тревожный звоночек, такие числа указывают на атеросклероз сосудов и связанные с ним заболевания.
При пограничных показателях ЛПНП привести холестерин в норму можно следующим образом:
Холестерин важен для организма человека. Без него невозможно осуществления многих жизненно важных функций. Но превышение уровня «вредного» холестерина, особенно до критических цифр, опасно для здоровья и жизни. Поэтому необходимо регулярно сдавать липидограмму и при необходимости корректировать образ жизни или незамедлительно начинать лечение.
Управление высоким уровнем холестерина и других липидов в крови
под редакцией профессора, д.м.н., заведующего кафедрой кардиологии и ревматологии УО БелМАПО Андрей Марьянович Пристром
Уважаемые читатели! Как мы и обещали, публикуем в начале статьи ответы проф. А.М. Пристрома на вопросы о лечении измененного уровня холестерина в крови. Спасибо всем, кто прислал вопросы!
Ответы профессора, д.м.н., заведующего кафедрой кардиологии и ревматологии УО БелМАПО Андрея Марьяновича Пристрома на вопросы пользователей портала vidal.by
(Примечание: орфография и пунктуация вопросов сохранены)
Вопрос: Доброго времени суток, уважаемый Андрей Марьянович!
О Вас узнала совершенно случайно, при посещении форума https://www.vidal.by/patsientam/entsiklopediya/zabolevaniya-serdechno-sosudistoyi-sistemi-kardiologiya/upravlenie-vysokim-urovnem-holesterina-i-drugih-lipidov-v-krovi.html.
С уважением и благодарностью, Алена
Ответ: Здравствуйте, Алена.
К сожалению, приведенных данных о состоянии здоровья недостаточно для принятия решения. Поэтому, правильнее будет обратиться к врачу, имея при себе не только анализ липидов крови, но и результаты хотя бы основных методов исследования (электрокардиограмма, эхокардиография, УЗИ брахиацефальных артерий). Из того, что есть, я могу сказать, что уровень холестерина ЛПВП не требует медикаментозного вмешательства. Результаты современных исследований показали, что повышение холестерина ЛПВП не улучшает исходы. Низкий уровень данного показателя, как правило, встречается при низкой физической активности, сахарном диабете, ожирении и т.д. Поэтому, требуется изменение образа жизни с устранением факторов риска. Холестерин ЛПНП (2,84 ммоль/л) является нормой для здорового человека, но если есть сердечно-сосудистые заболевания и/или повреждение органов-мишеней при артериальной гипертензии, то это высокий уровень. Ответить на этот вопрос можно после соответствующего обследования. Уровень витамина D – низкий, что требует вмешательства. Для Республики Беларусь дополнительное применение витамина D должно быть с сентября по май. Можно использовать любые добавки с витамином D, начиная со среднесуточной дозы 2000 МЕ. Возможно, после повторных анализов потребуется изменение суточной дозы. Спасибо за вопрос.
Вопрос: Здравствуйте, меня зовут Инна. 53 года. Не курю. Вес в норме. Мой вопрос такой:
В сентябре 2020 переболела ковидом в средней форме тяжести. В августе 2021 года прошла диспансеризацию. Все показатели в норме, за исключением холестерина, он повышен, до болезни такого не было. Связано ли повышение с перенесённым заболеванием? Ведь во время и после болезни рекомендуется режим питания с большим количеством жиров животного происхождения, особенно молочных?
Ответ: Здравствуйте, Инна.
Прямая связь перенесенного COVID-19 и холестерина на сегодняшний день не обнаружена. Очевидно, речь идет об изменениях, которые произошли в Вашем образе жизни за последний год. Полное восстановление после перенесенной инфекции происходит гораздо быстрее, поэтому сегодня идет речь о полноценной физической активности, правильном питании и соблюдении других принципов здорового образа жизни. Избыточное потребление жиров животного происхождения никак не связано с выздоровлением после вирусной инфекции. Рекомендую Вам устранить имеющиеся факторы риска и чрез 1-2 месяца повторить анализ крови. Спасибо за вопрос.
Всего доброго, Наталья Бурак.
Ответ: Здравствуйте, Наталья
Принимать решение только лишь по одному анализу крови будет неправильно. Необходимо иметь более полную информацию о состоянии Вашего здоровья, которую можно получить при дообследовании. Если серьезных сердечно-сосудистых заболеваний, тяжелого поражения почек или сахарного диабета не будет выявлено, я бы Вам рекомендовал сохранять Ваш активный образ жизни без гиполипидемических препаратов. Спасибо за вопрос.
Вопрос Здравствуйте, профессор.
Мне 33 года, вес 59 кг, не курю и не пью, занимаюсь фитнесом, правильно питаюсь (в изобилии фрукты, овощи, орехи, масла, мяса мало и нежирное),курсами пью омега последние несколько лет, в роду больных гиперхолестенимией нет. Однако мой холестерин 7,75, ЛПНП 4,59, ЛПВП 2,83, индекс атерогеннрсти 1,74. Остальные показатели крови в норме. В течение последних 6 лет нахожусь на гормоно заместительной терапии по поводу удалённых яичников, холестерин высокий только последний год.
Скажите, компенсирует ли высокий уровень ЛПВП наличие высокого ЛПНП так что один нейтрализует другого? Какими препаратами можно нормализовать работу печени, чтобы она перестала вырабатывать излишки вредного холестерина?
Заранее спасибо за ответ.
Волосова Светлана
Ответ: Здравствуйте, Светлана.
То, что у Вас сейчас наблюдается в анализах, связано с развитием хирургической менопаузы. Основной риск развития сердечно-сосудистых заболеваний определяется уровнем холестерина ЛПНП, который у Вас высокий. Значения холестерина ЛПВП никак не влияют на сердечно-сосудистый риск. Поэтому ни о какой компенсации речи не идет. Омега3 жирные кислоты очень незначительно снижают уровень холестерина. Основное показание для их применения – это гипертриглицеридемия. Целесообразность применения гиполипидемических препаратов определяется наличием либо сердечно-сосудистых заболеваний, либо изменениями в сосудах, сердце, почках, что можно увидеть при проведении дополнительных обследований. Спасибо за вопрос.
Вопрос: Добрый день!
Меня зовут Владимир, мне 55 лет. Поставленные диагнозы — подагра и сахарный диабет (глюкоза — 6,83). По крайним анализам есть отклонения по следующим показателям: холестерин — 6,10, лейкоциты — 10,7, гематокрит — 49,4, количество тромбоцитов — 363, общий объем тромбоцитов — 0,37, средний объем тромбоцитов — 10,1, абсолютное количество нейтрофилов — 6,37, триглицериды общие — 3,98. Мочевая кислота — 599,6, С-реактивный белок — 6,2. Сократил количество потребляемого сахара, но всё равно употребляю достаточно высокое количество углеводов, так как без них не наедаюсь. Также в рационе мясо (в основном птица и овощи). Курю больше 40 лет, не бросал и боюсь даже думать об этом. Можно ли чем-либо компенсировать вред уровню холестерина от курения? Спасибо.
Ответ: Здравствуйте, Владимир.
Из того, что Вы написали, я вижу много серьезных факторов риска. У Вас очень высокий сердечно-сосудистый риск – это значит высока вероятность развития сердечно-сосудистых катастроф. Для того, чтобы снизить риск – необходимо серьезно заняться своим здоровьем. Без лекарственных препаратов Вам не обойтись. Необходимо обратиться к доктору. Видимые проблемы, требующие вмешательства: 1) сахарный диабет – должна быть отрегулирована гликемия; 2) подагра – не вне обострения должны применяться антиподагрические препараты; 3) гиперхолестеринемия – выполнение липидограммы и назначение статинов и подбор дозы так, чтобы уровень холестерина ЛПНП снизился до 1,4 ммоль/л. Возможно потребуется добавление второго гиполипидемического препарата; 4) прекратить курение; 5) обратить внимание на артериальное давление, скорее всего оно повышено; 6) обратить внимание на вес, скорее всего он повышен. Организм представляет собой единое целое, и только одно вмешательство не сможет компенсировать многие другие проблемы. Спасибо за вопрос.
Вопрос: Добрый день! У меня вопрос: какой холестерин присутствует в желчных камнях, и можно ли, регулируя уровень холестерина, избежать их образования?
Наталья
Ответ: Здравствуйте, Наталья.
Для начала нужно знать состав желчных камней, так как у разных людей он отличается. В ряде случаев об этом можно думать. Однако, в целом современная практика не предполагает коррекцию желчных камней гиполипидемическими препаратами. Спасибо за вопрос.
Вопрос: Добрый вечер!
Спасибо за статью. У меня уровень «плохого» холестерина равен 6.5 ммоль/л. Я работаю над снижением массы тела и питанием. Серьезные препараты пить не хочу.
Можете ли, пожалуйста, порекомендовать БАДы (например на iherb) и фиточаи?
Ответ: Здравствуйте.
Если речь идет о холестерине ЛПНП, то его уровень 6,5 ммоль/л – это очень высокий уровень. Такие значения никакими БАДами снизить до нормы невозможно. Снижение массы тела, увеличение физической активности добавят совсем немного в снижении холестерина. Поэтому сегодня вопрос должен решаться следующим образом – дообследование на предмет оценки состояния сердца, сосудов, почек и в дальнейшем принятие решения об адекватной гиполипидемической терапии. В противном случае останется очень высоким риск развития сердечно-сосудистых осложнений. Спасибо за вопрос.
Зачем вообще задумываться о липидах в крови?
Почему так важно удерживать рекомендованный врачом уровень холестерина в крови?
Почему же у одних людей эти заболевания развиваются, а у других нет?

Каждый мужчина в возрасте старше 40 лет и каждая женщина старше 50 лет один раз в год должны быть обследованы врачом для оценки наличия факторов сердечно-сосудистого риска. Для такой оценки разработаны таблицы. Жители нашей страны, как и всего постсоветского пространства, оцениваются по таблицам, разработанным для стран с высоким сердечно-сосудистым риском. Это обусловлено большим влиянием на сердечно-сосудистую смертность социокультурных факторов. Для оценки риска учитывается пол, возраст, систолическое артериальное давление, уровень общего холестерина крови и курение.
Вы не можете изменить свой пол или возраст, человечество мечтает научиться в будущем влиять на наследственность, но уже сегодня Вы можете взять под контроль другие важнейшие факторы риска сердечно-сосудистых заболеваний. Одним из таких контролируемых факторов является нормальный уровень липидов в крови.
Откуда в нашей крови берутся липиды?
95% всех жиров, которые мы съедаем, составляют триглицериды (ТГ). Остальные 5 % приходится на фосфолипиды, свободные жирные кислоты, жирорастворимые витамины и холестерин. Липиды нужны клеткам нашего организма для выработки энергии – 1 гр. липидов генерирует 9 ккалорий, а 1 гр. белков или углеводов только 4 ккал. И еще для многих других целей, например для производства гормонов, синтеза клеточных оболочек, синтеза желчных кислот.
Липиды попадают в кровь из двух источников: из пищи и в процессе метаболизма в печени и жировой ткани. В крови они циркулируют не сами по себе, а с помощью переносчиков – липопротеинов. Нашему организму для нормальной работы нужны разные виды липидов.
Триглицериды – это особенная разновидность жиров, потребляемых нами вместе с пищей, которая расходуется на производство и поддержание энергии, или откладываются в жировой ткани. Триглицериды являются также основным сырьем для производства холестерина в печени.
Холестерин необходим для синтеза желчи, а желчь нужна нам для пищеварения. Холестерин используется также для синтеза некоторых гормонов и для строительства клеточных оболочек. Холестерин почти полностью производится в печени, но в небольшом количестве попадает к нам с пищей животного происхождения. В растительной пище холестерин не содержится.
Липиды – это жирорастворимые органические вещества. Они не растворяются в воде, а, значит, и в крови. Для того, чтобы циркулировать в крови и достигать органов и клеток жиры должны связываться со специальными переносчиками – липопротеинами. Белковая оболочка липопротеинов надежно защищает заключенные в ней липиды, как ракушка хранит свою жемчужину, а также помогает липидам попадать в те клетки, где эти липиды нужны, открывая их, как ключ открывает замок.
Основными типами липопротеинов являются:
| ЛПОНП – липопротеины очень низкой плотности | ЛПНП – липопротеины низкой плотности | ЛПВП – липопротеины высокой плотности |
| Основные переносчики триглицеридов. Транспортируют триглицериды в места их хранения и использования. В небольшой своей части они также отвечают за транспортировку холестерина. | Основные переносчики холестерина к клеткам организма. ХС ЛПНП часто называют «плохим» холестерином, так как они способны откладываться на стенках артерий, что приводит к сужению их просвета и затруднению кровотока. | ЛПВП состоят в основном из протеиновых оболочек. Холестерин, содержащийся в них, обозначается как ХС ЛПВП и условно считается «хорошим» холестерином. Они помогают удалению избытка холестерина из кровотока. |
Синтез и разрушение липидов
В процессе пищеварения, мы потребляем жиры, белки и углеводы. Основным местом сбора и последующей переработки жиров является печень. В ней образуются липопротеины и холестерин. Весь холестерин, который не используется клетками, возвращается в печень и опять перерабатывается. Если эти метаболические процессы находятся в равновесии, стенки артерий остаются чистыми и эластичными, если эти метаболические процессы нарушены, уровень липидов в крови изменяется, стенки артерий повреждаются и теряют гладкость и упругость.
Нормальный уровень липидов в крови
В современном мире, в странах, где нет недостатка еды, для поддержания нормального уровня липидов в крови основным условием является ограничение калорийности ежедневного рациона и употребление с пищей «правильных» жиров. Искомый уровень холестерина в крови, который часто называется целевым уровнем, поддерживается нормальной работой печени, способной синтезировать недостающее количество любого из липидов. Если все эти процессы уравновешены – на стенках артерий не происходит вредных отложений.
Нарушенный уровень холестерина в крови
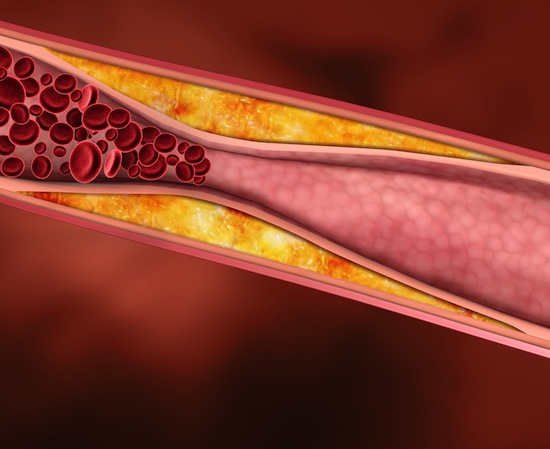
В кровь поступает слишком много ХС ЛПНП и слишком мало ХС ЛПВП Нарушение нормального уровня холестерина в крови в основном происходит из-за плохих пищевых привычек. Иногда может происходить нарушение синтеза липидов в печени и из-за этого их здоровое соотношение может нарушаться. Это часто случается при наследственных заболеваниях, например при наследственной гиперхолестеринемии. Слово гиперхолестеринемия – означает общее повышение уровня липидов в крови. Если уровень ХС ЛПНП повышается, а ХС ЛПВП понижается, в крови накапливается избыток холестерина. А это приводит к повреждению и закупорке артерий.
Нарушенный уровень холестерина в крови является причиной образования бляшек (структур, в образовании которых основную роль играют липиды), которые откладываются на стенках артерий. С течением времени они растут и закупоривают артерии. Снижение кровотока приводит к развитию сердечно-сосудистых заболеваний. Так как артерии образуют сеть по всему телу, могут быть повреждены многие органы и ткани.

Бляшки сужают просвет артерий, кровоток через них понижается. Стенки артерий становятся более жесткими. Жесткие стенки плохо растягиваются при увеличении кровотока, например при повышенном артериальном давлении. Сопротивление со стороны стенок сосудов растет, что еще больше усиливает скорость движения крови, возникают очаги завихрения, турбулентности. Стенки сосудов в местах отложения бляшек становятся уязвимыми и надрываются, для того, чтобы «залатать» эти разрывы в крови образуются тромбы, которые еще больше затрудняют кровоток. Тромбы могут отрываться от стенок сосудов и, двигаясь по кровеносной системе застревать в мелких сосудах, провоцируя их полную закупорку в разных органах и тканях.
Когда какой-то орган или ткань плохо кровоснабжаются из-за тромбированных и суженных сосудов наступает кислородное голодание клеток. Это может привести к приступам ишемии сердечной мышцы и инфарктам, инсультам, повреждениям почек, расстройству периферического обращения – под этим состоянием понимают боли специфического характера в ногах, усиливающиеся при ходьбе.
Расшифровка анализа липидного спектра крови
Лабораторный анализ выявляет содержание в крови ХС ЛПНП, ТГ, ХС ЛПВП и общее количество холестерина (ОХС).
Когда Вы смотрите на бланк с результатами липидограммы, отличные от нормы показатели могут быть выделены жирным шрифтом или стрелочками (повышения или понижения).
Приведенные справочно «нормальные» показатели (как правило, в последней колонке) не должны расцениваться Вами, как показатели, к которым Вам надо стремиться. Правильные лично для Вас уровни холестерина крови устанавливаются Вашим лечащим врачом. И основным показателем, за которым Вам придется следить, является ХС ЛПНП, для которого Ваш лечащий врач установит индивидуальный для Вас целевой уровень в зависимости от других Ваших факторов сердечно-сосудистого риска и имеющихся у Вас заболеваний. Это может быть уровень ХС ЛНП от 1,4 ммоль/л, до 3,0 ммоль/л
Вот пример лабораторных данных:.
| Показатель | Результат | Единица измерения | Нормальные показатели (справочно) |
| ОХС | 6.0  | Ммоль/л | 3.1-5.2 |
| ХС ЛПВП | 1.3  | Ммоль/л | Более 1.68 для женщин и 1.42 для мужчин |
| ХС ЛПНП | 4.0  | Ммоль/л | Менее 3.9 |
| ТГ | 1.6 | Ммоль/л | 0.14 – 1.82 |
Данные современных рандомизированных (т.е. со случайной выборкой пациентов) клинических исследований показали, что повышенный уровень ХС ЛПНП является причиной ССЗ атеросклеротического происхождения. Относительно уровня ХС ЛПНП действует принцип “чем ниже, тем лучше”, при этом отсутствует нижний порог снижения.
Теперь Вы понимаете, как важно поддерживать нормальное содержание липидов в крови.
Для этого, Вам нужен действенный план контроля.
Он должен включать:
Обратите внимание, что каждый пункт в описанном плане затрагивает несколько факторов риска, и приводит к последовательным изменениям. Например, потеря веса положительно сказывается на уроне глюкозы в крови, способствует снижению давления, снижению уровня ТГ, а это улучшает Ваше самочувствие и устойчивость к физическим нагрузкам, которые в свою очередь способствуют потере веса. Дайте себе твердое обещание придерживаться выработанного плана и результаты не заставят себя ждать!
Давайте теперь остановимся на некоторых из этих пунктов подробнее:
Разберитесь в том, как Вы можете изменить свои вкусовые привычки. Наш организм нуждается в определенном количестве жиров, белков и углеводов. Не все жиры одинаково полезны. Научитесь выбирать для себя продукты, содержащие «правильные» жиры (их иначе называют полиненасыщенные жирные кислоты), которые содержатся в оливковом масле, орехах, семечках и рыбе. Ограничивайте «неправильные» (насыщенные жирные кислоты) – они повышают содержание ХС ЛПНП в крови. Насыщенные жиры содержатся в мясе, коже птицы, цельном (необезжиренном) молоке и молочных продуктах. Полностью исключите продукты, содержащие «трансжиры». Трансжиры – это производные жирных кислот. Они могут быть природного происхождения, но чаще образуются при термической обработке жиров. Поэтому мы сталкиваемся с ними в маргарине, кондитерском жире и других твердых пищевых жирах, соусах и выпечке заводского производства, фастфудах. Производят искусственные трансжиры путем гидрогенизации – насыщают водородом дешевые растительные масла (в основном пальмовое масло) под воздействием высоких температур. Кстати, такую же процедуру Вы проделываете и у себя на кухне, при жарке на растительном масле при высокой температуре. Общее количество трансжиров в ежедневном рационе не должно превышать 2-3 грамма по рекомендации ВОЗ.
Старайтесь есть больше клетчатки, она снижает количество всасываемых жиров в кишечнике. Клетчатка содержится во фруктах, овощах, цельном зерне. Если Вам не удается получить нужное количество клетчатки из еды – Вы можете дополнить свое питание пищевыми добавками.
Ограничьте потребление соли. Высокое содержание соли в еде приводит к повышению артериального давления. Чтобы добиться уменьшения потребления соли старайтесь есть больше свежих продуктов, а не приготовленных. Много соли содержится в продуктах для быстрого приготовления, замороженных полуфабрикатах, в чипсах, сухариках и других упакованных снеках.
Ограничьте прием алкоголя. Алкоголь опасен для Вашего сердца и в целом для здоровья.
Ограничьте употребление сладостей, выпечки с добавлением сахара, сахаросодержащих напитков, в том числе газированных, упакованных соков. Глюкоза в количествах, превышающих наши непосредственные энергетические потребности и «запасающую емкость» организма, является строительным материалом для синтеза жирных кислот. Из нее образуются ТГ, откладывающиеся и образующие жировую ткань. Добавление сахара в еду и напитки увеличивает их калорийность, ведет к набору веса, ухудшению липидного обмена и увеличению уровня «плохих» липидов в крови.
Для здорового питания имеет значение не только качество продуктов, но и их количество. Чтобы не переедать сервируйте еду в тарелках меньшего размера, накладывайте себе меньшие порции, старайтесь ограничивать себя одной порцией, избегая «добавок».
Здесь, Вы можете посмотреть и сохранить для себя таблицу употребления продуктов в пищу с целью снижения уровня холестерина ЛПНП.
Физическая активность включает в себя не только спортивные занятия, но и другие приятные вещи. Например, занятия по саду, игры с детьми. Старайтесь больше двигаться в течение дня. Например, поднимайтесь и спускайтесь по лестнице, а не в лифте, ограничьте время, проводимое у телевизора или за компьютером.
В самом начале Вам будет трудновато и захочется остановиться. Старайтесь не давать себе поблажек. Если Вы втянулись в спортивные занятия или другую физическую активность, Вы очень скоро начнете получать от этого удовольствие, а перемены, которые произойдут в Вашем самочувствии, только укрепят Вашу решимость продолжать. Не делайте перерывы, не расхолаживайтесь, особенно в самом начале. Поищите в прессе или в интернете успешные и вдохновляющие примеры людей Вашего возраста. Подумайте, как они преодолели себя и стали заниматься ходьбой, или другой физической активностью. Найдите единомышленников, вместе с которыми Вам будет приятно заниматься. Вы будете мотивировать друг друга.
| Типы лекарственных средств | Эффекты, которые они производят |
| Статины. |
Статины являются препаратами первой линии для нормализации ХС ЛПНП и позволяют снижать его уровень в среднем на 30-50%.
Уровень ХС ЛПНП снижается в монотерапии на 20-30%, а в комбинации с высокоинтенсивным статином на 60-70%.
Применяются с целью снижения повышенного уровня ХС ЛПНП.
Лекарственные средства для снижения уровня липидов в крови принимаются только по назначению врача. Они назначаются в определенных дозах и с соблюдением определенного режима приема. Расспросите врача обо всем, что касается назначенного Вам лекарственного средства. Если Вам что-то не понятно, или Вы о чем-то беспокоитесь, обязательно консультируйтесь с врачом. Не стесняйтесь спрашивать. Лучше спросить, чем самому менять терапию. Ведь речь идет как правило о назначенной схеме лечения, и если Вы самостоятельно отменяете какой-нибудь препарат – ломается вся схема. Кроме того, большинство лекарств нужно принимать постоянно, так что чем больше Вы будете обо всем этом знать, тем лучше.
Запомните название принимаемого препарата, дозу и способ приема. Обязательно расскажите врачу о любых неприятных ощущениях, которые сопровождают прием лекарства. Никогда не отменяйте препарат самостоятельно и не регулируйте его дозу без консультации врача.
Найдите способ, который поможет Вам не пропускать прием лекарства, например, лекарственный органайзер, или установленный в Вашем телефоне таймер.
Следите за тем, чтобы некоторое количество препарата у Вас всегда оставалось в запасе, вовремя получайте новый рецепт и покупайте лекарство, чтобы в его приеме не было перерыва.
Проявляйте активную заботу о себе!

Контроль над уровнем липидов в крови нужен в первую очередь Вам самим, это Ваша забота. Врач может проконсультировать Вас, но он не заставит Вас выбирать правильную еду, увеличить физические нагрузки или бросить курить. В то же время Вы можете и должны обсудить с ним все волнующие Вас вопросы. Постарайтесь правильно понять и осознать все его рекомендации. Изменения в Вашем состоянии и нормализация липидного спектра крови не наступят быстро, на это нужно время. Но помните, что даже самые маленькие подвижки могут существенно снизить Ваши сердечно-сосудистые риски.
Уважаемые читатели, если у Вас остались или, наоборот, возникли вопросы, Вы можете их задать до 27.09.2021 письменно по адресу holesterin.vopros@gmail.com.
Мы соберем Ваши вопросы, проанализируем и зададим их во время беседы с профессором, д.м.н., заведующим кафедрой кардиологии и ревматологии УО БелМАПО Андреем Марьяновичем Пристромом. Ответы А.М. Пристрома будут опубликованы на нашем сайте в первых числах октября. Следите за обновлениями на нашем сайте!