Липофильные препараты что это
Медицинские интернет-конференции
Языки
Изучение фармакокинетических свойств липофильных и гидрофильных производных тиамина
Таширова О.А., Раменская Г.В.
Липофильность и гидрофильность веществ оказывает сильное влияние на фармакокинетику лекарственных средств. Гидрофильные вещества по своим фармакокинетическим свойствам уступают липофильным. Они обладают низкой биодоступностью, обычно не превышающей 10% от принятой дозы, высокой степенью метаболизма и быстрым выведением. В связи с перечисленными недостатками для достижения терапевтических концентраций необходимо введение больших доз препарата. Поэтому в настоящее время производители лекарственных препаратов стараются создавать на основе гидрофильных молекул лекарственных веществ их липофильные производные. Так, например, на фармацевтическом рынке существуют липофильные формы витамина В1 (тиамина), который обладает гидрофильными свойствами.
Целью нашей работы было изучить фармакокинетику гидрофильной формы витамина В1 – тиамина гидрохлорида и липофильной формы – бенфотиамина, и сделать вывод об эффективности использования данных препаратов. Для этого мы исследовали плазму крови здоровых добровольцев после однократного приема 100 мг тиамина гидрохлорида и бенфотиамина. Определение концентраций тиамина проводилось методом LC/MS. После обработки данных были получены следующие значения фармакокинетических параметров для тиамина гидрохлорида: Сmax=317,3 нг/мл, Тmax= 2,0 часа, AUC8h = 1335,0 нг*ч/мл, и для бенфотиамина: Сmax= 677,4 нг/мл, Тmax= 2,4 часа, AUC8h = 3202,8 нг*ч/мл. Из полученных данных видно, что максимальная концентрация и биодоступность бенфотиамина значительно выше, чем у тиамина гидрохлорида. Данное исследование и аналогичные ему позволяют оценить рациональность использования различных форм лекарственных препаратов и являются стимулом для проведения подобного рода исследований с целью оптимизации фармакотерапии.
Фармакотерапия бета-адреноблокаторами
Почему современная кардиология немыслима без данной группы препаратов?
Савелий Баргер (МОСКВА),
кардиолог, кандидат медицинских наук. В 1980‑е годы одним из первых ученых в СССР разрабатывал методику диагностической чреспищеводной электрокардиостимуляции. Автор руководств по кардиологии и электрокардиографии. Его перу принадлежит несколько популярных книг, посвященных разным проблемам современной медицины.
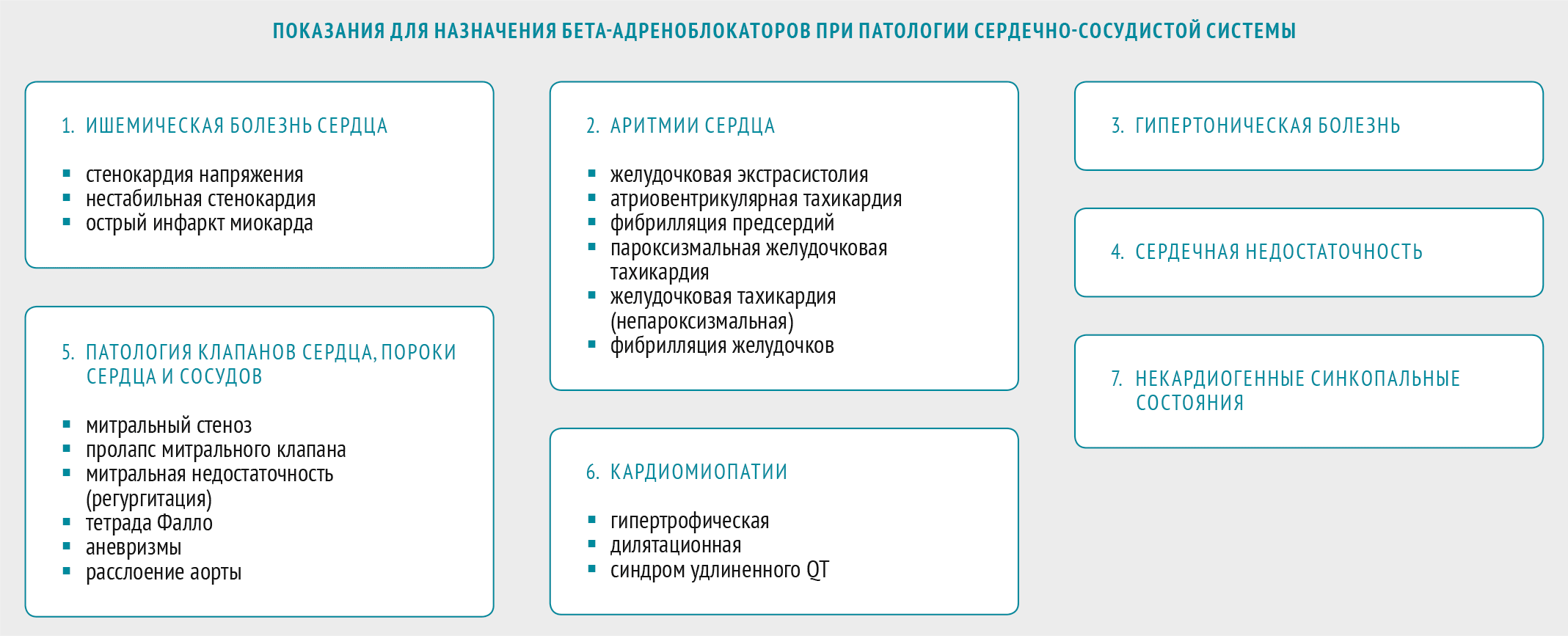
Можно с уверенностью сказать, что бета-адреноблокаторы — препараты первой линии для лечения многих заболеваний сердечно-сосудистой системы.
Вот несколько клинических примеров.
Пациент Б., 60 лет, 4 года назад перенес острый инфаркт миокарда. В настоящее время беспокоят характерные сжимающие боли за грудиной при небольших физических нагрузках (при медленном темпе ходьбы способен пройти без боли не более 1000 метров). Наряду с прочими лекарственными средствами получает бисопролол по 5 мг утром и вечером.
Пациент Р., 35 лет. На приеме жалуется на постоянные головные боли в затылочной области. Артериальное давление 180/105 мм рт. ст. Проводится терапия бисопрололом в суточной дозировке 5 мг.
Больная Л., 42 года, обратилась с жалобами на перебои в работе сердца, ощущения «замирания» сердца. При суточной регистрации ЭКГ диагностированы частые желудочковые экстрасистолы, эпизоды «пробежек» желудочковой тахикардии. Лечение: соталол в дозировке по 40 мг дважды в день.
Пациент С., 57 лет, беспокоят одышка в покое, приступы сердечной астмы, снижение работоспособности, отмечаются отеки на нижних конечностях, усиливающиеся к вечеру. При ультразвуковом исследовании сердца выявлена диастолическая дисфункция левого желудочка. Терапия: метопролол по 100 мг дважды в день.
У столь разноплановых больных: ишемическая болезнь сердца, гипертоническая болезнь, пароксизмальная желудочковая тахикардия, сердечная недостаточность — медикаментозное лечение проводится препаратами одного класса — бета-адреноблокаторами.
Бета-адренорецепторы и механизмы действия бета-блокаторов
Различают бета1‑адренорецепторы, находящиеся в основном в сердце, кишечнике, ткани почек, в жировой ткани, ограниченно — в бронхах. Бета2‑адренорецепторы находятся в гладкой мускулатуре сосудов и бронхов, в желудочно-кишечном тракте, в поджелудочной железе, ограниченно — в сердце и коронарных сосудах. Ни одна ткань не содержит исключительно бета1— или беты2‑адренорецепторы. В сердце соотношение бета1— и бета2‑адренорецепторов ориентировочно 7:3.
Таблица 1. Основные показания к применению бета-адреноблокаторов
Механизм действия бета-блокаторов основан на их строении, сходном с катехоламинами. Бета-блокаторы выступают конкурентными антагонистами катехоламинов (адреналина и норадреналина). Терапевтический эффект зависит от соотношения концентрации препарата и катехоламинов в крови.
Некардиологические показания к применению бета-блокаторов
Таблица 2. Свойства бета-адреноблокаторов: полезные и побочные эффекты, противопоказания
Клиническая фармакология
Увеличение длительности интервала PQ на электрокардиограмме, развитие АВ блокады I степени при приеме бета-блокатора не может служить поводом для его отмены. Однако развитие АВ блокады II и III степени, особенно в сочетании с развитием синкопальных состояний (синдром Морганьи-Адамса-Стокса), служит безусловным основанием для отмены бета-блокаторов.
В рандомизированных клинических исследованиях установлены кардиопротективные дозы бета-блокаторов, т. е. дозы, применение которых статистически достоверно снижает риск смерти от кардиальных причин, уменьшает частоту развития сердечных осложнений (инфаркта миокарда, тяжелых аритмий), увеличивает длительность жизни. Кардиопротективные дозы могут отличаться от дозировок, при которых достигается контроль над гипертонией и стенокардией. По возможности следует назначать бета-блокаторы в кардиопротективной дозе, которые выше среднетерапевтических доз.
Увеличение дозы бета-блокаторов выше кардиопротективной неоправданно, т. к. не приводит к позитивному результату, увеличивая риск побочных эффектов.
Хроническая обструктивная болезнь легких и бронхиальная астма
Если бета-блокаторы вызывают бронхоспазм, то бета-адреномиметики (такие как бета2‑адреномиметик сальбутамол) способны вызвать приступ стенокардии. Выручает применение селективных бета-блокаторов: кардиоселективных бета1‑блокаторов бисопролола и метопролола у пациентов с ИБС или гипертонической болезнью в сочетании с хронической обструктивной болезнью легких (ХОБЛ) и бронхиальной астмой. При этом необходимо учитывать функцию внешнего дыхания (ФВД). У больных с легким нарушением ФВД (объем форсированного выдоха более 1,5 л) допустимо применение кардиоселективных бета-блокаторов.
При выборе лечебной тактики у больных гипертонической болезнью, стенокардией или сердечной недостаточностью в сочетании с ХОБЛ в приоритете находится лечение сердечно-сосудистой патологии. В таком случае нужно индивидуально оценивать, можно ли пренебречь функциональным состоянием бронхолегочной системы и vice versa — купировать бронхоспазм бета-адреномиметиками.
Сахарный диабет
При лечении больных сахарным диабетом, принимающих бета-блокаторы, следует быть готовым к более частому развитию гипогликемических состояний, при этом клиническая симптоматика гипогликемии меняется. Бета-блокаторы в значительной степени нивелируют симптомы гипогликемии: тахикардию, тремор, чувство голода. Инсулинозависимый диабет со склонностью к гипогликемии — относительное противопоказание к назначению бета-блокаторов.
Заболевания периферических сосудов
Если использовать бета-блокаторы при патологии периферических сосудов, то безопаснее кардиоселективные атенолол и метопролол.
Тем не менее заболевания периферических сосудов, в т. ч. болезнь Рейно, включены в относительные противопоказания для назначения бета-блокаторов.
Сердечная недостаточность
При том что бета-блокаторы широко применяются в лечении сердечной недостаточности, назначать их при недостаточности IV класса с декомпенсацией не следует. Тяжелая кардиомегалия — противопоказание к назначению бета-блокаторов. Не рекомендуются бета-блокаторы при фракции выброса менее 20 %.
Блокады и аритмии сердца
Личный опыт
Вероятно, у каждого врача есть собственный фармакотерапевтический справочник, отражающий его личный клинический опыт применения препаратов, пристрастия и негативное отношение. Успех применения лекарства у одного-трех-десяти первых пациентов обеспечивает пристрастие к нему врача на многие годы, а литературные данные укрепляют мнение о его эффективности. Привожу список некоторых современных бета-блокаторов, на которые у меня есть свой опыт клинического применения.
Пропранолол
Первый из бета-блокаторов, который я стал применять в своей практике. Кажется, в середине 70‑х годов прошлого века пропранолол был чуть ли не единственным бета-блокатором в мире и уж точно — единственным в СССР. Препарат до сих пор относится к наиболее часто назначаемым среди бета-блокаторов, имеет больше показаний к применению по сравнению с другими бета-блокаторами. Однако, применение его в настоящее время я не могу считать оправданным, т. к. другие бета-блокаторы имеют гораздо менее выраженные побочные эффекты.
Пропранолол можно рекомендовать в комплексной терапии ишемической болезни сердца, он также эффективен для снижения артериального давления при гипертонической болезни. При назначении пропранолола существует риск развития ортостатического коллапса. Пропранолол с осторожностью назначают при сердечной недостаточности, при фракции выброса менее 35 % препарат противопоказан.
Бисопролол
Высокоселективный бета1‑блокатор, в отношении которого было доказано снижение смертности от инфаркта миокарда на 32 %. Доза 10 мг бисопролола эквивалентна 100 мг атенолола, препарат назначается в суточной дозировке от 5 до 20 мг. Бисопролол уверенно можно назначать при сочетании гипертонической болезни (снижает артериальную гипертензию), ишемической болезни сердца (уменьшает потребность миокарда в кислороде, уменьшает частоту приступов стенокардии) и сердечной недостаточности (уменьшает постнагрузку).
Метопролол
Препарат относится к бета1‑кардиоселективным бета-блокаторам. У пациентов с ХОБЛ метопролол в дозе до 150 мг/сутки вызывает менее выраженный бронхоспазм по сравнению с эквивалентными дозами неселективных бета-блокаторов. Бронхоспазм при приеме метопролола эффективно купируется бета2‑адреномиметиками.
Метопролол эффективно снижает частоту желудочковых тахикардий при остром инфаркте миокарда и обладает выраженным кардиопротекторным действием, снижая уровень смертности кардиологических больных в рандомизированных исследованиях на 36 %.
В настоящее время бета-адреноблокаторы следует рассматривать как препараты первой линии при лечении ишемической болезни сердца, гипертонической болезни, сердечной недостаточности. Прекрасная сочетаемость бета-блокаторов с мочегонными, блокаторами кальциевых канальцев, ингибиторами АПФ, несомненно, является дополнительным аргументом при их назначении.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Клиническая эффективность бисопролола и его фиксированной комбинации с амлодипином
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Бета-блокаторы являются одним из основных классов лекарственных средств, применяемых в современной кардиологической и терапевтической практике. Знание механизмов действия препаратов, их индивидуальных особенностей, в частности бисопролола, определяет применение данных средств.
Антагонисты β-адренорецепторов селективно связываются с рецепторами, осуществляя обратимый конкурентоспособный эффект β-адренергической блокады различных органов. Их фармакологический эффект может быть объяснен ответными реакциями данных рецепторов в различных тканях и симпатическим тонусом (табл. 1) [1, 2].
β-блокаторы оказывают относительно небольшой эффект на частоту и силу сердечных сокращений у человека в покое, но уменьшают данные показатели, когда симпатическая система активирована, во время нагрузки или стресса.
Интересно, что β-блокаторы не тормозят кардиостимулирующее действие сердечных гликозидов, теофиллина, ионов кальция, а также не влияют на сосудорасширяющий эффект ацетилхолина [3].
Классификация β-блокаторов
β-блокаторы делятся на две группы:
1) неселективные β-блокаторы, одинаково блокирующие как β1-, так и β;
2) β β-блокаторы, имеющие большее сродство к β.
Селективность, однако, зависит от дозы и уменьшается или исчезает совсем при использовании больших доз препаратов.
Бисопролол высокоселективен по отношению к β с отношением антагонистической активности β1 к β2 более 119. Это превышает селективность метопролола сукцината (его соотношение — 45) [4].
Некоторые β-блокаторы могут вызывать слабый агонистический ответ (внутренняя симпатомиметическая активность), а также стимулировать и блокировать β-адренорецепторы. Бисопролол не обладает собственной симпатомиметической активностью и мембраностабилизирующим эффектом [5].
У некоторых β-блокаторов наблюдается периферическая вазодилатационная активность, опосредованная блокадой α (карведилол, лабеталол), агонизмом β (целипролол) или механизмами независимой блокады адренорецепторов (буциндолол, небиволол).
К тому же, β-блокаторы можно разделить на липофильные, амфофильные и гидрофильные.
Липофильные препараты
Липофильные препараты (метопролол, пропранолол, тимолол) быстро и полностью всасываются в тракте, но вместе с тем быстро метаболизируются в стенке кишечника и в печени (first pass effect), поэтому при пероральном приеме их эффективность невелика (10–30%). Данные препараты могут накапливаться у пациентов с пониженным печеночным кровотоком ( у пожилых людей, у больных хронической сердечной недостаточностью и циррозом печени). Липофильные препараты характеризуются коротким периодом полувыведения (1–5 ч), они легко проникают в центральную нервную систему, что может объяснить частые случаи возникновения центральных побочных эффектов.
Гидрофильные препараты
Гидрофильные препараты (атенолол, эсмолол) не полностью всасываются в тракте и выводятся либо в исходном состоянии, либо в качестве активных метаболитов почками. Их период полувыведения дольше (6–24 ч), и они не взаимодействуют с другими лекарствами, метаболизирующимися печенью. Они почти не проникают через гематоэнцефалический барьер. Время полувыведения возрастает при низкой скорости гломерулярной фильтрации ( у пожилых людей и при почечной недостаточности).
Амфофильные препараты
Жиро- и водорастворимые β-блокаторы имеют два пути элиминации — печеночный метаболизм и почечная экскреция. Бисопролол является амфофильным β-блокатором, растворяется и в жирах, и в воде. Вследствие этого он незначительно проникает через гематоэнцефалический барьер и имеет два равноценных пути элиминации. Благодаря своим амфофильным свойствам ( растворимости как в жирах, так и в воде) препарат хорошо всасывается в тракте, обладает высокой биодоступностью. Бисопролол частично метаболизируется в печени, а его основная часть выделяется почками в неизмененном виде. длительного периода полувыведения (10–12 ч) препарат назначают 1 р./сут, пик его действия наступает через 2–4 ч после приема, продолжительность эффекта — 24 ч. Фармакокинетика бисопролола не зависит от приема пищи. Нарушение функции почек почти не влияет на концентрацию препарата в крови, лишь при выраженной почечной недостаточности требуется коррекция его дозы. Зависимость фармакокинетики бисопролола от дозы носит линейный характер, индивидуальные и межиндивидуальные колебания ее невелики, что обеспечивает постоянное и предсказуемое терапевтическое действие препарата [6–8].
Механизм действия
Механизмы действия β-блокаторов разнообразны и до конца не изучены. Вероятнее всего, есть существенные различия между механизмами действия различных агентов. Важную роль играет предотвращение кардиотоксичных эффектов катехоламинов [9, 10].
Рассматриваются также следующие механизмы:
1) Антигипертензивное действие, связанное со снижением производительности работы сердца, ингибированием секреции ренина и синтеза ангиотензина II, блокированием пресинаптических α-адренорецепторов, которые стимулируют выброс норадреналина в симпатических нервных окончаниях и снижают центральную вазомоторную активность [11].
2) Антиишемическое действие. β-блокаторы снижают потребление миокардом кислорода за счет уменьшения ЧСС, сократительной способности сердечной мышцы, систолического кровяного давления. Помимо этого, удлинение диастолы, вызванное уменьшением ЧСС, может увеличить перфузию миокарда.
3) Снижение выброса ренина и ангиотензина II и синтеза альдостерона посредством блокирования β юкстагломерулярных клеток почек.
4) Улучшение структуры и функции ЛЖ благодаря уменьшению его размера и увеличению фракции выброса [9, 10, 12].
β-блокаторы способны улучшать сердечную функцию, потому что они:
а) снижают ЧСС, диастолический объем и увеличивают коронарное диастолическое время перфузии;
б) снижают потребность миокарда в кислороде;
в) увеличивают миокардиальную энергетику за счет ингибирования выброса свободных жирных кислот из жировой ткани;
г) стимулируют β-адренергические рецепторы;
д) уменьшают миокардиальный оксидативный стресс [1, 13, 14].
5) Антиаритмический эффект, являющийся результатом прямых сердечных электрофизиологических эффектов (снижение ЧCC, угнетение спонтанной активности эктопических пейсмейкерных клеток, замедление проводимости и увеличение рефрактерного периода атриовентрикулярного узла), снижения симпатической регуляции и миокардиальной ишемии, улучшения барорефлекторной функции и предотвращения гипокалиемии [15].
Прочие механизмы действия включают в себя: ингибирование кардиального апоптоза, опосредованного активацией β-адренергических путей, ингибирование агрегации тромбоцитов [1], снижение механического стресса, предотвращение разрыва бляшек, ресенситизацию β-адренергических путей и изменение миокардиальной экспрессии генов [17].
Некоторые β-блокаторы обладают антиоксидативными свойствами и ингибируют пролиферацию гладкомышечных клеток сосудов [18].
Интересно, что применение β-блокаторов, и бисопролола в частности, было ассоциировано с благоприятным влиянием на маркеры воспалительной активности (фактор некроза опухолей (ФНО-α), его рецепторы, интерлейкины) у животных и в клинических исследованиях [19].
Особенности применения в некоторых клинических ситуациях
В целом, β-блокаторы переносятся хорошо, но могут возникать и серьезные побочные эффекты, особенно при использовании больших доз препаратов [11].
У пациентов с инсулинозависимым сахарным диабетом (СД) типа неселективные β-блокаторы подавляют некоторые важные симптомы гипогликемии (тремор, тахикардия), связанные с адренергической контринсулярной активностью; остальные признаки гипогликемии (например, потливость) сохраняются. Поэтому применение селективных β-блокаторов предпочтительнее, во всяком случае для инсулинозависимых пациентов [11].
В одной из работ было продемонстрировано, что бисопролол не изменяет уровень глюкозы в крови у больных СД, при этом не требуется коррекции доз гипогликемических средств, что свидетельствует о его метаболической нейтральности [20].
β-блокаторы могут привести к опасному для жизни увеличению сопротивления в дыхательных путях. Астма является противопоказанием к использованию любых β-блокаторов, а хроническая обструктивная болезнь легких (ХОБЛ) в отсутствие значительной реактивности дыхательных путей противопоказанием не является [21].
В то же время показано, что применение селективных β-блокаторов ( бисопролола) с целью контроля ЧСС у пациентов с ХОБЛ и развитием острой дыхательной недостаточности не приводило к увеличению сроков лечения в отделениях интенсивной терапии и повышению летальности по сравнению с другими классами препаратов, используемых с целью контроля ЧСС [22].
При сравнении бисопролола с карведилолом в лечении пациентов с сердечной недостаточностью и ХОБЛ показано улучшение функции внешнего дыхания и уменьшение выраженности бронхообструкции в группе бисопролола [23].
Резкое прекращение приема β-блокаторов после длительного лечения может привести к рикошетным симптомам ( к артериальной гипертензии (АГ), аритмии, стенокардии с осложнениями). Этот повышенный риск связан с усилением активности β-адренорецепторов в течение длительного срока лечения.
СД или перемежающая хромота не являются абсолютными противопоказаниями к использованию β-блокаторов [21].
Бисопролол в лечении сердечной недостаточности
Применение β-блокаторов в лечении сердечной недостаточности привело к значительному прорыву в понимании механизмов патогенеза этого синдрома. Ранее основой развития сердечной недостаточности считалось нарушение гемодинамики, а активация симпатической нервной системы рассматривалась как благоприятная реакция, направленная на увеличение сократительной способности миокарда и сердечного выброса. И, следуя данной логике, применение лекарственных средств, обладающих отрицательным инотропным эффектом в условиях нарушения насосной функции миокарда, должно было приводить к дальнейшему усугублению явлений сердечной недостаточности (что совершенно справедливо в условиях декомпенсации и острой сердечной недостаточности). Последующие исследования, однако, показали независимую прогностическую роль симпатической активации при сердечной недостаточности и ее долгосрочное негативное влияние на функцию миокарда и исход заболевания. Увеличение симпатической активности связано с увеличением энергетических расходов миокарда и, возможно, ишемией. Впоследствии было показано, что стимуляция β является мощным механизмом стимуляции апоптоза, который приводит к ускоренной гибели клеток и серьезным изменениям качественных характеристик кардиомиоцитов — усугублению снижения сократимости и нарушений внутриклеточного обмена кальция (табл. 2) [24].
Роль симпатической стимуляции в количественных и качественных изменениях миокарда косвенно подтверждается их обратимостью при лечении β-блокаторами [4, 25].
К положительным свойствам β-блокаторов при лечении хронической сердечной недостаточности (ХСН) относят способность:
а) уменьшать дисфункцию и гибель кардиомиоцитов как путем некроза, так и апоптоза;
б) уменьшать число гибернирующих кардиомиоцитов;
в) при длительном применении улучшать показатели гемодинамики за счет увеличения зон сокращающегося миокарда;
г) повышать резко сниженные у больных ХСН плотность и аффинность β-адренорецепторов;
д) уменьшать гипертрофию миокарда;
ж) уменьшать степень ишемии миокарда в покое и, особенно, при физической активности;
з) несколько уменьшать частоту желудочковых аритмий;
и) оказывать антифибрилляторное действие, приводящее к снижению риска внезапной смерти [26].
Эффективность применения бисопролола в лечении ХСН доказана в серии исследований CIBIS (Cardiac Insufficiency Bisoprolol Study), которые были первым крупномасштабным проектом, изучавшим влияние β-блокады на смертность и течение сердечной недостаточности.
При проведении двойного слепого рандомизированного исследования по применению бисопролола при сердечной недостаточности класса III или IV по NYHA (CIBIS), вызванной нарушением систолической функции ЛЖ (LVEF Литература
Только для зарегистрированных пользователей
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации