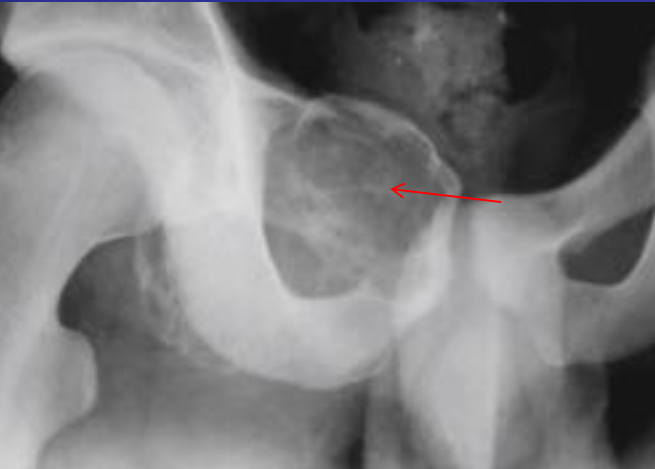
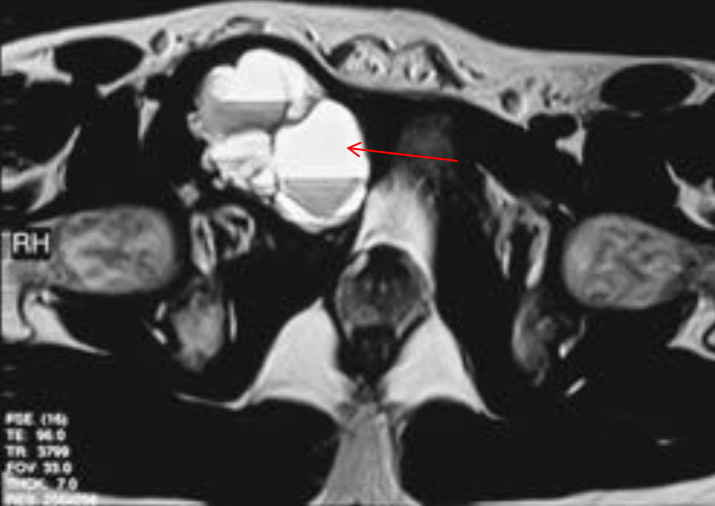
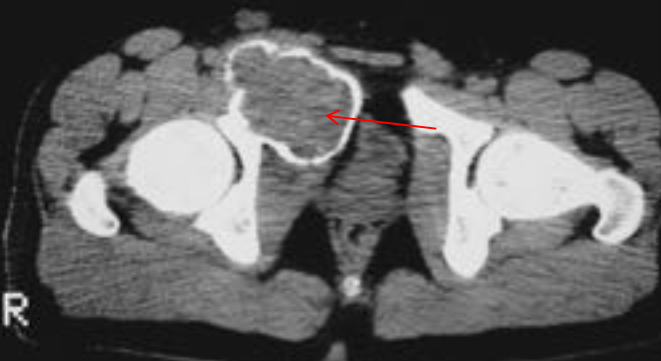
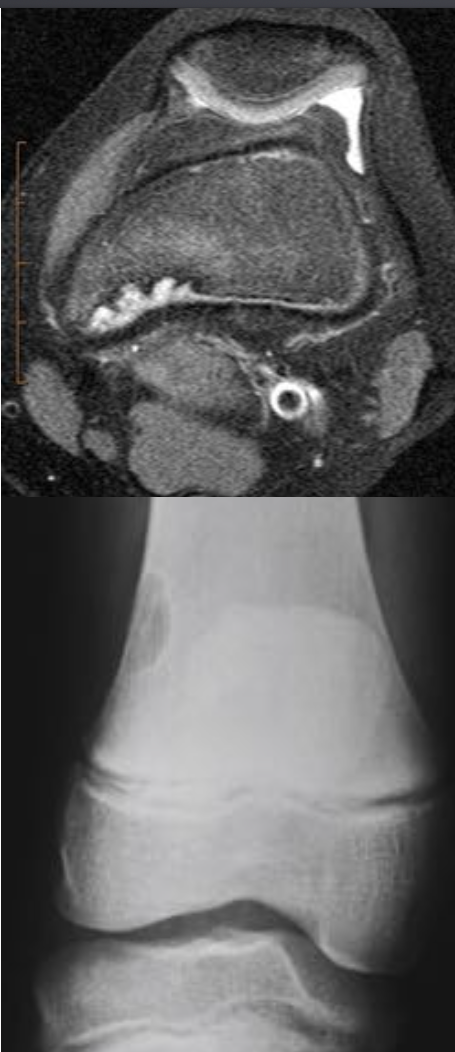
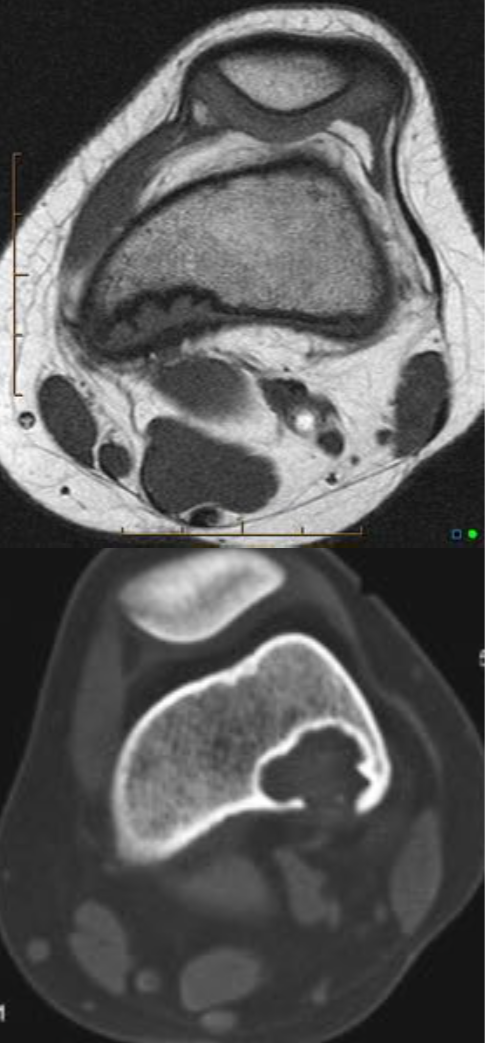
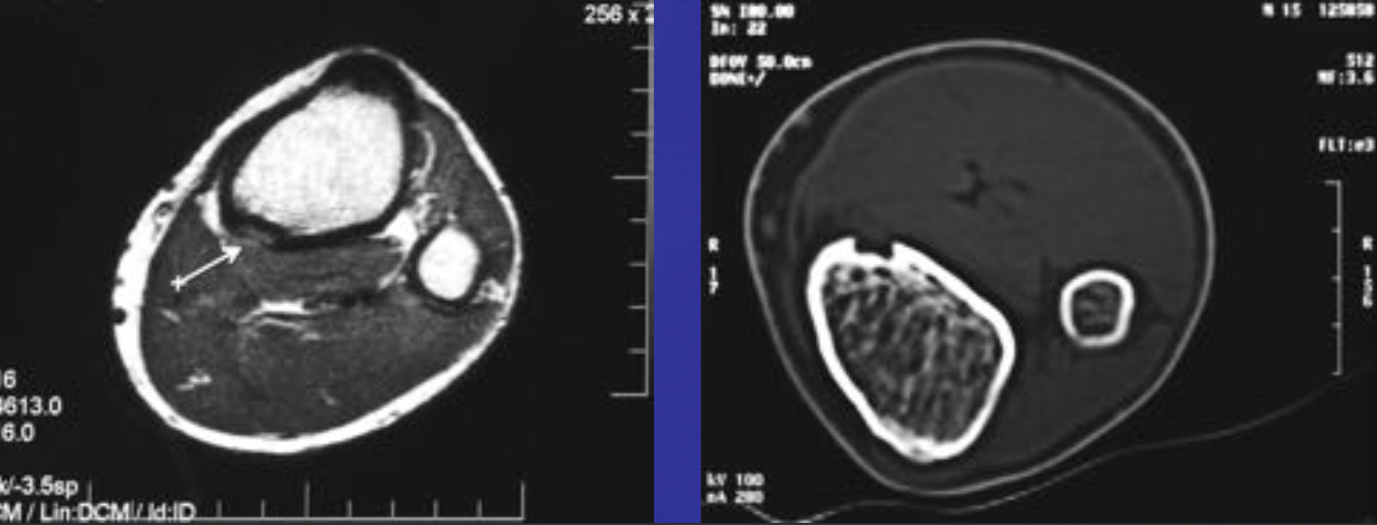
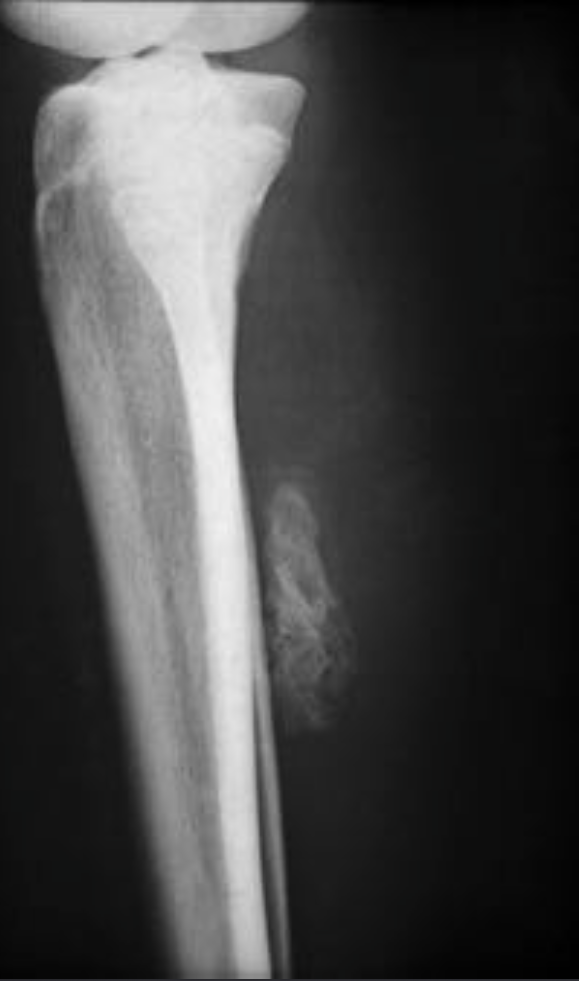
Литическое образование в кости что
Метастазы в костях
Какие злокачественные заболевания осложняются
метастазами в костях
Какие кости поражаются при раке
Принципиально возможно развитие метастаза в любой кости скелета, но чаще всего опухолевые клетки задерживаются в костях с лучшим кровоснабжением, где всегда есть достаточное питание для продолжения неуправляемого деления. Очень редко метастазы образуются в мелких косточках кисти и стопы, но часты в обильно пронизанных сосудистой сетью костях таза, позвонках и ребрах, нередко поражают кости черепа, за исключением лицевого скелета. Наибольшую опасность для пациента несёт опухолевое поражение позвонков и трубчатых костей конечностей, когда в месте деструкции при обычной нагрузке случается перелом, лишающий возможности двигаться, а при патологическом переломе шейного позвонка высока вероятность паралича из-за сдавления спинного мозга отломками разрушенной опухолью кости.



Какими бывают метастазы в костях
Раковые клетки разрушают ткань кости, вызывая её деструкцию, которая может проявляться как разрежением костной ткани с образованием бескостных участков, так и увеличением патологической, гораздо менее прочной и чётко структурированной костной массы.
По распространённости выделяют:
Диагностика метастазов в костях
До «эры визуализации» деструктивные изменения скелета выявляли при рентгенологическом обследовании и остеосцинтиграфии – изотопном исследовании. Остеосцинтиграфия очень чувствительна, она обнаруживает крохотные опухолевые образования, не видимые на рентгенограммах, поэтому и сегодня она актуальна и обязательна для каждого онкологического пациента.
Рентгенография способна обнаружить очаг более сантиметра, КТ высокочувствительна, но уступает МРТ при необходимости параллельной визуализации прилежащих к кости мягких тканей и суставов. Наилучшая диагностика – ПЭТ и МРТ или КТ. Остеосцинтиграфия признана стандартным методом скрининга – диагностика для 100% больных раком, по местам накопления изотопа в виде «горячих точек» выполняется прицельное рентгенологическое или визуализирующее исследование – МРТ или КТ.
Динамическое наблюдение за течением метастазирования и оценка результатов лечения должны осуществляться одним способом, на одном аппарате и, желательно, одним и тем же специалистом. Если до начала терапии не удалось выполнить МРТ, а было сделано только КТ, то и оценивать итоги терапии надо по КТ
Клинические проявления метастазов в кости
В начальной стадии костное метастазирование проявляется болевым синдромом только у каждого шестого онкологического больного, у абсолютного большинства вначале процесса нет никаких признаков. Боль появляется при проникновении раковых клеток в обильно иннервированную покровную костную ткань – надкостницу, внутри кости нервных окончаний почти нет, поэтому и боли не бывает.
Считается, что остеолитические очаги чаще вызывают боли, а остеопластические протекают без симптомов, но могут проявляться выбуханием – «наростом» в месте поражения.
Неблагоприятное осложнение опухолевого поражение кости – патологический перелом в месте деструкции:
Химиотерапия при метастазах в костях
Преимущественно при костных поражениях используют лекарственный метод – химиотерапию или гормонотерапию, для минимизации возможных осложнений в виде переломов и повышения концентрации кальция в крови дополнительно вводят бисфосфонаты. Бисфосфонаты помогают уменьшить болевой синдром.
Химиотерапия проводится длительно, частые контрольные обследования нецелесообразны, поскольку костная ткань на месте уничтоженной опухоли растет очень медленно. Практически всегда при химиотерапии достигается хороший обезболивающий эффект. При интенсивном болевом синдроме зону деструкции можно облучить, в обязательном порядке лучевой терапии подлежит метастазирование в шейные позвонки, что снижает вероятность перелома.
Операция при метастазах в костях
Хирургическое лечение при метастазировании в скелет преследует одну из двух целей:
Радикальное лечение возможно при отсутствии первичного рака и одиночном метастатическом поражении скелета. После стабилизации роста солитарного – единственного костного метастаза, с помощью курсов химиотерапии, ставится вопрос об оперативном лечении. Как правило, таким способом лечат поражения конечностей.
Сегодня есть возможность заменить протезом пораженные кости верхних и нижних конечностей, но чаще к операции прибегают при патологическом переломе, когда из-за обширной опухолевой деструкции маловероятно восстановление костной целостности. Операция сложная, требующая плановой подготовки, в том числе и нескольких предварительных курсов химиотерапии и долгого лекарственного лечения после операции.
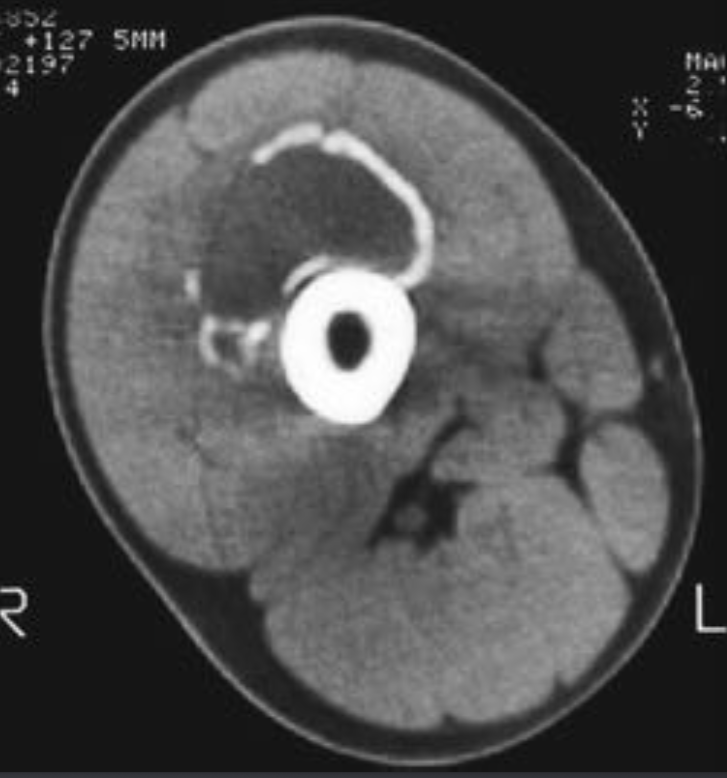
Такие вмешательства выполняются специальной бригадой, владеющей навыками онкологов и травматологов-ортопедов, в специальной операционной, оснащенной рентгеновским оборудованием, но лучше – КТ-установкой. Опухоль разрушает не только кость, но и прорастает в окружающие мягкие ткани – мышцы, сухожилия и суставы, очень важно для будущего восстановления удалить всё поражённое раком, поэтому во время оперативного вмешательства возникает необходимость уточнения объективной реальности с помощью высокоточной КТ.
Литическое образование в кости что
а) Терминология:
1. Синонимы:
• Остеолитические метастазы
2. Определения:
• Генерализация первичного опухолевого очага с метастатическим поражением позвоночника, при котором процессы остеолиза протекают более активно, чем процессы новообразования костной ткани
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Множественные литические поражения позвоночника
о Компрессионный перелом с деформацией задней покровной пластинки, остеолитический процесс, распространяющийся на дугу позвонка и экстраоссальные мягкие ткани
• Локализация:
о Тело и задние элементы позвонка
о Распределение очагов поражения вдоль позвоночника пропорционально объему красного костного мозга в телах позвонков (поясничный отдел > грудной отдел > шейный отдел)
• Размеры:
о Любые размеры
• Морфология:
о Обычно округлые (благодаря центробежному росту) очаги деструкции кости
2. Рентгенологические данные литических костных метастазов позвоночника:
• Рентгенография:
о Рентгенологические признаки поражения становятся видны при объеме костной деструкции 50-70% и размерах опухоли > 1 см:
— Прямая проекция: отсутствие («растворение») корня дуги, ± паравертебральный мягкотканный компонент
— Боковая проекция: разрушение задней кортикальной стенки
о Диагностика сдавления нервных образований не превышает 25%
3. КТ при литических костных метастазах позвоночника:
• Бесконтрастная КТ:
о Деструкция кортикальной и губчатой кости:
— ± компрессионный перелом
о Паравертебральный и эпидуральный мягкотканный компонент:
— При доброкачественном компрессионном переломе может быть виден ободок гематомы/отека, ширина которого не превышает 5 мм
о Края образования обычно нечеткие, прозрачные
• КТ с КУ:
о Различная степень накопления контраста
4. МРТ при литических костных метастазах позвоночника:
• Т1-ВИ:
о Гипоинтенсивность сигнала, замещение в норме гиперинтенсивного в Т1-режиме костного мозга:
— Диффузное поражение костей приводит к генерализованному снижению интенсивности сигнала костного мозга (диски выглядят «ярче», чем кости)
— ± компрессионный перелом
о Паравертебральный и эпидуральный мягкотканный компонент
— Симптом «занавески»
о Межпозвонковые диски обычно сохранены
• Т2-ВИ:
о Гипоинтенсивность → гиперинтенсивность сигнала по сравнению с нормальным костным мозгом
• STIR:
о Более высокая информативность в отношении диагностики позвоночных метастазов по сравнению с FSE T2-ВИ благодаря подавлению сигнала жировой ткани
• Д-ВИ:
о Гиперинтенсивность сигнала
о Диагностическая ценность спорна:
— Режим относительно технически сложен для исследования позвоночника
— Неоднократно описанное усиление интенсивности сигнала на Д-ВИ скорее всего является на самом деле усилением Т2-сигнала
• Т1-ВИ с КУ:
о Типично диффузное накопление контраста
о При отсутствии насыщения жировой ткани контрастирование может ухудшить визуализацию метастазов на фоне нормального жирового костного мозга
5. Несосудистые интервенционные рентгенологические исследования:
• Миелография:
о Признаки костной деструкции, как при бесконтрастной КТ
о Экстрадуральное сдавление дурального мешка эпидуральной опухолью:
— Более информативна в отношении диагностики сдавления спинного мозга по сравнению с КТ
— Применяется у пациентов, имеющих противопоказания к МРТ
6. Радиоизотопные методы исследования:
• Костная сцинтиграфия:
о Накопление изотопа в зонах новообразования костной ткани по краям опухоли, а не в очагах литического процесса
о Результаты костной сцинтиграфии при агрессивных литических опухолях или очень малых размерах очагов могут оказаться ложноотрицательными
• ПЭТ:
о ПЭТ с ФДГ обладает более высокой специфичностью, однако более низкой чувствительностью в отношении диагностики метастазов злокачественных опухолей по сравнению с костной сцинтиграфией
о ПЭТ-КТ с ФДГ в этом отношении характеризуется еще более высокой специфичностью, чем стандартная ПЭТ
7. Рекомендации по визуализации:
• Протокол исследования:
о МРТ всех отделов позвоночника с целью диагностики костных метастазов, эпидурального распространения опухоли и сдавления спинного мозга:
— Использование режимов STIR или FS Т2 и Т1 с КУ (± насыщение жировой ткани)
о Костная сцинтиграфия эффективна как метод скринингового исследования всей костной системы
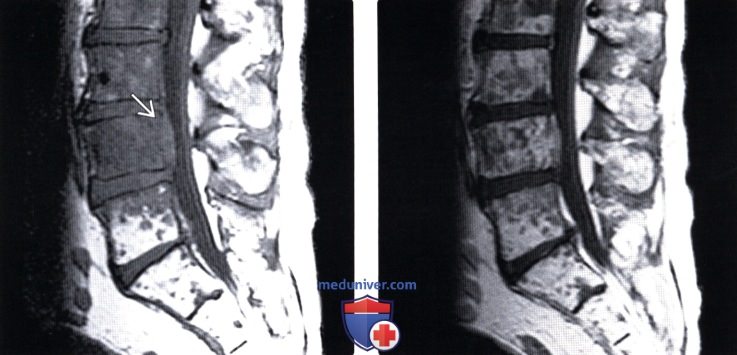
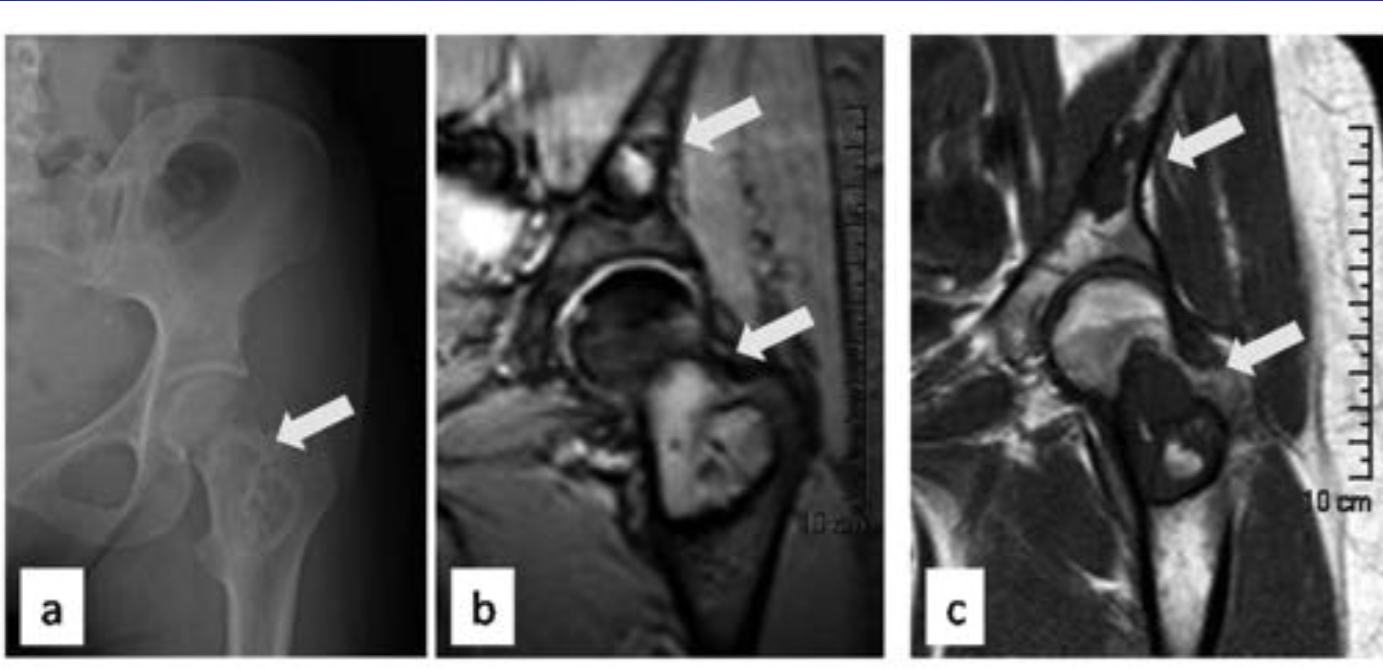
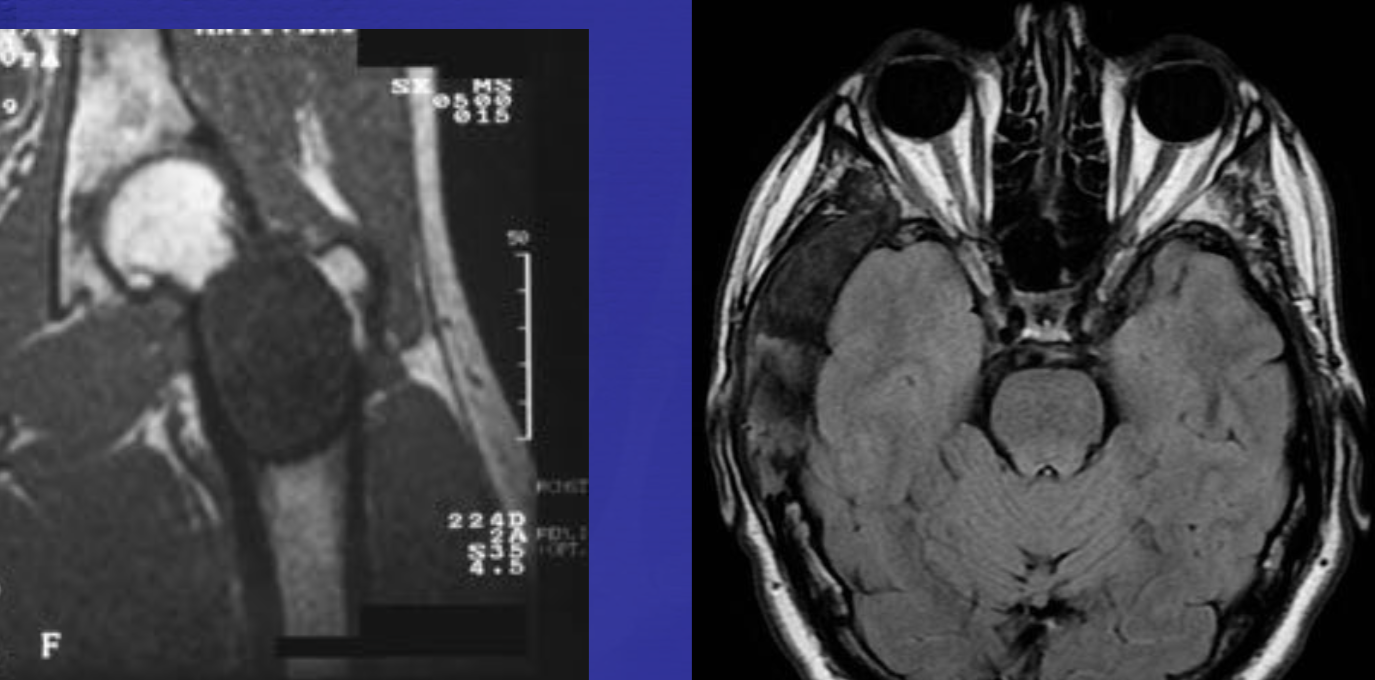
(Справа) Сагиттальный срез, Т1-ВИ с КУ: множественные низкоинтенсивные метастатические очаги поражения, которые на фоне введения контраста становятся менее заметными вследствие диффузного усиления сигнала опухолью и приближения его интенсивности к сигналу жирового костного мозга.
в) Дифференциальная диагностика костных метастазов позвоночника:
1. Онкогематологические заболевания:
• Плазмацитома
• Множественная миелома (ММ):
о Результаты сцинтиграфии отрицательны/малоинформативны у 25% пациентов с ММ
• Лимфома
• Чаще, чем при метастатических поражениях, встречаются диффузные изменения костного мозга
2. Доброкачественный (остеопоротический) компрессионный перелом:
• Дифференциальный диагноз со свежим компрессионным переломом может оказаться непростым (в этом отношении информативны Д-ВИ):
о 1/3 переломов у пациентов с верифицированными злокачественными опухолями оказываются доброкачественными о Причинами 1/4 переломов у пациентов с явными признаками остеопении оказываются злокачественные опухоли
• Сигнал костного мозга при несвежих/старых доброкачественных переломах аналогичен нормальному костному мозгу (подавляется в STIR-режиме)
3. Грыжа Шморля:
• Четко ограниченный гипоинтенсивный в Т1-режиме/гиперинтенсивный в Т2-режиме узел в теле позвонка в непосредственной близости к межпозвонковому диску
• Может отмечаться минимальное краевое контрастное усиление
4. Нормальный гетерогенный костный мозг:
• Пятнистая неоднородная картина жирового костного мозга у пациентов пожилого возраста
• Интактные корни дуги, задняя покровная пластинка, отсутствие эпидурального мягкотканного компонента
5. Спондилодисцит:
• Деструкция межпозвонкового диска, появление жидкостного сигнала, контрастное усиление и патологические изменения сигнала костного мозга по обе стороны межпозвонкового диска
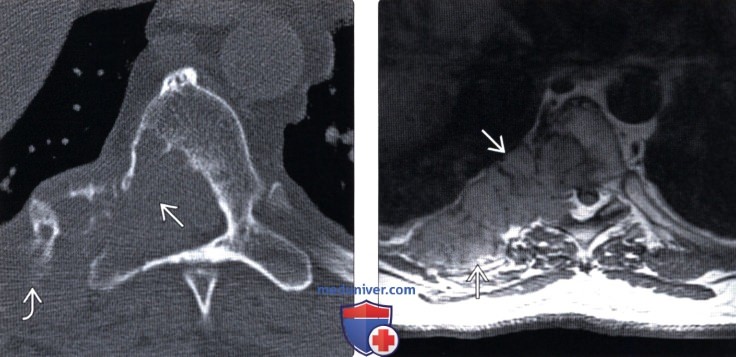
(Справа) Данное аксиальное Т1-ВИ этого же пациента позволяет более точно оценить распространение процесса, поражающего ребра и правую половину тела Т7. Эпидуральный компонент опухоли на данном скане выражен минимально.
1. Общие характеристики:
• Этиология:
о Гематогенная диссеминация первичной опухоли (по артериальным или венозным (сплетение Батсона) сосудам) > периневральный, лимфогенный путь, распространение с ликворотоком
о Инфильтрация костного мозга, стимуляция опухолью активности остеокластов:
— Сначала обычно поражаются задние отделы тела позвонка, затем корни дуг
о Первичные опухоли у взрослых: почки, легкие, молочная железа, щитовидная железа, ЖКТ, мочеполовая система, яичники, поджелудочная железа, меланома, хордома, параганглиома:
— В 15-25% случаев первичный источник остается неизвестным
о Первичные опухоли у детей: саркома Юинга, другие саркомы, нейробластома, онкогематологические заболевания
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Боль: прогрессирующая аксиальная, отраженная или корешковая
о Эпидуральное распространение опухоли может стать причиной развития неврологического дефицита
о Компрессионные переломы
• Другие симптомы/признаки:
о Гиперкальциемия, локальная болезненность, мягкотканный компонент
• Особенности клинического течения:
о Боль в спине, моторные и чувствительные нарушения у пациента с верифицированной первичной опухолью
3. Течение заболевания и прогноз:
• Позвоночные метастазы обнаруживаются у 5-10% пациентов со злокачественными опухолями
• Постоянно прогрессирующее течение; патологический перелом, компрессия спинного мозга
• Прогноз заболевания зависит от гистологического типа первичной опухоли
4. Лечение литических костных метастазов позвоночника:
• Лучевая терапия
• Хирургическая декомпрессия, стабилизация
• Вертебропластика, эмболизация
е) Диагностическая памятка. Советы по интерпретации изображений:
• Сохранение низкой интенсивности Т1-сигнала костного мозга после проведенного лечения может быть признаком остаточного опухолевого роста или фиброза
ж) Список использованной литературы:
1. Kaloostian РЕ et al: Current paradigms for metastatic spinal disease: an evidence-based review. Ann Surg Oncol. 21(1):248-62, 2014
2. Molina CA et al: Diagnosis and management of metastatic cervical spine tumors. Orthop Clin North Am. 43(1):75-87, viii-ix, 2012
3. Quraishi NA et al: Management of metastatic sacral tumours. Eur Spine J. 21 (10):1 984-93, 2012
4. Heran MK: Preoperative embolization of spinal metastatic disease: rationale and technical considerations. Semin Musculoskelet Radiol. 15(2)435-42, 2011
5. Munk PLet al: Fire and ice: percutaneous ablative therapies and cement injection in management of metastatic disease of the spine. Semin Musculoskelet Radiol. 15(2)425-34, 2011
6. Fehlings MG et al: Decision making in the surgical treatment of cervical spine metastases. Spine (Phila Pa 1976). 34(22 Suppl):S108-17, 2009
7. Guillevin R et al: Spine metastasis imaging: review of the literature. 1 Neuroradiol. 34(5):311-21, 2007
8. Tokuhashi Y et al: A revised scoring system for preoperative evaluation of metastatic spine tumor prognosis. Spine (Phila Pa 1976). 30(19):2186-91, 2005
9. Tomita К et al: Surgical strategy for spinal metastases. Spine. 26(3):298-306, 2001
10. Castillo M et al: Diffusion-weighted MR imaging offers no advantage over routine noncontrast MR imaging in the detection of vertebral metastases. AJNR Am J Neuroradiol. 21 (5):948-53, 2000
Редактор: Искандер Милевски. Дата публикации: 23.8.2019
Вопросы дифференциальной диагностики костно-суставной патологии.
Болезни костно-суставной системы и соединительной ткани представляют актуальную медико-социальную проблему не только национального, но и мирового значения.
Занимают одно из ведущих мест в структуре первичной и общей заболеваемости населения.
Являются наиболее частой причиной длительных болей и нетрудоспособности.
Структура костно-суставной патологии.
Вопросы, на которые должен ответить рентгенолог при обнаружении образования кости.
1 — неопластическое, инфекционное образование или результат дистрофических (диспластических) изменений или обменных нарушений
2 — доброкачественное или злокачественное
3 — первичное или вторичное образование
Необходимо использовать не скиалогический, а морфологический язык описания.
Цель лучевых исследований.
• Локализация
• Количественная оценка:
количество образований
инвазия.
• Качественная оценка:
злокачественное или доброкачественное предположительный гистологический тип
• Предполагаемый диагноз:
вариант нормы дистрофические/диспластические изменения нарушения обмена веществ (метаболические) травма
воспаление опухоль

Важно.
Направительный диагноз
• Возраст
• Оценка результатов предыдущих исследований, анализов
• Симптомы и результаты физикального обследования
• Моно – или полировальное поражение

Оценка изменений в анализах
• Остеомиелит – повышенное СОЭ, лейкоцитоз
• Доброкачественные опухоли — нет изменений в анализах
• Саркома Юинга – лейкоцитоз
• Остеосаркома — повышение ЩФ
• Метастазы, миеломная болезнь – анемия, повышение кальция в крови
• Миеломная болезнь – белок Бенс-Джонсона в моче
Оценка.
• Локализация образования
• Число образований
• Деструкция/склеротические изменения кости
• Наличие гиперостоза
• Тип периостальной реакции
• Изменения в окружающих тканях
Количественная оценка.
• Первичные опухоли – чаще солитарные
• Метастазы и миелома – множественные
Группы основных изменений
• изменениями формы и величины кости
• изменениями контуров кости
• изменениями костной структуры
• изменения надкостницы, хряща
• изменения окружающих мягких тканей
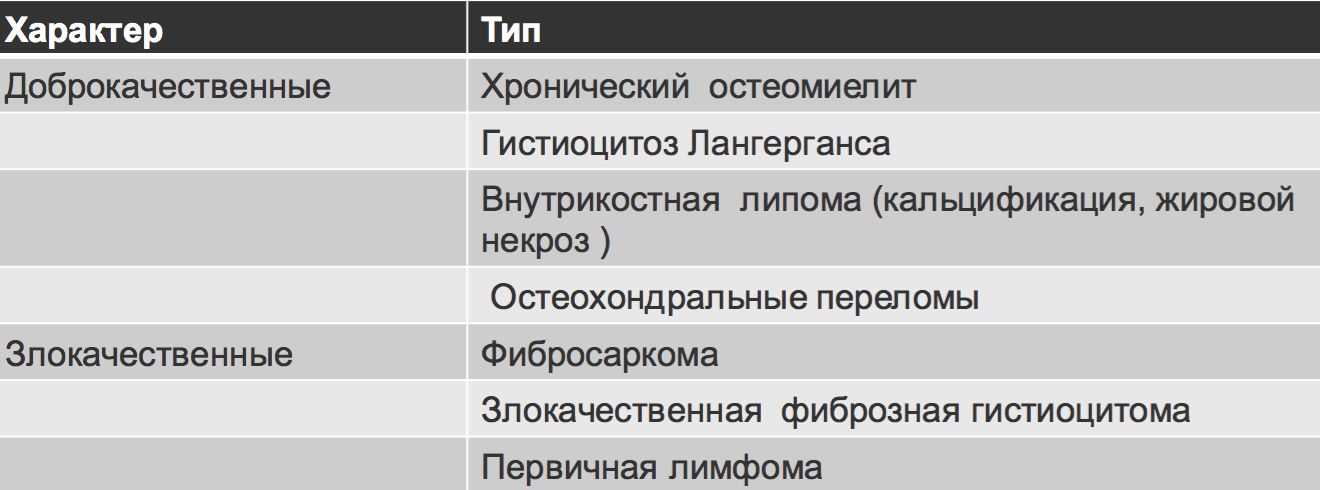
Деструкция костной ткани.
• Доброкачественная — за счет экспансивного роста, повышения давления, надкостница сохраняется (долгое время), доброкачественная персональная реакция
• Злокачественная — инвазивный рост, плохая дифференцировка краев,мягкотканыйкомпонент, злокачественная периостальная реакция, периостальная гиперплазия, рисунок «изъеденный молью»
Кортикальная деструкция.
Определяется при широком спектре патологии, воспалительных измениях доброкачественных и злокачественных опухолях. Полная деструкция может быть при высокодифференцированных злокачественных опухолях, при локальных агрессивных доброкачественных образованиях, таких как эозинофильная гранулема, при остеомиелите. Частичная деструкция может быть у доброкачественных и низкодифференцированных злокачественных опухолях.
Фестончатость по внутренней поверхности (эндостальная) может при фиброзном кортикальном дефекте и низкодифференцированных хондросаркомах.
Вздутие кости так же является вариантом кортикальной деструкции — происходит резорбция эндоста и костеобразование за счет периоста, «неокортекс» может быть гладким, непрерывным и с участками прерывистости.
По данным рентгенографии при злокачественных мелко- круглоклеточных опухолях (саркома Юинга, мелкоклеточная остесакрома, лимфома, мезенхимальная хондросаркома) целостность кортикальной пластинки может быть сохранена, но, распространяясь чрез гаверсовы каналы, они могут формировать массивный мягкотканый компонент.
Типы персональной реакции.
Кальцификация матрикса.
• Кальцинация хондроидного матрикса в хрящевых опухолях. Симптом «попкорна», кальцинация по типу хлопьев, по типу колец и дуг.
• Кальцинация остеоидного матрикса в остеогенных опухолях. Трабекулярная оссификация. Может быть в доброкачественных (остеоид остеома) и злокачественных опухолях (остеогенная саркома)
Остеомиелит.
— бактериальное воспаление костного мозга после металлоостеосинтеза (чаще у взрослых)
— ограниченный гнойный очаг с формированием деструкции (очаговый остеомиелит)
— поверхностная форма – затрагивает кортикальный слой кости и окружающие мягкие ткани
— распространенный тип остеомиелита – обширное поражение кости на фоне предшествующего процесса
— хронический остеомиелит – слоистые периостальные наслоения, происходит чередование процесса периостального костеобразования (периостоз) с образованием новой кости
— отек костного мозга (рентген негативная фаза, до 4 недель, метод выбора — МРТ )
— инфильтрация парасоссальных мягких тканей
— гнойное воспаление костного мозга
— некротизация костного мозга
— очаги деструкции
— образование секвестров
— распространение гноя вдоль мышечных структур, образование свищей
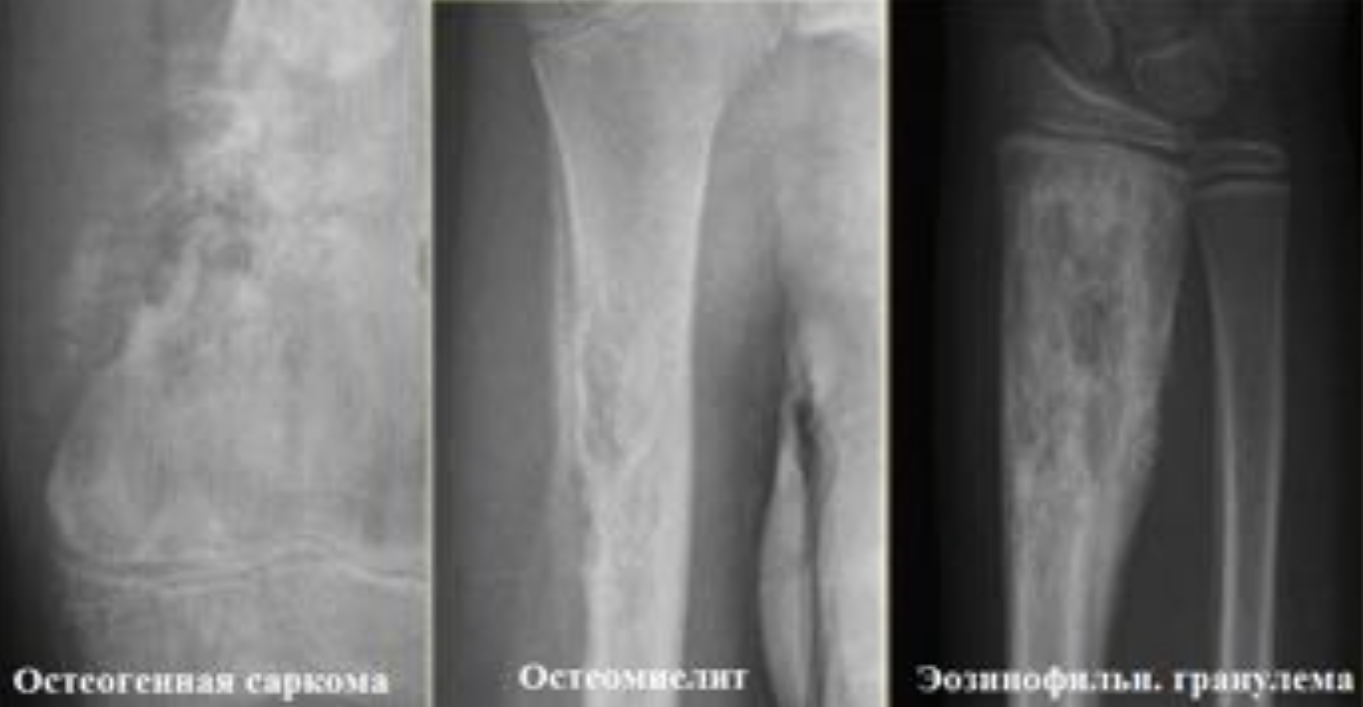
Сравнительное изображение остеомиелита
1) остеогенная саркома
2) остеомиелит
3) эозинофильная гранулема.
Отек костного мозга.
Отек мозга визуализируется при 15 разных патологиях.
Остеоартроз.
1 стадия
— субхондральный склероз
— краевые костные разрастания
2 стадия
субхондральные кисты (геоды)  выход на край — эрозии
сужение суставной щели
3 стадия
-дефигурация суставный поверхностей, нарушение взаимоотношения в суставе
— хондромаляция, субхондральный отек (МРТ)
— выпот в суставе (реактивный синовиит, МРТ)
— вакуум-феномен (кт)
Геоды встречаются при:
— остеоартрозы
- ревматоидный артрит (так же эрозии) 
— болезни с нарушением отложения кальция (пирофосфатная
артропатия, хондрокальциноз, гиперпаратиреоидизм)
— аваскулярный некроз
Геоды. Эрозии. 
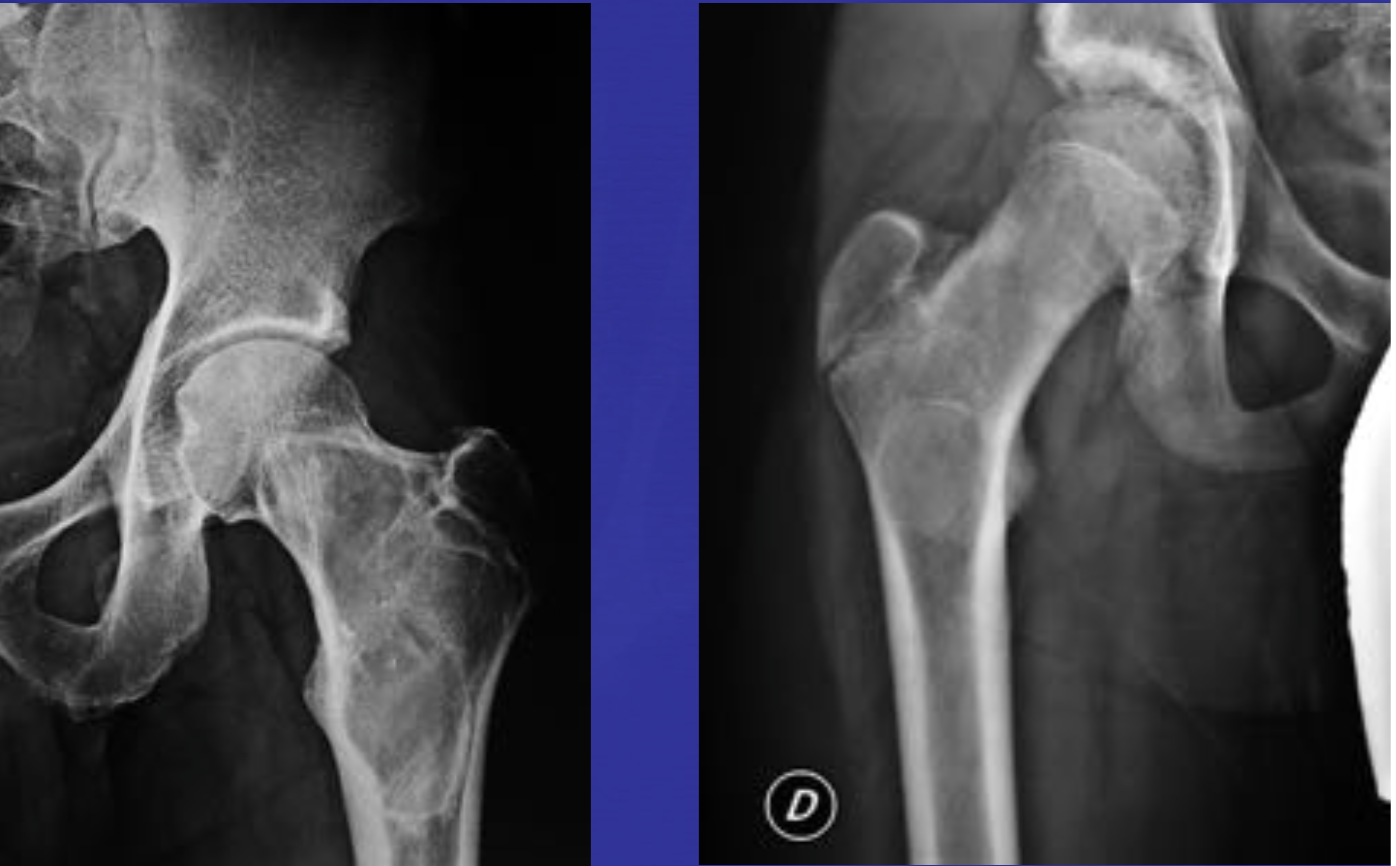
Гиперпаратиреоз.
• поднадкостничная резорбция в трубчатых костях кистей (лучевая часть), шейке бедренной кости, проксимальный отдел большеберцовой кости, ребрах
• туннелирование кортикального слоя
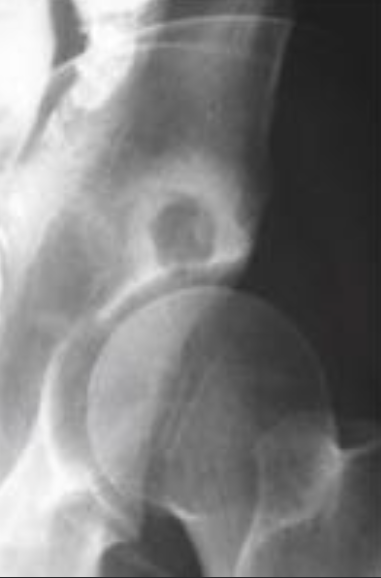
• опухоль Брауна (бурые опухоли) – литическое поражение с четкими ровными краями, раздувает надкостницу, м.б. кровоизлияние (кости таза, ребра, бедренная кость, кости лица). Чаще у женщин, возраст 30-60 лет. Развиваются У 20 % больных гиперапаратиреозом. Гетерогенный сигнал во последовательности на МРТ
• хондрокальциноз
Опухоль Брауна при гиперпаратиреозе
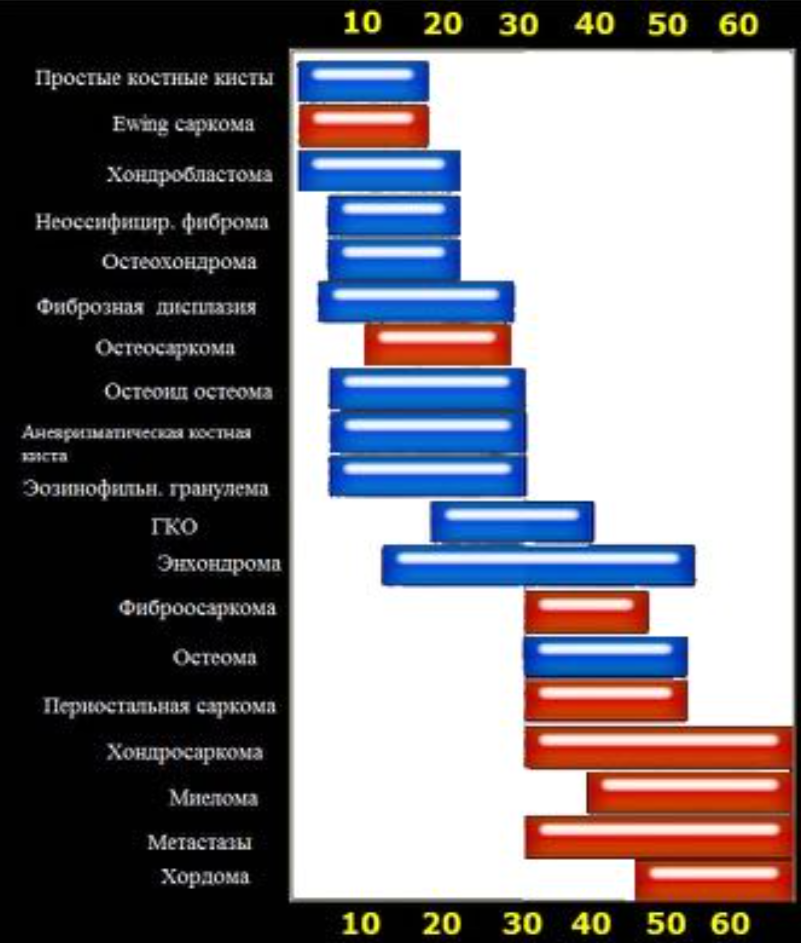
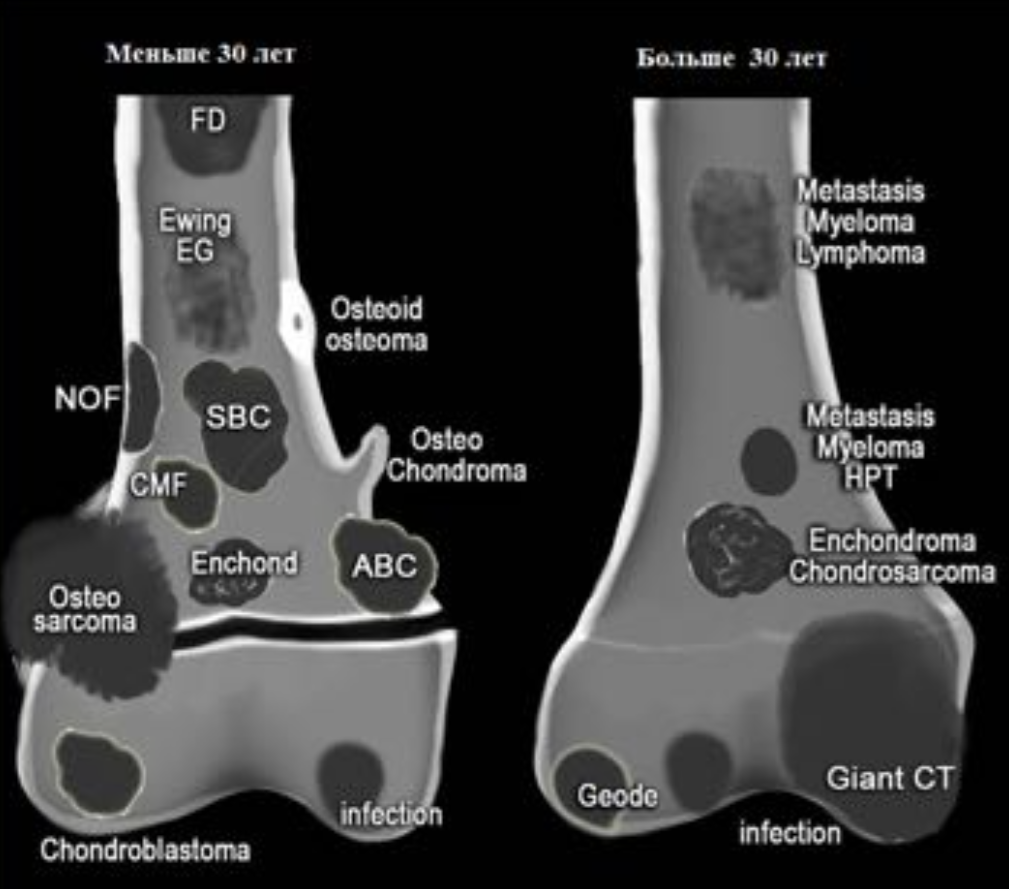
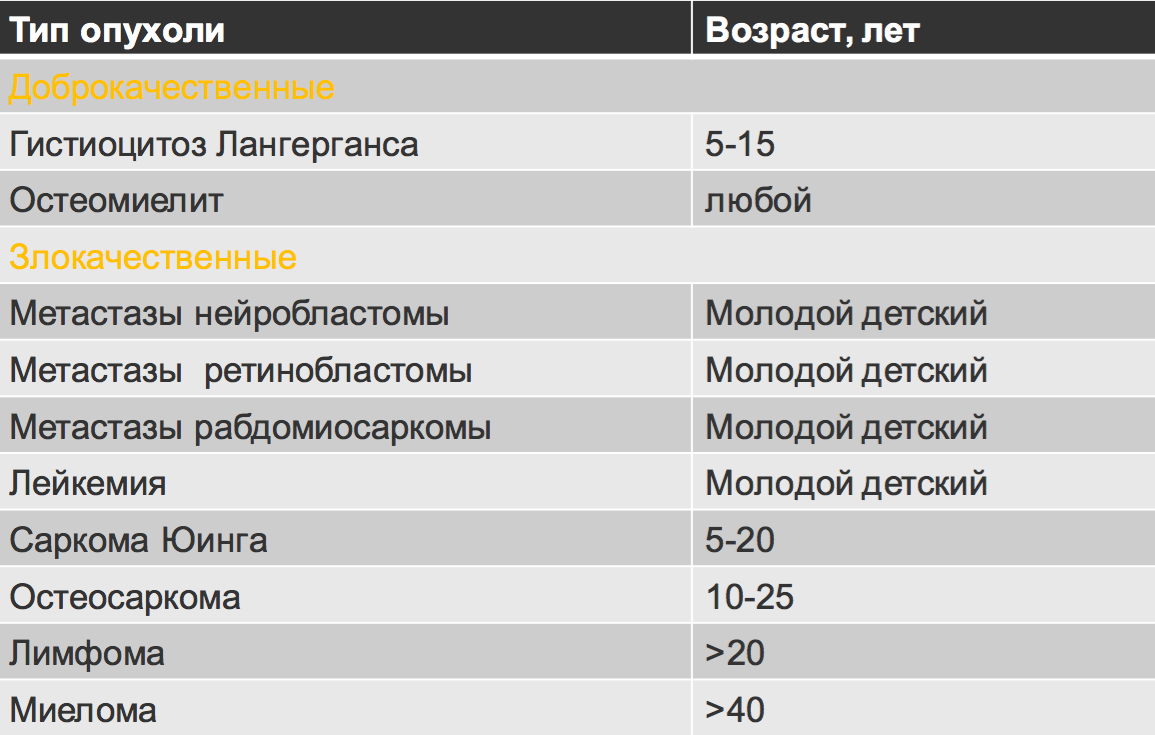
Возрастное распределение костных образований.
Локализация костных образований
FD- фиброзная дисплазия
Ewing – саркома Юинга
EG- эфозиноф.гранулема
Osteoidosteoma- остеоид- остеома
NOF – не оссифицир. Фиброма
SBC – простая костная киста
CMF – хондромиксоидная фиброма
ABC – анеривзматическая костная киста
Osteosarcoma – остеогенная саркома
Chondroblastoma – хондробластома
Osteohondroma – остеохондрома
Enchondroma-энхондрома
Chondrosarcoma –
хондросаркома
Infection — инфекция
Geode (геоды) –
субхондральная киста
Giant CT (GCT) – гигантоклеточная опухоль
Metastasis – метастаз
Myeloma –миелома
Lymphoma – лимфома
HPT- гиперпаратиреоидизм

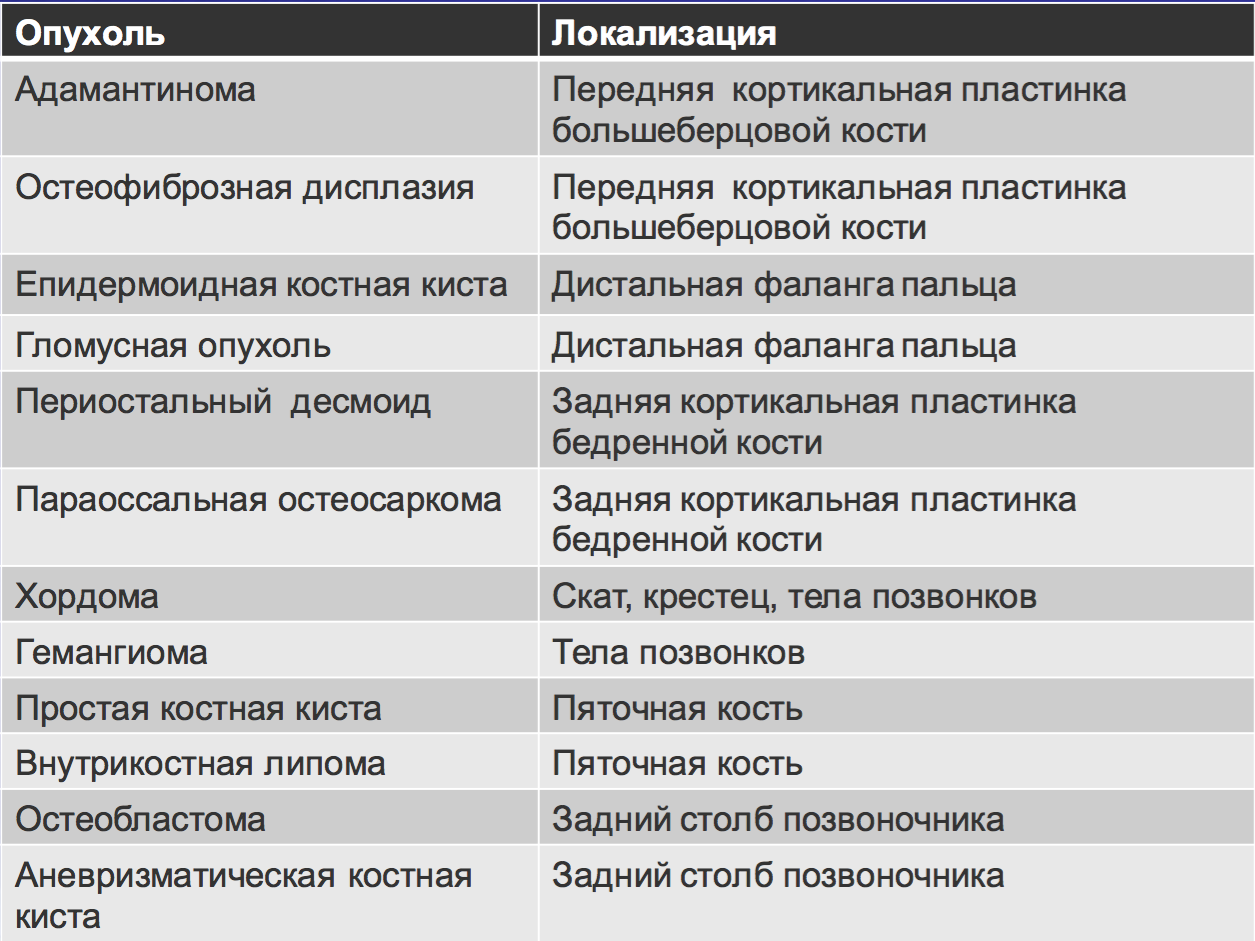
Расположение.
• Центральное: простая костная киста, аневризматическая костная киста, эозинофильная гранулема, фиброзная дисплазия, энхондрома.
• Эксцентричное: остеосаркома, неоссифицирующая фиброма,хондробластома, хондромиксоидная фиьрома, остеобластома, гиганоклеточные опухоли.
• Кортикальное: остеоид-остеома.
• Юкстакортикальное : остеохондрома, парадоксальная остеосаркома
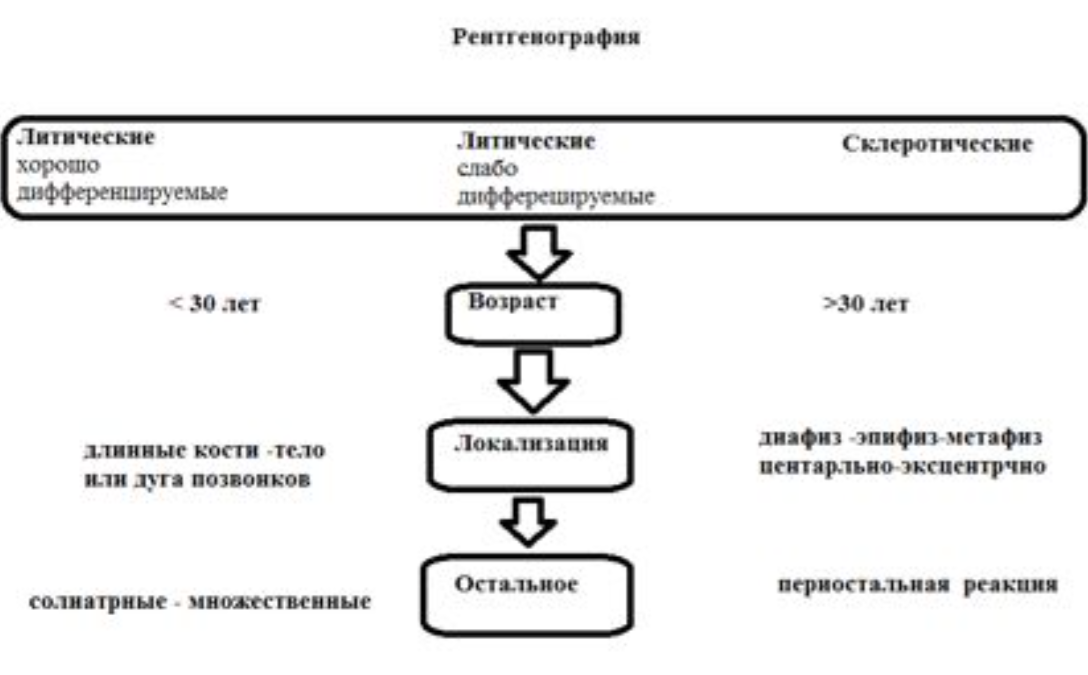
Принцип оценки рентгенографии.
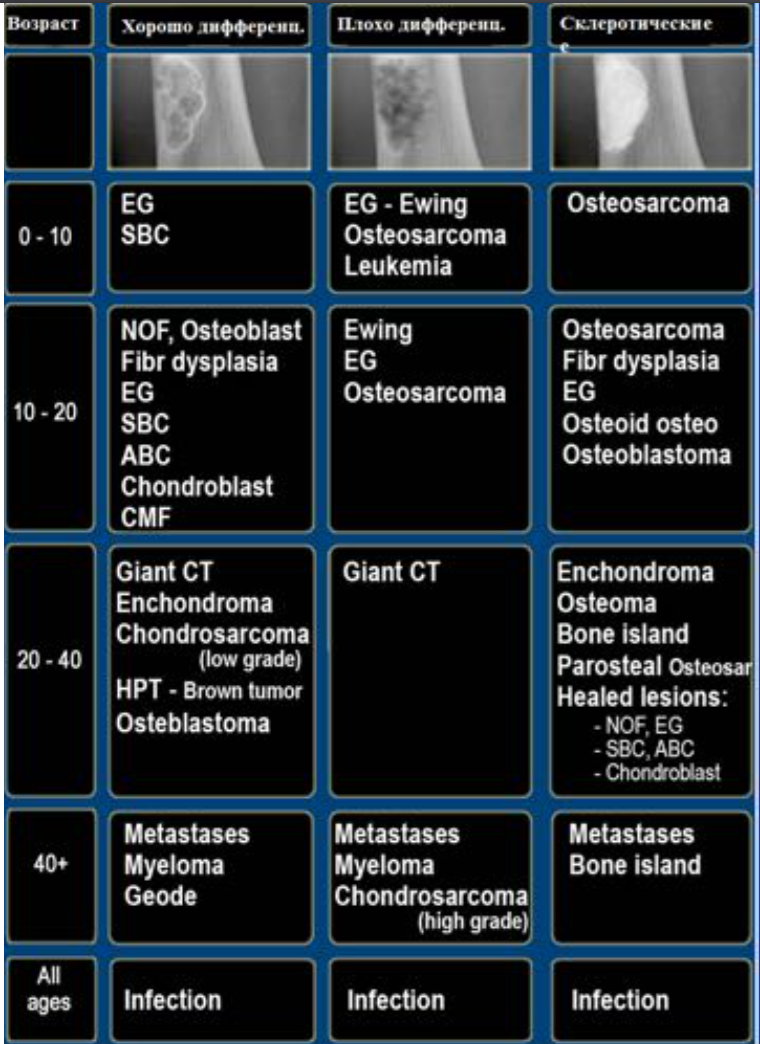
Отношение возраста и наиболее частой патологии.
FD- фиброзная дисплазия
Ewing – саркома Юинга
EG- эфозиноф.гранулема Osteoidosteoma- остеоид-остеома
NOF – не оссифицир. Фиброма
SBC – простая костная киста
CMF – хондромиксоидная фиброма ABC – анеривзматическая костная киста Osteosarcoma – остеогенная саркома Chondroblastoma –хондробластома Osteohondroma – остеохондрома Enchondroma-энхондрома Chondrosarcoma – хондросаркома Infection — инфекция
Geode (геоды) – субхондральная киста
Giant CT (GCT) – гигантоклеточная опухоль Metastasis – метастаз
Myeloma –миелома
Lymphoma – лимфома
HPT- гиперпаратиреоидизм
Leukemia — лейкемия
Bone island –костные островки
Low grade – низкодифференцированная
High grade — высокодиффернцированная Parosteal Osteosar – параостальная остеосаркома

Ключевые моменты дифференциальной диагностики.
• Основная масса костных опухолей — остеолитические.
• У пациентов до 30 лет наличие зон роста является нормой
• Метастазы и миеломная болезнь всегда включаются в дифференциальный ряд множественного литического поражения у поражения у пациентов старше 40 лет
• Остемиелит (инфекция) и эозинофильная гранулемы могут симулировать злокачественную опухоль (агрессивный тип периостальной реакции, деструкция кортикальной пластинки, плохое дифференцирование краев)
• Злокачественные опухоли не могут вызывать доброкачественной периостальной реакции
• Наличие периостальной реакции исключает фиброзную дисплазию, энхондрому, неоссифицирующую фиброму, простую костную кисту.
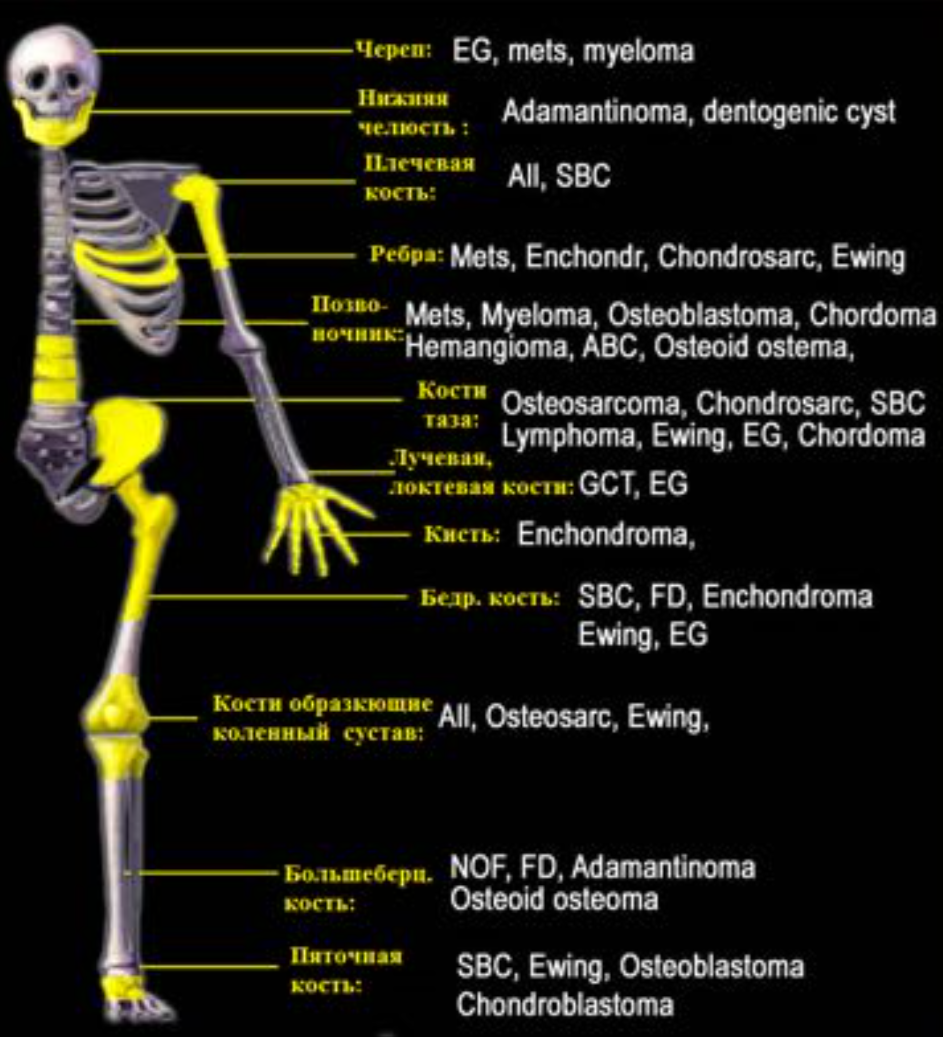
Локализация опухолей костей.
FD-фиброзная дисплазия
Ewing – саркома Юинга
EG- эфозиноф. гранулема Osteoidosteoma- остеоид-остеома NOF – не оссифицир. Фиброма SBC – простая костная киста
CMF – хондромиксоидная фиброма ABC – анеривзматическая костная
киста
Osteosarcoma – остеогенная саркома Chondroblastoma –хондробластома Osteohondroma – остеохондрома Enchondroma-энхондрома Chondrosarcoma – хондросаркома Infection — инфекция
Geode (геоды) – субхондральная киста Giant CT (GCT) – гигантоклеточная
опухоль
Metastasis – метастаз
Myeloma –миелома
Lymphoma – лимфома
HPT- гиперпаратиреоидизм
Leukemia — лейкемия
Bone island –костные островки
Low grade – низкодифференцированная High grade —
высокодиффернцированная Parosteal Osteosar – параостальная
остеосаркома
Специфическая локализация ряда костных образований.
Образования с множественными литическими изменениями по типу «изъеденных молью»
Изменения, которые могут формировать секвестр
Образования с множественными литическими изменениями по типу «мыльных пузырей»
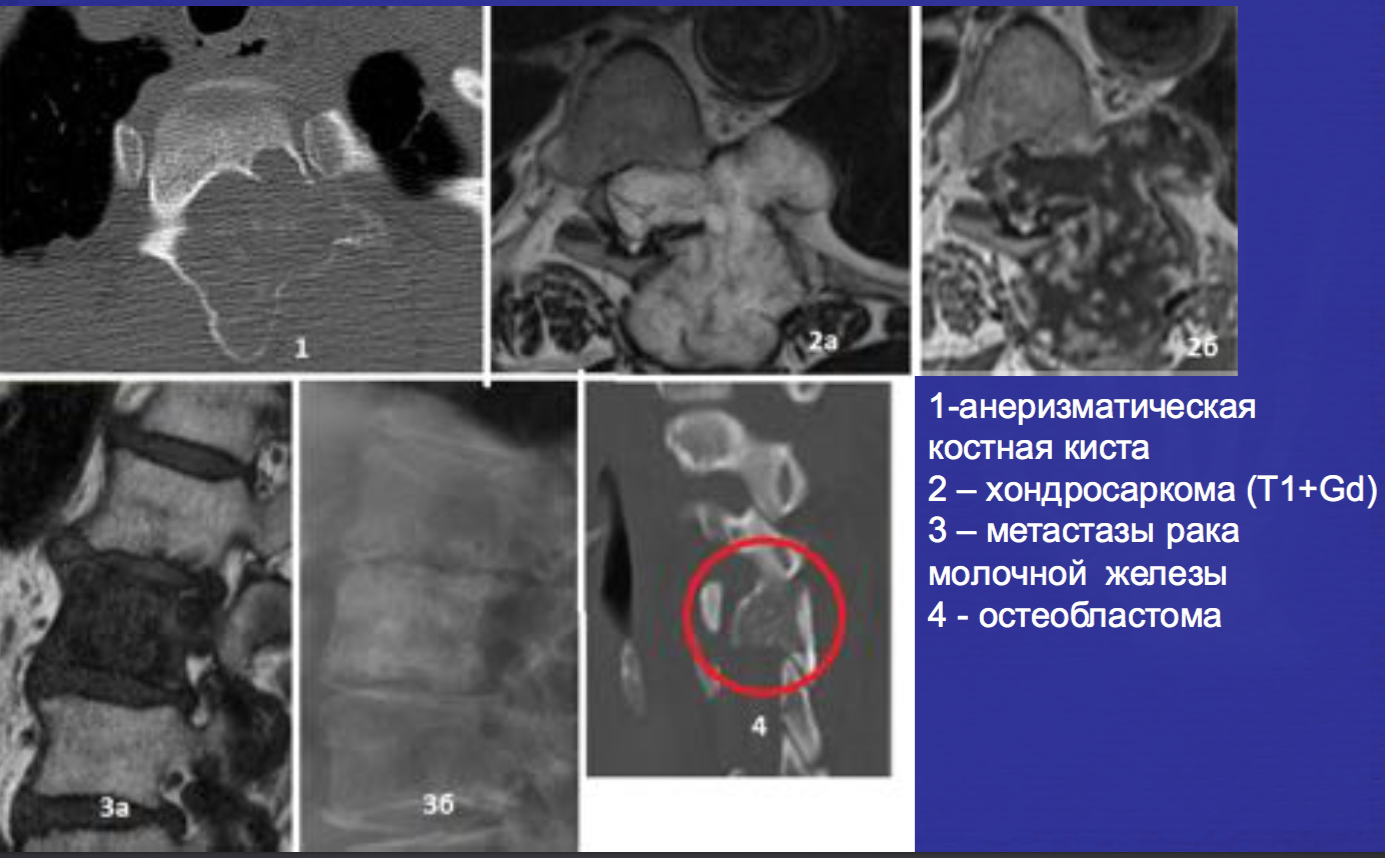
Наиболее частые спинальные литические поражения.
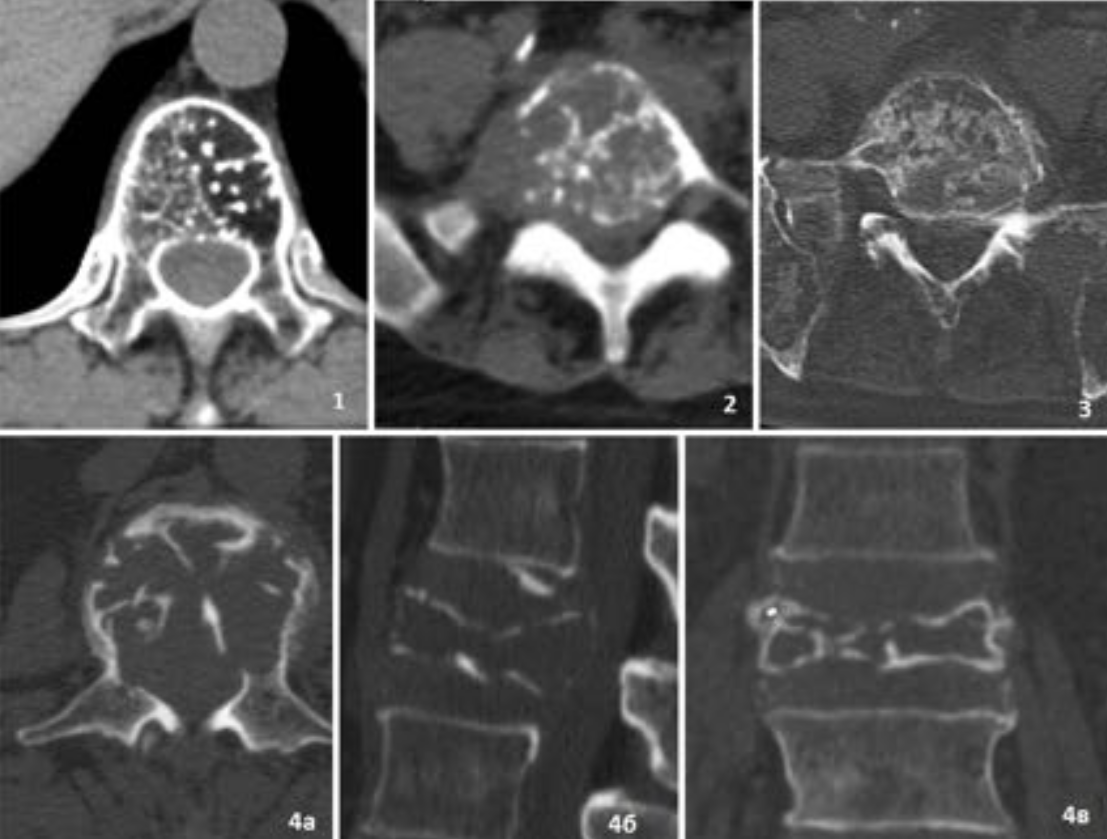
3- множественная миелома
4 — плазмоцитома
Другие варианты спинальных литических поражений.
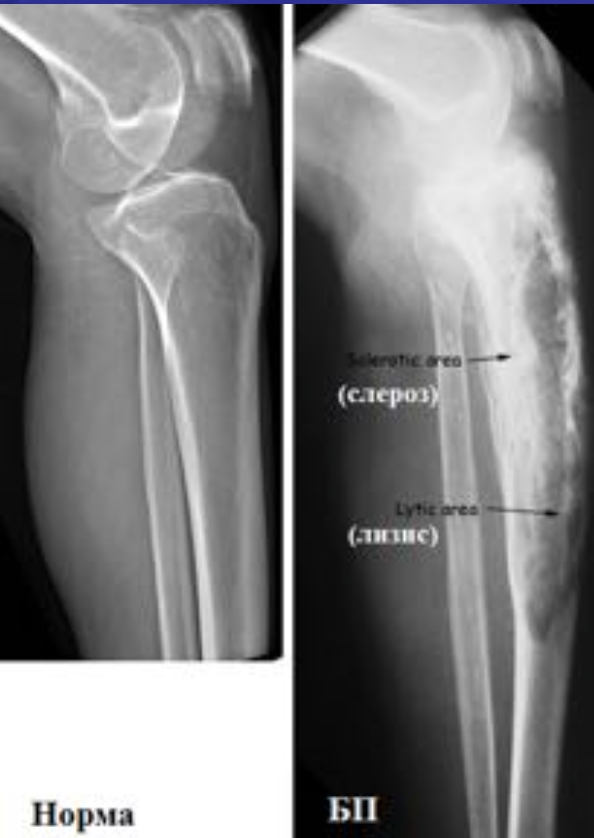
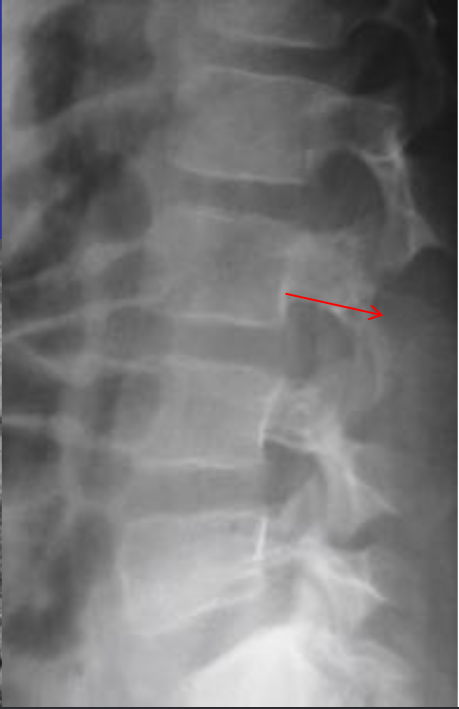
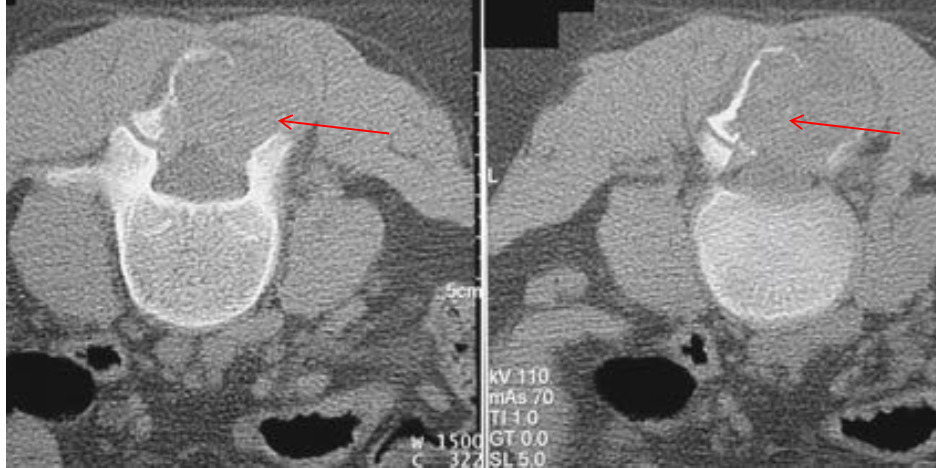
Болезнь Педжета.
Болезнь Беджета (БП) является довольно распространенным заболеванием во многих европейских странах, США. Оценка распространенности у людей старше 55 лет колебалась от 2% до 5%. Факт, что значительная доля пациентов остаются бессимптомными на протяжении всей их жизни. БП всегда следует рассматривать в дифференциальной диагностике остеосклеротических, а также остеолитических скелетных поражений.
I стадия (литическя) — острая стадия, определяется деструкция кортикального слоя в виде очагов пламени или в форме клина.
II стадия (переходная) – смешанное поражение (остеолиз + склероз).
III стадия (склеротическая) – преобладание склероза с возможной деформацией кости
В монооссальных случаях, частота которых, согласно публикациям, начинается от 10-20% доходя до почти 50%, дифференциальный диагноз может быть гораздо сложнее. В огромном большинстве случаев БП, наличие неоднородных участков костного склероза или остеолиза с искажением трабекулярной архитектуры в сочетании с кортикальным утолщением и фокальным утолщением кости практически патогномоничен для данного заболевания. Бедренная кость является второй наиболее распространенной монооссальной локализацией после таза. В случаях, когда имеется ее дистальное поражение, рентгенологические признаки, характерные для БП, выявляются с меньшей частотой или менее выражены, так что дифференциация с другими процессами, в частности, опухолевыми, может быть затруднена.
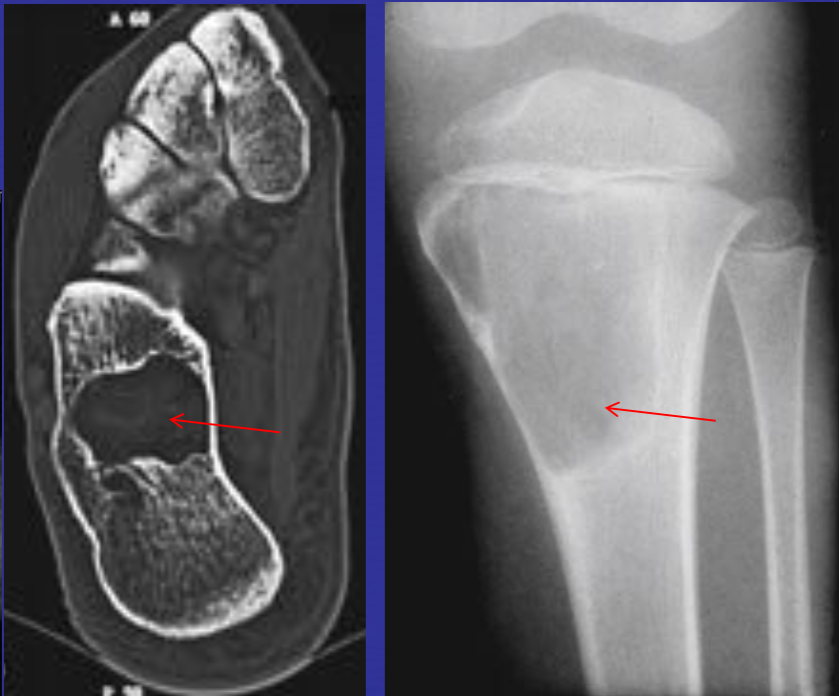
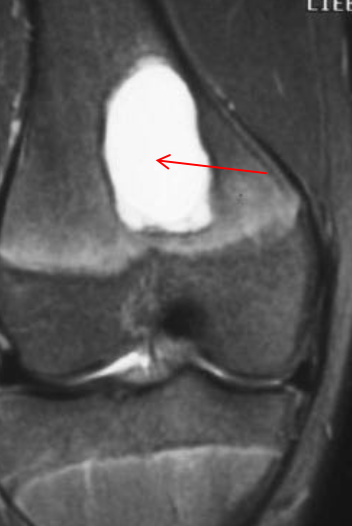
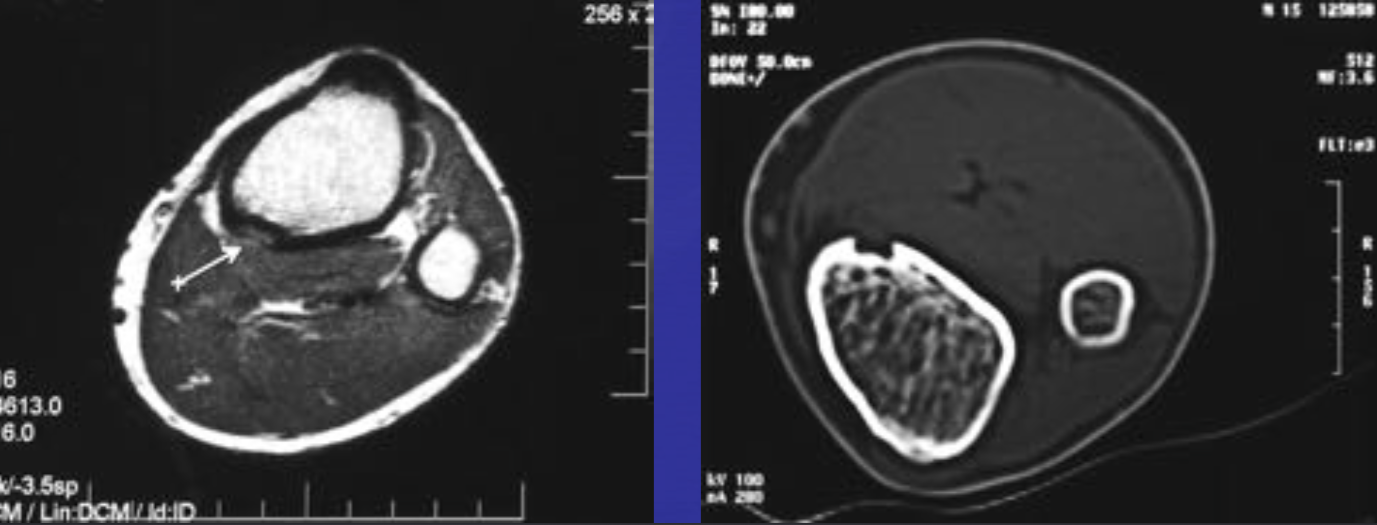
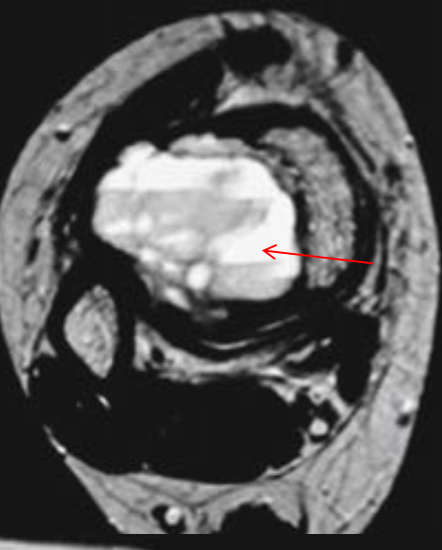
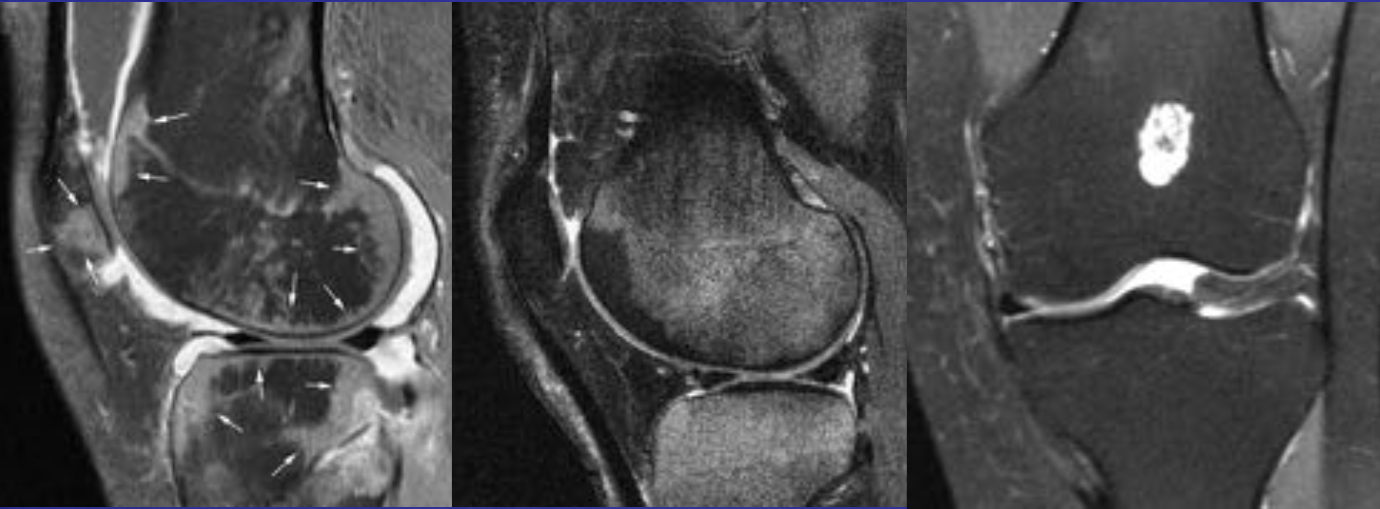
• Интрамедуллярное эксцентричное метаэпизеальное многокамерное кистозное образование
• В полостях определяются множественные уровни жидкости содержащие кровь
• Ограничены мембраной различной толщины, состоящие из костных трабекул и остеокластов
• В 70% — первичные, без явных причин
• В 30% — вторичные, в результате травмы
• Этиология неизвестна, предполагается неопластическая природа
• Половой предрасположенности нет, в любом возрасте
• Чаще располагаются в длинных трубчатых костях и позвоночнике
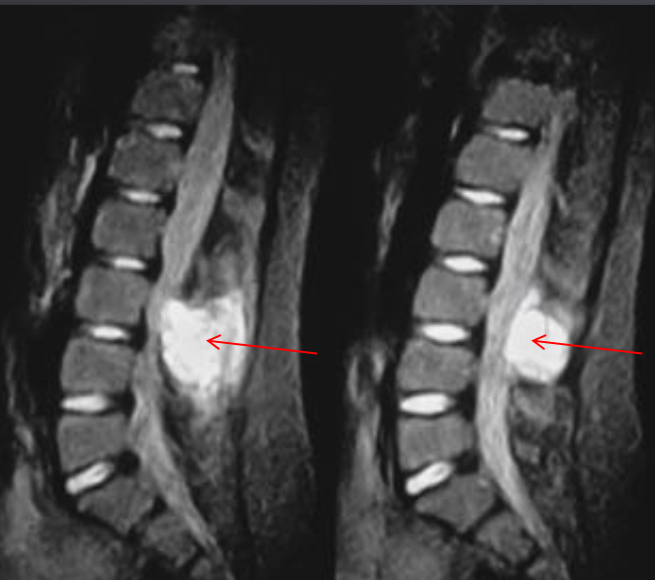
Аневризматические костные кисты
• Многокамерные кисты с перегородками
• Множественные уровни жидкости
• Склеротическое кольцо по периферии
• При локализации в позвонках – поражает более одного сегмента
• Редко располагается центрально
«Раздувает» кость, вызывает деструкцию костных балок, компактного вещества
• Может распространяться на соседние костные элементы

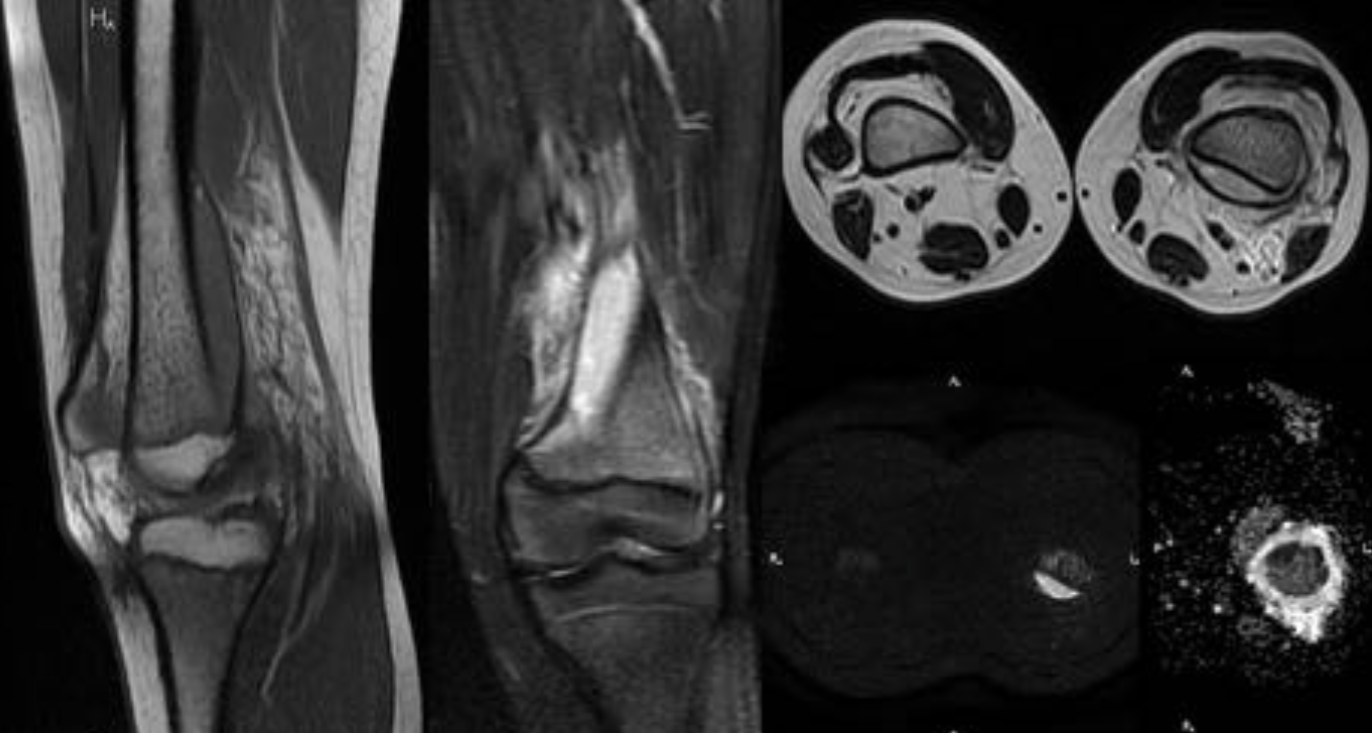
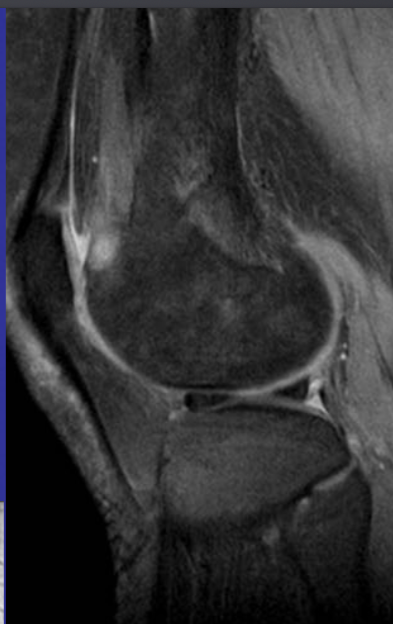
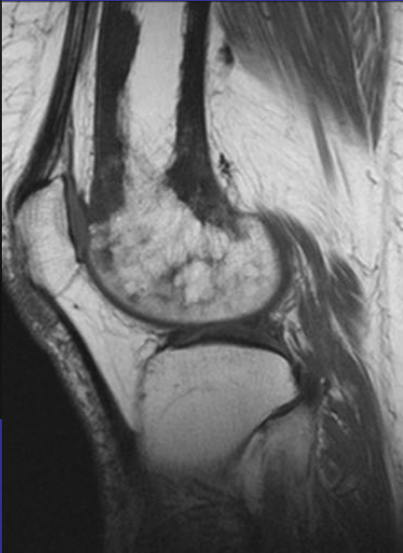
 Еще один случай АКК
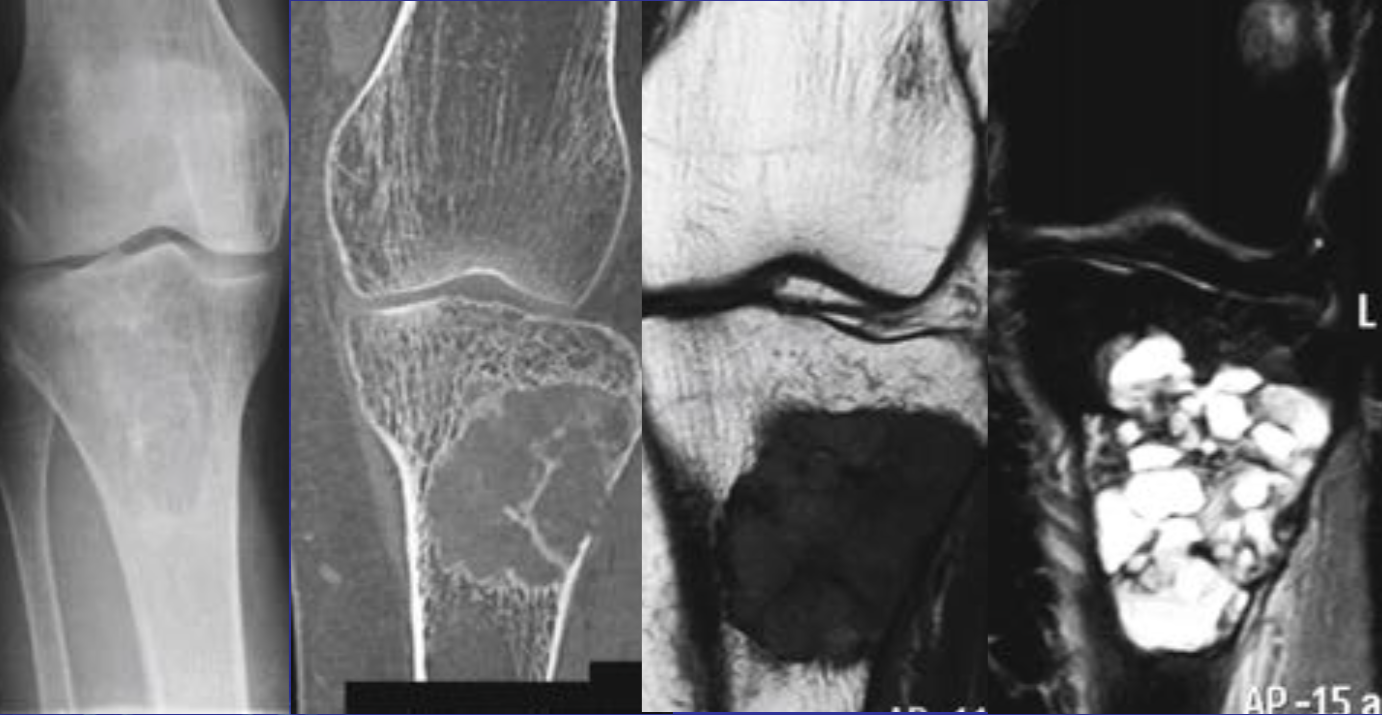
Еще один случай АКК
Интрамедуллярные, чаще односторонние полости, с серозным или серозно-геморрагическим содержимым, отделены мембраной различной толщины
• Чаще встречаются у мужчин (2/3:1)
Обнаруживаются на первых двух декадах жизни у 80 %
• В 50 % — проксимальная половина плечевой кости
• В 25 % — проксимальная половина бедренной кости
• Третья локализация по частоте встречаемости – проксимальная половина малоберцовой кости
• У пожилых пациентов чаще встречается в таранной и пяточной костях

• Хорошо отграниченные, симметричные
• Не распространяются выше эпифизиальной пластинки
• Располагается в метаэпифизе, с ростом в диафиз
Деформируют и истончают компактную пластинку
• Периостальная реакция отсутствует
• Возможны переломы, на фоне кист
• Септ практически не содержат
• На T2W, stir, PDFS высокий однородный сигнал, низкий на T1W, без солидного компонента. Признаки высокобелкового компонента (кровь, повышение сигнала на T1W) возможно при переломах
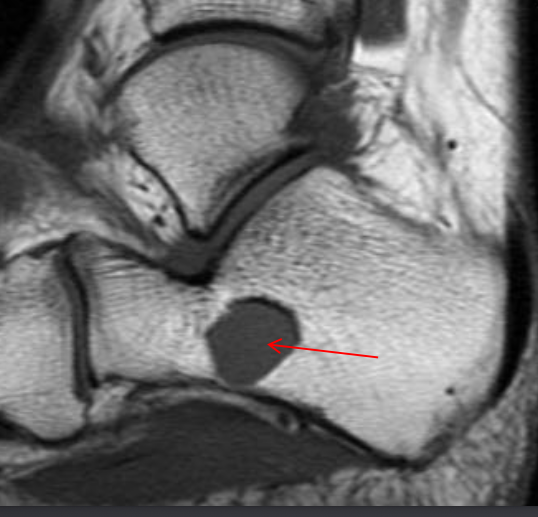
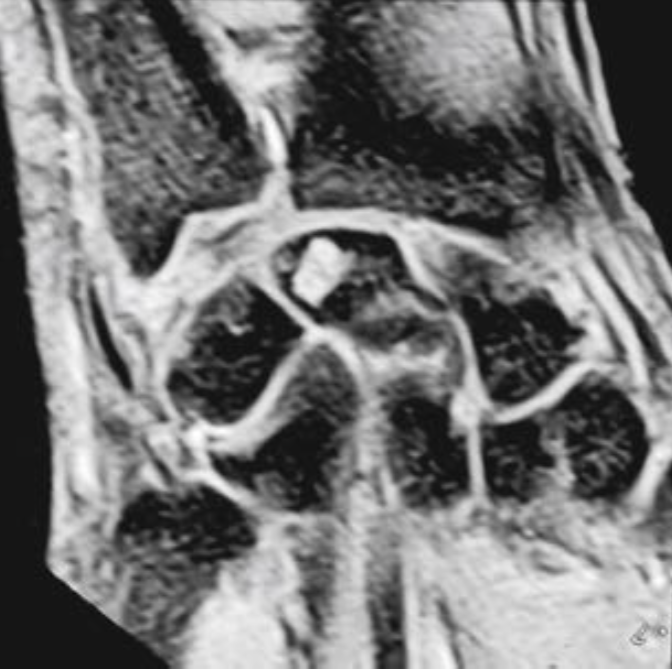
• Ненеоплатическое субхондральное кистозное образование, развивается в результате мукоидной дегенерации соединительной ткани
• Не связно с дистрофическими процессами
• Содержит муцинозную жидкость и отграничена фиброзной тканью с миксоидными имениями
• Если в суставе определяются дистрофические изменения, это изменение трактуется как дегенеративнная субхондральная псевдокиста (чаще носят множественны характер)
• Преобладают мужчины
• 80% — между 30 и 60 годами
• Чаще располагается в тазобедренном, коленном суставах, голеностопных, лучезапястных и плечевых
Юкстаартикулярная костная киста
• Определяется в виде хорошо отграниченного овального или округлого кистозного образования
• Эксцентрично
• Располагается субхондрально, в эпифизах
• Ограничены соединительнотканной мембраной с фибробластами, коллагеном, синовиальными клетками
• Синонимы – внутрикостный ганглион, внутрикостная мукоидная киста.
• Могут деформировать надкостницу
• Отграничены склеротическим ободком
• Чаще1-2см,редкодо5см
• Дистрофические изменения в суставе не выражены
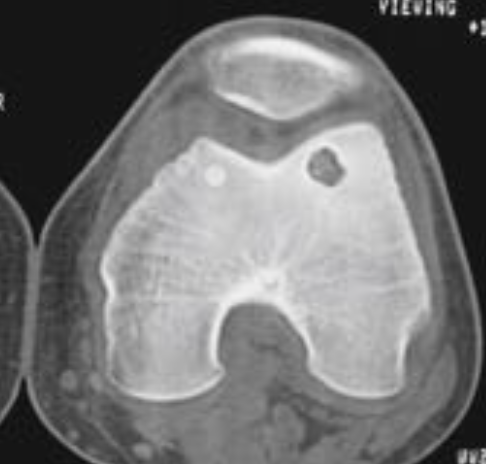
Метаэпифизиальный фиброзный дефект (фиброзный кортикальный дефект).
• Синоним – неоссифицирующая фиброма (не путать с фиброзной дсиплазией), применяется для образований более 3 см
• Ненеоплатическое образование
• Состоит из фиброзной ткани с многоядерными гигантскими клетками, гемосидерином, воспалительными элементами, гистиоцитами с жировой тканью
• Одно из самых частых опухолеподобных образований костной ткани
• 60% — мужчины, 40% — женщины
• 67% — на второй декаде жизни, 20% — на первой
• Наиболее часто поражает дистальный метаэпифиз бедренной кости и проксимальный метаэпифиз большеберцовой кости. Составляют 80 % случаев
• Длинник располагается вдоль оси кости
• 2-4см, редко до 7 см и более
• Кистозное образование в метаэпифизе, всегда вплотную прилежит к эндостальной поверхности компактной пластинки, часто по периферии склероз, четко отграничена от окружающего костного мозга
• Может вызывать деструкцию кортикальной пластинки, осложняться переломом
• Шире в дистальной части
• Роста через метаэпифизиальную пластинку нет, распространяется по направления к диафизу
• Могут быть геморрагические изменения
• Нет периостальной реакции, изменений со стороны прилежащих мягких тканей
• Сниженный сигнал на T1W, вариабельный на T2W, stir чаще — высокий
Периостальный десмоид.
• Вариант фиброзного кортикального дефекта, локализующийся по дорзальной поверхности дистальной трети бедренной кости
• Семиотика аналогичная фиброзному кортикальному дефекту,толькопроцессограничен кортикальный пластинкой
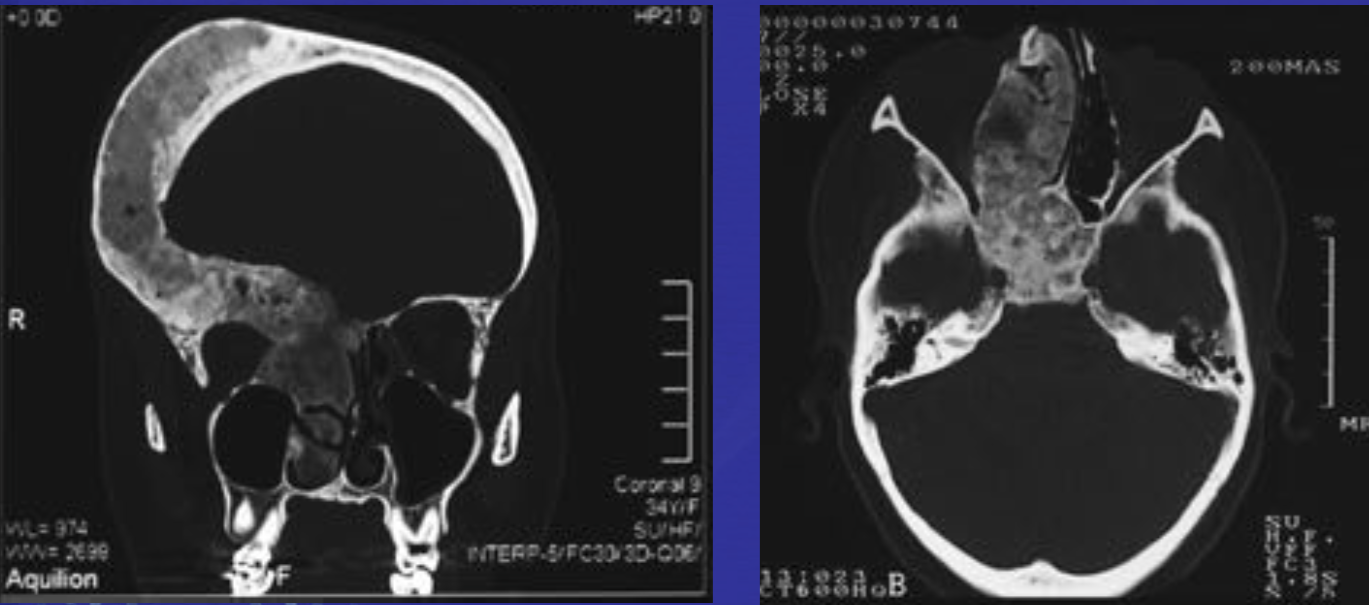
Фиброзная дисплазия.
• Доброкачественное интрамедуллярное фиброзно-костное диспластическое приобретенное образование
• Может быть моно- и полиоссальное поражение
• Монооссльаная форма – 75%
• Немного преобладают женщины (Ж-54%, М-46%)
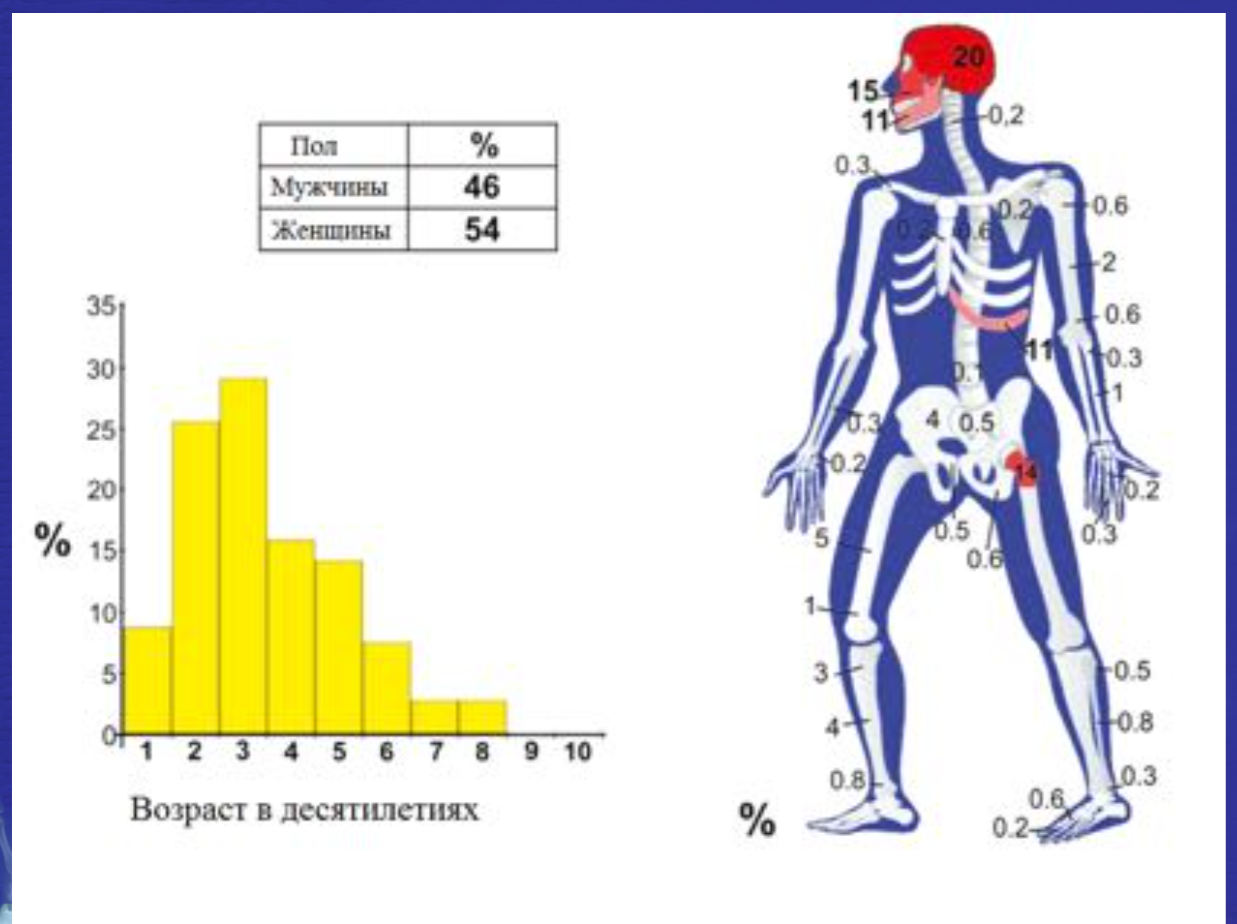
• Возрастные характеристики представлены на следующем слайде
• У 3% пациентов с полиоссальной формой развивается синдром McCune-Albright (пятна цвета «кофе с молоком» + эндокринные нарушения, наиболее часто – гонадотропнозависимое преждевременное половое созревание)
Локализация
Длинные трубчатые кости – проксимальная треть бедра, плечевая кость,большеберцовая кость
• Плоские кости — ребра, челюстно-лицевая область — верхняя и нижняя челюсть
• В трубчатых костях локализуется в метаэпифзах и диафизах
При открытых зонах роста – локализация в эпифизах редкость
• Гистологически состоит из фибробластов, плотног о коллагена, богато васкуляризированного матрикса, присутствуют костные трабекулы, незрелые остеоиды, остеобласты
• Возможны патологические переломы, перпендикулярно длинной оси
Патогномоничным признаком является картина «матового стекла» по данным КТ и рентгенографии, реже может наблюдаться картина литических изменений, в зависимости от степени преобладания фиброзного компонента
• Экспансивный рост
• Четкие контуры
• Высокие цифры плотности, в сравнении с губчатым веществом, но меньше, чем у компактного
• Деформирует, «раздувает » кость
• В трубчатых костях формируется деформация по типу «посоха пастуха»
• Периостальная реакция, мягкотканый компонент не выражены, деструкции кортикальной пластинки не определяется
Могут формироваться массы с экспансивным ростом
• Редко хрящевый компонент
• Высокий сигнал на T2W, симптом «матового стекла» определяется как легко минерализованное образование. КТ картина более специфична и показательна
• На МРТ могут определяться кисты, четко отграниченные, гомогенно высокий сигнал на T2W
• Фестончатый край внутренней поверхности кортикальной пластинки

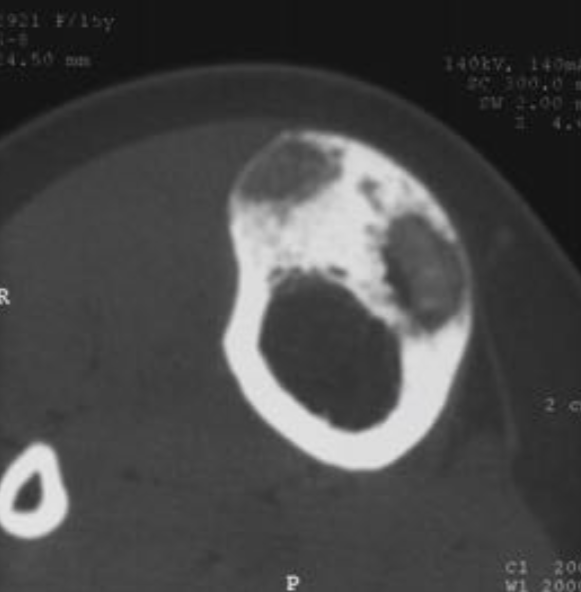
• Деформирует, раздувает кость кпереди и по бокам • Высокий сигнал на T2W, низкий на T1W
• Периостальной реакции нет
• В отличие от фиброзной дисплазии – экстрамедуллярное, кортикальное образование
Оссифицирующий миозит (гетеротопическая оссификация).
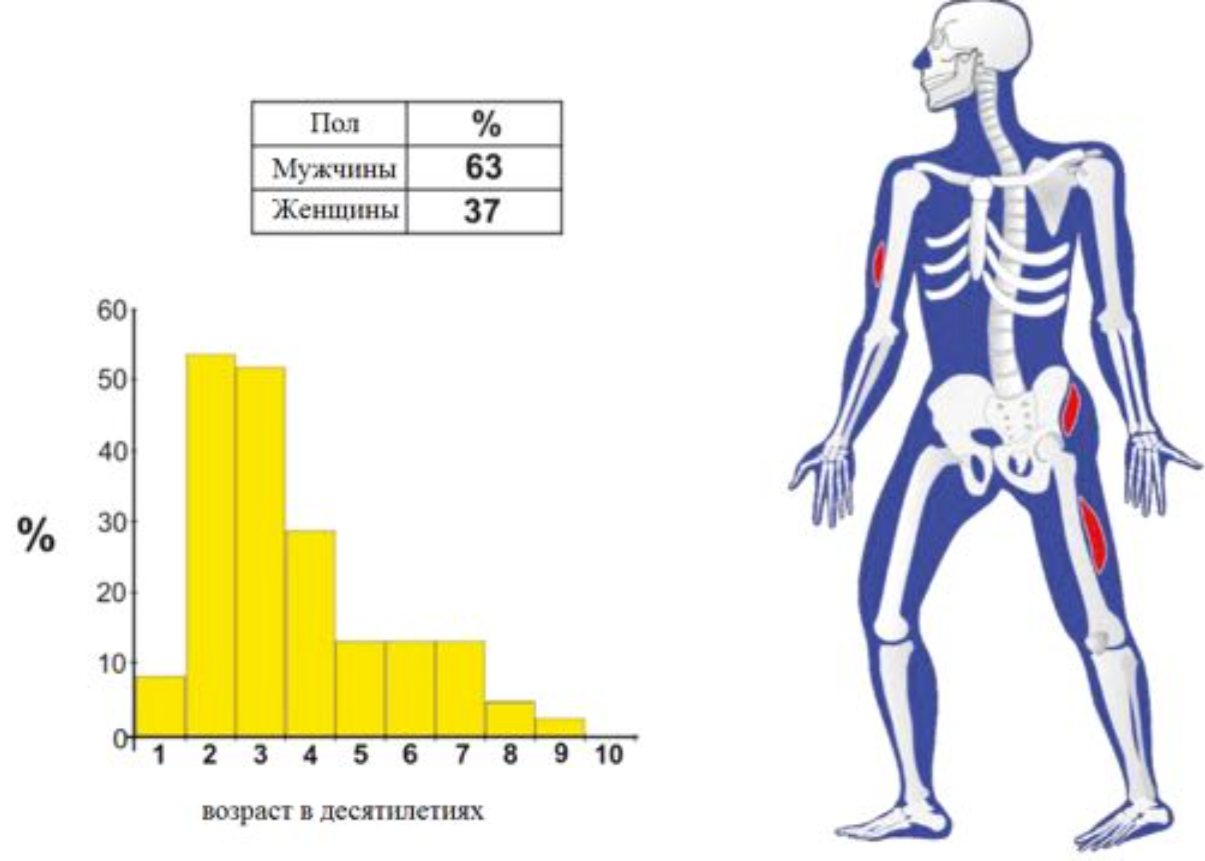
Редкое, доброкачественное образование
• Локальное, четко-отграниченное, фиброзно-костное
• Локализуется в мышцах или других мягких тканях, сухожилиях
• Преобладают мужчины
• Могут встречаться в любом возрасте, преобладает подростковый или молодой возраст
• Чаще вовлекается нижняя конечность (четырехглавая и ягодичная мышцы)
• На ранней стадии определяется уплотнение мягких тканей
• С 4 по 6 недели – клочкообразная кальцинация по типу «вуали»
• Кортикальная пластинка не вовлекается
Инвазии костного мозга нет
• Периостальной реакции нет, при близком расположении может казаться ложная принадлежность к кости
• К 3-4 месяцу минерализуется, менее выраженная минерализация в центре, часто наблюдается периферическая кальцинация, по типу скорлупы, или может сохраняться глыбчатая кальцинация.
• На МРТ в виде негомогенной массы (высокий сигнал на T2W, stir, низкий на T1W) участки низкого сигнала на T1W, T2W, PDFS за счет кальцинации, для точной визуализации лучше выполнять T2* (GRE)
• Хрящевой ткани не содержит, что хорошо видно по T2* и PDFS
• КТ более информативна

Лангергансноклеточный гистиоцитоз.
Формы:
— эозинофильная гранулема
— Hand–Schuller–Christian заболевание (диссеминированная форма)
— Letterer–Siwe disease заболевание (диссеминированная форма)
Этиология неизвестна. Менее 1% от всех образований костей. Чаще монооссальная форма, чем полиоссальная. Может быть в любом возрасте, чаще встречается у детей. Свод черепа, нижняя челюсть, позвонки, долинные кости нижних конечностей – редко.
Ребра — чаще поражаются у взрослых
«отверстие в отверстии» — плоские кости (свод черепа), склероз по периферии
— «vertebra plana»
— при поражении длинных трубчатых костей- литическое интрамедуллярное поражение в метаэпифизе илидиафизе
— может быть кортикальная деструкция, периостальная реакция
— очень редко уровень жидкости
— низкий сигнал на T1W, высокий на T2W, stir, накапливают КВ








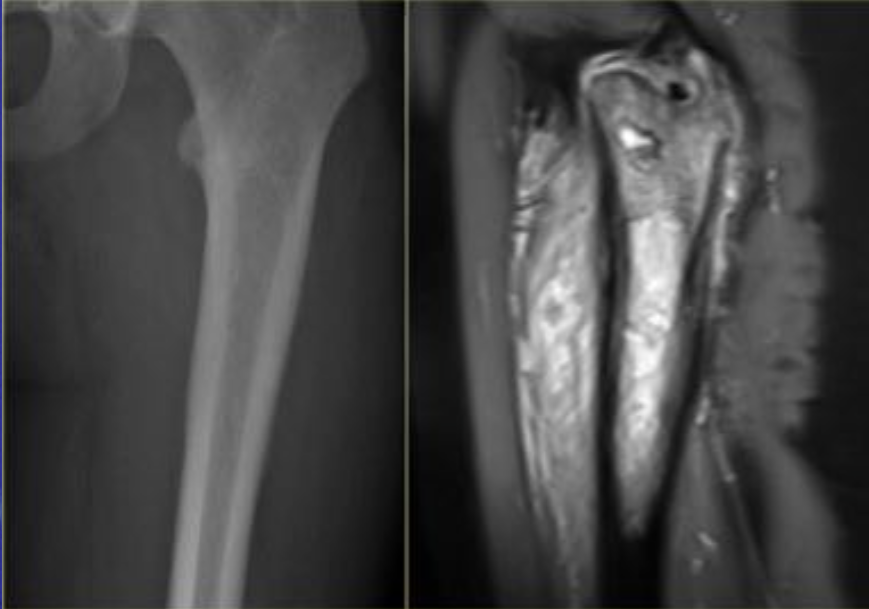

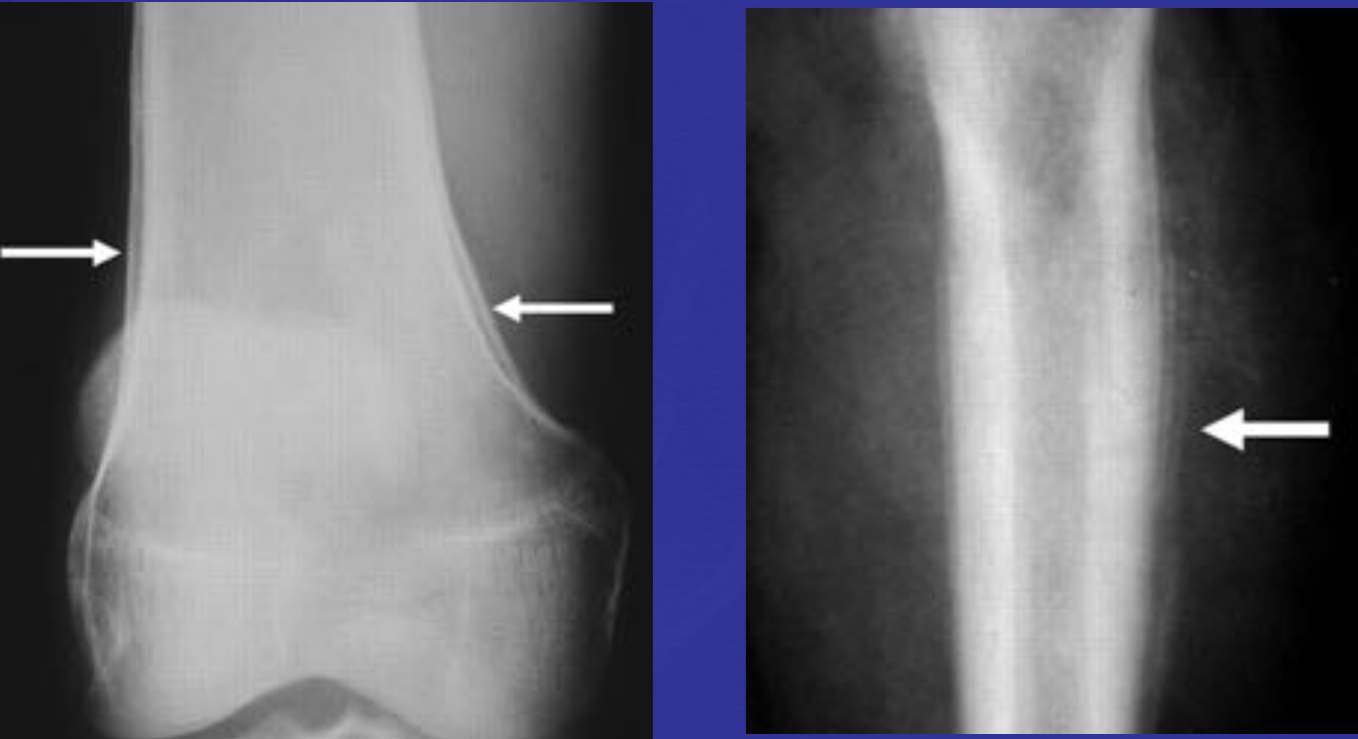
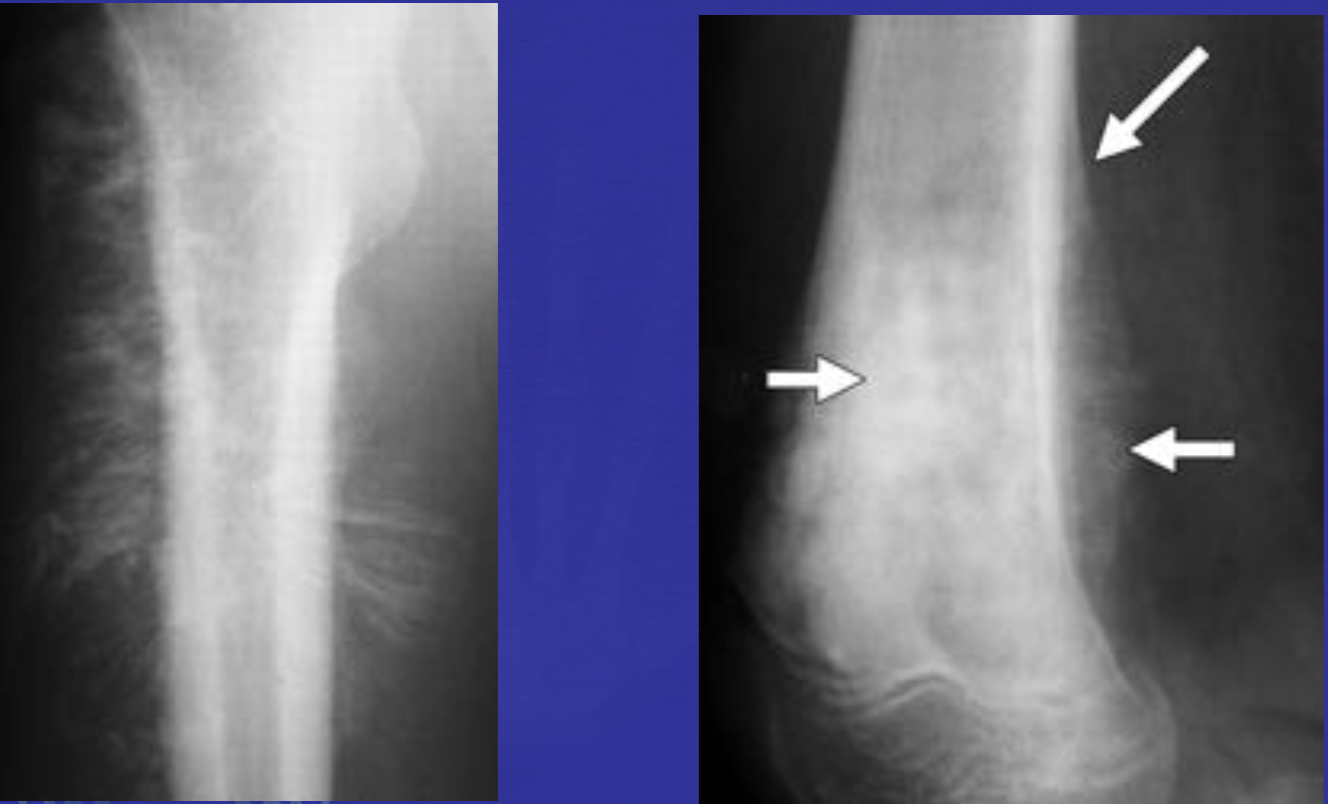
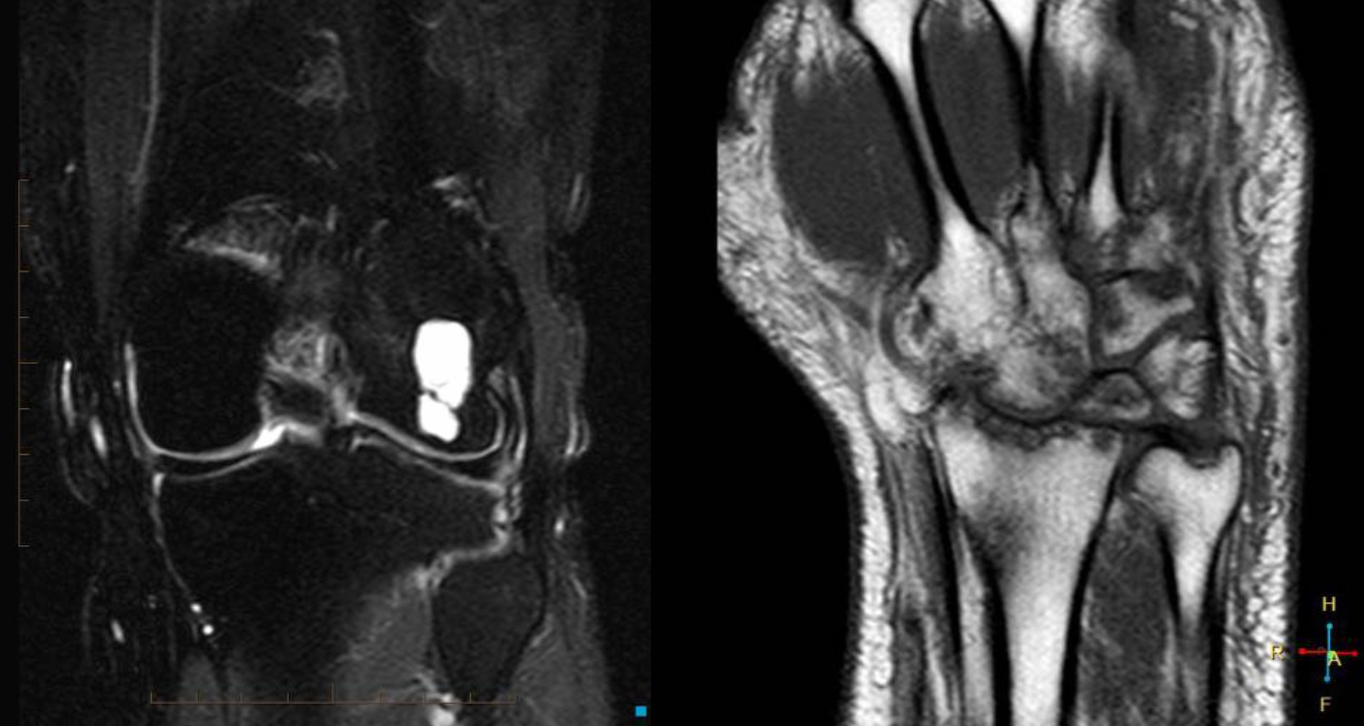

 Еще один случай АКК
Еще один случай АКК