Лицо как луна что за болезнь
Что значит «лунообразное лицо»
Лицо называют лунообразным, когда у него ярко выражена округлость. Появляется второй подбородок, верхняя губа начинает выступать вперед, а также пропадает надключичная ямка.
При появлении видимых признаков «лунообразного лица» следует срочно провести диагностику.
«Лунообразное лицо» является признаком того, что в организме произошло нарушение. В основном оно является проявлением гиперкортицизма. Гиперкортицизм является результатом излишней работы гипофиза, а также избыточной работой надпочечников.
Существует ряд болезней с таким симптомом.
Причинами гипотириоза являются осложнения после длительного лечения, удаление щитовидной железы, а также различные ее дефекты.
Гипотириоз может вызывать осложнения. Самым тяжелым осложнением является кома. Возникает она в случае, если гипотириоз не лечится или лечится плохо.
Признаками этой болезни считается «лунообразное лицо», кожа становится дряблой, легко поддается повреждениям, происходит излишнее отложение жиров, появляются алые полосы в области живота и бедер, появляются головные боли.
Прежде чем начинать лечение необходимо выяснить причину, по которой произошел всплеск гормонов в организме человека. После установления причины врач решает, что делать далее. Если виновником всплеска гормонов является гипофиз, то его удаляют. При невозможности удаления гипофиза принимаются сильнейшие препараты, для снижения выработки гормона. Если же виноваты надпочечники, то делают операцию по их удалению.
Болезнь чаще всего встречается у женщин.
В случае когда человек набирает на 20% больше веса, чем, должно быть, разговор идет об ожирении. При ожирении также проявляется «Лунообразное лицо», вот только причиной этого является переедание.
А вот ожирение уже, в свою очередь, вызывает различные другие болезни: пороки сердца, остеоартроз, проблемы со спиной и многое другое.
Чтобы избавиться от ожирения, необходимо обратиться к врачу диетологу, и совместно с ним составить диету, которая поможет привести тело в форму.
Чтобы избежать ожирение, следует правильно питаться и вести здоровый образ жизни.
Что нужно знать о болезни Иценко-Кушинга
Луноликая опасность
Некоторые заболевания имеют настолько характерные признаки, что врач может поставить диагноз с первого взгляда на пациента. К такой патологии можно отнести болезнь Иценко-Кушинга. Первое, что бросается в глаза, — лунообразное лицо и своеобразный тип ожирения с характерным отложением жировой ткани в области лица, шеи, плеч и верхней половины туловища.
Болезнь Иценко-Кушинга названа в честь российского ученого Николая Михайловича Иценко и американского хирурга Харви Кушинга, которые описали это заболевание. Различают болезнь и синдром Иценко-Кушинга, их симптоматика схожа, но причины возникновения различны. В первом случае речь идет об опухолях гипофиза, во втором — о новообразованиях надпочечников и других опухолях, продуцирующих адренокортикотропный гормон. Чаще симптоматика обусловлена избыточной выработкой глюкокортикоидов (адренокортикотропного гормона, кортизола, кортикостерона), реже связана с гиперпродукцией андрогенов коры надпочечников. Длительное повышение кортизола в крови приводит к развитию комплекса гиперкортицизма, который проявляется в виде атрофии мышечной ткани, особенно выраженной в мышцах верхних и нижних конечностей. Нарушается и трофика кожи, сопровождаемая ее истончением и сухостью. Быстрое отложение жира, истончение кожи, снижение синтеза коллагена приводят к образованию на животе, спине, плечах широких полос растяжения бордового цвета — стрий. Это весьма характерный и часто один из первых симптомов данного заболевания. Стрии обнаруживаются у 80 % больных, но их отсутствие не исключает наличия болезни. Избыток кортизола приводит к нарушению белкового обмена — происходит ускорение распада белка и замедление его синтеза. Это является причиной мышечной слабости, которая развивается в связи с дистрофическими изменениями в мышцах и потерей калия организмом. При этом в плазме, эритроцитах, мышечной ткани, в том числе мышце сердца, калия становится меньше.
Избыток кортизола также нарушает электролитный обмен, вызывая не только выведение солей калия, но и задержку натрия в организме. Это одна из причин развития артериальной гипертензии, характерной для болезни Иценко-Кушинга. Но механизм ее развития сложен: определенную роль играют нарушение со стороны центральной нервной системы, изменение сосудистого тонуса и другие причины. Длительное воздействие избытка кортизола приводит к развитию остеопороза: уменьшается масса костной ткани, содержание в ней коллагена и мукополисахаридов, снижается способность костной ткани фиксировать кальций. Это может привести к тяжелым переломам, в том числе позвоночника.
У женщин часто может наблюдаться рост волос на груди, лице, спине и выпадение волос на голове по мужскому типу. Часто при этом заболевании встречаются и половые расстройства — у женщин нарушается менструальный цикл (вплоть до развития аменореи и бесплодия), у мужчин — импотенция и снижение полового влечения. Заболевание зачастую сопровождается эмоциональными изменениями, нарушениями психики вплоть до выраженных психозов. Однако успешное лечение болезни приводит к нормализации психической деятельности. Течение заболевания может быть как медленно прогрессирующим с постепенным нарастанием симптоматики, так и сопровождаться быстрым ухудшением состояния.
В диагностике большое значение имеют гормональные и биохимические исследования, УЗИ, МРТ и КТ. Основное лечение при болезни Иценко-Кушинга — оперативное удаление опухоли гипофиза. Ремиссия наступает в 70—90 % случаев после успешного удаления опухоли. Лучевая терапия применяется, когда имеются противопоказания к операции. Медикаментозное лечение проводится перед операцией или при невозможности ее проведения.
Юрий Кузьменков, врач РНПЦ «Кардиология»
Сфера интересов доктора — терапия, кардиология, эндокринология.
Ждем ваших вопросов, друзья!
Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
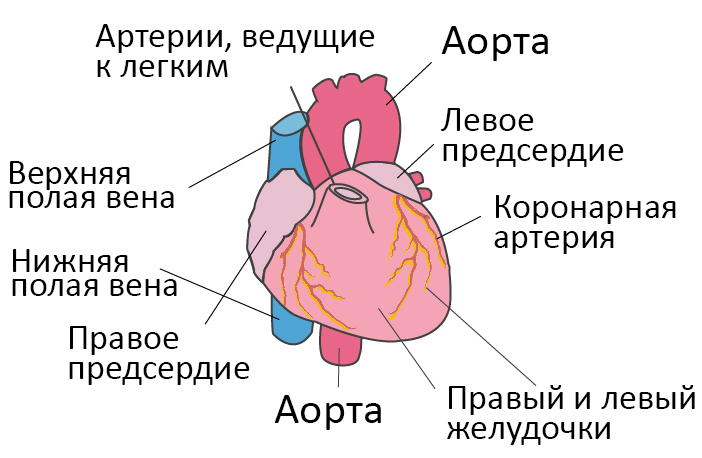
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
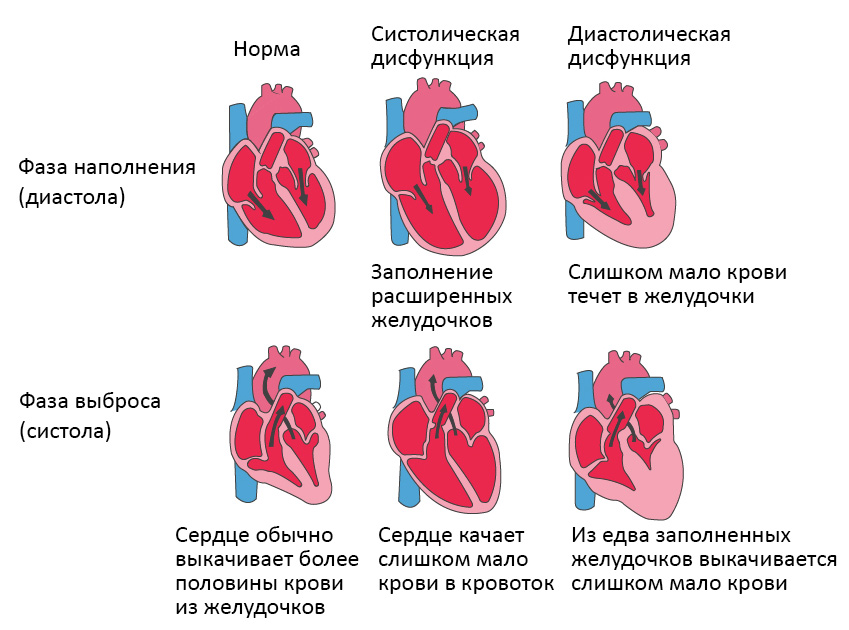
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Диагноз с первого взгляда: как определить болезнь
Поставить диагноз, едва посмотрев на человека, без сложной аппаратуры и сложных анализов, возможно ли это? Оказывается, в некоторых случаях нужна всего лишь… наблюдательность.
Митральная бабочка
Неестественный румянец на щеках и спинке носа – признак порока сердца, стеноза митрального клапана.
В сердце есть четыре камеры, и в каждой – свой клапан. Митральный клапан разделяет предсердие левого желудочка от самого левого желудочка. Когда клапан открывается, кровь из одной половины сердца должна литься в другую. При стенозе этот просвет сужен, и из левого желудочка в большой круг кровообращения отправляется недостаточно крови. От недостатка кислорода и дыхания страдают все органы и системы.
Из-за застоя крови в малом кругу, когда есть препятствие в сокращении левого предсердия, кровь уходит в легкие и появляется застой. На лице расширяются сосуды, их становится больше, и кровь заполняет эти промежутки. На лице появляется «бабочка».
Перемежающая хромота
Когда человек хромает и вынужден время от времени останавливаться, это может быть признаком боли в икроножных мышцах. Такие боли возникают во время ходьбы, и пациенты вынуждены останавливаться. После небольшого отдыха они опять могут идти, но – опять до следующего приступа. Именно поэтому такая хромота и называется перемежающейся.
Боли в икроножных мышцах на высоте нагрузки обусловлены недостаточным кровоснабжением.
Самые распространенные причины таких болей – атероосклероз, то есть наличие бляшек в сосудах. Они нарушают кровоснабжение мышц нижних конечностей. Вот почему во время физической нагрузки сосуды должны расширяться и выбрасывать больше крови. Но этого из-за бляшки не происходит. Вот почему человек вынужден останавливаться: ему надо подождать, пока восстановится кровоток. Наиболее часто такие заболевания отмечаются у мужчин старшего возраста, и чаще у тех, которые курят.
Внимание! Если боли в икроножных мышцах беспокоят даже в покое, следует немедленно обратиться к сосудистому хирургу, поскольку такой симптом говорит об опасности гангрены.
Лунообразное лицо
Болезнь Иценко-Кушинга имеет характерные симптомы, которые можно оценить даже с расстояния. Самый известный симптом – «лунообразное лицо». Округлое одутловатое бледное лицо, действительно, можно сравнить с ночным светилом. К сожалению, у такого состояния поэтично только название, ибо перечень нарушений затрагивает весь организм, а не только лицо. Дело в том, что болезнь Иценко-Кушинга – тяжелое гормональное нарушение, при котором вырабатывается слишком много глюкокортикоидов. Причиной заболевания может стать опухоль надпочечников или опухоль гипофиза.
Часто болезнь может возникнуть на фоне усиленного приема преднизолона при любых воспалительных заболеваниях: кишечника, при астме, при заболеваниях крови.
Только в наше время появились малотравматичные методики, позволяющие удалять гипофизарные опухоли эндоскопически, например – через нос. Никаких разрезов при этом не делается. И человек быстро возвращается к нормальной жизни.
Наследственные формы олигофрении. Хромосомные нарушения
Все формы олигофрении отчетливо распадаются на несколько вариантов в зависимости от этиологии и патогенеза расстройства. Г.Е.Сухарева (1965) разграничила следующие группы олигофрении: 1) олигофрении эндогенной природы, связанные с повреждением наследственного аппарата; 2) бластопатии; 3) эмбриопатии; 4) ранние и поздние фетопатии; 5) олигофрении, возникающие вследствие родовой травмы, а также различной патологии в первые три года жизни ребенка. Наиболее часто олигофрении (до 90%) связаны с генетическими факторами, но это не общее мнение.
Наследственные формы олигофрении
Синдромы олигофрении c хромосомными аберрациями, мутациями генов
1. Болезнь Дауна (1886). Встречается у одного новорожденного на 700. Умственная отсталость у 75% пациентов достигает степени имбецильности, у 20% — идиотии, у 5% — дебильности. У большинства пациентов выявляется генетический дефект в виде трисомии 21. Генетический дефект может иметь мозаичный характер: часть клеток тела являются нормальными, часть — трисомичными. Встречаются транслокации, когда 21-я хромосома сцепляется с другой, чаще с 15-й аутосомой. Даун отмечал, что частота этого заболевания составляет 10% среди всех больных с умственной отсталостью. Матери средних лет (более 32) рискуют родить больного ребенка в семь раз чаще. Частота рождения пациента с синдромом Дауна возрастает и при очень ранних родах. Если же имеет место транслокация хромосом, риск иметь больного ребенка увеличивается до 1:3.
 | Определить причину олигофрении и начать ее правильное лечение можно, только проведя полную комплексную диагностику |
Диагноз болезни может быть установлен посредством амниоцентеза между 14-й и 16-й неделями беременности с последующим изучением клеток околоплодных вод с целью своевременного прерывания беременности. Умственное развитие больных детей как будто бы происходит нормально с рождения до шести месяцев. Затем начинают выявляться признаки задержки умственного развития. Согласно многим сообщениям, дети с синдромом Дауна большей частью являются спокойными, добродушными, общительными, способными привязываться, что облегчает их адаптацию в домашних условиях. Теория врожденного преступника
Ломброзо здесь явно опровергается. В подростковом возрасте, особенно если дети живут в интернатах, могут обнаруживаться эмоциональные расстройства, а в редких случаях — и психотические эпизоды с обманами восприятия, возбуждением. Диагноз затруднителен у новорожденных младенцев. Наиболее серьезными признаками расстройства являются общая гипотония, косые пальпебральные щели, избыток кожи на шее, маленький уплощенный череп, высокие скулы и высунутый язык. Руки широкие и толстые, с одной поперечной ладонной складкой, и короткие пальцы, закругленные внутрь. Рефлекс Моро ослаблен или отсутствует (в норме на похлопывание по животу, грудной клетке, ягодицам, дуновение в лицо руки отводятся, вытягиваются по оси тела, при этом находятся почти перпендикулярно к туловищу, а затем вновь возвращаются к срединной линии тела).
При синдроме Дауна описано более 100 признаков и стигм, но все вместе они редко встречаются у одного пациента. Часто встречаются пороки строения внутренних органов, эндокринные нарушения, недоразвитие половых желез и вторичных половых признаков, ломкость волос, ногтей, очаги облысения. Повышена частота лейкозов. Выявляются также слабость конвергенции, косоглазие, нарушение вестибулярного аппарата, признаки вегетодистонии. У 9–10% больных наблюдается судорожный синдром. Поздно происходит половое созревание, рано наступает инволюция (в 30–40 лет). Большинство пациентов не доживает до 40 лет; старение напоминает картину болезни Альцгеймера. Типичное строение лица дало другое название болезни — «монголоидная идиотия»: микробрахицефалия, близкое расположение и косой разрез глаз с кожной складкой во внутреннем углу (эпикант), широкая и запавшая переносица, полуоткрытый рот, неправильная форма ушей, готическое небо. Лечения болезни не существует.
2. Синдром Аарского. Наблюдаются гипертелоризм (повышенное расстояние между парными органами, расположенными симметрично; чаще всего между глазами), широкий мостик носа, антевертированные (развернутые вперед) ноздри, длинный губной желобок. Короткие руки и ноги, легкая перепончатость между пальцами, скротальное «покрывало» над половым членом, маленький рост. Может быть умственное недоразвитие. Тип генетической трансмиссии: Х-примыкающий полудоминантный.
3. Синдром Апера (акроцефалосиндактилия), 1906. Характерен башенный череп с резким уплощением затылка и нависающими лобными отделами. Уродливое строение лицевой части черепа: лунообразное лицо, деформированные ушные раковины, экзофтальм, гипертелоризм, седловидное переносье. Краниостеноз, непостоянная среднефациальная гипоплазия, иногда — незаращение мягкого и твердого неба, недоразвитие верхней и прогнатизм нижней челюсти. Синдактилия на руках и ногах с дистальным слиянием мягких тканей и вовлечением костных структур, иногда один общий коготь для нескольких пальцев. Атрофия зрительных нервов. Расширение дистальных отделов пальцев рук и ног, аномалии строения внутренних органов. Нарушена глазодвигательная иннервация. Умственная отсталость варьирует от легкой дебильности до идиотии. Одновременно выявляются симптомы психоорганического синдрома (вспыльчивость, импульсивность, склонность к агрессии). Иногда интеллект не нарушен. Тип генетической трансмиссии аутосомно-доминантный.
4. Синдром Сотоса (церебральный гигантизм) (1964). Типично сочетание олигофрении и ожирения. Умственная отсталость нерезко выражена (более выражена в раннем возрасте). Пациенты могут быть возбуждены, агрессивны, злобны. В детском возрасте отмечаются чрезвычайно быстрый рост тела, большая голова, выступающий лоб, узкая нижняя челюсть. Большие руки и ноги, акромегалия, гипертелоризм, антимонголоидный разрез глаз, прогнатизм. Бывают долихоцефалия, гиперемия и одутловатость лица, макроглоссия, сколиоз. На Р-грамме — ускорение костного возраста. Повышена склонность к простудным болезням. Пациенты моторно неловки, неуклюжи, угловаты, дискоординированы. Рост тела не всегда бывает чрезмерным. Тип генетической трансмиссии неизвестен. В патогенезе важное значение придается поражению гипоталамуса.
5. Синдром Коккейна-Нейла (микроцефалический, кахектический тип нанизма). В течение первого года жизни дети развиваются обычно нормально, на втором-третьем году наступает регрессия и выявляются соответствующие симптомы. Основными из них являются микроцефалия, кахексия, отставание умственного развития, очень узкое лицо с близко посаженными глазами, энофтальм и тонкий клювовидный нос. Выявляются, кроме того, пигментное перерождение сетчатки, иногда — атрофия зрительного нерва и катаракта. Наблюдаются признаки прогерии («раннего старения»): раннее поседение, дряблость кожи, снижение слуха и зрения, нарушения светочувствительности. Обычными симптомами являются также недоразвитие мышц, подкожно-жирового слоя, ранняя эпифизарная оссификация, ведущая к срастанию эпифизов и тем самым к нарушениям подвижности в локтевом и коленном суставах. Вторичные половые признаки недоразвиты. Встречаются спленомегалия, удлиненные и увеличенные руки и ноги, гипотрихоз. Тип генетической трансмиссии, предположительно, аутосомно-рецессивный. Лечение симптоматическое.
6. Синдром Кохена. Типичны гипоплазия нижней челюсти с выдающимися резцами, узкие руки и ноги. Наблюдаются также мышечная гипотония и ожирение. Выражена умственная отсталость. Рост тела может быть как увеличен, так и уменьшен. Тип генетической трансмиссии, предположительно, аутосомно-рецессивный. Специфического лечения не существует.
7. Синдром Корнелия де Ланге, или амстердамская карликовость, описан в 1933 г. Карликовость (нанизм, микросомия) отмечается при росте до 130–140 см в зрелом возрасте. Пациентам с упомянутым синдромом свойственны синофриз (сросшиеся брови), микроцефалия с недоразвитием лобных и других отделов мозга, тонкая и повернутая книзу нижняя губа, длинный губной желобок, а также вывернутые вперед ноздри. Наблюдается масса прочих краниофациальных дисгенезий: длинные густые загнутые ресницы, короткий нос, сдавленная переносица, увеличенное расстояние между основанием носа и верхней губой.
Руки и ноги маленькие, неправильной формы, большой палец расположен проксимально, нередки синдактилии, нехватка пальцев. Очень часты пороки внутренних органов, особенно почек, у подавляющего большинства пациентов выявляется имбецильность или глубокая дебильность; в части случаев дело ограничивается пограничной умственной отсталостью. У четверти больных встречаются судорожные припадки. Есть сведения о том, что эти пациенты склонны к аутоагрессии, стереотипному манежному бегу, вращению вокруг оси тела, стереотипным движениям руками. О наличии психотических расстройств не сообщается. Тип генетической трансмиссии не установлен. У части пациентов выявлены хромосомные аберрации, в некоторых случаях прослеживается аутосомно-рецессивное наследование. Носители аномальных аллелей гена могут обнаруживать черты внешнего сходства с пациентами и признаки легкой умственной задержки.
8. Синдром Лежена, или «болезнь кошачьего крика». Типичны микроцефалия, круглое лицо, гипертелоризм, эпикантальные складки или скошенные глазные щели. Отмечаются короткие пястные или плюсневые кости, на руке — четыре пальца. В младенчестве дети издают крики, подобные кошачьим, из-за недоразвития голосовых щелей. Тело уменьшено в размерах, выражена умственная отсталость. Тип генетической трансмиссии не установлен. Специфического лечения и эффективной профилактики не существует.
9. Синдром Крузона (Круазо), или черепно-лицевой дизостоз, дискефалия, наследственная черепно-лицевая дисплазия, краниофациальный дизостоз. Описан L.E.O.Crouzon в 1912 г. Умственная отсталость разной степени сочетается с пороками развития костей (дизостеозом). Характерны деформация черепа, гипертелоризм, экзофтальм, неполный птоз (проптоз), дисплазии лица, в частности гипоплазия верхней челюсти. Наблюдаются выраженная и нарастающая гидроцефалия, застой и атрофия дисков зрительных нервов. Прогрессирует снижение зрения, наблюдается косоглазие, в патогенезе, считается, существенную роль играют нарушения кровообращения головы, возникающие на ранних этапах эмбрионального развития. Тип генетической трансмиссии аутосомно-доминантный, а также аутосомно-рецессивный. При лечении могут быть полезны консервативные и оперативные мероприятия, имеющие целью снижение интракраниальной гипертензии.
10. Синдром Дубовица. Дети очень маленького роста. Маленькое лицо, птоз, латеральное смещение нижнего внутреннего угла глаза. Широкая спинка носа. Редкие волосы. Микроцефалия. Наблюдается детская экзема. Умственная отсталость разной степени, иногда весьма незначительной. Тип генетической трансмиссии, предположительно, аутосомнорецессивный. Лечения не существует.
11. Синдром Гольденхара. Наблюдаются гипоплазия скуловой кости (молярная гипоплазия), макростомия (увеличенная ротовая щель), микрогнатия. Кроме того, описаны эпибульбарный дермоид или липодермоид, а также оттопыренные ушные раковины с периаурикулярными полипами. Выявляются позвоночные аномалии. Сведения об умственной отсталости пациентов отсутствуют. Тип генетической трансмиссии не установлен.
12. Синдром диспигментоза. Выявляется деформация ушных раковин, могут быть дефекты зубов и пятнистая плешивость. Главным внешним признаком является кожная пигментация «в крапинку», в виде паутины или в виде «цветков». Умственная отсталость варьирует в широких пределах, от значительной до близкой к норме. Рост тела не нарушен. Тип генетической трансмиссии, предположительно, доминантный Х-примыкающий. Предполагается, что эта патология для особей мужского пола летальна.
13. Синдром Лоренса-Муна-Бидля-Барде (1922), или синдром окулодиэнцефальный. Основные признаки: пигментный ретинит, адипозогенитальная дистрофия и умственная отсталость. Могут быть полидактилия, синдактилия, деформации черепа и скелета, атрезия заднего прохода. Наблюдаются, кроме того, ожирение, гипогенитализм и эпилептические припадки. Степень умственной отсталости варьирует в широких пределах: от значительной до пограничной или даже вплотную приближающейся к норме. Случаев высокого интеллекта не зафиксировано. Рост пациентов может быть увеличенным, уменьшенным, не отличающимся от нормального. Тип генетической трансмиссии аутосомно-рецессивный, носительство гена заметным образом себя не обнаруживает. Распознать болезнь при рождении ребенка можно по характерным дисгенезиям. Отчетливые признаки болезни формируются в младенческом возрасте, в немалой степени этому способствуют менингиты, энцефалиты, ЧМТ. Специфических методов лечения не существует, нет и надежных методов профилактики.
14. Линейный невус. Внешних признаков расстройства немного: это главным образом сальная родинка (невус) на лице и/или на шее. Могут быть эпилептические припадки. Всегда бывает умственная отсталость. Рост может быть как увеличенным, так и уменьшенным. Тип генетической трансмиссии не установлен.
15. Синдром Лоу (1952), или окулоцереброренальный синдром. Болеют только мальчики, заболевание передается только по материнской линии. К числу наиболее характерных признаков болезни относятся поражения глаз (двусторонняя глаукома, катаракта, гидрофтальм). Выраженная умственная отсталость обычно сочетается с нанизмом при пропорциональном сложении тела. Отмечаются крипторхизм, а также недостаточное окостенение скелета. Поражены почки. Дисфункция канальцев обнаруживается альбуминурией и повышенным выделением с мочой органических кислот (гипераминоацидурия). Типична мышечная гипотония. Рост пациентов может быть увеличенным. Выражена во всех случаях умственная отсталость. Патологоанатомически выявляются гипоплазия лобных долей, гидроцефалия, неполная дифференцировка коркового вещества почек. Патология обнаруживается сразу после рождения. Обычно дети погибают в возрасте до 10 лет от присоединения интеркуррентной инфекции (стафилококк) с септикопиемией или от недостаточности почек. Тип генетической трансмиссии Х-примыкающий рецессивный.
16. Синдром Мебиуса, или врожденная лицевая диплегия. Наблюдается паралич глаз, отчего лицо пациента кажется лишенным всякого выражения. Может быть косолапость. Отмечается синдактилия пальцев рук и/или ног. Умственная отсталость выражена не во всех случаях. Рост тела может быть как увеличенным, так и уменьшенным. Тип генетической трансмиссии не установлен.
17. Нейрофиброматоз Реклингаузена (1882). Важный признак болезни у детей — множественные пятна кофейного цвета (до нескольких сантиметров в диаметре), чаще на груди, спине, животе. Они могут быть уже при рождении, но чаще появляются до 10 лет, увеличиваясь в числе и размерах. Патогномонично высыпание мелких кофейных пятен под мышками. Бывают и другие изменения кожи: сосудистые пятна, очаги депигментации, гипертрихоз, очаговое поседение волос, мягкие и светлые опухоли, которые при надавливании проваливаются в кожу. Под кожей по ходу нервов образуются округлые, размером 1–2 см, не спаянные с кожей «плексиформные невриномы». Случается, что их бывает не более 1–2, но обычно намного больше. Невриномы в области черепных нервов нередко нарушают функцию последних (снижение зрения, слуха, боли и др.). Выявляются различные дисплазии: гипертелоризм, деформация черепа, крупная голова и грубое лицо с признаками акромегалоидности, крупные кисти и стопы, короткая шея, вдавленная грудина (куриная грудь). У мальчиков постарше отмечается евнухоидность (высокий таз, длинные ноги, гипогенитализм).
Часты другие пороки развития: вывих тазобедренного сустава, псевдоартрозы, пороки сердца, весьма нередки внутренние опухоли, которые позже подвергаются малигнизации. При локализации опухоли внутри черепа развивается соответствующая симптоматика: афазия, слепота, припадки, деменция, атаксия и др. У половины больных с периферическими опухолями наблюдаются умственная отсталость, чаще неглубокая, отклонения моторики и речи. Частой бывает гидроцефалия, иногда с выраженным беспокойством ребенка. Выраженный умственный дефект иногда сочетается с расторможенностью, резкими аффективными вспышками. У детей школьного возраста часто наблюдают вялость, астению, склонность к ипохондрии, колебания настроения, навязчивости, страхи, нарушения сна. Для периферической формы болезни усиление умственной отсталости нехарактерно. Тип генетической трансмиссии аутосомный доминантный с генами на хромосомах 17 и 22 (в последнем случае заболевание протекает тяжелее).
18. Синдром Улльриха-Нунан (синдром Нунан, синдром Бонневи-Улльриха). Описан в 1930 г. (Улльрих). По своим проявлениям сходен с синдромом Тернера: шейная крыловидная складка или короткая шея, низкий рост, гипертелоризм, эпикант, антимонголоидный разрез глаз, деформированные и низко расположенные уши, узкая верхняя и уменьшенная нижняя челюсти, гонадальный дисгенез, крипторхизм. Наблюдаются аномалии внутренних органов, характерен стеноз легочной артерии. Грудная клетка «образует полость», локти вывернуты наружу. Умственная отсталость чаще всего невысокая, редко бывает глубокой, встречаются и лица с высоким интеллектом. Тип генетической трансмиссии аутосомно-доминантный, связанный с 12-й хромосомой. В случаях высокого сходства с проявлениями синдрома Тернера требуется цитогенетическое исследование. Специфического лечения не существует.
19. Синдром Прадера-Вилли (1956). Типично сочетание олигофрении и церебрального ожирения. Обычно наблюдается выраженная умственная отсталость, иногда с аспонтанностью, на фоне которой эпизодически возникают вспышки агрессии. Обычны малый рост, маленькие руки и ноги, гипогенитализм. Мышечная гипотония, особенно в младенчестве, анорексия, сменяющаяся позднее булимией. Могут быть сердечные аномалии. Диспластические черты: долихоцефалия, деформированные и низко расположенные ушные раковины, мягкий ушной хрящ, миндалевидные глазные щели с их скошенностью по направлению вверх, вертикально, эпикант, гипертелоризм, страбизм, высокое небо, подковообразная форма рта с короткой верхней губой, неправильный рост зубов. У мальчиков — крипторхизм, у девочек — недоразвитие больших и малых половых губ. В пубертатном периоде нередко присоединяется диабет. Тип генетической трансмиссии не установлен. В патогенезе заболевания большое значение придают поражению гипоталамуса. Специфического лечения не существует.
20. Синдром Мартина-Белл (1943). Среди мальчиков с умственной отсталостью составляет 6–10%. Детям свойственна своеобразная манера речи: ускоренная по темпу и с выраженными персеверациями — это, как правило, быстрое повторение целых фраз или их окончаний. Иногда бывают заикание, легкая дизартрия. Умственная недостаточность варьирует от имбецильности до пограничной отсталости. Часто бывает синдром гиперактивности, несколько повышена аффективная возбудимость. У более сохранных пациентов находят боязливость, тормозимость. Многие дети эмоционально вполне адекватны, способны формировать привязанности. Приблизительно у трети пациентов выявляются шизофреноподобные симптомы: аутизм, стереотипные и вычурные движения, повороты вокруг оси своего тела.
Выявляются различные диспластические признаки: большая голова с высоким и широким лбом, большие оттопыренные уши, удлиненное лицо с увеличенным подбородком и несколько уплощенной средней частью. Нос часто бывает клювовидным, но с округлым кончиком и широким основанием. Кисти и стопы увеличены, дистальные фаланги пальцев расширены. Радужка нередко бывает симметрично светлой. Кожа гиперпластична, легко растягивается, повышена разгибаемость суставов. У детей постарше масса тела избыточна. У подростков и больных постарше находят макроорхизм с обычной эндокринной функцией. Встречаются и неврологические симптомы: мышечная гипотония, дискоординация движений, оживление сухожильных рефлексов, тики, атетоидные движения, у 8–10% пациентов — эпилептический синдром. Тип генетической трансмиссии рецессивный, связанный с ломкой (фрагильной) X хромосомой. Отмечают высокую пенетрантность аномального гена: у трети женщин — носительниц этого гена выявляется когнитивный дефицит. В нисходящих поколениях заболевание утяжеляется. Современные знания позволяют выявлять женщин-гетерозигот. Предполагают, что в патогенезе болезни играет роль дефицит фолиевой кислоты. Лечение ею смягчает шизофреноподобную симптоматику и гиперактивность, но на умственное развитие не влияет.
21. Синдром Робина (1929). Характерной является такая триада признаков: глоссоптоз в сочетании с другими аномалиями полости рта, что может повлечь тяжелые нарушения дыхания; микроцефалия; умственное недоразвитие. Могут быть волчья пасть, пороки сердца. Тип генетической трансмиссии аутосомно-рецессивный.
22. Синдром Рубелла. Наблюдаются катаракта, пигментация сетчатки, деформация глаза. Отмечаются, кроме того, сенсонейральная глухота, открытый артериальный проток. Умственная ретардация варьирует от выраженной до весьма умеренной. Тип генетической трансмиссии не установлен.
23. Синдром Рубинстайна-Тейби (1963). Умственная отсталость и задержка роста сочетаются с характерными особенностями строения лица и тела. В числе последних короткий и широкий первый палец на кисти и стопе, своеобразное лицо с длинным загнутым носом, антимонголоидный разрез глаз, гипертелоризм, недоразвитие верхней челюсти, низкий рост волос на лбу, иногда спускающийся углом к центру, брахицефалия. Бывают расширение концевых фаланг других пальцев, синдактилия и полидактилия стоп, косолапость, врожденный вывих бедра, повышенная разгибаемость суставов. Иммунодефицит. Масса тела снижается после рождения. Часты пороки внутренних органов. Весьма типичны нарушения глаз: катаракта, колобомы, аномалии рефракции, глаукома, атрофия зрительных нервов, косоглазие, заражение слезно-носового канала. У четверти больных бывают эпилептические припадки. Умственная ретардация обычно глубокая, но встречаются и пограничная отсталость, и даже варианты нормы. Некоторые пациенты проявляют агрессию, аутоагрессию, склонны к аффективным вспышкам. Тип генетической трансмиссии в некоторых случаях связан с микроделецией хромосомы 16. Специфического лечения не существует.
24. Умственная ретардация с врожденным гипертрихозом и речевым недоразвитием. Описана Г.С.Мариничевой с сотрудниками (1976). Умственная отсталость варьирует в пределах от идиотии, имбецильности до задержки в пограничной степени. Нарушения речи разнообразны, чаще это дизартрия. Нередко речевая активность снижена до моторной алалии, часто ослаблена фонация. Гипертрихоз более представлен на спине, разгибательных поверхностях конечностей, лице. На лице, кроме того, выявляются некоторые дисгенезии: широкий нос, антимонголоидный разрез глаз, изменения формы губ, недоразвитие челюстей, мелкие и редкие зубы. Радужка глаз имеет густой синий цвет. Фигура тела массивная, кисти рук крупные, с широкими концевыми фалангами. Наблюдаются мышечная гипотония, брадикинезия, атаксия. На высоте лихорадки могут быть эпилептические пароксизмы. Пациенты вялы, но ненадолго могут быть и достаточно активны. Генетическая трансмиссия не установлена, отмечают накопление семейных случаев. Отношение данной патологии к сходным другим остается неясным. Лечение симптоматическое (витамины, ноотропы, логопедические занятия).
25. Синдром Секкеля. Микроцефалия с гипоплазией лица и выступающим носом сочетается с патологиями костной системы, в частности со многими малыми сочленениями. Выраженная умственная задержка и маленький рост. Тип генетической трансмиссии аутосомный рецессивный.
26. Синдром Шегрена-Ларссона (1956). Иногда говорят о синдроме Рада. Сочетание олигофрении с врожденными ихтиозом, эритродермией и спастическими параличами. Наблюдаются эпилептические припадки. Выявляются также перерождение сетчатки, гипертелоризм, дисплазия зубов, возможны гипофизарные нарушения. Умственная отсталость выражена в разной степени, не прогрессирует. Тип генетической трансмиссии аутосомный рецессивный. Специфического лечения не существует.
27. Синдром Смита-Лемли-Опитца. Развернутые вперед ноздри и/или птоз век сопровождаются синдактилией 2-го и 3-го пальцев ноги, а также гипоспадией и крипторхизмом. Выражена умственная ретардация, рост уменьшен. Тип генетической трансмиссии аутосомный рецессивный.
28. Синдром Стерджа-Вебера-Краббе (1879). Наблюдается плоская гемангиома лица, чаще распространяющаяся в зоне иннервации тройничного нерва на одной половине лица с поражением сосудов глазного дна (ангиома, глаукома) на стороне ангиомы. Обнаруживается также гемангиома менингеальной оболочки, она может повлечь эпилептические припадки. Выявляются очаговые обызвествления в мозгу, иногда — асимметрия костей лица и черепа (атрофия костей на одной стороне). Выявляются различные изменения психики, симптомы когнитивного дефицита. Чаще встречается у детей. Тип генетической трансмиссии не установлен.
29. Синдром Тритчер-Коллинза, или мандибулофациальный дизостоз. Наблюдаются гипоплазия скуловых костей в нижней челюсти, скошенные вниз глазные щели, дефект нижнего века и оттопыренные ушные раковины. Может быть умственная ретардация. Тип генетической трансмиссии аутосомный доминантный.
30. Синдром Вильямса (синдром Вильямса-Бойрена, синдром «лицо эльфа», идиопатическая инфантильная гиперкальциемия). Описан в 1952 г. Характерным считается вид лица: полные отвислые щеки, плоское переносье с однотипной для всех больных закругленной формой носа, большой рот с полными губами, особенно нижней, сходящееся косоглазие, эпикант, низко посаженные уши, выступающий затылок. Верхние и нижние веки отечны, глаза голубые с искрящейся радужкой, склеры синеватого цвета.
Мышечная гипотония, опущенные плечи, впалая грудь, круглая спина, Х-образные ноги, плоскостопие. Часто бывают паховая и пупочная грыжи, иногда — врожденный вывих бедра. У старших детей длинные, редкие зубы. Часты врожденные пороки сердца, особенно надклапанный стеноз аорты, стеноз легочной артерии. Длина и масса тела уменьшены. В младенчестве может быть гиперкальциемия. Степень умственной ретардации — от имбецильности до пограничной умственной отсталости. Речь развита неплохо, дети словоохотливы, добродушны, склонны к подражанию и послушанию. Могут быть энурез, страхи, навязчивости, поведение обычно упорядочено. Некоторые пациенты способны к обучению во вспомогательной школе. Тип генетической трансмиссии связан с микроделецией в длинном плече хромосомы 7. Систематического лечения не существует.
31. Болезнь Гиппель-Линдау (1895–1926), ретино-церебеллярный ангиоматоз. Характеризуется множественными ангиобластомами, локализующимися преимущественно в сетчатке и мозжечке, нарушениями развития внутренних органов. Опухоли могут быть доброкачественными (кистомы поджелудочной железы, почек, печени), иногда обнаруживается гипернефрома. Когнитивный дефицит выражен в разной степени. Одновременно могут наблюдаться утомляемость, раздражительность, возбуждение, нарушения поведения, симптомы регрессии. В некоторых случаях возникают симптомы, свойственные опухолям лобной локализации. Тип генетической трансмиссии не установлен.
32. Болезнь Бурневиля (1880), болезнь Прингла-Бурневиля, бугорчатый туберозный склероз головного мозга, эпилойя. Одно из нередких менделирующих заболеваний детей с умственной отсталостью. Часто уже при рождении на коже детей обнаруживаются пятна депигментации овальной, круглой или листовидной формы. Число их может достигать десятков, размеры — до 1 см и более. К 4–5-му году появляются «сальные аденомы», плотные, размером с просяное зерно. Чаще они расположены на лице в виде бабочки или на подбородке. Гистологически такие опухоли включают гиперплазированные сосуды, разрастания фиброзной ткани, незрелые волосяные фолликулы. Реже бывают другие изменения кожи: участки «шагреневой» кожи в пояснично-сакральной области, фибромы вокруг ногтевых лож, очаги гиперпигментации.
На Р-грамме выявляются внутримозговые петрификаты, признаки гидроцефалии, очаги склероза в костях свода черепа, участки разрежения костной ткани, явления гемиатрофии мозга. Встречаются микроцефалия, катаракта, узелковые изменения конъюнктивы, пигментные ретинопатии. В неврологическом статусе выявляется легкая пирамидная недостаточность, реже — параличи и парезы. У детей постарше могут возникать опухоли, особенно часто рабдомиома сердца и опухоли почек.
Умственная ретардация обычно сочетается с эпилептическими припадками. При начале болезни в младенчестве когнитивный дефицит часто соответствует идиотии или глубокой имбецильности. Могут быть состояния психомоторного возбуждения, заторможенности с каталепсией, двигательные стереотипии. Припадки бывают тоническими, фокальными, пропульсивными, иногда возникают серийно.
С началом болезни после трех лет вначале появляются припадки. С их повторением и тем более учащением присоединяются и нарастают симптомы интеллектуального дефицита, психопатоподобного поведения, возникают психотические эпизоды. Тип генетической трансмиссии аутосомный доминантный. Аномальные аллели (их установлено две — в 24-й и в 13-й хромосомах) обладают очень варьирующейся экспрессивностью и очень высокой пенетрантностью. Специфического лечения не существует. Антиконвульсанты малоэффективны, иногда в состоянии эпилептического статуса дети погибают. Считается, что в 80% случаев заболевание связано с мутациями родительских гамет.
33. Синдром Ваарденбурга. Наблюдается латеральное смещение внутреннего угла глаза и впадины. Типичен частичный альбинизм в виде белой пряди волос. Отмечается гетерохромия радужной оболочки, а также витилиго (кожный отрубевидный лишай), может быть глухота. Сведения об умственной отсталости лишены ясности. Тип генетической трансмиссии не установлен.
34. Цереброгепаторенальный синдром Зельвегера. Наблюдаются плоское лицо, высокий лоб, мышечная гипотония. Выявляется гепатомегалия. Рост уменьшен, интеллект не развивается. Дети погибают в раннем младенчестве. Тип генетической трансмиссии аутосомный рецессивный.
35. Синдром трисомии-Х (Джекобс, 1959). У умственно отсталых девочек и женщин встречается с частотой 0,59%. У части лиц с трисомией-X вообще не бывает отклонений в физическом и психическом развитии. У 75% таких людей выявляется неглубокая умственная отсталость. Часто пациенты заболевают шизофренией. У многих пациентов наблюдают задержку физического развития (реже больные имеют высокий рост), а также негрубые даспластические признаки: эпикант, высокое твердое небо, клинодактилия мизинцев. Некоторые пациенты бесплодны из-за недоразвития фолликулов. Диагноз ставится только при цитогенетическом исследовании (обнаруживается дополнительный половой хроматин). Описано немало случаев полисомии-X: тетрасомия (ХХХХ) и пентасомия (ХХХХХ). Степень психического недоразвития выражена при этом грубее и коррелирует с числом дополнительных X-хромосом.
36. Синдром XYY (кариотип 47, XYY). Впервые выявлен в 1960 г. у высокорослых преступников (рост 186 см и выше), однако встречается и у мужчин среднего роста. Наличие добавочной Y-хромосомы иногда ничем себя не обнаруживает. В раннем возрасте пациенты мало пользуются речью, замкнуты, закрыты, не склонны дружить и привязываться, кому-либо симпатизировать. В школьные годы выделяются неустойчивостью внимания, неусидчивостью, неспособностью к длительному умственному напряжению, устойчивым интересам и увлечениям, а также целенаправленной трудовой деятельности.
Отмечаются беспричинные колебания настроения, взрывчатость, импульсивность, агрессивность по малейшему поводу. В то же время пациенты зависимы, внушаемы, склонны подражать делинквентному и асоциальному поведению сверстников. Нравственное развитие часто ограничивается готовностью воспринимать только поощрения и наказания. Совершаются побеги из школы, дома, подростки рано приобщаются к антисоциальным группам, употреблению алкоголя, наркотиков, рано вступают в половые связи. Школьная дезадаптация прерывается отчислением за неуспеваемость, овладеть какими-либо серьезными профессиями многие пациенты оказываются не в состоянии. Неспособны они и к созданию благополучной семьи. У большинства пациентов выявляется дебильность. У части пациентов обнаруживаются диспластические признаки: евнухоидное сложение, неправильное строение зубов, увеличение нижней челюсти, аномальный прикус, девиация коленных и локтевых суставов, радиоульнарный синостоз, расщепление позвоночника. Иногда отмечают повышение уровня андрогенов и лютеинизирующего гормона. Половая функция не нарушена, возможны сексуальные девиации. Диагноз выставляется при цитогенетическом исследовании (в буккальных мазках обнаруживается Y-хроматин), а при изучении кариотипа — дополнительная Y-хромосома. Специфического лечения и эффективной профилактики не существует. Основное значение имеет психокоррекционная работа, рациональная психотерапия.
37. Синдром трисомии-18 Эдвардса. Наблюдаются микростомия, короткие глазные щели, оттопыренные ушные раковины, долихоцефалия. Руки сжаты, второй палец расположен выше третьего. Низкие дужки на кончиках пальцев, короткая грудная клетка. Крипторхизм, врожденные пороки сердца. Рост уменьшен. Выраженная умственная ретардация.
38. Синдром трисомии-13 Патау. Выявляются дефекты глаз, носа, губ, ушей; лоб голопрозенцефального типа. Полидактилия, узкие выгнутые ногтевые ложа у пальцев. Дефекты кожи на задней части скальпа. Рост уменьшен. Выражена умственная задержка.
Синдромы Шерешевского-Тернера, Клайнфельтера описаны ранее (см. Эндокринные заболевания). Известно большое число генетически детерминированных метаболических заболеваний (около 800), обычно сопровождающихся нарушениями психического и физического развития, а также часто наследуемыми, особенно при рецессивной передаче аномального гена, контролирующего синтез того или иного вещества. Сведения о них приведем, в основном в виде коротких справок.