Лизировать бактерии что это
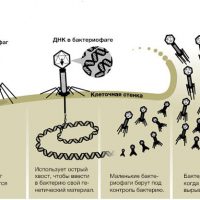
Как работают бактериофаги
Как работают бактериофаги
о ткрытие пенициллина – первого антибиотика природного происхождения, воспринималось поначалу как шанс раз и навсегда победить инфекционные заболевания, уносившие миллионы жизней. Однако во второй половине прошлого века первоначальная эйфория пошла на убыль: выяснилось, что бактерии благодаря мутациям могут приобретать устойчивость к любому антибиотику и даже обмениваться между собой этими генами. Так началась «гонка вооружений» человека и бактерий.
Между препаратами бактериофагов и химическими антибиотиками существует принципиальное различие: антибиотик, в отличие от фагового препарата, убивает всё на своем пути, включая содружество полезных микроскопических обитателей организма.
Cовместная эволюция бактерий и фагов за последние 3 миллиарда лет привела к тому, что практически для любой болезнетворной бактерии имеется соответствующий вирус-«убийца».
В отличие от обычных антибиотиков, бактериофаги модифицируют свои генетические программы сами, что снимает проблему устойчивости. Результат – высокая избирательность: конкретный бактериофаг обычно эффективен в отношении лишь одного определенного бактериального вида или даже штамма бактерий.
Действие бактериофагов
Очень важным является то, что бактериофаги не трогают не «свои» бактерии, поэтому не вызывают гибель «хорошей» микрофлоры и, конечно, абсолютно безопасны для клеток высших организмов, включая человека.
При фаготерапии отсутствуют побочные эффекты, такие как аллергия, дисбактериоз, вторичные инфекции (например, грибковые), что нередко наблюдается при приеме антибиотиков. Бактериофаги могут применяться в комбинированной терапии с любыми лекарственными препаратами, включая антибиотики.
Препараты бактериофагов представляют собой раствор, используют их либо местно (например, на кожу или слизистые), либо принимают внутрь. В организме бактериофаги концентрируются в местах наибольшего поражения и размножаются до тех пор, пока находят бактерии-«мишени». После того, как бактерии-«мишени» закончились, фаги выводятся из организма.
Главная цель фаготерапии – остановить и повернуть вспять инфекционный процесс, чтобы дать иммунной системе организма возможность справиться с болезнью.
С помощью бактериофагов лечат

Инфекции мочеполовой системы

Инфекции органов дыхания
Инфекции желудочно-кишечного тракта

Ожоговые и раневые инфекции

Трофические язвы

Остеомиелит

Гнойно-воспалительные заболевания кожи и слизистых

Внутрибольничные инфекции
В идеальном случае перед началом лечения у конкретного больного следует выделить болезнетворную бактерию в культуру и подобрать бактериофаг из «коллекции» уже известных бактериальных вирусов.
Что такое лизаты?
Лизаты запускают иммунные реакции для обеспечения защиты от реальных патогенов.
Любая бактериальная клетка имеет определенную структуру, заключенную в клеточную оболочку. Химическое или механическое разрушение клеточной оболочки вызывает гибель микроорганизма. Сам процесс разрушения клеточной оболочки называется лизисом. Лизаты – это продукт лизиса бактериальных клеток.
Применение бактериальных лизатов для профилактики острых респираторных заболеваний по механизму действия схоже с действием вакцин. Попадая в организм человека, они воспринимаются как чужеродные агенты и провоцируют выработку как специфических, так и неспецифических факторов защиты. Препараты на основе бактериальных лизатов могут быть местными и системными. Местные лизаты применяют в ротовой полости и верхних дыхательных путях. Целью местного применения лизатов является активация иммунного ответа непосредственно в очаге инфекции.
Бактериальные лизаты для местного применения подходят для лечения детей. Важно, что эти препараты восстанавливают баланс слизистой и ее микрофлоры, практически не вызывают побочных реакций, хорошо сочетаются с другими лекарствами: жаропонижающими, сосудосуживающими, антибиотиками и не вмешиваются в работу общей иммунной системы. При лечении неосложненных бактериальных инфекций лизаты помогают избежать или сократить применения антибиотиков. Местные препараты на основе лизатов бактерий применяются на любой стадии болезни 3 :
Лизаты не могут вызывать воспалительную реакцию, т.к. не являются живыми микроорганизмами, однако распознаются вполне однозначно рецепторами иммунных клеток как угроза развития заболевания, после чего и активируются защитные реакции.
Больше о лизатах бактерий можно узнать из нашего мультика «Лизаты бактерий».
Бактериальные лизаты. Новые препараты
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Препараты, содержащие лизаты бактерий, привлекают интерес многих специалистов, их часто назначают для профилактики и лечения инфекций респираторного тракта; первые препараты появились в 70-х гг. XX в. Длительное изучение свойств и механизма действия подтверждает их иммунотропный эффект и указывает на отсутствие формирования стойкого протективного иммунитета, поэтому более правильно называть эти лекарственные средства бактериальными иммуномодуляторами.
Клинический эффект бактериальных иммуномодуляторов направлен на снижение числа и тяжести обострений респираторных инфекций. Механизм их действия связан, с одной стороны, с выработкой специфического IgA и фиксацией его на слизистых, а с другой стороны, – с активацией иммунной системы (Т-, В-клетки, макрофаги, дендритные клетки).
С другой стороны, активация макрофагального звена, цитотоксических Т-лимфоцитов приводит к уничтожению инфицированных клеток и инфекционных агентов. Специфические и неспецифические механизмы действия бактериальных иммуномодуляторов определяют их эффект не только против бактерий, лизаты которых входят в состав препаратов, но и против других возбудителей респираторных инфекций, что можно проследить по частоте ОРВИ в группе часто болеющих детей (ЧБД) [1, 2].
Экспериментальные исследования возможности пероральной иммунизации мышей BALB/c убитыми бактериями Klebsiella pneumonia демонстрируют увеличение в слизистых респираторного тракта клеток, содержащих в цитоплазме специфический IgA, в сыворотке – титра специфических IgA-антител, но уровень специфического IgG и IgM не изменялся [3, 4]. При этом иммунизированные мыши выжили, а неиммунизированные погибли от пневмонии.
После культивирования in vitro бактериальных штаммов выделяют антигены либо с помощью механического лизиса, либо химического лизиса с последующей лиофилизацией и смешиванием в определенных пропорциях. Механический лизис осуществляется путем увеличения давления на стенку инактивированной бактерии, что сохраняет крупнодисперсные антигены, в то время как химический лизис происходит с применением химической щелочи для воздействия на инактивированные бактерии, что может денатурировать белки и, следовательно, антигены. Препарат, полученный методом механического лизиса, обладает более сильной иммуногенностью.
Взаимодействие бактериальных антигенов с TLR-рецепторами на поверхности дендритных клеток приводит к созреванию, активации дендритных клеток и их миграции в лимфатические узлы. Дендритные клетки презентируют антигены Т- и В-клеткам, что сопровождается синтезом цитокинов, дифференцировкой Т-хелперов. В дальнейшем происходит пролиферация В-клеток в плазматические клетки, синтезирующие специфические иммуноглобулины, особенно IgA и s-IgA, возвращающиеся и защищающие слизистые. Фагоциты и ЕК–клетки уничтожают патогены [10].
Образовавшиеся антитела обеспечивают процесс опсонизации поступающих в организм или имеющихся в нем патогенных микроорганизмов, что делает возможным поглощение и уничтожение патогенных микроорганизмов фагоцитами. Данный механизм действия позволяет снизить частоту, продолжительность и тяжесть инфекционных заболеваний дыхательной системы. Опсонизация связана с распознаванием специфических мембранных антител, покрывающих патоген. Фагоциты имеют специфические рецепторы для IgG- и IgA- антител, что позволяет фагоцитировать патогены, покрытые антителами, и уничтожать их с помощью ферментов фагосом. Специфические IgM-антитела, синтезируемые на раннем этапе иммунного ответа, в комплексе с патогеном активируют компоненты комплемента С3b и C4b, усиливающие опсонизацию. Фагоциты имеют рецепторы для этих компонентов комплемента, кроме того, компонент С5 способен активировать и усиливать фагоцитоз, приводящий к уничтожению патогена. Исмиген относится к механическим лизатам, сохранение структуры антигенов бактериальной стенки повышает их иммуногенность, синтез s-IgA и обеспечивает более полноценную опсонизацию. S. аureus инкубировали со слюной пациентов, получавших исмиген, затем несколько минут с гранулоцитами, что приводило к фагоцитозу и уничтожению микроорганизма. Гранулоциты лизировали, а оставшиеся живые микробы культивировали. Количество колоний стафилококка после инкубации со слюной получавшего исмиген пациента было ниже по сравнению с контролем [5].
Исмиген – первый официнальный механический бактериальный лизат, рекомендован к применению для лечения инфекций верхних и нижних дыхательных путей и профилактики рецидивов. В состав 1 таблетки входят лиофилизированные бактериальные лизаты – 50 мг, включая: лизаты бактерий Staphylococcus aureus, Streptococcus pyogenes, Streptococcus viridans, Streptococcus pneumoniae (типов – TY1/EQ11, TY2/EQ22, TY3/EQ14, TY5/EQ15, TY8/EQ23, TY47/EQ24), Klebsiella pneumoniae, Klebsiella ozaenae, Haemophilus influenzae B, Neisseria catarrhalis – 7,0 мг; вспомогательное вещество: глицин – 43 мг.
Перечисленные возбудители наиболее часто высевают при респираторных инфекциях. В состав исмигена входят 6 наиболее патогенных типов пневмококков. Природным резервуаром S. pneumoniae является носоглотка человека, возбудитель передается воздушно-капельным путем. Каждый ребенок инфицирован одним или несколькими штаммами S. pneumoniae и может быть переносчиком инфекции, особенно в первые годы жизни, в промышленно развитых странах – в возрасте 6 мес. Чаще всего инфицирование не приводит к развитию клинических проявлений, а проходит бессимптомно. Клинические проявления возникают при распространении инфекции из носоглотки в другие органы. Большинство инфекционных заболеваний возникают не после длительного носительства, а в результате инфицирования новыми серотипами, чувствительность организма зависит от состояния иммунной системы и вирулентности штамма возбудителя. Высокий уровень пневмококковых инфекций наблюдается у детей и пожилых людей, относящихся к группе риска по развитию иммунодефицита.
Большинство штаммов H.influenzae являются условно-патогенными микроорганизмами. У новорожденных и маленьких детей H.influenzae типа В (Hib-инфекция) вызывает бактериемию, пневмонию и острый бактериальный менингит. В ряде случаев развивается воспаление подкожной клетчатки, остеомиелит, инфекционный артрит.
Moraxella catarrhalis или Neisseria catarrhalis – грамотрицательная бактерия, вызывает инфекционные заболевания респираторного тракта, среднего уха, глаз, центральной нервной системы и суставов. M.сatarrhalis относится к условно-патогенным микроорганизмам, представляет угрозу для человека и персистирует в респираторном тракте. M.сatarrhalis в 15–20% случаев вызывает острый средний отит у детей.
Исмиген активирует фагоцитоз, повышает уровень лизоцима в слюне, количество иммунокомпетентных клеток, функциональную активность макрофагов (в т. ч. альвеолярных), полиморфноядерных лейкоцитов. Исмиген активирует перекисное окисление липидов, повышает экспрессию молекул адгезии на моноцитах и гранулоцитах (LEA-1, МАС-1, р-150, ICAМ-1), активирует CD4+-, CD8+-клетки, повышает экспрессию рецепторов для ИЛ-2, усиливает кооперацию Т-лимфоцитов и антигенпрезентирующих клеток и уничтожение инфекционных агентов. Исмиген повышает синтез простагландина Е2 клетками макрофагально-фагоцитарного звена, активирует ЕК-клетки, синтез противовоспалительных цитокинов ИЛ-1, ИЛ-2, ИЛ-6, ИЛ-8, ИФН-γ, ФНО-α; снижает синтез ИЛ-4, ИЛ-12; повышает уровень s-IgA в слюне, сывороточных IgA, IgG, IgM; снижает уровень сывороточного IgE [5–9].
В двойном слепом плацебо-контролируемом исследовании Cazzola и соавт. (2006) 178 пациентов с ХОБЛ средней и тяжелой степени тяжести были рандомизированно разделены на 2 группы (1-я группа получала исмиген 10 дней в месяц на протяжении 3 мес.; 2-я группа – плацебо). После окончания исследования пациентов наблюдали еще 9 мес. В исследование не были включены больные, принимавшие кортикостероиды, азатиоприн и другие иммунодепрессанты в течение 6 мес. или получавшие антибиотики за месяц до испытания. 11 человек, получавших плацебо, и 14 человек, принимавших исмиген, не закончили исследование из-за несоблюдения режима. Прием исмигена сопровождался снижением частоты обострений (215 случаев; 2,3 случая на пациента за 1 год) по сравнению с плацебо (248 случаев; 2,9 случая на пациента за 1 год); длительности госпитализации – 275 дней, плацебо – 590 дней; продолжительности обострения – 10,6 дней, плацебо – 15,8 дней; потребности в назначении антибиотиков – на 590 доз меньше по сравнению с плацебо (разница статистически достоверна). Слизисто-гнойную мокроту среди получавших исмиген регистрировали у 23 (10,6%) больных, среди получавших плацебо – у 51 (20,5%) пациента. Влажные сухие хрипы выслушивались у 11 (5,1%) и 18 (7,2%) больных соответственно. При одном и том же режиме приема антибиотиков полная ремиссия наблюдалась у 89,3% больных ХОБЛ (8,7 дней приема), получавших исмиген, и у 81,8% (12,8 дней приема) больных контрольной группы. Таким образом, продолжительность обострения снизилась на 34%, а общее число дней госпитализации – на 50%, что позволило не только улучшить качество жизни больных, но и получить хороший фармакоэкономический эффект. Никто из больных не прервал участие в программе из-за побочных явлений. За 1 год наблюдения 7 больных ХОБЛ умерли, 5 из них получали плацебо, 2 человека – исмиген. Частые обострения при ХОБЛ снижают функцию легких и способствуют развитию осложнений (легочно-сердечная недостаточность и др.). Наиболее выраженное снижение частоты эпизодов обострений наблюдали у пациентов с ХОБЛ тяжелой степени в сочетании с легочным сердцем (исмиген – 57 эпизодов, плацебо – 80 эпизодов за год наблюдения). Эффективность исмигена может быть объяснена сохранением естественной структуры бактериальных антигенов, что повышает их иммуногенность [6]. Ранее были получены результаты по снижению обострений ХОБЛ при назначении химического лизата бронхо-ваксома [19].
После курса лечения антибиотиками больных ХОБЛ при последующем обострении высевались те же штаммы микроорганизмов, что и до этого. Полученные результаты могут быть связаны с недостаточным проникновением антибиотиков в слизисто-гнойную мокроту. Если концентрация антибиотиков высокая, может наблюдаться снижение активности ферментов (эластаза, металлопротеиназа), что позволяет выживать небольшим количествам микроорганизмов и способствует их дальнейшему распространению [20]. Бактериальные лизаты усиливают клиренс бактерий, повышают синтез иммуноглобулинов местно и их уровень в крови, что повышает эффективность лечения. Клинический эффект исмигена сохраняется до 6 мес. [6], эти данные совпадают с нашими результатами, полученными в отношении бронхо-мунала [1].
A. Macchi, L.D. Vecchia (2005) провели открытое рандомизированное контролируемое исследование с участием 114 пациентов. Исмиген назначали для лечения инфекций верхних дыхательных путей и сравнивали с химическими лизатами и группой контроля. Оценивали продолжительность и степень тяжести заболевания. Пациенты были разделены на 3 группы по 38 больных, получали стандартное лечение: 1-я группа получала дополнительно исмиген, 2-я группа – дополнительно химический лизат, 3-я – была контрольной (стандартное лечение). В течение 3 мес. лечения и последующего наблюдения у пациентов, принимавших исмиген, отмечено снижение продолжительности инфекций верхних дыхательных путей (разница статистически достоверна) по сравнению с контрольной группой и группой, получавшей химический лизат. Исмиген оказался почти в 2 раза более эффективным. Отмечено снижение пропусков на работе в группе, принимавшей исмиген, во время лечения – на 93% и во время последующего наблюдения – на 87% по сравнению с контрольной группой. Исмиген был в 10 раз эффективнее химического лизата [7].
R. Cogo и соавт. (2003) в открытом наблюдательном исследовании изучали эффективность исмигена у больных (57 человек старше 75 лет) хроническим бронхитом. Больные наблюдались 2 года, первый год – без назначения исмигена, второй год – получали исмиген. Число случаев респираторных инфекций за второй год наблюдения снизилось до 34 эпизодов по сравнению с 85 эпизодами за первый год наблюдения (разница статистически достоверна) [8].
47 монахинь в возрасте 25–80 лет во время проведения исследования были разделены на 2 группы (24 и 23 пациента): 1-я группа получала исмиген по схеме, 2–я – плацебо по аналогичной схеме (10 дней в месяц 3 мес.). У 60% монахинь диагностирован хронический фарингит, у 30% – хронический отит среднего уха, у 20% – хронический фаринготонзиллит, у 5% – ринит, за предшествующие 6 мес. было зарегистрировано не менее 3 эпизодов ОРЗ, в 2 случаях при этом температура была выше 38оС. У 79% монахинь, получавших исмиген, отмечали улучшение. После окончания приема исмигена монахини наблюдались еще 3 мес. (общий срок наблюдения – 6 мес.). Каждая пациентка вела дневник, где отмечала наличие и длительность симптомов (заложенность носа, ринорея, кашель, температура, ОРЗ). На начало исследования группы были сходны по полу, возрасту, выраженности клинических симптомов и иммунологическим показателям. На 35% повысился уровень сывороточного IgG, на 88% – IgM, на 80% – IgA, на 110% – уровень IgA в слюне. Разница была статистически значима по сравнению с группой, получавшей плацебо. За 3 мес. приема исмигена количество эпизодов ОРЗ было 7 (средняя продолжительность случая – 4,22±1,1 дня), среди получавших плацебо – 31 (средняя продолжительность случая – 5,56±1,9 дня); через 6 мес. – 3 и 16 эпизодов в группах (средняя продолжительность случая – 4,0±1,3 и 5,6±2,4 дня соответственно), разница достоверна. Переносимость препарата была хорошей, побочных эффектов не отмечено [9].
По данным J.P. Bouvet, s-IgA относится к поливалентным антителам и, находясь в составе секретов на слизистых, способствует «иммунной элиминации» патогенов, препятствуя проникновению через слизистые, и усиливает выделение патогенов из клеток стромы и эпителиальных клеток [16].
Известно, что инфекции верхних дыхательных путей наиболее часто развиваются у детей и пожилых, характеризуются высокой стоимостью медицинского обслуживания [11, 12]. Частое бесконтрольное назначение антибиотиков приводит к развитию резистентности и их неэффективности [15]. Синтез s-IgA снижен у детей и пожилых людей, что способствует повышению частоты респираторных инфекций верхних дыхательных путей [17].
Наши исследования показывают, что ЧБД с хроническими заболеваниями носо- и ротоглотки характеризуются запаздыванием развития иммунной системы и изменениями иммунного статуса. Для пожилых людей старше 60 лет характерно развитие физиологического иммунодефицита.
Термин «часто болеющие дети» (ЧБД) введен в литературу В.Ю. Альбицким, А.А. Барановым (1986).
Часто болеющие дети [13]:
дети до 1-го года – 4 и более эпизодов ОРЗ в год;
дети до 3-х лет – 6 и более эпизодов ОРЗ в год;
дети 4–5 лет – 5 и более эпизодов ОРЗ в год;
дети старше 5 лет – 4 и более эпизодов ОРЗ в год.
Нами среди ЧБД выделена группа часто болеющих детей с хроническими заболеваниями (ЧБД-ХЗ) [14].
Часто болеющие дети с хроническими заболеваниями:
ЧБД с хроническими заболеваниями рото- и носоглотки;
ЧБД с хроническими заболеваниями верхних дыхательных путей;
ЧБД с хроническими заболеваниями нижних дыхательных путей.
Обследовано и отобрано 60 ЧБД, согласно классификации В.Ю.Альбицкого, А.А. Баранова (1986), на основании частоты ОРЗ [13] и 120 ЧБД-ХЗ с частотой ОРЗ 6 и более раз в год и хроническими заболеваниями носо- и ротоглотки. Было проведено сравнение персистенции флоры у ЧБД и ЧБД-ХЗ. В мазках из зева монокультура выделена у 40% ЧБД-ХЗ, 2 и более возбудителя – у 46,6%, Candida albicans – у 28,3%, сочетанная бактериальная и грибковая флора – у 25% детей. Количество возбудителей колебалось от 105хКОЕ до 108хКОЕ/мл. С уменьшением числа эпизодов ОРЗ уменьшаются частота и спектр высеваемых микроорганизмов. Сравнение частоты высеваемости Staphylococcus haemolyticus и aureus, Streptococcus haemolyticus-β, Neisseria perflava в группах статистически достоверно (χ2>3,8; p 3,8; p
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Бактериофаги – альтернатива антибиотикам или помощь им?
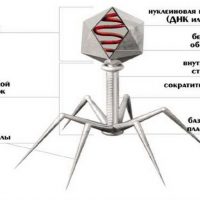
В 1896 г. британский химик Э. Ханкин, изучая антибактериальное действие вод индийской реки Ганг и в 1898 году российский ученый Н. Ф. Гамалея впервые наблюдали и описали уничтожение бактерий другими «агентами», а в 1917 году ученым Ф.Д. Эрелем из института Пастера в Париже были открыты микроорганизмы, которые питаются бактериями. Именно он предложил назвать их бактериофагами – пожирателями бактерий. Бактериофаги являются абсолютными внутриклеточными паразитами бактерий разного вида.
Бактериофаги еще в прошлом столетии доказали свою эффективность и безопасность. Почему же бактериофаги до сих пор не стали основными средствами борьбы с инфекцией? Это объясняется несколькими причинами. Главная — открытие новой группы препаратов – антибиотиков, надолго оттеснившее интерес к бактериофагам. Плюс:
Что такое бактериофаги
В 1939 году А. Флемингом был открыт антибиотик, и началась эра антибиотиков в лечении бактериальных инфекций. Появилось большое количество антибиотиков 1, 2, 3, 4 поколений, причем антибиотики последнего поколения, которыми пользуются и сейчас, появились еще в 70-е годы прошлого столетия. На Западе и Америке отказались от бактериофагов и активно начали применять антибиотики.
Но А. Флеминг предупреждал о некоторых обязательных моментах применения антибиотиков:
Несоблюдение хотя бы части этих требований могло привести и, как оказалось, приводит к кризису антибиотиковой эры. Бактерии перестают реагировать на препараты. Пока ещё действуют антибиотики последнего поколения, решая труднейшие клинические проблемы, но рассчитывать на появление новых антибиотиков не приходится.
Россия на сегодняшний день оказалась самой развитой страной в области микробиологии изучения бактериофагов. Бактериофаги – это естественные антагонисты бактерий.
Каков механизм действия бактериофагов
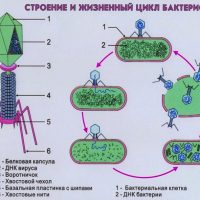
В организме человека бактериофаги попадают в очаг инфекции, там размножаются до тех пор, пока есть «свои» бактерии, и затем выводятся естественным путем.
Сегодня многие заболевания вызываются стафилококками, стрептококками, клебсиеллами и другими бактериями, и успешно могут лечиться бактериофагами. Это естественная альтернатива антибиотикам, возврат к природе.
Какие преимущества имеют бактериофаги в лечении бактериальных инфекций
Бактериофаги много тысяч лет делали свое дело, не давая бактериям уничтожить все живое на земле.
Бактериофаги могут применяться и у беременных, и у детей, во всех возрастных группах людей. Противопоказаний к их применению нет.
Фаги совместимы с различными лекарствами, в том числе с антибиотиками, причем они уменьшают непереносимость (резистентность) бактерий к антибиотикам.
Курс лечения бактериофагами более короткий (7-14 дней). Фаги практически не дают побочных явлений. Они определяются бактериальной зараженностью и распадом бактерий с выделением эндотоксина, но они значительно меньше, чем при приеме антибиотиков, эти явления легко снимаются приёмом энтеросорбентов. Бактериофаги можно применять при аллергических реакциях на антибиотики.
Бактериофаги, благодаря своей специфичности воздействия на бактерии, не убивают хорошие бактерии и не изменяют нормальную микрофлору кишечника. Они, в отличие от антибиотиков, не нарушают микробиом человека.
Какие виды бактериофагов известны
Известно, что бактериофаги действуют на один штамм бактерий, поэтому производятся препараты бактериофагов, действующих против разных штаммов одного возбудителя:
Особенность бактериофагов – узкая специфичность, в следствие чего они могут применяться против определенных штаммов бактерий, поэтому необходимо иметь большую коллекцию бактериофагов, из которой можно выбрать подходящий препарат или фаговый коктейль для конкретного пациента. Коллекция бактериофагов составляет более 200 препаратов.
Производителем бактериофагов в России является научно-производственное объединение Микроген — мировой лидер изучения бактериофагов.
При каких заболеваниях применяются бактериофаги
Бактериофаги применяются при:
Инфекции желудочно-кишечного тракта, вызванные сальмонеллой, золотистым стафилококком, протеем, и др. и сопровождающиеся диареей (поносами), успешно лечатся бактериофагами.
Применяться бактериофаги при острых кишечных инфекциях могут:
Используются бактериофаги в дерматологии, в детской практике, хирургии. С профилактической целью — в детских садах и школах для предотвращения эпидемий, например, дизентерии. Бактериофаги уже более 100 лет на службе человека. Может быть, как раз сейчас начинается эпоха бактериофагов. В новосибирском научном центре разрабатываются технологии персонализированного лечения. Медицинские центры Франции, Бельгии, Швейцарии проводят клинические исследования коктейлей бактериофагов.
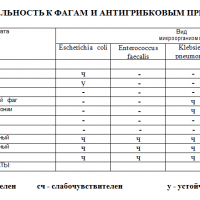
| Участок заражения | Обследование |
| желудочно-кишечный тракт | анализ на микробиом толстой кишки (на дисбактериоз) |
| носоглотка | мазок на микрофлору |
| урологические заболевания | посев мочи, посев секрета простаты |
| гинекологические заболевания | мазки |
| раневые поверхности и язвы, в том числе при диабетической стопе | посев |
В настоящее время при выявлении бактериального возбудителя болезни есть возможность определить его чувствительность к бактериофагу. Перед началом лечения необходимо пройти это обследование.
Как принимаются бактериофаги
Бактериофаги хранятся в холодильнике при температуре 2-8 градусов.
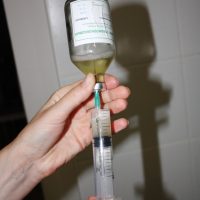
Бактериофаги — это крупные частицы. Они трудно проникают в ткани органов, поэтому лучше вводить их при лечении прямо к месту локализации инфекции. Это могут быть ингаляции при легочной патологии, промывания при лор-заболеваниях, аппликации при трофических язвах, ожогах, ранах. При инфекциях мочевыводящих путей для достижения успеха препараты бактериофагов вводятся в полость мочевого пузыря (хронический цистит).
Для внутреннего употребления есть бактериофаги во флаконах по 20 мл, 4 флакона в упаковке. Перед употреблением флакон следует подержать в руке, согреть, перелить в чистую посуду и принять внутрь. Принимать 2 раза в день натощак и после ужина, курс лечения 6 дней.
В настоящее время проводят лечение бактериофагами диабетической стопы. Из больных тканей берут мазок для выявления конкретных патогенных бактерий. Затем из коллекции бактериофагов подбирают те, которые способны ликвидировать именно эти бактерии. Бактериофаг наносят на стерильную салфетку, прикладывают к ране. Лечение около недели.
Бактериофаги применяются в медицине местно или внутрь. Еще в 30-ые годы прошлого столетия бактериофаги доказали свою безопасность и высокую эффективность в клинических условиях. Но покупать бактериофаги и лечиться самостоятельно не стоит.
Заключение
Не всегда бактериофаги могут заменить антибиотики. Так, если имеет место острая ситуация, когда заподозрена бактериальная инфекция, но нет времени определить бактериальный фон болезни, чтобы подобрать препарат бактериофаг, то применяется лечение антибиотиками. При хронических инфекционных болезнях, когда установлена нечувствительность бактерий к антибиотикам и бактериальный фон заболевания, предпочтение следует отдать бактериофагам.
Хотя бактериофаги, возможно, не смогут полностью заменить антибиотики, но вместе они могут бороться со многими серьезными болезнями в клинической практике.