Луковица 12 перстной кишки объемная что это значит
Хронический дуоденит
В зависимости от распространенности воспалительных изменений в кишке выделяют ограниченный дуоденит — проксимальный (бульбит) и дистальный, а также тотальный дуоденит.
Наиболее часто хронический дуоденит локализуется в начальной части двенадцатиперстной кишки и обозначается термином «бульбит». Бульбит является проявлением язвенной болезни и возникает при поступлении большого количества кислого желудочного содержимого в двенадцатиперстную кишку. Бульбит имеет те же клинические проявления, что и язвенная болезнь — боли в эпигастральной области через 1-2 часа после еды, тяжесть в эпигастральной области, тошнота, рвота с примесью желчи, изжога.
Эндоскопическая семиотика. Имеет место дуоденогастральный рефлюкс, антральный гастрит. Слизистая оболочка луковицы двенадцатиперстной кишки гиперемирована, отечна, может быть покрыта точечными эрозиями темно-красного цвета.
Дистальный дуоденит возникает, как правило, при заболеваниях поджелудочной железы и желчевыводящих путей.
О патологии гепатопанкреатобилиарной зоны свидетельствуют следующие эндоскопические признаки:
—Выраженный очаговый дуоденит в парафатеральной зоне и папиллит. Большой дуоденальный сосочек не увеличен в размерах, его слизистая в области устья гиперемирована.
—Воспалительные изменения слизистой оболочки нисходящего отдела двенадцатиперстной кишки в виде множественных белесоватых точечных высыпаний по типу «манной крупы» (как проявление лимфангиэктазий).
-Дискинезия двенадцатиперстной кишки с ретроперистальтикой и дуоденогастральным рефлюксом.
—Заброс желчи в желудок или полное отсутствие ее в процессе осмотра.
—Выбухающая в просвет двенадцатиперстной кишки продольная складка с гиперемированной слизистой указывает на ущемление конкремента в большом дуоденальном сосочке.
—Гиперемированный дуоденальный сосочек с зияющим устьем щелевидной формы свидетельствует о недавнем отхождении конкремента.
—Пенистый характер дуоденального содержимого.
Хронический дуоденит 1-й степени:
•Сужение и деформация просвета, увеличение или уменьшение углов изгиба двенадцатиперстной кишки.
•Утолщение и ригидность привратника.
•Очаговый гастродуоденит по задней стенке желудка и медиальной стенке двенадцатиперстной кишки, при этом отмечается сужение просвета органов за счет экстрагастрального и экстрадуоденального отдавливаний.
•Гиперемия и отек слизистой оболочки с множественными кровоизлияниями, эрозии, покрытые фибринозными наложениями, иногда сливающиеся между собой.
Хронический дуоденит — понятие морфологическое, поэтому диагностика дуоденита возможна только после морфологического исследования биопсийного материала.
Диффузный хронический дуоденит в зависимости от степени выраженности разделяют на слабый (1-я степень), умеренный (2-я степень) и тяжелый (3-я степень) дуоденит
(Whitehead R. 1990). Этим морфологическим изменениям соответствует определенная эндоскопическая картина.
При 1-й степени выраженности хронического дуоденита имеют место незначительные
макроскопические изменения, а именно: цвет слизистой ярко-розовый, отек выражен не
значительно, из-за чего складки практически не изменены. Слизистая оболочка блестящая.
При морфологическом исследовании биопсийного материала структура двенадцатиперстной кишки и поверхностного эпителия сохранена. Отмечается некоторое увеличение межэпителиальных лимфоцитов в поверхностном эпителии, в собственной пластинке большое количество плазматических клеток и лимфоцитов, чаше, чем в норме встречаются лимфатические узелки. В воспалительном инфильтрате преобладают плазмоциды.
Для 2-й степени выраженности хронического дуоденита характерны пятнистая гиперемия слизистой оболочки, преимущественно на высоте складок. Последние утолщены.
При морфологическом исследовании биопсийного материала определяются повреждения
поверхностного эпителия, деформация и укорочение ворсинок. Густая инфильтрация клетками хронического воспаления собственной пластинки с одиночной эрозией.
Дуоденит 3-й степени при эндоскопическом исследовании характеризуется диффузной гиперемией и отеком слизистой оболочки с наличием мелкоточечных геморрагии и эрозий. Отмечается выраженная контактная кровоточивость слизистой.
Морфологическая картина характеризуется выраженным укорочением ворсинок, углублением крипт. Видны эрозии и полиморфноклеточная инфильтрация в зоне метаплазии.
Кроме вышеописанных форм, хронический дуоденит может быть атрофическим.
Для него характерны участки истончения слизистой оболочки с просвечивающими сосудами, чередующиеся с участками гиперемии и отека слизистой оболочки.
При морфологическом исследовании на поверхности слизистой оболочки вместо ворсинок располагаются валикообразные утолщения с гладкой поверхностью, между которыми видны широкие устья крипт.
Хронический дуоденит может быть активным и неактивным. Признаками активности
являются инфильтрация собственной пластинки слизистой оболочки и эпителия полиморфноядерными лейкоцитами.
Одним из проявлений хронического дуоденита является желудочная метаплазия. Чаше
она встречается в начальном отделе двенадцатиперстной кишки при тяжелом дуодените.
Желудочная метаплазия характеризуется замещением абсорбтивных и бокаловидных энтероцитов призматическим эпителием, сходным с поверхностным эпителием желудка.
Тотальный дуоденит включает в себя группу заболеваний как врожденного, так и приобретенною характера. К ним относятся хронический энтерит (синдром мальабсорбции), глютеновая энтеропатия, болезнь Уиппла, ишемический энтерит, болезнь Крона и др.
Луковица 12 перстной кишки объемная что это значит
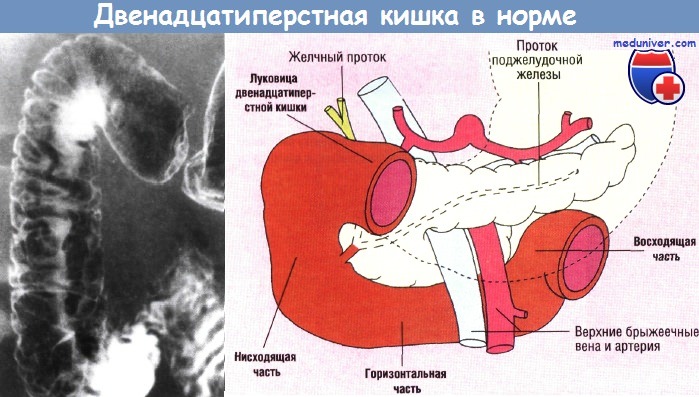
Двенадцатиперстная кишка — самая проксимальная и малоподвижная часть тонкой кишки. Она расположена между желудком и тощей кишкой и в длину составляет примерно 25 см. Анатомически выделяют четыре части двенадцатиперстной кишки: луковицу двенадцатиперстной кишки, нисходящую, горизонтальную и восходящую части.
При контрастном исследовании с барием луковица выглядит треугольной, с неглубокими продольными складками, которые исчезают, когда луковица расширяется. При эндоскопическом исследовании луковица имеет ровную поверхность и по форме представляет собой короткий вздутый цилиндр. Вторая часть двенадцатиперстной кишки спускается забрюшинно и подходит справа к срединной линии, примыкая к головке поджелудочной железы на уровне I и II поясничных позвонков.
Большой сосочек двенадцатиперстной кишки (фатеров сосок) расположен примерно в середине нисходящей части и легко распознается при эндоскопии, так как находится на продольной складке слизистой оболочки. На большом сосочке в двенадцатиперстную кишку открываются проток поджелудочной железы и общий желчный проток. Третья часть двенадцатиперстной кишки также расположена забрюшинно. Она пересекает срединную линию на уровне III грудного позвонка, проходит близко к головке поджелудочной железы, а спереди ее пересекают верхние брыжеечные артерия и вена.
Четвертая часть двенадцатиперстной кишки восходит косо под телом поджелудочной железы до крутого поворота вниз и вперед, где место перехода ее в тощую кишку зафиксировано фибромускулярной структурой — связкой Трейца. В отличие от луковицы двенадцатиперстной кишки, имеющей гладкую внутреннюю поверхность, в более дистальных отделах слизистой оболочки образуются круговые складки, характерные для тощей кишки. При традиционной эндоскопии сложно обследовать двенадцатиперстную кишку дальше ее третьей части и, как правило, не удается пройти связку Трейца.
Но использование более длинного специального энтероскопа (или педиатрического колоноскопа) позволяет при необходимости обследовать более дистальные участки кишечника.
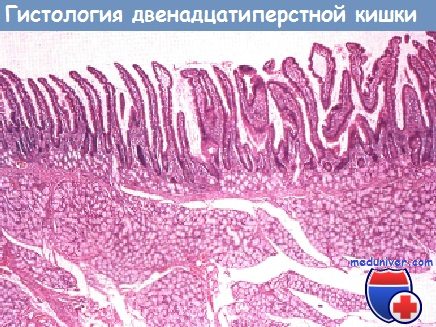
Стенка двенадцатиперстной кишки состоит из слизистой оболочки, мышечной пластинки и подслизистой основы, кнаружи от которых лежат круговой и продольный слои мышечной оболочки. Как и во всем тонком кишечнике, слизистая оболочка двенадцатиперстной кишки имеет длинные ворсинки, хотя в двенадцатиперстной кишке они несколько шире, чем в тощей. Между ворсинками расположены либеркюновы железы (кишечные крипты), углубленные в мышечную пластинку.
От основания крипт к вершине ворсинки происходит постепенное созревание клеток эпителия. Эпителий ворсинок и крипт состоит из всасывающих и бокаловидных клеток; первые имеют выступающие микроворсинки, обращенные в просвет кишечника.
В подслизистой основе находятся специфические для двенадцатиперстной кишки бруннеровы железы, секретирующие слизь и бикарбонат. Эти железы открываются в кишечные крипты; они особенно многочисленны в первой части двенадцатиперстной кишки. Клетки Панета и клетки АПУД-системы (APUD — Amines Precursor Uptake Decarboxylation) также находятся внутри крипт. Вокруг железистых элементов наблюдается некоторая деструктуризация мышечной пластинки слизистой оболочки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Воспаление двенадцатиперстной кишки симптомы и лечение
| Первичный прием. ГАСТРОЭНТЕРОЛОГ | 1500 | руб. |
| Повторный прием. ГАСТРОЭНТЕРОЛОГ | 1200 | руб. |
| Дыхательно-уреазный тест на H.pylori | 1400 | руб. |
Вздутие живота, или метеоризм, хоть раз в жизни испытывал каждый человек. Расстройство характеризуется нарушением пищеварения и скоплением газов в кишечнике. Проявляется процесс как вспучивание, увеличение живота в размерах, внутреннее ощущение распирания.
Дуоденит представляет собой воспаление слизистой оболочки двенадцатиперстной кишки и постепенную её структурную перестройку. При развитии одиночного поражения луковицы двенадцатиперстной кишки развивается бульбит, если паталогические изменения происходят в области фатерова соска (большой дуоденальный сосок), заболевание называется сфинктерит или оддит. Дуоденит может быть самостоятельной патологией, однако чаще он сочетается с другими патологическими процессами в желудочно-кишечном тракте. Часто воспаление распространяется не только на кишечник, но и на желудок, вследствие чего развивается гастродуоденит.
Причины развития данной патологии скрываются часто в образе жизни человека. Грубая пища, нерегулярность питания, курение, употребление алкоголя, частые психо-эмоциональные стрессы и нервные напряжения – все это приводит к запуску процессов, в результате которых и развивается воспаление. Также дуоденит развивается и прогрессирует на фоне язвенной болезни желудка, дивертикулеза двенадцатиперстной кишки, при заболеваниях печени и желчевыводящих путей, при панкреатите.
К патологическим факторам относятся: повышение содержания пепсина и соляной кислоты в желудочном соке, недостаточное количество секретина (ухудшается процесс нейтрализации соляной кислоты), увеличение задержки эвакуации дуоденального содержимого.
Различают острый, хронический и флегмонозный дуоденит.
Для клиники острого воспаления двенадцатиперстной кишки характерны: боли в эпигастрии, чувство распирания, тошнота, рвота, слюнотечение. Может наблюдаться снижение аппетита и повышение температуры тела. Еще более редкие, но возможные клинические проявления: гипотензия артериальная, головная боль. Часто пациент ощущает общую слабость.
При воспалении двенадцатиперстной кишки лечение проводится консервативное. В зависимости от тяжести состояния и выраженности симптомов терапия проводится амбулаторно либо стационарно. При усиливающихся болях применяются спазмолитики и анальгетики. Назначаются противовоспалительные, репаранты и обволакивающие препараты. Обязательна диетотерапия.
Хронический дуоденит достаточно разнообразен в своих клинических проявлениях. Для облегчения задачи диагностики выделяют несколько форм:
В результате хронический дуоденит может перейти в эрозивный, что часто приводит к развитию скрытых желудочно-кишечных кровотечений и анемии. В этом случае появляются общая слабость, головокружение, мелена, снижение артериального давления, иногда до коллапса.
Клиническая картина достаточно яркая, характеризуется гектической температурной реакцией, ознобом. Часто беспокоят мучительные боли в верхних отделах живота, чаще справа. На фоне общей интоксикации развивается общая слабость, головная боль, чувство ломоты во всем теле. Появляется клиника «острого» живота: доскообразный живот, сухой щеткоподобный язык, положительный симптом Щеткина-Блюмберга. Частое осложнение флегмонозного дуоденита – перитонит, под диафрагмальный абсцесс, медиастинит, гнойный плеврит, сепсис. Для предотвращения развития осложнений пациент нуждается в срочном оперативном лечении, которое и является основным при данной форме.
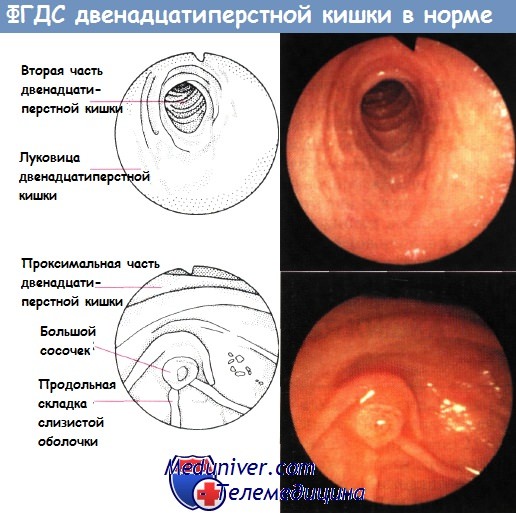
Диагноз воспаления двенадцатиперстной кишки (дуоденит) выставляется на основании клинических проявлений, анамнеза и диагностики. Одним из основных методов исследования является гастроскопия с биопсией.
Гастроскопия относится к эндоскопическим методам исследования. Благодаря данной процедуре создается возможным визуализировать слизистую пищеварительного тракта и обнаружить дефекты. Проводится манипуляция при помощи гастроскопа, оснащенного волоконно-оптической системой и щипцами. Данный прибор представляет собой гибкую трубку, вводимую через рот и пищевод в желудок. Оптическая система дает достаточно яркую детализированную картинку, которая выводится на экран. При необходимости делаются фотографии и прикрепляются к истории болезни пациента. Гастроскопия помогает рассмотреть все видимые дефекты слизистой и взять пробы с подозрительных образований на биопсию с последующим гистологическим и цитологическим исследованием. Проводится исследование в гастероэнторологическом стационаре специально обученным врачом-эндоскопистом. Интерпретацию и заключение дает тот же врач. При обнаружении патологии, лечащий врач, опираясь на клинику и на данные эндоскопического исследования, выставляет диагноз и назначает адекватную медикаментозную терапию. Разновидностью гастроскопии является ФЭГДС (фиброэзофагогастродуоденоскопия), которая позволяет визуализировать слизистую не только пищевода и желудка, но и двенадцатиперстной кишки.
Осложненная форма болезни Крона у подростка (описание клинического случая)
Представлен случай поздней диагностики болезни Крона у подростка с хроническим гастродуоденитом, язвенной болезнью желудка и 12-перстной кишки с деформацией привратника и луковицы 12-перстной кишки. Представлены этапы диагностического поиска и дифференциа
The article represents a case of late diagnostics of Crohn’s disease in a teenager with chronic gastroduodenitis, stomach and duodenal ulcer, with pylorus and duodenal cap deformation. Stages of diagnostic search and differential diagnosis were presented.
На основании анализа заболеваемости детей и подростков педиатрического отделения МОНИКИ структура воспалительных заболеваний кишечника (ВЗК) претерпевает определенные изменения. Так, по данным годового отчета десятилетней давности не было зарегистрировано ни одного случая болезни Крона (БК) среди 200 пациентов с различными заболеваниями желудочно-кишечного тракта (ЖКТ), а язвенный колит (ЯК) диагностирован у трех детей. В 2009–2010 гг. в клинике стали наблюдаться единичные случаи регистрации БК, в 2013 г. заболевание диагностировано у трех детей из 176 больных гастроэнтерологического профиля. Несомненно, что патоморфоз ВЗК и опыт работы с этими больными получили соответствующее статистическое отражение.
Болезнь Крона — хроническое заболевание, характеризующееся сегментарным трансмуральным гранулематозным воспалением, поражающим различные зоны ЖКТ [1]. В Европейском консенсусе по болезни Крона от 2010 г. представлены возможные схемы ведения больных, что не исключает использование соответствующих региональных рекомендаций, в том числе и у детей [2, 3]. Тактика лечебных мероприятий согласно международным и российским стандартам включает использование помимо охранительного режима и диетотерапии (диета № 4 с ограничением или полным исключением молочных продуктов) противовоспалительных препаратов первого ряда — 5-аминосалициловой кислоты (Сульфасалазин, Пентаса, Салофальк, Месакол и пр.), кортикостероидов (преднизолон, гидрокортизон, будесонид).
.jpg)
Препаратами второго ряда являются иммуносупрессоры (азатиоприн, метотрексат, 6-меркаптопурин, циклоспорин А), третьего ряда — биологически активные цитокины (инфликсимаб, адалимумаб).
Следует отметить, что, несмотря на имеющиеся критерии диагностики, определение активности (тяжести), распространенности заболевания и ответа на лечение, отмечаются затруднения при выявлении БК и тактики ведения больного в педиатрической практике.
Представляем клинический случай поздней диагностики БК, обусловленной особенностями течения заболевания, у девушки-подростка с сопутствующими заболеваниями органов пищеварения и тактики лечебных мероприятий.
Пациентка И., 17 лет, поступила в отделение с жалобами на слабость, головные боли, боли в животе, возникающие после еды и в ночное время, неустойчивый стул со склонностью к запорам, однократного эпизода наличия прожилок крови в стуле.
Анамнез жизни: родилась у здоровых родителей, от второй нормально протекавшей беременности и родов. Вес девочки при рождении 3000 г., длина 51 см, на грудном вскармливании до 1,5 мес. На первом году жизни выявлены признаки дисбактериоза кишечника, который характеризовался изменением качественного и количественного состава микрофлоры, чередованием запоров и поносов. Перенесенные заболевания: острые респираторные вирусные инфекции, ветряная оспа. Прививки проведены по плану. Аллергологический анамнез отягощен: на мед отмечалась сыпь на коже. В школьном возрасте у девочки было выявлено отставание в физическом развитии конституционального характера.
Анамнез заболевания: первые указания на интенсивные боли в животе относятся к 2011 г. В августе 2012 г. после острого гнойного бронхита (стационарное лечение) длительно сохранялся субфебрилитет, периодически возникали эпизоды разжиженного стула без патологических примесей. С этого времени у девочки нарастали гастроэнтерологические и астеноневротические жалобы, участились респираторные заболевания, отмечалось снижение веса. Наблюдалась у гастроэнтеролога, проводилась медикаментозная коррекция дисбактериоза кишечника. Одновременно наблюдалась иммунологом, неврологом, гинекологом, получала терапию препаратами прогестерона по поводу дисфункции яичников.
В феврале 2013 г. самочувствие больной ухудшилось, снизился аппетит, участились боли в животе. Девочка направлена в стационар по месту жительства, где была диагностирована язвенная болезнь желудка. При эндоскопическом исследовании выявлены две язвы слизистой оболочки антрального отдела желудка диаметром 4,0 и 7,0 мм. Проведена эрадикационная терапия, при выписке (контрольная эзогастродуоденоскопия (ЭГДС)) — язвенных дефектов не обнаружено. При этом, несмотря на нормализацию эндоскопической картины, жалобы на боли в животе сохранялись.
Повторная госпитализация через 5 месяцев после выписки (август 2013 г.) в связи с усилением болевого синдрома с диагнозом: хронический гастродуоденит, эрозивный бульбит, дуоденогастральный рефлюкс. Сопутствующая патология: деформация желчного пузыря (перегиб), хронический тонзиллит, вазомоторный ринит, инфицирование вирусом Эпштейн–Барра, дисфункция яичников. При обследовании впервые отмечено ускоренное СОЭ до 59 мм/ч, повышение CРБ до 50 мг/л, снижение уровня сывороточного железа до 4,5 мкмоль/л. При ЭГДС — рубцовые изменения луковицы 12-перстной кишки. Была проведена колоноскопия: в пределах осмотра (нисходящий отдел) толстой кишки патологии не выявлено, признаки геморроя. Рентгенограмма органов грудной клетки и магнитно-резонансной томографии головного мозга — без патологии. Консультация онколога — данных за онкологическую патологию нет. Проведенное лечение: диетотерапия, Омез, Де-Нол, Маалокс, Мотилиум, Пробифор, Мексидол, витамины. Пациентка выписана без значимого улучшения состояния. При дальнейшем амбулаторном наблюдении сохранялись резкие боли в животе после каждого приема пищи, продолжалось снижение массы тела (до 39 кг), усилились метеоризм, запор, слабость, головокружение. В октябре 2013 г. больная была направлена в детскую клинику МОНИКИ.
В МОНИКИ находилась с 28.10.2013 г. по 19.12.2013 г. При госпитализации состояние расценено как тяжелое. При осмотре отмечалась выраженная бледность и сухость кожных покровов, периорбитальный цианоз, капиллярит. Вес 39 кг, рост 157 см, физическое развитие ниже среднего, дисгармоничное (рост — 25-й процентиль, вес ≤ 3-го процентиля). Истощение, практически отсутствует подкожно-жировой слой (дефицит массы тела 33%). На верхушке сердца выслушивается функциональный систолический шум. Артериальное давление 95/50 мм рт. ст. Язык густо обложен белым налетом. При пальпации живота отмечается болезненность в эпигастральной и правой подвздошной областях. Стул по типу «овечьего», без патологических примесей. Общий анализ крови: гемоглобин — 106 г/л, тромбоциты — 498 тыс., п/я — 9,5%, анизоцитоз, микроциты, пойкилоцитоз, СОЭ по Вестергрену 100 мм/час. В биохимическом анализе крови СРБ — 23,69 мг/л, уровень белка, билирубина, холестерина, трансаминаз, электролитов, креатинина, железа, альфа-амилазы, прокальцитонина — в пределах нормы. В коагулограмме — фибриноген 4,01 г/л, присутствует слабо выраженный волчаночный антикоагулянт. Электрофорез белков сыворотки крови — общий белок 81 г/л, альбумин — 45,6%, α-1 — 6%, α-2 — 15%, β-1 — 5,4%, β-2 — 7,3%, γ — 20,7%. Иммуноглобулины А, M, G, E, ЦИК 3% и 4%, латекс-тест, HCT-тест, антитела к двуспиральной ДНК, антинуклеарный фактор, антитела к цитоплазме нейтрофилов, антифосфолипидные иммуноглобулины — в норме. LE-клетки не обнаружены. Общий анализ мочи: без патологии. Копрограмма: стул оформленный, коричневый, мышечные волокна с исчерченностью — большое количество, жир нейтральный — единичные капли, слизь — не обнаружена, лейкоциты и эритроциты — единичные в препарате. Исследование кала на скрытую кровь — резко положительная реакция. Исследование кала на дисбактериоз — рост Candida albicans 4 × 10 4 степени. На электрокардиографии (ЭКГ) изменения миокарда желудочков с ЭКГ-признаками гипокалиемии. Ультразвуковое исследование органов брюшной полости: фиксированный перегиб в выходном отделе желчного пузыря, в просвете небольшое количество рыхлого осадка.
Эзофагогастродуоденоскопия: слизистая пищевода розовая, в нижней трети гиперемирована. Кардия смыкается не полностью, пролапс слизистой желудка в пищевод. В просвете желудка большое количество жидкости, на стенках слизь, перистальтика усилена, складки среднего калибра, утолщены за счет отека. Угол желудка подтянут по малой кривизне, проходим. На задней стенке луковицы 12-перстной кишки плоская язва 3 × 7 мм, симптом «манной крупы». Заключение: язва луковицы 12-перстной кишки. Гастроэзофагеальный рефлюкс. Гастродуоденит.
Колоноскопия: слизистая прямой кишки розовая, складки сохранены, сосудистый рисунок прослеживается. Сигмовидная кишка подвижна, слизистая ее гиперемирована, в просвете и на стенках кишки слизь. Перистальтика сохранена. Слизистая нисходящей, поперечно ободочной, восходящей кишки розовая, сосудистый рисунок прослеживается, складчатость сохранена. В просвете купола небольшое количество содержимого. Баугиниева заслонка в виде розетки, сомкнута, пройти через нее не удалось. Заключение: сигмоидит.
Рентгенологическое исследование тонкой кишки с пассажем бариевой взвеси: петли тощей и подвздошной кишки обычно расположены. Рельеф слизистой и просвет их петель не изменены. Через 4 часа от начала исследования контрастировался терминальный отдел подвздошной кишки и его переход в слепую кишку: на протяжении дистальных 12–14 см участок кишки отделен от остальной массы петель, стенки уплотнены, просвет неравномерно сужен с чередованием участков мешковидного расширения, наличием полиповидного рельефа слизистой и депо бариевой взвеси. Заключение: рентгенологическая картина терминального илеита. Долихосигма (рис. 1 (А-Г)).
Гистологическое исследование биоптата желудка: фрагмент слизистой антрального отдела желудка с признаками умеренного выраженного минимальной степени активности хронического воспаления, очаговыми диапедезными кровоизлияниями в собственной пластинке, дисрегенераторной перестройкой покровно-ямочного эпителия. Hp не определяется (рис. 2 (А)).
Гистологическое исследование биоптата толстой кишки: фрагменты слизистой кишки с дисрегенераторной перестройкой крипт, умеренно выраженной лимфоплазмоклеточной воспалительной инфильтрацией с примесью эозинофилов, единичным лимфоидным фолликулом без центра размножения в собственной пластинке, поверхностными диапедезными кровоизлияниями (рис. 2 (Б)).
Диагноз: болезнь Крона тонкой кишки, впервые выявленная, стенотическая форма, тяжелое течение с высокой степенью активности. Хронический гастродуоденит, обострение. Деформация привратника и луковицы 12-перстной кишки. Хроническая трещина заднего прохода. Хронический геморрой. Долихосигма. Дисфункция билиарного тракта на фоне аномалии развития желчного пузыря (перегиб). Панкреатопатия. Аменорея.
Терапия: стол индивидуальный, с исключением молочных продуктов, сырой клетчатки, Пентаса 3000 мг в сутки, омепразол, Энтерол, флуконазол, панкреатин, Мальтофер, витамины В1 и В6, свечи с облепиховым маслом.
Состояние девочки улучшилось через две недели от начала терапии: стала более активной, появился аппетит, уменьшился болевой синдром. ЭГДС в динамике: слизистая пищевода розовая. Кардия смыкается. В просвете желудка мутная жидкость. Перистальтика усилена, слизистая желудка гиперемирована. Складки утолщены за счет отека, расправляются не полностью. Привратник и луковица деформированы. Слизистая 12-перстной кишки отечная, изменения по типу «манной крупы». В анализах крови в динамике: фибриноген 4,34 г/л, СРБ 15,32 мг/л. При выписке жалоб не предъявляла, стул ежедневно без патологических примесей, прибавка в весе 4 кг.
В апреле 2014 г. самочувствие девочки ухудшилось, появилась примесь крови в стуле, боли в животе, метеоризм, снижение веса. Госпитализирована в гастроэнтерологическое отделение МОНИКИ. Проведена коррекция терапии, назначен Буденофальк в дозе 9 мг в сутки, азатиоприн в дозе 2 мг/кг в сутки, Омез, Эрмиталь, флуконазол. На фоне проводимой терапии самочувствие девушки улучшилось.
Таким образом, на ранних этапах диагностики болезни Крона у девушки-подростка в клинической картине заболевания преобладал выраженный болевой синдром, который при четкой положительной эндоскопической динамике язвенного дефекта слизистой оболочки желудка и 12-перстной кишки был недооценен. Наличие болевой и диспепсической симптоматики, значимая потеря веса, маркеры воспаления обуславливали диагностический поиск, направленный на уточнение причины болезни. При этом выполненная колоноскопия без биопсии не позволила изменить клиническое мышление лечащего врача и уточнить заболевание кишечника. Установленные эрозивно-язвенные изменения слизистой оболочки желудка и 12-перстной кишки оказались решающими для подтверждения диагноза язвенной болезни, завершения диагностического поиска, отказа от рентгенологического исследования органов ЖКТ и продолжения назначенного симптоматического лечения.
Имеющиеся у пациентки клинические, эндоскопические, рентгенологические, морфологические изменения желудка и 12-перстной кишки, подвздошной и толстой кишки формировали мнение у педиатра МОНИКИ о едином патологическом процессе — болезни Крона. Определенные сложности были при уточнении характера патологических клинических и морфологических симптомов слизистой оболочки толстой кишки. Однако убедительных данных за БК с поражением нескольких отделов желудочно-кишечного тракта у больной недостаточно.
Ухудшение состояния больной через 3 месяца после выписки из педиатрического отделения МОНИКИ может быть обусловлено несколькими факторами: нарушение диеты в том числе, употребление молочных продуктов, прекращение или нерегулярный прием Пентасы. Возможно, имеет место и естественное течение болезни. Назначение Буденофалька и азатиоприна позволило вновь добиться клинической ремиссии. Собственный опыт ведения детей с ВЗК предусматривает полное исключение продуктов, содержащих молоко, индивидуальный подход к назначению аминосалицилатов, цитостатиков, стероидной терапии и формирование приверженности ребенка и его родителей к лечению [4]. Динамика клинических симптомов заболевания у пациентки в дальнейшем не исключают применения других методов лечения.
Представленное наблюдение демонстрирует сложности ведения больного подростка с БК. Отмечено затруднение ранней диагностики БК у подростка с эрозивно-язвенными поражениями желудка и 12-перстной кишки. Подчеркивается значение рентгенологического обследования и биопсии слизистой оболочки кишечника при выполнении колоноскопии у больного с хронической гастроэнтерологической патологией. Акцентируется значение приверженности к лечению подростка.
Литература
ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва



.jpg)
_575.jpg)