Как понять что перелом срастается без снимка правильно
Как понять что перелом срастается без снимка правильно
• Клиническое срастание: достаточный рост кости вокруг перелома независимо от рентгенологического закрытия линии просветления перелома с восстановлением исходной функции
• Рентгенологическое срастание: костная мозоль соединяет линию перелома, объединяя фрагменты; мозоль такой же плотности или почти такой же плотности, как и нормальная кость
• Несрастание: костные отломки не соединились за счет зрелой кости и процесс срастания остановился
• Замедленное срастание: отсутствие клинического или рентгенологического срастания в течение ожидаемого периода времени, но соответствующее лечение может привести к максимальному срастанию перелома
• Неправильное срастание: костные отломки срастаются под углом и/или с вращением поперечно перелому, с изменением длины конечности или неконгруэнтностью сустава, которая функционально или косметически неприемлема
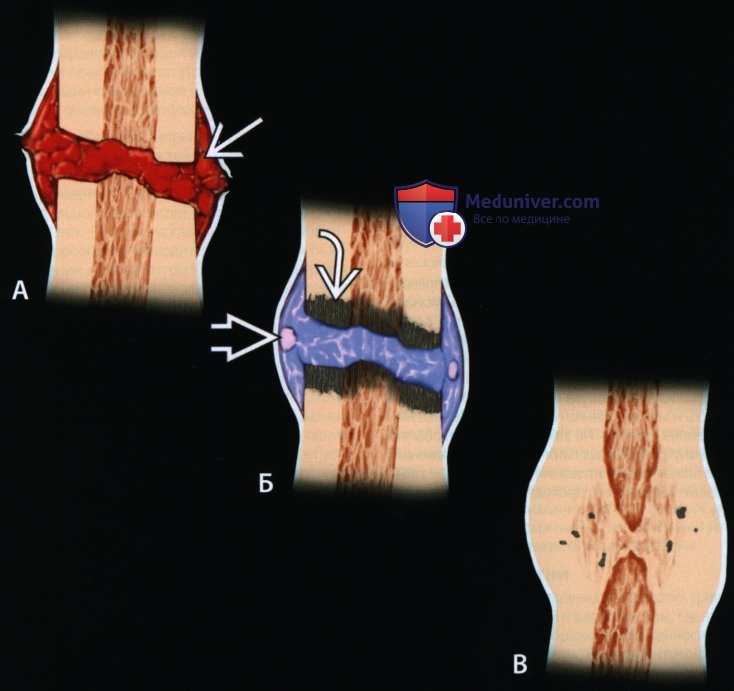
А: Острый перелом сопровождается повреждением тканей; гематома наполняет щель, поднимает надкостницу и начинается воспалительная фаза.
Б: Грануляционная ткань превращается в незрелую костную (голубой) и хрящевую мозоль, соединяющую щель снаружи и внутри. Омертвевшая кость продолжает резорбироваться (этот процесс начался в фазе воспаления).
В: Происходит замещение незрелой мозоли зрелой костью и продолжается ремоделирование. Кость заполняет всю щель.
• Расширение линии перелома, расплывчатость краев перелома являются основными рентгенологическими признаками срастания
• Частично вокруг и поперек перелома появляется кальцифицированная незрелая мозоль (первичная мозоль или мягкая мозоль)
• Дуга периферической мозоли должна протянуться поперечно линии перелома до центрального схватывания кости
• Гипертрофическое несрастание: образуется избыточная мозоль, не пересекающая линию перелома
• Атрофическое несрастание: значительная мозоль не образуется
• В случаях клинической и рентгенологической неопределенности относительно срастания/несрастания методом выбором для оценки перелома является КТ
в) Диагностическая памятка:
• Нарушение фиксации металлоконструкции свидетельствует о несрастании или неполном срастании
• Ожидаемое время срастания зависит от возраста пациента и кости, в которой произошел перелом
Редактор: Искандер Милевски. Дата публикации: 22.9.2020
gormed.su
Самое главное о консолидации поврежденных костей при переломах
Заказать звонок
Период восстановления после перелома бывает достаточно длительным и не всегда успешным: насколько быстро и правильно срастутся поврежденные кости, зависит от многих факторов. В числе последних – особенности организма, тип перелома, а также поведение пациента после травмы. Как же правильно организовать уход в этот ответственный период, чтобы избежать осложнений?
Немного о переломах
Перелом – это нарушение костной ткани вследствие повышенной механической нагрузки. Если повреждение входит в стадию консолидации, это означает, что кости начинают сращиваться без патологических деформаций. Так чаще всего происходит в детском возрасте, когда организм еще достаточно молод и силен, чтобы легко справиться с проблемой.
Иногда же, в особенности во взрослом возрасте, ситуация развивается иначе – с неблагоприятным прогнозом. В случае неконсолидированного перелома пациенту нужна незамедлительная госпитализация и хирургическое вмешательство – одной очной или тем более заочной консультацией хирурга здесь не обойтись.
4 этапа консолидации поврежденной кости
Говорить об окончательном выздоровлении можно, только если восстановление поврежденной костной ткани прошло четыре этапа.
Пациенту стоит запастись терпением на ближайшие 3-7 недель, но даже по истечение этого срока кость еще не будет полноценной. Для полного восстановления понадобится не менее года, в течение которого придется наблюдаться у хирурга. Восстановление после такого повреждения занимает гораздо больше времени, чем после удаления фибромы, атеромы или липомы.
Особенности периода консолидации разных переломов
Период сращивания может проходить по-разному. При повреждении ребра, фаланги пальца или пятной кости он начинается примерно через три недели, в случае с ключицей – не ранее четвертой. Сращивание костей верхних конечностей затягивается на 2-3 месяца, а нижних – еще дольше, до четырех. Консолидация бедренных костей наступает только спустя полгода, поэтому подобные травмы крайне опасны.
Нарушение указанных сроков говорит о неполадках в организме, например истощении, авитаминозе, сахарном диабете, гнойной инфекции, нарушенном кровообращении или другой патологии. В этом случае необходимо дополнительное обследование и принятие срочных мер, иначе пациента может ожидать повторное хирургическое вмешательство.
Как понять что перелом срастается без снимка правильно
• Клиническое срастание: достаточный рост кости поперечно перелому независимо от рентгенологического закрытия линии перелома с восстановлением исходной функции:
о Стабильность при физикальном исследовании, отсутствие боли в месте перелома, способность использовать сломанную конечность в повседневной деятельности
о Ожидаемое время срастания перелома зависит от возраста пациента и кости, где произошел перелом
• Рентгенологическое срастание: костная мозоль соединяет линию перелома, объединяя фрагменты; мозоль такой же плотности или почти такой же плотности, что и нормальная кость:
о Рентгенологическое срастание часто отстает от клинического срастания
о Рентгенологические критерии не всегда коррелируют с прочностью и жесткостью кости на месте перелома
• Несрастание: костные отломки не соединились за счет зрелой кости и процесс срастания остановился
• Замедленное срастание: отсутствие клинического или рентгенологического срастания в течение ожидаемого периода времени, но соответствующее лечение может привести к максимальному срастанию перелома
• Псевдоартроз: ложный сустав, который может образоваться при условии несрастания, препятствующий дальнейшему срастанию, пока не будет удалена синовиальная ткань
• Неправильное срастание: костные отломки срастаются под углом и/или с вращением поперечно перелому, с изменением длины конечности или неконгруэнтностью сустава, которая функционально или косметически неприемлема
• Остеосинтез: процесс усиления срастания перелома за счет хирургической фиксации в некоторых случаях с добавлением костного трансплантата или других ускорителей
б) Визуализация срастания перелома кости:
1. Общая характеристика:
• Лучший диагностический метод:
о Оссифицированная мозоль связывает линию перелома с такой же или почти такой же плотностью, что и нормальная кость
о Подтверждено, по меньшей мере, в двух проекциях
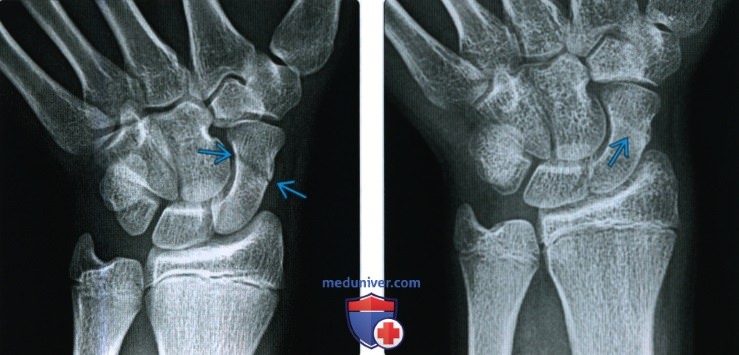
(Справа) На рентгенограмме в ладьевидной проекции у этого же пациента через три месяца наблюдается первичное срастание. Линия перелома практически закрыта, но без периферической мозоли и лишь с минимальным склерозом, указывающим на внутреннюю мозоль. Внутрисуставные переломы не образуют наружную мозоль. 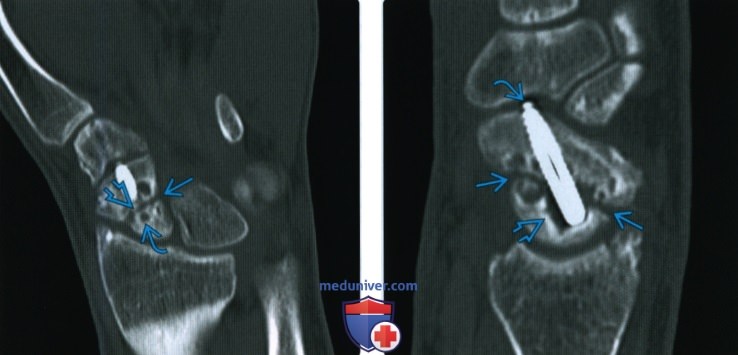
(Справа) На КТ с реформатированием в косой сагиттальной проекции, разработанной для визуализации всей ладьевидной кости, виден несросшийся перелом. Неустойчивый винт с резьбой расслабился, о чем свидетельствует просветление около проксимальной части, и винт выступает в дистальном направлении. 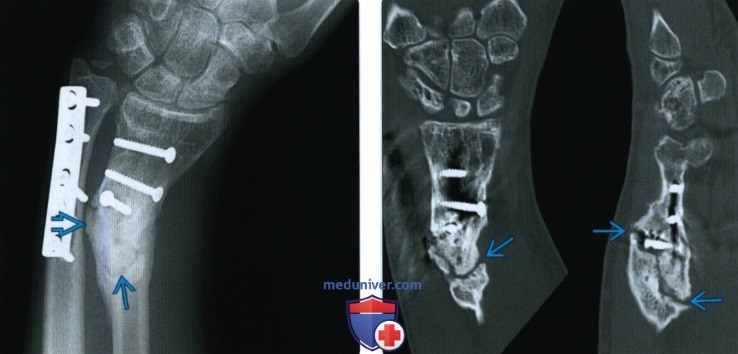
(Справа) На КТ с переформатированием во фронтальной (слева) и сагиттальной проекции у этого же пациента обнаруживается полное отсутствие мозоли, пересекающей перелом в этом гипертрофическом несрастании. Многоплоскостная КТ лучше подходит для определения областей костных мостиков и сохраняющихся щелей. Изображения являются диагностическими, несмотря на наличие металлических винтов.
2. Рентгенологические данные:
• Рентгенография:
о Острый перелом: острые, неровные края в просветлении перелома в сочетании с отеком мягких тканей
о Расширение линии перелома, расплывчатость краев перелома являются первыми рентгенологическими признаками срастания, в то время как омертвевшая кость резорбируется на концах перелома в результате воспалительного ответа
о Можно наблюдать на 10-14 день
о Частично кальцифицированная незрелая мозоль (первичная мозоль или мягкая мозоль) вокруг и поперек перелома
о Через 10 дней у детей раннего возраста, через две недели у взрослых
о Дуга периферической мозоли должна протянуться поперечно линии перелома до центрального схватывания кости
о По мере созревания у незрелой мозоли появляются рентгенологические свойства/костная структура
о В большинстве случаев периферическая мозоль развивается при: переломах длинных трубчатых костей (в противоположность коротким трубчатым костям, краевым выступам, как например, бугристость, переломы костей запястья и предплюсны), диафизарных переломах, широкой щели перелома и неадекватной иммобилизации
о При переломах губчатых костей и внутрисуставных переломах периферическая мозоль не образуется; линия перелома становится менее отчетливой и в костномозговом канале может образоваться склеротическая внутренняя мозоль
— Этот процесс называется «первичное срастание перелома» в противоположность вторичному срастанию перелома, при котором образуется периферическая мозоль
— Кроме того, может встречаться при очень жестко фиксированных переломах: для образования первичной мозоли требуется, по меньшей мере, минимальное движение в переломе
о Ожидается появление дисфункциональной атрофии кости (дисфункционального остеопороза) при иммобилизации и срастании перелома; встречается у всех пациентов через 7-8 недель иммобилизации, часто раньше
о Генерализованная деминерализация костей в месте перелома и дистально
о Несрастание: отсутствие костного мостика по линии перелома в ожидаемый период времени (клинический диагноз):
— Гипертрофическое несрастание: вырастает избыточная мозоль, не пересекающая линию перелома
— Атрофическое несрастание: значительная мозоль не образуется
— Концы костей в линии перелома образуют корковый слой вдоль всей поверхности, препятствуя последующему срастанию без оперативной ревизии
— Фиброзное срастание: успешное клиническое срастание, но с образованием фиброзной ткани в линии перелома вместо костной:
Несостоятельность металлоконструкции однозначно свидетельствует о несрастании или неполном срастании
3. КТ:
• Часто используются при первичной оценке перелома, особенно для определения тяжести внутрисуставных переломов и для планирования операции
• В случаях клинической и рентгенологической неопределенности срастания/несрастания, методом выбора является КТ:
о Необходимо многоплоскостное переформатирование изображений
о Во-первых, определение наличия пересечения и связывания мозолью линии перелома; во-вторых, оценка процента связывания линии перелома мозолью
о Увеличивающаяся большая периферическая мозоль бесполезна, если она не пересекает линию перелома
о Зачастую первичной находкой при исследовании срастания посредством КТ является простой каркас периферической мозоли, который полностью пересекает линию перелома:
— Об этой находке могут сообщать как о доказательстве раннего срастания
о Пересечение линии перелома незрелой мозолью является положительным прогностическим признаком:
— Первоначально более плотная (большее поглощение), чем перелом, но не такой же плотности, как и нормальная кость
— В конечном итоге, созревает до кости
4. МРТ:
• МРТ, как правило, не используется или бесполезно при оценке срастания перелома
• Может быть полезно при оценке осложнений, которые препятствуют срастанию, как например, инфекция, интерпозиция мягких тканей
• Псевдоартроз: определяется жидкость в щели несросшегося перелома:
о Получение высокого сигнала от жидкости, который не усиливается контрастом
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Обычно достаточно рентгенографии
о КТ является надежным средством в случае, когда рентгенография и клинические данные неубедительные
• Рекомендация по протоколу:
о Рентгенография: для оценки срастания перелома требуется, по меньшей мере, две проекции
— Дополнительные проекции, в том числе косые, часто необходимы для полной оценки линии перелома, в частности, если фиксация металлоконструкцией закрывает перелом
о КТ: если имеется металлоконструкция значительных размеров, то рекомендуется увеличить экспозицию; необходим мультисрезовый сканер с реконструкцией накладывающихся изображений, многоплоскостное переформатирование изображений
— Дополнительные проекции, в том числе косые, часто необходимы для полной оценки линии перелома, в частности, если фиксация металлоконструкцией закрывает перелом
о КТ: если имеется металлоконструкция значительных размеров, то рекомендуется увеличить экспозицию; необходим мультисрезовый сканер с реконструкцией накладывающихся изображений, многоплоскостное переформатирование изображений
в) Дифференциальная диагностика:
1. Фиброзное срастание:
• При сохраняющемся просветлении в месте перелома может наблюдаться клинически сросшийся/стабильный перелом
• По ошибке может быть принят за несросшийся перелом при рентгенографии
• Часто полностью срастается со временем
г) Патология. Стадирование, градации и классификация:
• Стадии срастания:
о Явление острого перелома:
— Включает разрушение тканей, связанных с переломом, образованием гематомы и воспалительный ответ
— Нежизнеспособная кость по краю перелома резорбируется
о Образования грануляционной ткани по линии перелома и около нее:
— Продолжающаяся резорбция омертвевшей кости вдоль краев перелома
о Формирование зрелой мозоли:
— Хондробласты и остеобласты начинают образовывать хрящевой и костный матрикс
— Минерализация матрикса может начаться через неделю
— Состоит из плетеной (незрелой) кости
о Переход мозоли в пластинчатую кость:
— Это длительный процесс, который продолжается в течение нескольких месяцев или лет
о Ремоделирование кости в нормальный контур, имевшийся до перелома:
— Более эффективный и полный процесс у молодых пациентов
— Дети могут переносить перелом с большим смещением, поскольку у них в процессе ремоделирования создается нормальный контур
д) Клинические особенности срастания перелома:
1. Демография:
• Возраст:
о У детей переломы срастаются быстрее и эффективнее, чем у взрослых
о Способность к срастанию перелома уменьшается у пожилых
2. Течение и прогноз:
• К факторам, задерживающим срастание, относятся
о Повреждения с высокой энергией с большим раздроблением кости и большим повреждением окружающих мягких тканей
о Васкуляризация дистальной трети плечевой кости, локтевой кости и большеберцовой кости снижена → более медленное срастание, чем другие кости
о Двойные переломы
о Щель между костными отломками
о Неадекватная иммобилизация
о Инфекция в месте перелома
о Этиология перелома связана с заболеванием: доброкачественное образование, болезнь Педжета, фиброзная дисплазия, лучевой некроз
о Внутрисуставная локализация: синовиальная жидкость вызывает лизис тромбов; и поэтому отсутствует периостальная реакция внутри сустава
о Пожилой возраст, при котором наблюдается остеопороз и уменьшение мышечной массы
о Другие методы лечения и препараты: лучевая терапия, химиотерапия, НПВС-а, бисфосфонаты (обсуждается)
о Курение
о Сопутствующие заболевания, в том числе сахарный диабет и недостаточное питание
3. Лечение:
• Одним из условий срастания перелома является стабильность костных фрагментов, а также достаточно близкое сопоставление костных отломков для эффективного процесса срастания:
о Если при смещении костных отломков требуется репозиция, ее можно достичь за счет закрытых или открытых (хирургических) вмешательств
о Стабилизацию перелома можно достигнуть за счет закрытых (поддерживающая повязка, шина, гипсовая повязка), подкожных (наружный фиксатор, спицы Киршнера) или открытых хирургических методов
• Неправильное срастание: требуется ревизионная операция для устранения неправильного срастания:
о К таким операциям обычно относятся остеотомия, реконструкция, костный трансплантат
• Несрастание: существуют различные тактики, которые зависят от возраста пациента, клинического статуса, места перелома и временного интервала с момента первичного перелома/операции: о Хирургическая обработка несросшегося перелома, после которой проводят иммобилизацию перелома со свежими костными поверхностями и часто костным трансплантатом:
— Часто добавляют костный морфогенетический протеин (BMP) и другие ускорители
о Продолжающиеся исследование многих новых методов лечения, как например, экстракорпоральная шоковая терапия, тканевая инженерия, генная терапия и системная активация срастания костей
е) Диагностчиеская памятка:
1. Советы по интерпретации изображения:
• Сравнение полученных при последнем обследовании рентгенограмм с серией предыдущих снимков является обязательным условием для определения динамики срастания или ее отсутствия
• Неудачная фиксация металлоконструкции свидетельствует о несрастании или неполном срастании
2. Рекомендации по отчетности:
• Ожидаемое время срастания отличается в зависимости от возраста пациента и кости: поэтому следует быть очень осторожным при сообщении о несрастании, кроме случаев, когда несколько консультирующих специалистов считают несрастание вероятным
ж) Список использованной литературы:
1. Dijkman BG et al: When is a fracture healed? Radiographic and clinical criteria revisited. J Orthop Trauma. 24 Suppl 1:S76-80, 2010
Редактор: Искандер Милевски. Дата публикации: 22.9.2020
Нарушение заживления переломов костей
Вследствие нарушения репаративного остеогенеза происходит замедленное сращение костей, а в некоторых случаях это приводит к их несращению и образованию ложного сустава (псевдоартроз). Причиной этого могут быть общие и местные факторы.
Факторы нарушения заживления переломов
К общим факторам относятся: нарушение функции эндокринных желез, беременность, авитаминоз, острые и хронические инфекционные заболевания, расстройства трофики т.д.
Местные факторы являются ведущими среди причин нарушения репаративного остеогенеза. Их можно разделить на три группы (Д. В. Руда, 1976):
1. Ошибки при лечении: недостаточная репозиция отломков и неустраненных интерпозиций мягких тканей между ними, ненадежная иммобилизация после репозиции и частая замена гипсовых повязок, слишком обширное скелетирование кости во время операции (нарушается кровоснабжение), применение неадекватных фиксаторов для остеосинтеза (нестабильная фиксация) и др.
2. Факторы, связанные с тяжестью травмы и ее осложнениями: множественные и открытые переломы, массивное повреждение мягких тканей (мышц, сосудов, нервов), нагноение и остеомиелит.
3. Причины, которые зависят от анатомо-физиологических особенностей перелома: локализация, степень кровоснабжения (перелом головки или шейки бедренной кости, ладьевидной кости) и другие.
Нарушение репаративного остеогенеза при переломах костей ведет к замедленной консолидации (сращения) отломков, к несращению их или образованию ложного сустава (псевдоартроз), иногда — к неоартрозу (новому суставу). Под замедленной консолидацией перелома понимают такие случаи, когда не произошло костное сращение отломков в общепринятые нормальные сроки для конкретной локализации перелома.
Несросшийся перелом
Несросшимся переломом называют такой, при котором после двойного срока, необходимого для сращивания данной кости, клинически выявляют боль и патологическую подвижность в месте перелома, рентгенологически — щель между отломками при еще закрытых (костнонезарощених) костно-мозговых полостях отломков. Если есть костная заращение этих полостей замыкающими пластинками, это говорит о сложившемся ложном суставе (псевдоартроз).
Итак, дифференцировать несросшийся перелом от псевдоартроза можно клинически за болью в месте перелома, который возникает во время движений и нагрузки конечности, и рентгенологически — за отсутствием заращениея костно-мозговых полостей.
Все последствия нарушения репаративного остеогенеза патогенетически взаимосвязаны, зависят от причинных факторов и качества лечения. Во время движения отломков происходит постоянное травмирование свежих структур костной мозоли, включая новообразованные сосуды.
При сохранении способности человеческого организма к репаративному процессу в области перелома появляются компенсаторные изменения в виде краевых разрастаний, которые в той или иной степени постепенно уменьшают патологическую подвижность отломков. Образуется гипертрофический или гиперваскулярний мозоль, при которых преобладают процессы костеобразования над процессами рассасывания кости. Несмотря на образование значительного веретенообразного загрубения в области перелома, клинически определяют патологическую подвижность, болезненность, рентгенологически костного сращения между ними не видно. Щель между отломками заполнена грубоволокнистой соединительной тканью.
Далее регенеративный процесс при замедленном сращении может идти в двух направлениях, что зависит от ряда факторов. Если отломки сжимаются между собой, а при их нагрузке (физиологическое сокращение мышц, дозированная нагрузка в повязке) действующая сила совпадает с осью поврежденного сегмента и идет перпендикулярно к линии перелома, то волокнистая соединительная ткань превращается в хрящевую, а затем — в костную, т.е. наступает вторичное сращение костей, хотя происходит оно довольно долго.
Если сила будет действовать не по оси сегмента, совпадать или приближаться к линии перелома, то кости не срастутся, и постепенно сформируется гипертрофический ложный сустав. Характерными клиническими признаками ложного сустава является патологическая подвижность и отсутствие боли на месте перенесенного перелома, рентгенологическими — закрытие костно-мозговых полостей (наличие запирающих пластинок) и щель между отломками
Преобладают процессы рассасывания костной ткани над костеобразованием. Концы отломков становятся тоньше и заостренными, а щель между ними шире. Параосальные костные наслоения исчезают. Обломки между собой соединены соединительной тканью, которая наименее дифференцированная и не требует хорошего кровоснабжения. При значительной патологической подвижности между отломками формируются щель и типичный гиповаскулярний (атрофический) псевдоартроз.
Псевдоартроз
Зачастую бывает псевдоартроз большеберцовой кости, реже — костей предплечья, плеча и бедра.
При длительном псевдоартрозе щель на время заполняется слизеподобной жидкостью, а концы отломков от трения покрываются грубоволокнистым хрящом, шлифуются, участок охватывается фиброзной капсулой и таким образом возникает новый сустав (неоартроз).
Лечение по поводу переломов костей с нарушением репаративного остеогенеза включает общие и местные средства.
Общие средства лечения заключаются в повышении имуннореактивних сил организма, тонуса мышц, улучшении гемодинамики, обменных процессов и т.д. Для этого применяют полноценное, богатое белками и витаминами, питание, анаболические стероиды (нерабол, кортикотропин), мумие, экзогенную ДНК т.д. Назначают ЛФК, массаж, физиотерапевтические процедуры (общее кварцевание, теплые укутывания и т.п.).
Местное лечение заключается в создании оптимальных условий для сращения кости путем репозиции и обездвиживания отломков, нормализации местного крово- и лимфо обращения и трофики тканей, в профилактике и рациональном лечении гнойных осложнений.
При замедленной консолидации сращения костей достигают консервативными методами — надежной фиксацией и стимуляцией репаративных процессов.
Если перелом не срастается в нормальный для него срок и сопровождается гипертрофическим мозолью, то целесообразно продолжить фиксацию сегмента гипсовой повязкой, ортезом, а лучше — аппаратом Илизарова или другим аппаратом с функциональной нагрузкой конечности. Одновременно следует применять комплекс общих и местных средств лечения, которые бы стимулировали сращения кости.
В тех случаях, когда после травмы прошло два средние сроки, необходимые для сращения кости конкретного сегмента (локализации), а сращения нет, то рассчитывать на успех консервативного лечения нельзя.
Оперативное лечение больных с ложными суставами
Оперативное лечение больных с ложными суставами применяют давно, и методы его совершенствуются по мере развития науки. При псевдоартрозе, который образовался после закрытого перелома, в свое время методом выбора был металлоостеосинтез с костной пластикой.
После обнажения участка псевдоартроз освобождают от рубцов и освежают костные отломки, которые после репозиции прочно фиксируют металлическим стержнем, убитым интрамедуллярного. Затем участок псевдоартроза перекрывают костным аутотрансплантатом, который берут из проксимального метаэпифиза большеберцовой кости или крыла подвздошной кости, используют аллотрансплантаты (консервированные трупные) или ксенотрансплантаты (бычью кость). Трансплантат тесно подгоняют губчатой поверхностью к обнаженному слою участка псевдоартроза и прочно фиксируют проволокой или болтами. Операцию заканчивают наложением гипсовой повязки, которой иммобилизуют конечность до сращивания кости.
При тугом псевдоартрозе без смещения отломков хороших результатов достигают с помощью менее травматического операции — костной пластики с Хахутовым. После обнажения участка псевдоартроз со стороны раны поднадкостничной в обоих отломков вырезают одинаковой ширины трансплантаты. Их длина в одном из отломков должна составлять 2 / с, а во втором — 1 / с общей длины трансплантата. Трансплантаты перемещают так, чтобы более длинной частью перекрыть щель псевдоартроза, а меньшей заполнить образовавшийся дефект после перемещения. После операции конечность фиксируют гипсовой повязкой до сращения кости.
При гиповаскулярном псевдоартрозе оправдала себя операция декортикации, которая обновляет процессы регенерации. После вскрытия всех мягких тканей в области псевдоартроза поднадкостничной долотом сбивают тонкие пластинки коры так, чтобы они содержались на надкостнице с прилегающими к нему мягкими тканями. Выполнив круговую декортикацию, рану зашивают и накладывают гипсовую повязку.
Для возбуждения репаративного остеогенеза и улучшения кровоснабжения участка псевдоартроз некоторые хирурги долотом делают насечки мозоли и кости на глубину 2-3 мм в виде еловой шишки. Весьма проблематично было лечение больных с инфицированным псевдоартрозом, осложненным остеомиелитом, и после открытых переломов. Лечение затягивалось на многие месяцы и даже на годы, поскольку открытое оперативное лечение можно проводить не ранее 6 месяцев после заживления нагноившейся раны или закрытия свища.
Чтобы ускорить срастание инфицированного псевдоартроза, применялась операция Стюарда-Богданова, или внеочагового обходного полисиностоза, а при дефектах большеберцовой кости — операция Гана — перемещение малоберцовой кости под большеголенную.
Разработка и воплощение в травматологическую практику компрессионно-дистракционного аппарата Илизарова открыло новую эпоху, которая в корне изменила тактику лечения при псевдоартрозах, в том числе осложненных остеомиелитом и дефектами кости.
Применение аппаратного остеосинтеза позволяет устранить деформацию, создает стабильную фиксацию поврежденного сегмента, обеспечивает движения в прилегающих суставах, позволяет нагружать конечность. Однако при гиповаскулярном псевдоартрозе процесс срастания кости даже в аппарате остается замедленным, и поэтому нужно дополнительно применять костную пластику.
Больных с нагноительных процессами в области псевдоартроза лечат по общим правилам гнойной хирургии в условиях аппаратного остеосинтеза.
При псевдоартрозах, осложненных остеомиелитом, даже когда есть свищ, применение аппарата и создание стабильной фиксации приводит к усилению регенерации, затуханию воспалительного процесса, закрытию свища и сращению кости. Если есть сформированный секвестр, проводят секвестрэктомию в аппарате или перед его наложением. С помощью аппаратного остеосинтеза удается сократить срок лечения больных и добиться сращения кости.
При дефектах кости накладывают 4-кольцевой (или больше) компрессионно-дистракционный аппарат, проводят однополюсную, а при больших дефектах — двухполюсную остеотомию (компактотомию) в метафизарном (губчатом) участке кости. После образования первичного клеточного регенерата (7-10 дней) начинают опускать средний фрагмент кости в сторону дефекта. Опускания проводят очень медленно, по 1 мм в сутки (в один или два приема по 0,5 мм), сближением между собой средних колец аппарата. По мере расширения пространства в области остеотомии он заполняется новым регенератом, постепенно растет.
При достижении сближения концов костных отломков в месте бывшего дефекта, создают некоторую их компрессию, чтобы вызвать некробиоз и стимулировать местный репаративный процесс и сращение отломков. Для полного костного сращения аппарат следует содержать в нейтральной позиции в течение 2,5-4 мес. Этот способ лечения позволяет устранять дефекты костей на значительном протяжении (15 см и более).
Неправильное сращение кости
Неправильно сросшимся называют перелом, при котором кость срослась с отклонением от ее анатомической оси и нарушением статикодинамической функции.
У больных с переломами костей, которые не лечились или неправильно лечились, кости срастаются преимущественно со смещением отломков. При неправильно сросшихся внутрисуставных переломах является инконгруентность суставных поверхностей или нарушения угловых соотношений сустава, ведет к нарушению функций конечности, контрактуры, развития посттравматического деформирующего артроза и вторичных статических деформаций.
При диафизарных переломах кости неправильно срастаются, если есть полная репозиция отломков, наложена неполноценная гипсовая повязка или ее преждевременно снят, в результате чего обломки повторно смещаются.
Очень часто отломки не управляются скелетным извлечением, когда не соблюдаются правила репозиции и не используют корригирующих тяг, или обломки вторично смещаются вследствие преждевременного снятия извлечения. Бывают случаи неправильного сращения костей, если больной нарушает режим лечения.
Лечение больных с неправильным сращиванием костей проводят тогда, когда нарушается функция конечности или имеет место укорочение нижней конечности. Укорочена верхняя конечность с сохраненной осью и функцией лечению не подлежит. Следует устранить угловое смещение отломков у детей, поскольку с возрастом деформация будет увеличиваться.
В случае неполного сращения диафизов костей деформацию можно устранить закрытым способом под наркозом. Неправильно сросшиеся диафизы и эпифизы требуют оперативного лечения. Чаще всего проводят остеотомию на верхушке деформации диафиза с фиксацией отломков металлическим фиксатором и последующим лечением, как и при свежих переломах. Сросшиеся отломки, смещены в ширину, во время операции выделяют, освежают, открывают костно-мозговые полости, а после репозиции проводят металлоостеосинтез.
Околосуставной остеотомией ограничиваются при нарушении оси конечности после внутрисуставного перелома, который обязательно требует восстановления конгруэнтности суставных поверхностей. Смещенный отломок отделяют до мозоли, репонируют под визуальным контролем и фиксируют так, чтобы совпадали суставные хрящевые поверхности. Если такая операция невозможнп, то проводят артропластику (локтевого, тазобедренного, коленного), артродез (голеностопного, коленного) или эндопротезирование (тазобедренного, коленного, локтевого суставов) у пожилых людей.

