Контрольное узи что это
Контрольное узи что это
Заболевания
Симптомы
Венерические заболевания
Симптомы
УЗИ-контроль при беременности
Всем будущим родителям хочется, чтобы малыш родился здоровым. Хорошая генетика, сбалансированное питание, правильный режим бодрствования и отдыха в период беременности положительно сказываются на общем состоянии ребенка. Однако, зачатие это такое таинство, когда все формируется случайно по задумке природы. Поэтому риски возникновения тех или иных патологий в пределах 5% есть у всех. К сегодняшнему дню развитие медицины дает много возможностей их выявления еще на ранних стадиях беременности. УЗИ-контроль – один из лучших способов диагностирования состояния мамы и ребенка.
В защиту УЗИ
Сегодня заметно снизилась смертность, как рожениц, так и детей. Меньше появляется новорожденных со сложными хромосомными заболеваниями, физическими недостатками.
Мамам-противницам УЗИ необходимо понять, что лишь лучший гинеколог сможет обрисовать точную картину развития будущего ребенка. Важно осознать и то, что патологий при беременности великое множество. Если плод развивается нормально, то, например, факт низкой плацентации чреват спонтанными, обильными кровотечениями. В этом случае увеличивается риск неблагоприятного исхода родов и для малыша, и для мамы. Поэтому не стоит отказываться от УЗИ диагностики.
Три УЗИ по плану
Женщины, вставшие на учет по беременности, в плановом порядке должны сделать как минимум три исследования ультразвуком за 9 месяцев вынашивания малыша. При нормальном течении беременности скрининговые исследования рекомендуется проводить:
• На 10-12 или 11-14 неделях – самое важное УЗИ, позволяющее максимально точно определить сроки беременности, внутриматочное положение плода, исключить синдром Дауна и другие пороки развития.
• На 20-24 неделях – анатомическое УЗИ, определяющее пол, параметры и возможные отклонения развития скелета и внутренних органов малыша, состояние плаценты, околоплодных вод и питающего кровотока.
• На 30-34 неделях – уточняющее УЗИ, дающее представление о размерах плода, его зрелости к моменту появления на свет, о патологиях, которые могут повлиять на родовую деятельность.
УЗИ диагностика при беременности
Во время беременности, с первых недель, врачу и будущей маме важно убедиться, что с малышом все в порядке, он развивается по сроку и не имеет каких-либо проблем в здоровье. Самое простое и доступное исследование, позволяющее визуально оценить плод, его оболочку и матку, плаценту – это УЗИ беременных. Сегодня это исследование проводят всем будущим мамам как минимум трижды за весь срок.
Для чего делают УЗИ при беременности
Методика позволяет без какого-либо вмешательства в организм (не инвазивно) провести обследование и оценить строение малого таза, матки и придатков, развитие плода, плаценты, плодных оболочек, определить малейшие отклонения в нормальном течении беременности и вовремя начать лечение. Кроме того, УЗИ показывает раннюю беременность, в последующем помогает определить пол малыша, выявляет пороки развития и проблемы со здоровьем мамы, позволяет заранее планировать ведение родов.
На каком сроке УЗИ покажет беременность
Врач может рекомендовать УЗИ для определения беременности на ранних сроках, когда получен позитивный тест на беременность, но есть сомнения в сроке, важно определить количество плодов и их состояние (сердцебиение, движение), исключить внематочную беременность. Обычно современные сканеры способны распознать наличие плодного яйца уже с 4-ой недели гестации. Это особенно важно для женщин, имеющих в анамнезе невынашивание, забеременевших после ЭКО или лечения бесплодия.
На каком сроке можно узнать пол ребенка
Гениталии можно разглядеть при ультразвуковом исследовании на хорошем аппарате, начиная с 12-14 недель, однако важен опыт врача и удобное положение самого малыша. Более точно определяют пол малыша на втором исследовании – после 18 недель. В этом периоде картинка будет уже достаточно четкой и вероятность ошибки резко снижается.
Что такое скрининг при беременности
Важно регулярно проходить скрининги во время беременности – это ультразвуковая диагностика, оценивающая определенные показатели плода и плаценты, плодных оболочек и амниотической жидкости, в сочетании с анализами крови, определяющими специфические маркеры. Данные, полученные в ходе анализов и скринингового УЗИ, позволяют с высокой долей вероятности предположить пороки плода или серьезные аномалии, включая хромосомные патологии. По данным скрининга врач может назначить инвазивные исследования, чтобы подтвердить или опровергнуть серьезные аномалии.
Когда делают УЗИ при беременности
Во многом сроки проведения и количество процедур зависят от течения беременности и общего состояния здоровья матери. Не у всех будущих мам начало беременности и последующее ее течение гладкое, иногда возникают боли внизу живота, выделения, спазмы, требующие дополнительного, внепланового УЗИ беременной женщины. Если все хорошо, и малыш развивается нормально, у беременной нет жалоб, результаты анализов не выявляют отклонений, тогда исследование назначают планово – трижды за весь срок.
Согласно приказу МЗ РФ №572н от 01.11.2012 г.:
Дополнительно врач может назначать исследования вне плана – по показаниям, чтобы подтвердить определенные патологии, оценить динамику развития.
Первый триместр
Обычно первое УЗИ на ранних сроках беременности специалист рекомендует для определения точного возраста плода и расчета приблизительной даты, когда он появится на свет. Также оценивается количество плодных яиц и сердцебиение, активность зародыша, состояние матки и зачатка плаценты, возможных грубых пороков в развитии, особенностей развития малыша.
Второй триместр
Врач назначает дату УЗИ второго триместра беременности ближе к 20 неделям. Это позволяет не только оценить развитие плода, но и измерить определенные показатели, необходимые для исключения пороков и хромосомных аномалий. Ребенок уже достаточно большой, можно оценить внутренние органы и выявить проблемы со здоровьем и развитием. Не менее важна и оценка строения и развития плаценты, которая уже достаточно развита и занимает значительное место в матке. Если она расположена низко, женщине потребуется динамическое наблюдение.
Третий триместр
Если все хорошо, то УЗИ в третьем триместре назначают на сроки примерно от 32-й до 34-й недели. Специалисты оценивают общее состояние плода, его развитие и соответствие сроку, какое положение он занял в матке для родов, где расположена плацента, какова длина пуповины. Это важно для последующего планирования родоразрешения.
Диагностика методом цветного допплеровского картирования (ЦДК)
Александр Павлович Речмедин
Врач УЗИ – Эксперт
Высшая категория
Стаж более 20 лет.
Читать отзывы
Максимов Алексей Юрьевич
Врач УЗИ, Гинеколог.
Стаж более 10 лет.
Перейти на страницу врача
Шмарин Алексей Николаевич
Очень часто при назначении УЗИ- исследований или в прайсе УЗИ встречается фраза «УЗИ с ЦДК». Что же такое это загадочное ЦДК и для чего оно нужно? Не проще ли сделать обычное УЗИ, ведь УЗИ с ЦДК хот и ненамного, но дороже? Давайте попробуем разобраться и получить для себя полную картину и ответ на вопрос – стоит ли переплачивать за ЦДК или достаточно простого УЗИ.
Прежде всего нужно сказать, что ЦДК как функция появилась сравнительно недавно на аппаратах новых поколений и, следовательно, раньше эту процедуру не делали по одной простой причине – старые УЗИ – сканеры этой опции не имеют. Отдельным методом данный вид диагностики считать нельзя. ЦДК является разновидностью классического УЗИ, или, скорее, его дополнением.
УЗИ – исследование с помощью ЦДК врачи назначают для обследования разного рода патологий. Этот способ диагностики является более информативным, так как позволяет провести оценку кровотока и состояния сосудистой системы. Как это происходит?
Основа диагностики методом ЦДК включает в себя дуплексное сканирование в сочетании с Доплер-УЗИ и комбинируется дополнительным режимом цветной визуализации. Иначе говоря, это чёрно-белая картинка УЗИ-аппарата с применением цветного моделирования той или иной области. Именно это выделение цвета указывает на направление и скорость тока крови, проходимость, сопротивление и размеры сосудов. Зная эти данные, специалист может достоверно оценить все процессы, протекающие в организме пациента.
Большой плюс допплеровского картирования заключается в том, что, поскольку этот метод показывает кровоток в обследуемом органе, то он позволяет увидеть начальные формы воспалений, зарождающиеся очаги новообразований, на самых ранних стадиях отличить доброкачественную опухоль от злокачественной, дать оценку роста новообразованию, определить наличие мочекаменной болезни и, даже, показать скрытые камни в желудочном пузыре, показать аномальный кровоток в щитовидной железе и поставить предварительный диагноз, который при обычном УЗИ – сканировании увидеть невозможно.
Показания к применению обследования методом ЦДК: чаще всего, это патологические состояния сосудистой системы человека, такие как аневризма сосудов головного мозга, сосудистая недостаточность, травмы головы и ушибы позвоночника, а также операции на нём, варикоз, подозрение на инсульт, вегетососудистая дистония, атеросклеротические поражения, шейный остеохондроз. Так же метод ЦДК является правом дополнительного выбора пациента при обследовании щитовидной железы, почек и надпочечников или любого другого органа, если есть необходимость в более полной, развернутой и точной картине обследования.
При подозрении на онкологию, наличии уплотнений или новообразований неустановленного генеза – УЗИ с ЦДК является обязательным.
Как и другие методы ультразвукового обследования, УЗИ методом ЦДК безболезненная процедура и не несёт вреда организму человека.
Технология S-Detect™ в УЗИ молочных желез: первый опыт применения
Перевод статьи: «S-Detect™ in Breast Ultrasound: Initial Experience».
«Технология S-Detect™ показала превосходную согласованность (91,2 %) с оценкой радиолога-маммолога в интерпретации образований молочных желез. Она может быть хорошим помощником в принятии решений, особенно для начинающих лучевых диагностов и для тех, кто не специализируется в маммологии».
Введение
Ультразвуковое исследование (УЗИ) молочных желез все шире применяется в качестве метода скрининга, дополняющего маммографию. Контрольное УЗИ молочных желез рекомендуется даже при отрицательных результатах маммографии, в первую очередь среди женщин с плотными молочными железами, с семейным анамнезом рака молочной железы или с доказанной генетической предрасположенностью.
Хотя количество УЗИ молочных желез быстро растет, опытных врачей, проводящих такие исследования, по-прежнему очень мало.
Хорошо известно, что результаты УЗИ во многом зависят от опыта оператора, проводящего исследование. Поскольку УЗИ молочных желез демонстрирует неприемлемо более высокую оператор-зависимость и низкую воспроизводимость, чем УЗИ других органов, среди ограничений УЗИ молочных желез как скринингового метода называют большое количество ложноположительных результатов и неоправданных биопсий.
В связи с этим возникла необходимость в объективной и стандартизированной оценке поражений, которые можно выявить при эхографии.
Методы
В качестве контрольной группы были собраны данные для 12 случаев подтвержденных доброкачественных новообразований, для которых уже имелись эхограммы длительного динамического наблюдения или результаты биопсии.
По данным УЗИ радиологи классифицировали объемные образования на предмет возможной злокачественности на основе ультразвуковых характеристик, отнеся их к одной из 5 категорий по BI-RADS®: от BI-RADS® 2 до BI-RADS® 4С или 5 по общему согласию. После окончательной оценки полученные ультразвуковые изображения оценили программой S-Detect™ (Smart-Detect™, компания Samsung Medison Со., Ltd, Сеул, Республика Корея). Оценка изображения программой S-Detect™ была выполнена в поперечной и сагиттальной плоскости. Результаты зарегистрированы как вероятно доброкачественные или вероятно злокачественные. Если результаты различались для поперечной или сагиттальной проекции или же программа указывала на вероятную доброкачественность в одном направлении и вероятную злокачественность в другом, результаты засчитывались как вероятно злокачественные.
Окончательный диагноз был установлен на основании пункционной биопсии иглой 14G, вакуумной биопсии или анализа предыдущих ультразвуковых изображений за период более 2 лет. Мы сравнивали результаты окончательной оценки радиологов с результатами программы S-Detect™ и скоррелировали их с оканчательным диагнозом (табл. 1).
| Результаты УЗИ | Результаты биопсии | No. | Результаты радиологов | Результаты S-Detect |
|---|---|---|---|---|
| Доброкачественные образования (n=16) | Доброкачественные кисты/ фиброаденомы | 12 | BI-RADS® С2 или 3 (типичное или вероятно доброкачественное) | 11 вероятно доброкачественных 1 вероятно злокачественное |
| 4 | BI-RADS® С4А (низкий уровень подозрений) | Все вероятно злокачественные | ||
| Злокачественные образования (n=13) | 10 IDC 3 DCIS | 2 | BI-RADS® С4А (низкий уровень подозрений) | 1 вероятно доброкачественное 1 вероятно злокачественное |
| 4 | BI-RADS® С4B (средний уровень подозрений) | 1 вероятно доброкачественное 3 вероятно злокачественных | ||
| 7 | BI-RADS® С4С или 5 (умеренный уровень подозрении или выше) | Все вероятно злокачественные | ||
| Образования с высоким риском (n=5) | Доброкачественные кисты/ фиброаденомы | 3 | BI-RADS® С4А (низкий уровень подозрений) | Все вероятно злокачественные |
| 1 радиальный рубец 2 случая склерозирующего аденоза | 2 | BI-RADS® С4B (средний уровень подозрений) | Все вероятно злокачественные |
Результаты
В таблице 1 показаны результаты оценки радиологов, результаты программы S-Detect™ и окончательные диагнозы. Окончательные диагнозы для образований были следующими: 13 случаев злокачественных поражений, 16 случаев доброкачественных образований и 5 случаев поражений с высоким риском. Средний размер образования составлял 1,2 см (1,2±0,6 см).
Оценка объемных образований программой S-Detect™ совпала с общим мнением радиологов-маммологов, в 31 из 34 случаев (91,2 %).
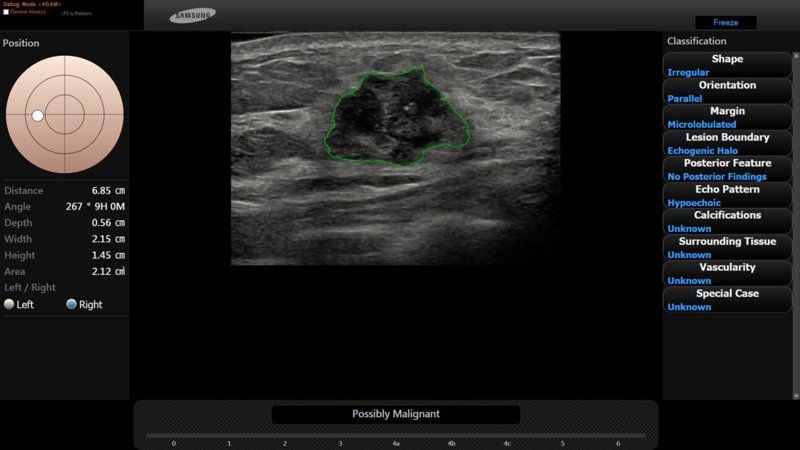
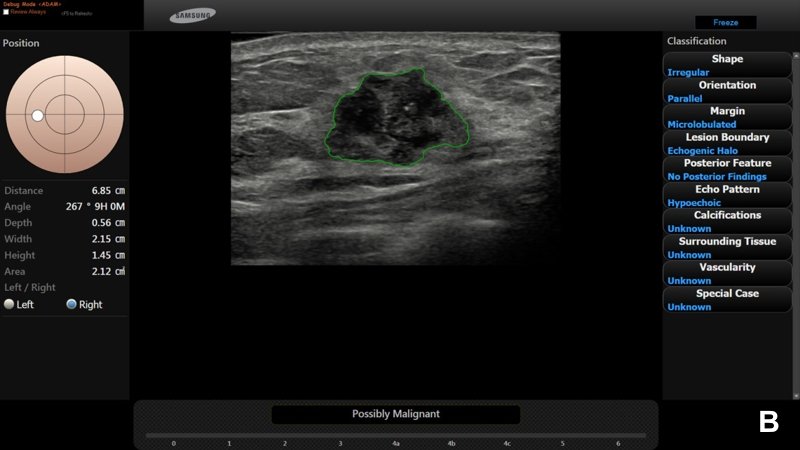
Все поражения с высоким риском (категория BI-RADS® 4С или 5) были интерпретированы программой S-Detect™ как вероятно злокачественные и гистологически во всех случаях представляли собой инвазивную протоковую карциному (IDC) (рис. 1).
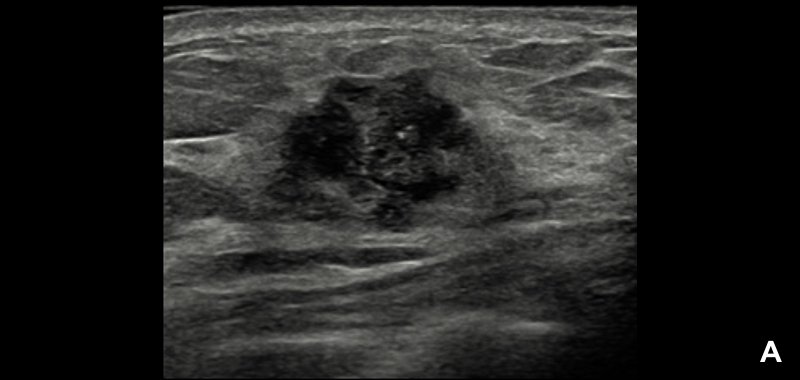
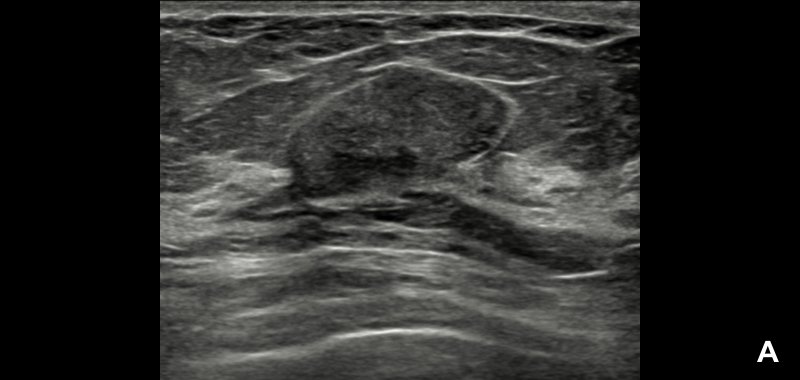
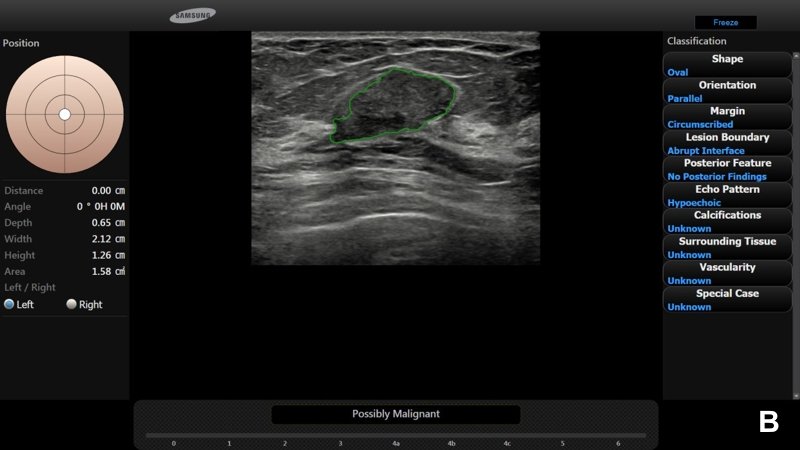
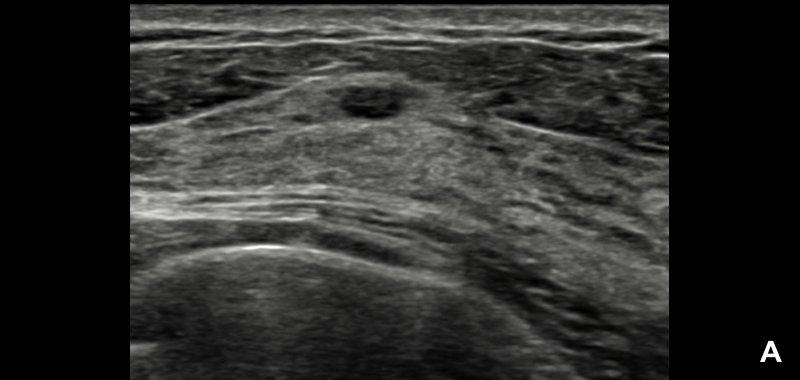
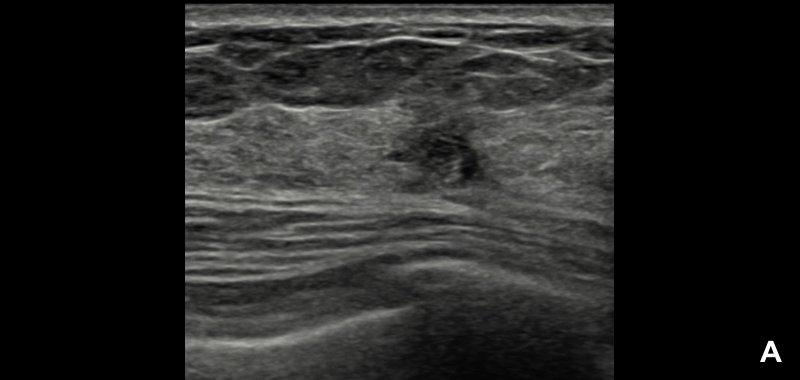
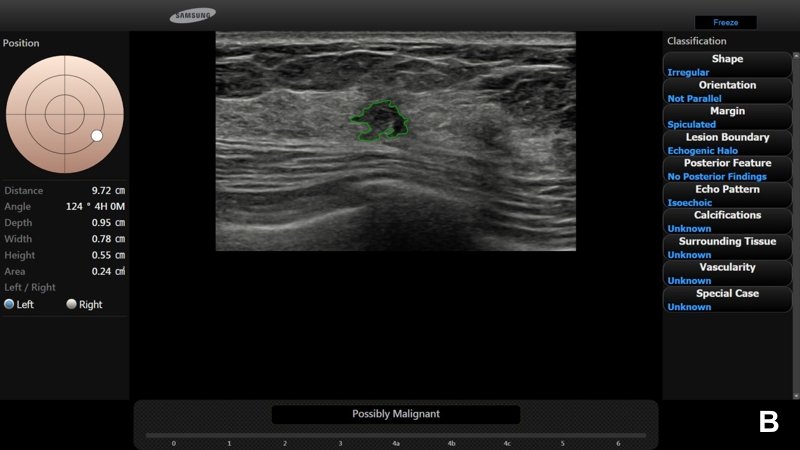
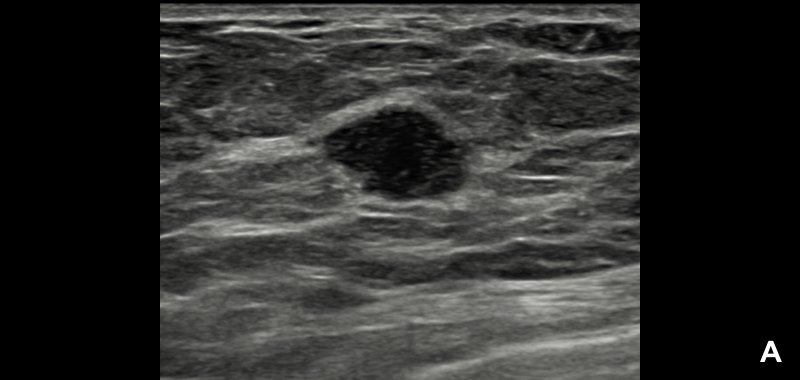
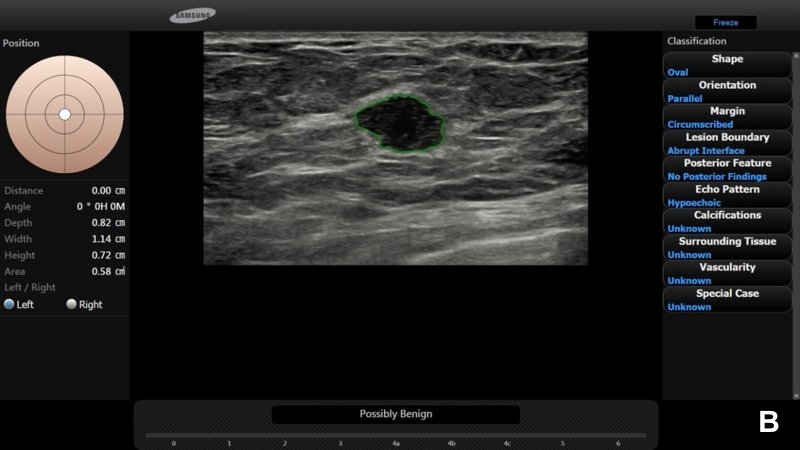
При УЗИ обнаружено неоднородное гипоэхогенное образование размером около 2.2 см неправильной формы, с нечеткими и мелкобугристыми контурами и эхогенным ободком (А).
По заключению радиолога предположена категория BI-RADS® 5; программа S-Detect™ также указала на вероятную злокачественность (В). Биопсия подтвердила диагноз: «инвазивная протоковая карцинома».
В 13 случаях фиброаденом радиологи указали на низкую вероятность злокачественности (категория BI-RADS® 4А) в 4 случаях, а программа S-Detect™ указала на вероятную злокачественность в 5 случаях (рис. 2).
При УЗИ выявлено неоднородное гипоэхогенное образование неправильной формы размером около 2,2 см (А).
И радиолог, и программа S-Detect™ указали на вероятную злокачественность (B). Однако по результатам пункционной биопсии установлен диагноз «фиброаденома».
Для всех типичных доброкачественных образований было указано на вероятную доброкачественность (рис. 3).
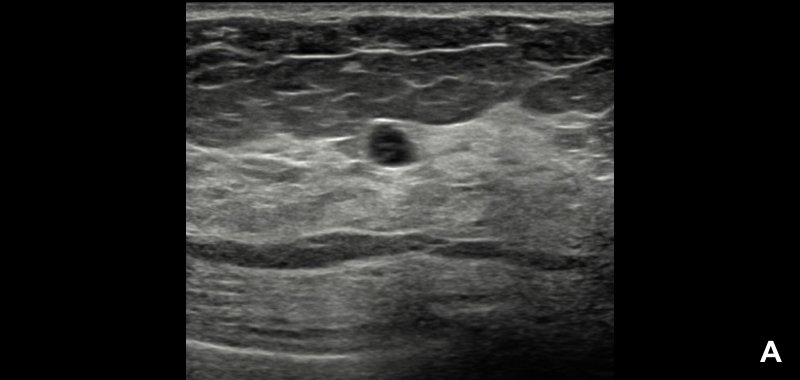
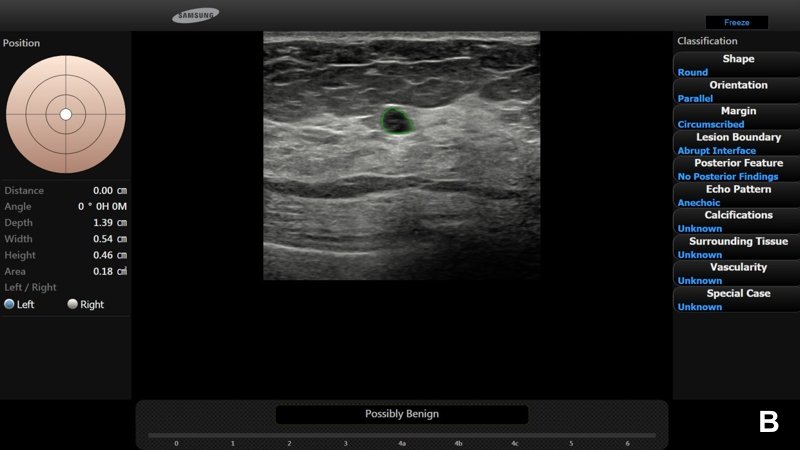
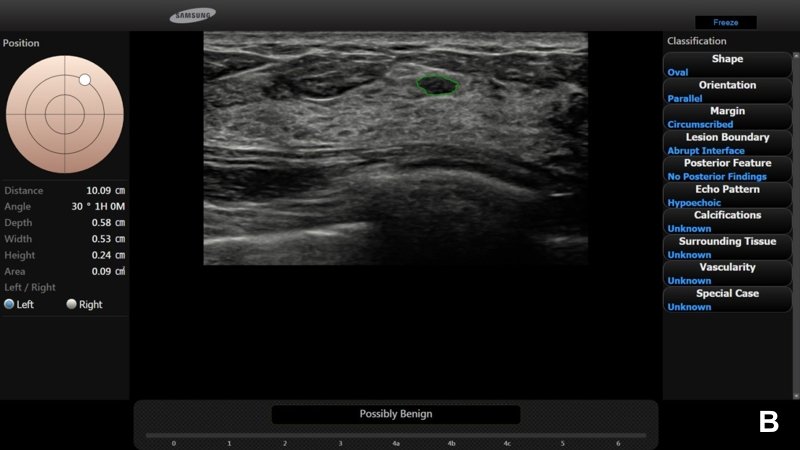
УЗИ выявило четко очерченное анэхогенное образование размером около 0.8 см. Форма образования была слегка неправильной, однако контуры четко очерчены, с тонким зхогенным ободком (А).
Радиолог предположил, что это доброкачественная киста категории BI-RADS® 2; программа S-Detect™ также указала на вероятную доброкачественность (В). Образование оставалось стабильным более 2 лет.
В прочих случаях для всех образований и радиологи, и программа S-Detect™ сделали предположения о доброкачественности (рис. 4).
УЗИ показало четко очерченное изоэхогенное образование овальной формы размером около 0,5 см (А).
И радиолог, и программа S-Detect™ расценили образование как вероятно доброкачественное (категория 3 по BI-RADS®) (В).
Для 5 высокоподозрительных образований и радиологи (n = 3 и n = 2), и программа S-Detect™ указали на вероятность злокачественности во всех случаях (рис. 5). Из 13 злокачественных случаев программа S-Detect™ не определила один случай инвазивной протоковой карциномы (IDC) и один случай протоковой карциномы in situ (DCIS), которые выглядели на УЗИ как относительно четко очерченные массы.
УЗИ показало изоэхогенное образование неправильной формы размером 0,7 см (А).
Радиологи оценили образование как подозрительное на злокачественность (категория BI-RADS® 4В); программа S-Detect™ также указала на вероятную злокачественность (В). Пункционная биопсия и секторальная резекция выявили лучевой рубец.
В одном случае у пациентки были патологические выделения из соска, а другой случай представлял собой недавно появившееся образование, обнаруженное при последующей скрининговой маммографии (рис. 6).
В нижне-наружном квадранте молочной железы при УЗИ было обнаружено гипоэхогенное образование размером около 1 см с частично мелкобугристыми контурами (А).
Радиологи расценили это образование как подозрительное на озлокачествление (категория 4 пo BI-RADS®), однако программа S-Detect™ сочла это поражение вероятно доброкачественным с четко очерченной границей (B). По результатам пункционной биопсии была диагностирована инвазивная протоковая карцинома.
Обсуждение
В данном исследовании чувствительность программы S-Detect™ составила 84,6 %. Два пропущенных случая рака молочной железы представляли собой относительно четко очерченные изоэхогенные и гипоэхогенные образования с подозрительными клиническими признаками, например с патологическими выделениями из соска и недавно появившимся образованием, выявленным при скрининговой маммографии. Программа S-Detect™ анализирует только характеристики образований при УЗИ и оценивает возможность злокачественности на основании параметров BI-RADS® для УЗИ. Таким образом, возможность обнаружения четко очерченных злокачественных образований с помощью программы S-Detect™ может оставаться ограниченной. Кроме того, при УЗИ молочных желез пациенток с подозрительными клиническими результатами радиологи пытаются обнаружить даже мельчайшие возможные признаки, тогда как программа S-Detect™ не способна на это.
Тем не менее расчетная специфичность программы S-Detect™ составила 68,8 %, за исключением поражений с высокой степенью риска, которым потребовалась биопсия, но которые были классифицированы как доброкачественные, однако это примерно соответствует специфичности анализа, выполненного радиологами (75 %). Основной причиной снижения специфичности была неправильная форма фиброаденом, для которых назначалась биопсия; и радиологи, и программа S-Detect™ признавали их вероятно злокачественными.
Заключение
Технология S-Detect™ продемонстрировала превосходную согласованность (91,2 %) с оценкой радиологом-маммологом при интерпретации характера образований в молочных железах. Она может стать хорошим помощником при принятии решений, особенно для начинающих радиологов и для тех, кто не специализируется на маммологии.
УЗИ с эхоконтрастированием
Одним из самых перспективных методов исследования в лучевой диагностике сегодня является ультразвуковое исследование контрастным усилением.
О том, какие возможности открывает технология эхоконтрастирования, об особенностях и достоинствах этого метода, рассказывает Андрей Владимирович Мищенко, д.м.н., заведующий отделением лучевой диагностики ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
Что такое УЗИ с эхоконтрастом? Чем оно отличается от обычного УЗИ?
В США и странах Западной Европы эта технология широко применяется уже более десяти лет. В России первые препараты для эхоконтрастирования были зарегистрированы около трех лет назад, и с тех пор УЗИ с контрастированием активно развивается, в том числе для диагностики онкологических заболеваний.
Благодаря использованию контрастного вещества в УЗ-исследовании появились новые возможности. В первую очередь ультразвуковое исследование с контрастным усилением предназначено для оценки васкуляризации, то есть кровоснабжения того или иного органа или структуры. Повышенная васкуляризация – это один из признаков злокачественных новообразований.
Если раньше о васкуляризации можно было судить только на основании доплеровских исследований, то теперь уже на первичном этапе дифференциальной диагностики мы можем по характеру васкуляризации предполагать доброкачественный или злокачественный характер изменений, понять есть ли кровоснабжение паталогической ткани. УЗИ с ЭК крайне важно и эффективно для выявления васкуляризированных участков, когда при обычном УЗИ на вид ткань есть, но нельзя сказать, растущая эта ткань, кровоснабжаемая, или фиброзная (плохо кровоснабжаемая – рубец).
Эхоконтрастирование очень помогает в определении масштаба поражения опухолевого процесса.
УЗИ с эхоконтрастом позволяет найти ответы на многие другие вопросы, не прибегая к иным методам лучевой диагностики: КТ, МРТ, ПЭТ-КТ – высокотехнологичным, но и обладающим определенным вредным воздействием на человека за счет рентгеновского, гамма-излучения, нефротоксичных контрастных препаратов.
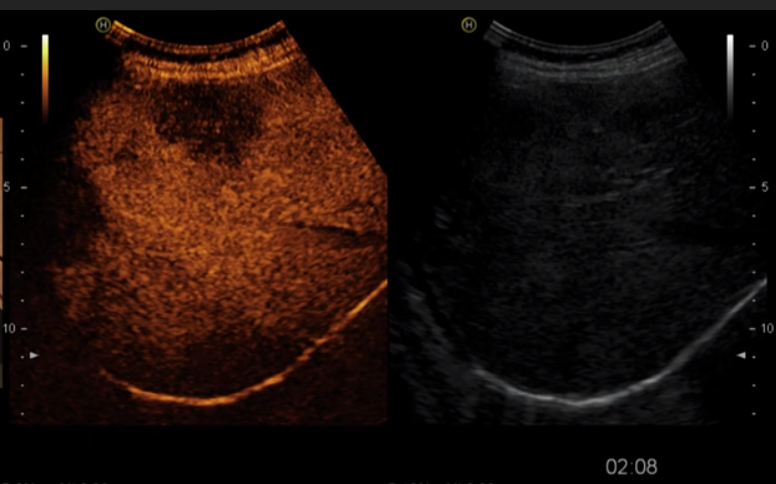
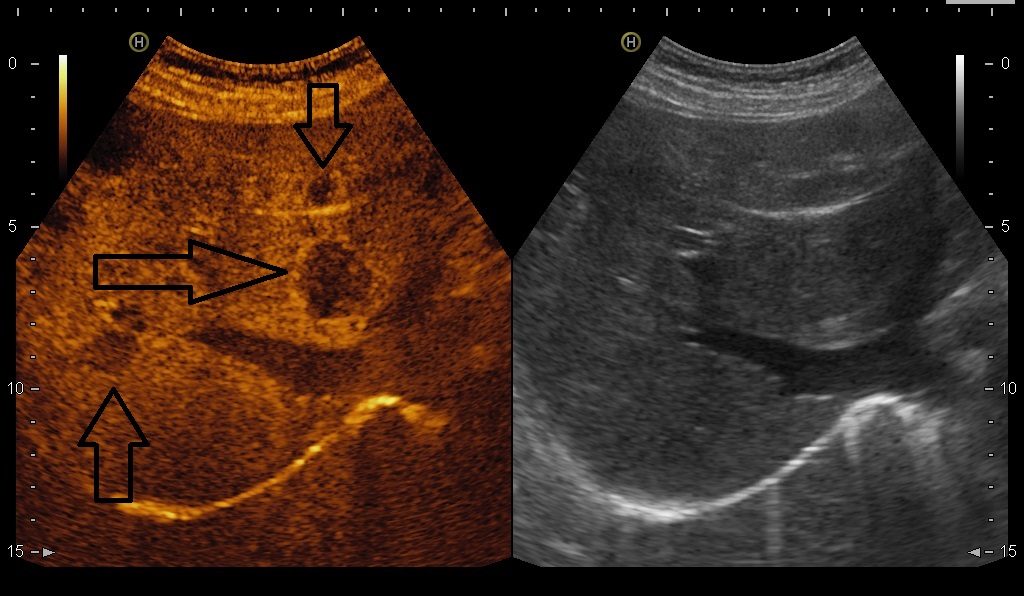
На снимках наглядно видно отличие от обычного УЗИ:
Режим эхоконтрастирования (слева) позволяет четко локализовать очаговое поражение печени.
В режиме эхоконтрастирования (слева) четко видны метастазы в печени.
Какие эхоконтрастные препараты применяются для УЗИ?
Это нетоксичный препарат, совершенно инертный для человека. Это белый порошок, который при смешивании с физраствором образует микропузырьки воздуха, которые рассасываются, а потом выводятся через лёгкие. Если нужно, УЗИ с контрастированием можно выполнять часто. За все время применения его во всем мире не зарегистрировано никаких побочных эффектов.
Для контрастирования традиционно применяли раньше компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ). Контрастный препарат, используемый в КТ или МРТ, показывает и сосудистые структуры и их проницаемость. Соответственно, на изображении специалисту трудно понять — это так много сосудов в ткани или они так легко проницаемы.
Препарат же, используемый в УЗИ при контрастировании, отличается от тех, что применяют в КТ или МРТ. В УЗИ с эхоконтрастированием «свечение» препарата происходит только за счет сосудистого русла т.к. микропузырьки не выходят за пределы сосудистой стенки, не проникают в интерстиций (межклеточное пространство, которое составляет как бы остов большинства тканей).
Врач-диагност четко понимает, что микроциркуляторные сосуды находятся здесь в очень высокой концентрации. Чаще всего опухоль отличается по строению от нормального органа именно сосудистым руслом: либо это низкая концентрация сосудов на площадь, либо наоборот высокая.
Кто определяет целесообразность применения контрастирования?
Назначает исследование обычно врач-рентгенолог и ультразвуковой диагност, которые впервые сталкиваются с пациентом.
Благодаря научной литературе, конференциям и школам по лучевой диагностики, которые проводят специалисты нашего отделения, все больше врачей-онкологов понимают перспективность и преимущества этой технологии, и онколог на первичном приеме уже может рекомендовать сделать УЗИ именно с эхо-контрастированием, понимая, что ситуация сложная и она может быть разрешена только при эхо-контрастировании.
Чаще в ходе УЗ-исследования врач принимает решение, нужно ли продолжать и доводить методику сканирования до использования эхо-контрастирования, либо он получил уже всю необходимую информацию. При этом, врач ультразвуковой диагностики должен быть экспертом, понимать суть происходящих патологических процессов и постараться в заключении ответить на все вопросы, необходимые врачу-онкологу для принятия решений по назначению лечения. То есть, часто человека записывают на «простое УЗИ», а уже специалист определяет, есть ли необходимость делать УЗИ с контрастом.
Сколько по времени длится прием пациента при УЗИ с ЭК?
Стандартный прием УЗИ занимает не более 20 минут на одну зону сканирования. Формально, контрастирование незначительно увеличивает время приема еще на минут 5-10. Чаще необходимо приготовить кабинет к инъекции контрастного препарата, поэтому пациента просят подождать. Основное время врач-специалист УЗД тратит на специальный обсчет и анализ изображений уже без пациента.
Эхоконтрастирование – непростая процедура, требующая специального оборудования и навыков. Внутри раствора должны сформироваться микропузырьки газа, нужно подготовить специальный раствор с ними, проследить, чтобы они не разрушились, аккуратно хранить и ввести.
Для каких заболеваний эта методика исследования особенно эффективна?
Методика контрастирования в онокологической практике используется при поражениях различных огранов: печени, почек и мочевого пузыря, лимфатических узлов, щитовидной и молочной железы, матки, яичников, опухолей мягких тканей, также есть сведения об успешном применении эхоконтрастировния в исследовании предстательной и поджелудочной железы. Эти исследования в полном объеме проводятся и в НМИЦ онкологии имени Н.Н.Петрова.
УЗИ в гинекологии применяют реже, чем в других сферах. Мы осторожно подходим к новым технологиям. Перед использованием в рутинной практике, около года мы накапливали свой опыт исследований, а также внимательно изучали достижения европейских и американских специалистов. С помощью УЗИ с ЭК мы проверяем уже известные нам случаи и, таким образом, можем оценить эффективность новой техники. Сейчас в НМИЦ онкологии им. Н.Н. Петрова выполняется ультразвуковое исследование с контрастным усилением шейки матки, а также яичников и тела матки с целью дифференциальной диагностики и оценки распространённости опухолей.
Расскажите, пожалуйста, каковы области применения и перспективы развития этой методики в онкологии.
Области применения ультразвука с контрастным усилением:
На сегодняшний день применение УЗИ с эхоконтрастированием очень важно и эффективно для диагностики опухоли, оценке ответа на лечение, эффективности противоопухолевой терапии – как классического: хирургического, лучевого и химиотерапии, так и экспериментального малоинвазивного – аблации (крио-, лазеро-, радиочастотного, высокоинтенсивного ультразвука и др.)
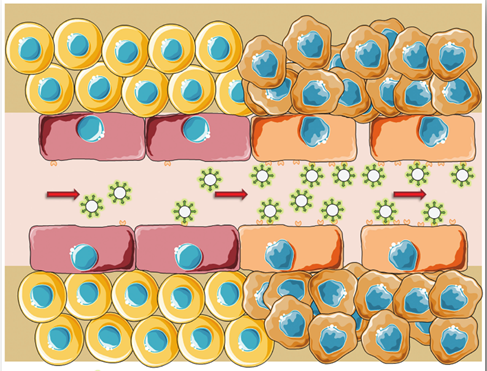
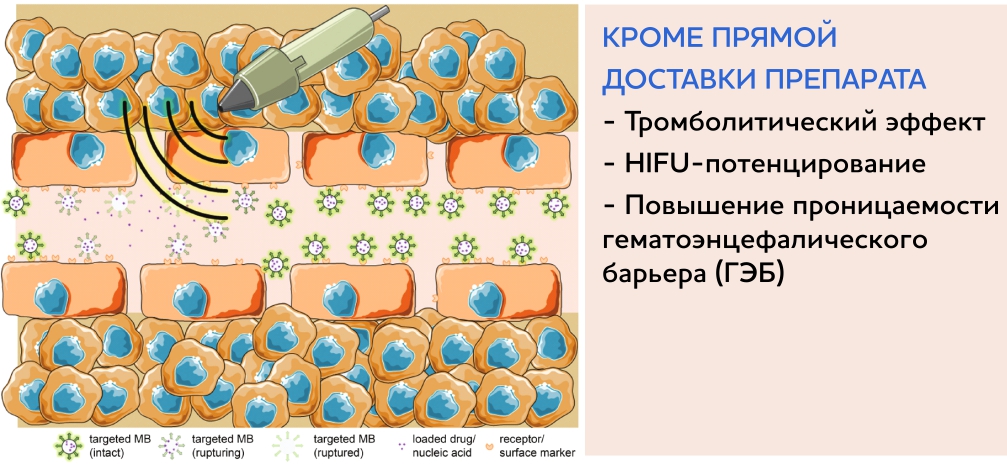
Вопросы завтрашнего дня – это применение микропузырьковых растворов в лечении онкологических заболеваний – это таргетная доставка лекарств и метаболитов, усиление HIFU-эффекта. HIFU-терапия – это технология нового поколения, которая использует энергию ультразвуковых колебаний для лечения глубоко лежащих тканей.
Другим перспективным свойством микропузырьковых растворов является их потенциальная возможность быть видимыми с помощью любых методов лучевой диагностики (КТ, МРТ, радионуклидная диагностика). Возможно, это тоже найдет свое воплощение в будущем.