Контузия таранной кости что это такое
Остеохондральные повреждения голеностопного сустава
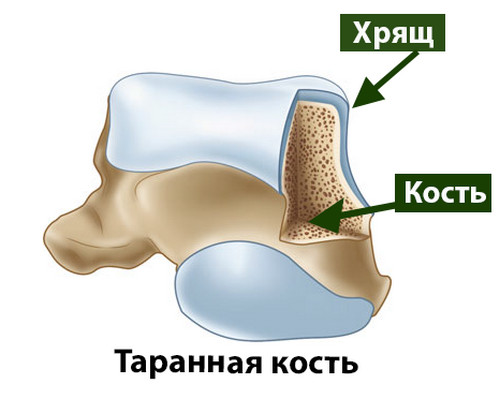
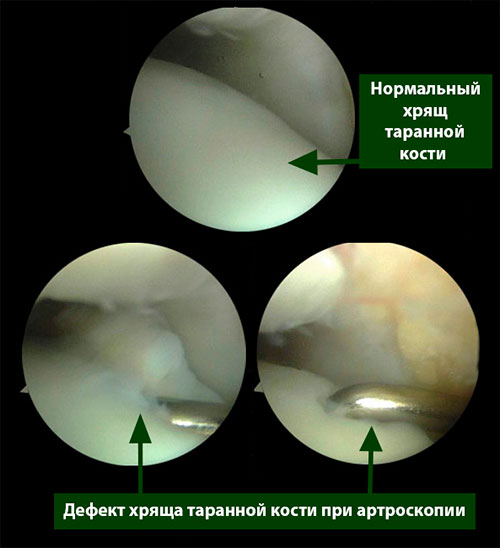
Голеностопный сустав – это наиболее конгруэнтный сустав нижней конечности, а хрящевой покров образующих его костей отличается наименьшей толщиной.
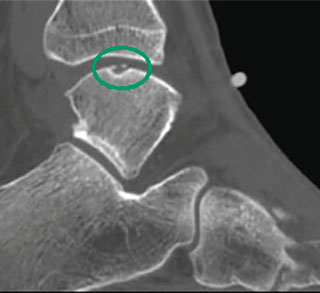
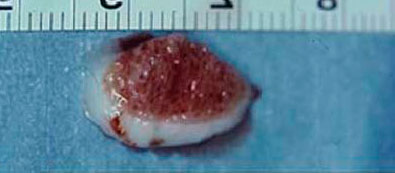
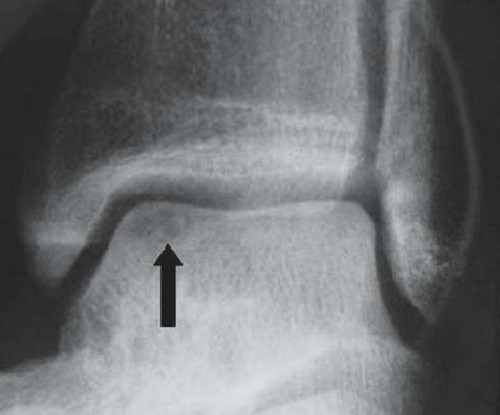
Частота (остео) хондральных дефектов блока таранной кости у пациентов со свежими повреждениями голеностопного сустава составляет 7-9%. Эти остеохондральные дефекты становятся причиной длительно сохраняющегося отека, ограничения объема движений и боли при нагрузке. Дефект может быть виден на рентгенограммах, однако чаще они оказываются неинформативными. Травматические остеохондральные повреждения отличаются низкой способность к регенерации поэтому требуют специального хирургического лечения.
Выделяют также дефекты хряща в голеностопном суставе, причины которого напрямую не связаны с травмой. Здесь могут иметь значение нарушение кровобращения в кости, некроз и, возможно, генетические факторы. Большинство из них долго протекают бессимптомно. Однако в дальнейшем они могут проявится болью и отеком, например, после эпизода травмы.
Остеохондральные дефекты обычно локализуются в области передней части блока таранной кости. При остеохондральных дефектах часто образуются свободные тела в голеностопном суставе.
Повторяющиеся перегрузки поврежденного суставного хряща могут вести к дальнейшей локальной гибели хрящевых клеток.
Голеностопный сустав – это наиболее конгруэнтный сустав нижней конечности, а хрящевой покров образующих его костей отличается наименьшей толщиной.
Средняя толщина хрящевого покрова блока таранной кости у человека составляет 1,5 мм.
Толщина суставного хряща коленного сустава, согласно исследованиям составляет 2,2 мм (1,7-2,6 мм), а средняя толщина суставного хряща тазобедренного сустава – 1,8 мм.
Хрящ образован клетками (хондроцитами), коллагеновыми волокнами (образуют аркадные структуры) и водой. На водный компонент суставного хряща человека приходится примерно 80% его массы. Благодаря своему строению суставной хрящ очень гладкий, это облегчает движения костей друг относительно друга в суставе.
Предполагается, что в формировании болевого синдрома при остеохондральных дефектах голеностопного сустава участвуют несколько механизмов. При увеличение давления в полости голеностопного сустава и внутри таранной кости формируется костная боль, а при воспалении — синовиальная боль.
Под синовиальной болью подразумевается боль от воспаленной и утолщенной синовиальной выстилки стенок сустава.
Также установлено, что надкостница и костный мозг таранной кости являются хорошо иннервируемыми тканями. Увеличение давления внутри голеностопного сустава является мощным раздражителем нервных окончаний костного мозга. Вот почему пациенты с поврежденным хрящом таранной кости периодически испытывают значительные костные боли.
Пациенты обычно испытывают боль в глубине голеностопного сустава во время или после физической активности. У некоторых пациентов отмечается небольшое ограничение объема движений в голеностопе и его припухлость.
Рентгенография
Рутинное рентгенологическое исследование включает рентгенографию обоих голеностопных суставов в прямой и боковой проекциях. На рентгенограммах можно увидеть отслоенный костный фрагмент. Изначально, на начальных стадиях болезни, площадь повреждения может быть очень мала, в связи с чем она не будет видна на рентгенограммах. Иногда изменения становятся видны только при рентгенологическом исследовании в динамике.
КТ и МРТ
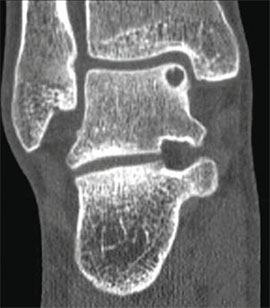
Для предоперационного планирования, однако, предпочтительно использование компьютерной томографии (КТ). КТ включает исследование с шагом 0,5 мм и ЗD реконструкцией поврежденного сустава. МРТ полезно для диагностики сопутствующих повреждений мягких тканей (мышц, связок и сухожилий).
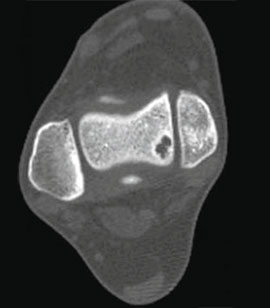
I стадия: небольшой компрессионный перелом.
II стадия: неполный отрыв фрагмента.
III стадия: полный отрыв фрагмента с его смещением.
IV стадия: смещенный фрагмент.
Бессимптомно существующие или минимально проявляющие себя повреждения лечатся консервативно: покой, лед, временное ограничение нагрузки и, при ощущениях нестабильности в суставе, ортезирование.
Мы используем несколько хирургических методик лечения остеохондральных повреждений голеностопного сустава. Все они чаще всего основываются на одном из следующих принципов:
Выбор метода лечения остеохондральных повреждений таранной кости зависит от продолжительности жалоб пациента, размеров дефекта и от того, с каким дефектом, первичным или вторичным, мы имеем дело.
По нашему опыту первичный и наиболее оптимальный метод лечения повреждений хряща голеностопа является артроскопический дебридмент и стимуляция костного мозга. Такая тактика лечения в 87% случаев позволяют добиться хороших и отличных результатов.
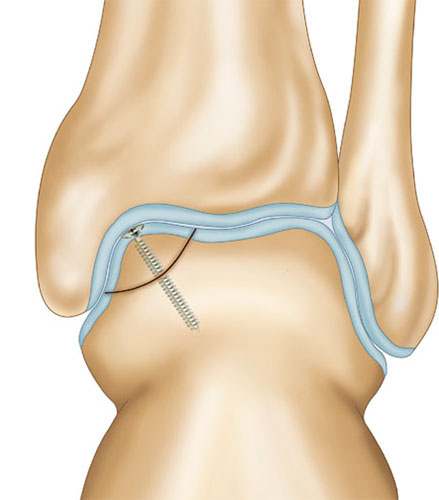
В острых ситуациях (от травмы прошло до 4 недель) при размерах фрагмента 18 мм и более предпочтительна фиксация его на место с использованием специальных винтов. В подростковом возрасте всегда следует отдавать предпочтение фиксации отколовшегося фрагмента даже при размерах дефект менее 18 мм. При крупных кистозных дефектах таранной кости может быть показано заполнение дефекта костным материалом.
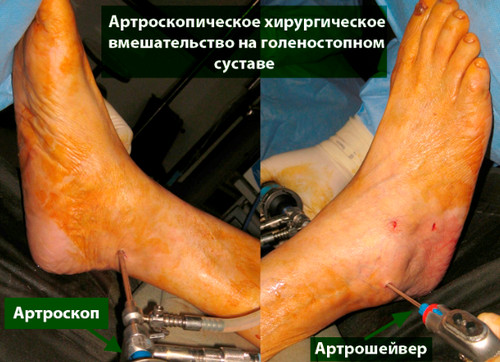
В большинстве первичных случаях весь необходимый объем вмешательства может быть выполнен артроскопически.
При неэффективности первичного вмешательства может быть показана мозаичная хондропластика или замещение дефекта искусственным хрящом. Эти операции обычно выполняются открыто.
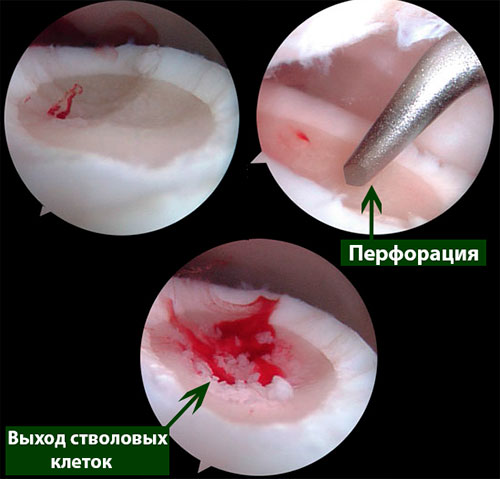
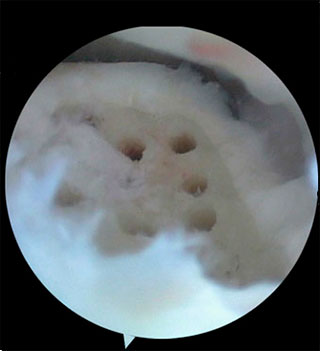
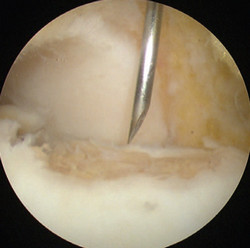
Методика заключается в удалении всех отколовшихся фрагментов хряща и подлежащей некротизированной (умершей) кости. Если в кости под хрящом имеются кисты, они вскрываются и специальным образом обрабатываются. Затем особым интструментом выполняется микро перфорация кости. Это приводит к высвобождению факторов роста, которые заполняют дефект хряща таранной кости.
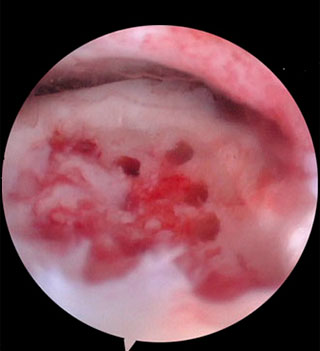
Происходит стимуляция образования новых сосудов, в остеохондральный дефект выходят стволовые клетки костного мозга таранной кости, и он в последующем заполняется хрящом.
Во время операции снижается внутрисуставное давление на хрящ, что приводит к блокированию стимуляции нервных окончаний и уменьшению выраженности болевых ощущений у пациента.
Хорошие и отличные результаты отмечены у 86% пациентов.
Реабилитация после артроскопического дебридмента
После артроскопического дебридмента и перфорации пациентам рекомендуют активное сгибание стопы в голеностопном суставе. В течение ближайших 5-6 недель после операции допускается лишь дозированная нагрузка на стопу. Полная нагрузка разрешается через 6 недель. Бег по ровной поверхности возможен через 12 недель после операции. Возвращение к полноценной активности и занятиям спортом обычно происходит через 4-6 месяцев после операции.
При размерах фрагмента 18 мм и более предпочтительным методом является его фиксация одним или двумя 2,0 мм винтами.
У подростков при (достаточно длительном) неэффективном консервативном лечении также следует отдавать предпочтение рефиксации отколовшегося куска таранной кости. Считается, что наличие крупного остеохондрального дефекта отрицательным образом сказывается на здоровье сустава.
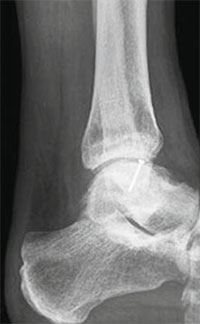
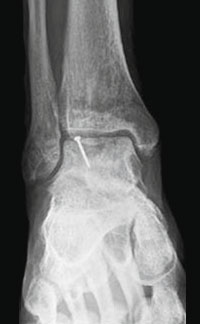
Для того, чтобы оценить точные размеры и локализацию дефекта, обязательно проведение спиральной КТ.
Во время операции выполняется микроперфорация некротизированного (умерешего) участка таранной кости. После репозиции, фрагмент фиксируется 2-мя стягивающими винтами.
В качестве альтернативы металлическим винтам можно использовать биодеградируемые пины или якори.
Размеры дефекта таранной кости оценивают по результатам рентгенологического и КТ-исследования.
Перед операцией пациента информируют о возможных вариантах лечения и их результатах. Пациентам старше 55 лет предлагать мозаичную остеохондропластику следует с большой осторожностью, то же касается пациентов с многократными ранее перенесенными вмешательствами на голеностопном суставе и пациентов с признаками артроза и истончения суставного хряща.
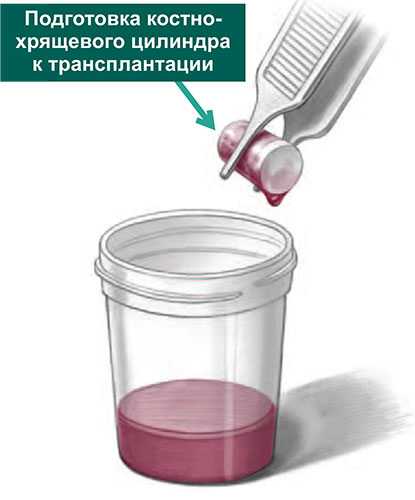
Мозаичная хондропластика выполняется артроскопически или открыто, через небольшой кожный разрез в области голеностопного сустава. Если требуется небольшой трансплантат для заполнения дефекта хряща, то его забирают из переднего не нагружаемого отдела блока таранной кости. Однако чаще, костно-хрящевой цилиндр (трансплантат) берут из не нагружаемой зоны мыщелка бедра коленного сустава. При этом забор костно-хрящевого столбика из коленного сустава производится с применением артроскопической технологии через проколы кожи.
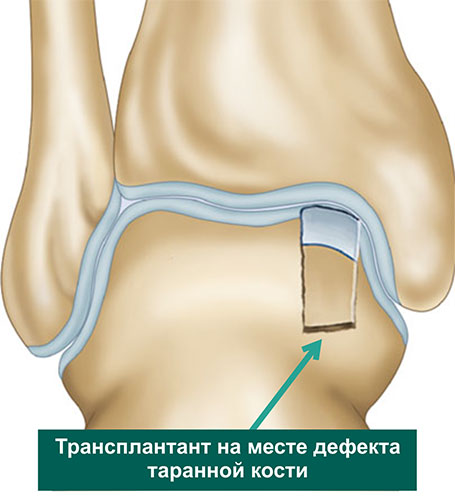
Операция выполняется под общей или спинальной анестезией. Выполняется стандартная артроскопическая ревизия голеностопного сустава, оцениваются размеры и локализация дефекта. Идеальным кандидатом на мозаичную остеохондропластику является пациент с дефектом хряща таранной кости диаметром более 10 мм. Важным является сохранение целостности остальных участков суставных поверхностей большеберцовой и таранной костей.
Противопоказанием к операции является дегенеративное, артрозное поражение голеностопного сустава.
Современный инструментарий для мозаичной остеохондропластики включает инструменты для точного определения диаметра и глубины требуемых трансплантатов.
Основным в операции является необходимость точно отмоделировать трансплантаты для максимального соответствия контуру суставной поверхности голеностопного сустава. От этого очень сильно зависит исход лечения.
В ходе операции производят освежевание с помощью острого бора основания дефекта хряща таранной кости до появления кровоточащей поверхности
По завершении подготовки ложа таранной кости, хирург перемещает астроскоп в коленный сустав, где выполняется забор остеохондральных трансплантатов из мыщелков бедра.
Трансплантаты забираются с помощью трубчатых полых сверил, которые обеспечивают забор трансплантата точного диаметра и длины.
Далее переходят обратно на голеностопный суставе, где в области дефекта хряща таранной кости, специальными сверлами формируется костный каналы соответствующий трансплантатам из коленного сустава по длине и диаметру. В завершении трансплантаты взятые из коленного сустава впрессовывается в сформированный в таранной кости каналы и моделируется по уровню суставной площадки.
Реабилитация
Пациентам, рекомендуется исключить нагрузку на ногу на срок 3 недели. По истечении этого периода еще в течение 3 недель рекомендуется дозированная нагрузка, не превышающая 30 кг и способствующая дальнейшей интеграции остеохондральных трансплантатов в таранную кость. Использование ортопедической обуви поможет избежать дискомфортных ощущений. Рекомендуются упражнения, направленные на восстановление полного объема движений в суставе. Ходьбе без вспомогательных средств опоры разрешается через 6 недель после операции. Вернуться к занятиям спортом можно примерно через 6 месяцев в зависимости от состояния конечности.
Видео о нашей клинике травматологии и ортопедии
ПОЛИТРАВМА / POLYTRAUMA
ISSN: 1819-1495
E-ISSN: 2541-867X
А.В. Бондаренко
КГБУЗ «Краевая клиническая больница скорой медицинской помощи», г. Барнаул
Россия
д.м.н., профессор, заведующий 2-м травматологическим отделением,
Я.Ю. Батрак
КГБУЗ «Краевая клиническая больница скорой медицинской помощи», г. Барнаул
Россия
врач травматолог-ортопед 2-го травматологического отделения
И.А. Плотников
КГБУЗ «Краевая клиническая больница скорой медицинской помощи», г. Барнаул
Россия
к.м.н., старший ординатор 2-го травматологического отделения
Бондаренко А.В., Батрак Я.Ю., Плотников И.А.
Федеральное г осударственное бюджетное образовательное учреждение высшего образования «Алтайский государственный медицинский университет» Министерства здравоохранения Российской Федерации,
Краевое государственное бюджетное учреждение здравоохранения «Краевая клиническая больница скорой медицинской помощи»,
г. Барнаул, Россия
ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ ТАРАННОЙ КОСТИ ПРИ ПОЛИТРАВМЕ
Рисунок 1. Типы повреждений таранной кости: а) п ереломы тела таранной кости располагаются кзади от латерального отростка и вовлекают как голеностопный, так и подтаранный суставы; b) I тип – переломы шейки таранной кости без смещения; c) II тип – переломы шейки таранной кости со смещением и подвывихом в подтаранном суставе; d) III тип – переломы шейки таранной кости с вывихом ее тела; e) подвывихи и вывихи в подтаранном суставе; f) полный вывих таранной кости
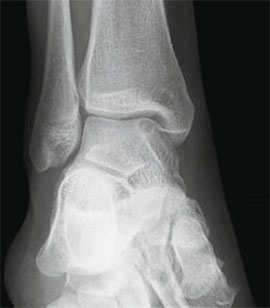
Переломы тела тараннойкости отмечены в 78 (42,9 %) случаях, без смещения – в 61 (33,5 %), со смещением – в 17 (9,3 %). Переломов шейки таранной кости всех трех типов – 54 (29,7 %), I – 15 (8,2 %), II – 26 (14,3 %), III – 13 (7,1 %). Вывихов и подвывихов в подтаранном суставе – 41 (22,5 %). Полных вывихов таранной кости – 9 (4,9 %).
При поступлении пациентам с травмами заднего отдела стопы выполняли рентгенограммы голеностопного сустава и стопы в 2 стандартных проекциях. Для детализации повреждений проводили мультиспиральную компьютерную томографию (МСКТ).
Показаниями к оперативному лечению травм таранной кости служили: переломы тела в пределах суставного хряща со смещением более 2 мм, переломы шейки таранной кости со смещением, не вправляемые консервативно вывихи таранной кости и подтаранные вывихи стопы, открытые повреждения.
При изолированных повреждениях устранение дислокаций, репозицию и фиксацию, в том числе оперативную, выполняли немедленно до появления отека и эпидермальных пузырей.
У пациентов с ПТ руководствовались концепцией « Damage control» [12]. Согласно рекомендациям Соколова В.А., в процессе стационарного лечения пациентов с ПТ выделяли реанимационный и профильный клинический этапы [2].
При закрытых повреждениях и отсутствии возможности оперативного вмешательства в полном объеме выполняли устранение грубых смещений с иммобилизацией гипсом, аппаратом наружной фиксации (АНФ) (рис. 2) или временной чрескожной фиксацией К-спицами подтаранного и голеностопного суставов (рис. 3). Окончательный остеосинтез осуществляли после стабилизации состояния и при удовлетворительном качестве кожных покровов. При открытых повреждениях и крайне тяжелом состоянии пациентов после первичной хирургической обработки (ПХО), как правило, использовали временную чрескожную фиксацию К-спицами подтаранного и голеностопного суставов, что обеспечивало возможность выполнения дальнейших диагностических и лечебных процедур, а также снижало выраженность отека. По стабилизации состояния также выполняли окончательный остеосинтез.
Рисунок 2. Внеочаговый остеосинтез открытого переломовывиха таранной кости со смещением отломков
Рисунок 3. Трансартикулярная фиксация спицами Киршнера подтаранного вывиха и вывиха в Шопаровом суставе
1. Переломы тела таранной кости. Отмечены 71 закрытый и 7 открытых переломов. При поступлении всем пациентам с закрытыми переломами выполнена гипсовая иммобилизация, у 57 пациентов она являлась окончательным методом лечения, у 14 в дальнейшем проведен остеосинтез, из них у 8 – открытая репозиция и внутренний остеосинтез 3,5-мм кортикальными винтами (рис. 4), у 6 – закрытая репозиция и транскутанный малоинвазивный остеосинтез ( MIO ) винтами с каналом 4,0 мм (рис. 5).
Рисунок 4. Рентгенограмма после открытой репозиции перелома тела таранной кости и остеосинтеза кортикальными винтами диаметром 3,5 мм
Рисунок 5. Закрытый малоинвазивный остеосинтез перелома тела таранной кости канюлированными винтами диаметром 4,0 мм с дорзальной установкой
Всем пациентам с открытыми переломами при поступлении выполнена ПХО с остеосинтезом АНФ. У 3 это был окончательный метод лечения, у 4 по заживлению раны проведена открытая репозиция с остеосинтезом тела таранной кости кортикальными винтами 3,5 мм.
2. Переломы шейки таранной кости. Отмечено 47 закрытых и 7 открытых переломов. Все 15 переломов шейки таранной кости I типа являлись закрытыми. При поступлении пациентам выполнена гипсовая иммобилизация, у 9 – она являлась окончательным методом лечения, у 6 в дальнейшем выполнен MIO таранной кости 4,0-мм винтами с каналом.
Закрытых переломов шейки таранной кости II типа отмечено 25, открытых – 1. При поступлении у 15 пациентов с закрытыми переломами выполнена закрытая репозиция с гипсовой иммобилизацией, у 6 – закрытая репозиция с трансартикулярной фиксацией К-спицами, у 4 – остеосинтез АНФ. В дальнейшем, на профильно-клиническом этапе у 15 пациентов с гипсовой иммобилизацией выполнили закрытую репозицию и MIO 4,0-мм винтами с каналом. У 5 пациентов после трансартикулярной фиксации, у 3 – после чрескостного остеосинтеза АНФ выполнили открытую репозицию с фиксацией 3,5-мм кортикальными винтами. У 2 пациентов трансартикулярная фиксация и остеосинтез АНФ являлись окончательными методами лечения.
Пациенту с открытым переломом шейки таранной кости II типа при поступлении выполнена ПХО с остеосинтезом АНФ. По заживлению раны внешняя фиксация сменена на MIO 4,0-мм винтами с каналом.
Закрытых переломов шейки таранной кости III типа выявлено 9, открытых – 4. На реанимационном этапе у 3 пациентов с закрытыми переломами выполнено закрытое вправление вывихов тела таранной кости с гипсовой иммобилизацией, у 4 – закрытое вправление с трансартикулярной фиксацией К-спицами, у 2 – закрытое вправление с остеосинтезом АНФ. На профильно-клиническом этапе у 3 пациентов с гипсовой иммобилизацией, у 3 – с трансартикулярной фиксацией К-спицами и у 1 – с АНФ выполнена открытая репозиция и остеосинтез 3,5-мм кортикальными винтами. У 2 пациентов трансартикулярная фиксация К-спицами и АНФ являлись окончательными методами лечения.
При поступлении всем 4 пациентам с открытыми переломами шейки таранной кости III типа выполнена ПХО с вправлением вывиха тела таранной кости и остеосинтезом АНФ. По заживлению ран внешнюю фиксацию АНФ сменили на внутреннюю – 3,5-мм кортикальными винтами.
3. Подвывихи или вывихи в подтаранном суставе. З акрытых повреждений данного типа было 36, открытых – 5. При закрытых повреждениях у 5 пациентов выполнено закрытое вправление вывиха с гипсовой иммобилизацией, у 27 – закрытое вправление с трансартикулярной фиксацией К-спицами, у 4 – закрытое вправление с остеосинтезом АНФ. В дальнейшем, на профильно-клиническом этапе у 4 пациентов с трансартикулярной фиксацией и у 2 – с АНФ выполнен закрытый артродез подтаранного сустава 7,3-мм канюлированными винтами (рис. 6). У 5 пациентов гипсовая иммобилизация, у 23 – трансартикулярная фиксация К-спицами, у 2 – АНФ являлись окончательными методами лечения.
Рисунок 6. Рентгенограммы стопы после артродеза подтаранного сустава с остеосинтезом канюлированными винтами диаметром 7,3 мм
При открытых повреждениях у 2 пациентов после ПХО и вправления выполнена трансартикулярная фиксация К-спицами, у 3 – остеосинтез АНФ. В дальнейшем, на профильно-клиническом этапе у пациента с трансартикулярной фиксацией выполнен артродез суставов заднего отдела стопы блокируемым гвоздем Expert HAN (Швейцария) (рис. 7), у пациента с АНФ – артродез подтаранного сустава 7,3-мм винтами с каналом. Для 2 пациентов остеосинтез АНФ являлся окончательным методом лечения.
Рисунок 7. Рентгенограммы стопы после артродеза подтаранного и голеностопного суставов штифтом с блокированием
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Таблица 1. Число пациентов с изолированными повреждениями таранной кости и с ПТ в зависимости от вида травм
Контузия таранной кости что это такое
Строение
Рис. 1. Пронация и супинация стопы, подтаранный сустав, вид снаружи
Рис. 2. Подтаранный сустав, суставные фасетки таранной и пяточной костей
(Krähenbühl N, Horn Lang T., Hintermann B., Knupp M. The subtalar joint. 2017, EFFORT, Open Reviews 2(7):309-316).

Врожденная патология и травма
В подтаранном суставе существует ряд патологических состояний, которые оказывают влияние на его функцию.
• Дисплазия подтаранного сустава. Наиболее частым диспластическим дефектом подтаранного сустава является уплощение суставных фасеток, нарушение расположения и уменьшение их числа. Обычно при дисплазии происходит деформация задней фасетки, что вызывает нарушение стабильности сустава. Деформации способствует эксцентричная нагрузка на стопу. Нестабильности подтаранного сустава способствует дисплазия сустава, диспластический двухфасеточный сустав, который обладает малой устойчивостью.
Нестабильность переднего отдела сустава, который механически более устойчив, чем задний, встречаются реже. При дисплазии из нескольких суставных поверхностей образуется одна большая фасетка. Единая фасетка нарушает стабильность сустава сильнее, если в нем, вместо двух-трех фасеток, имеется одна цельная. Дисплазия фасеток нарушает конгруентность подтаранного сустава, вызывает появление новой степени свободы движения в сочленении и облегчает одновременное смещение в голеностопном и подтаранном суставах. Смещение выражено больше во фронтальной плоскости и меньше в сагиттальной плоскости. Нестабильность не может быть компенсирована работой мышц, которые не в состоянии удержать таранную кость от патологической подвижности.
• Нестабильность подтаранного сустава развивается в результате травмы переломо-вывиха, вывиха или острого растяжения связок, хронической перегрузке стопы, перерастяжения связок у пациента с гипермобильностью суставов. К потере стабильности подтаранного сустава ведет повреждение латеральных связок, шейной связки, межкостной таранно-пяточной связки. Вывих подтаранного сустава бывает чаще медиальный и, реже, латеральный. При вывихе в таранно-ладьевидном суставе, или в таранно-пяточном суставе стопа принимает положение сгибания и супинации. Латеральный вывих происходит, в основном, при высокоэнергетической травме. Для наступления медиального вывиха достаточно повреждающей силы с обычным уровнем энергии. При этом стопа принимает положение пронации и теряет опороспособность. Нестабильность сустава чаще всего возникает при разрыве передней таранно-малоберцовой связки. При нестабильности появляется патологическая подвижность суставных концов во время сгибания и супинации стопы. У больного с повреждением межкостной таранно-пяточной и шейной связок происходит увеличение подвижности в подтаранном суставе во всех направлениях. Амплитуда разгибания стопы возрастает наполовину. У больного с сочетанием повреждения межкостной пяточно-таранной связки с пяточно-малоберцовой связкой увеличивается суставная щель и амплитуда смещения костей возрастает на 1/3. При повреждении межкостной таранно-пяточной, пяточно-малоберцовой и передней таранно-малоберцовой связки таранная кость смещается наружу. При повреждении связок подтаранного сустава и медиальных связок голеностопа развивается нестабильность стопы. У пациента появляются боли в стопе, нарушается устойчивость сустава. На ранних стадиях нестабильности защитное напряжение мышц позволяет компенсировать нестабильность сустава на далеко зашедших стадиях заболевания доминирует патологическая подвижность тарана. Пациент жалуется, что во время ходьбы стопа неустойчива и при постановке стопы на опору возникает неуверенность. При нестабильности подтаранного сустава диагностируют синдром тарзального канала, причиной которого является повреждение одной или нескольких связок. Разрыв или растяжение связок происходит при подворачивании стопы во внутрь. При осмотре у больного определяется гематома, а также неустойчивость стопы в заднем отделе во время нагрузки на ногу. При синдроме тарзального канала пациент жалуется на боль в середине стопы, которая иррадиирует в заднем направлении. При застарелых, нелеченных повреждениях подтаранного сустава развивается артрозо-артрит. Дегенерация сустава осложняет переломы и вывихи таранной кости. На костях разрастаются остеофиты, происходит ограничение движений не только в подтаранном, но и в голеностопном суставах. Боль становится тупой и носит постоянный характер. Пациент становится метеозависимым. Перед пациентом с артрозом встают проблемы с обувью.
 |  |
| Рис. 4. Артроз подтаранного сустава после перелома таранной кости | Рис. 5. Артрозо-артрит подтаранного сустава |
Рис. 6. Стельки Персей с пронатором в переднем отделе стопы и выкладкой продольного свода
Рис. 7. Стельки Персей с дозированным подъемом в заднем отделе
• Артродез делают в далеко зашедших случаях недостаточности подтаранного сустава. Показанием к подтаранному артродезу является нестабильное плоскостопие, постоянный болевой синдром, отсутствие опороспособности нижней конечности. При операции очищают полость тарзального синуса от мягких тканей, делают релиз связок, удаляют хрящевое покрытие таранной и пяточной костей, пространство между костями заполняют костным аллотрансплантатом. Пятку устанавливают во фронтальной плоскости по оси голени, через пяточную и таранную кости проводят винты, которые осуществляют компрессию сустава и препятствуют ротации пятки. Гипсовая иммобилизация продолжается в течение 3 месяцев, на протяжении которых больной пользуется костылями.
 |  |
| Рис. 8. Артродез подтаранного сустава с перекрестным положением фиксирующих винтов | Рис. 9. Артродез подтаранного сустава с параллельным положением фиксирующих винтов |
После операции больному рекомендуют ношение ортопедической обуви. Для удержания стопы в правильном положении, для того, чтобы избежать травм стопы делают обувь, в которой предусмотрены особенности функции стопы, вызванные как заболеванием, так и оперативным вмешательством. Для удержания заднего отдела стопы необходима конструкция с высоким задником и берцами. При тенденции к вальгусной деформации делают внутренний берец, при варусной деформации берец устанавливают снаружи стопы. Своим верхним краем берец достигает вершины лодыжки. У взрослого мужчины высота ладьевидной кости над поверхностью опоры колеблется в пределах 4 – 4, 5 см, высота внутренней лодыжки достигает 5,5 – 6 см. Резекция части подтаранного сустава вызывает укорочение конечности, которое, обычно не превышает 1-1,5 см. Такое укорочение компенсируется на ортезе. При выраженной нестабильности пациенту изготавливают тутор, который помещают внутрь обуви для того, чтобы удержать как голень, так и стопу. Повседневную обувь делают такой конструкции, чтобы она могла удержать задний отдел стопы в правильном положении с помощью берцев и задника.
Рис. 10. Стельки Персей с берцем при деформации стопы
Рис. 11. Тутор на голеностопный сустав и стопу.

Рис. 12. Обувь Персей с усиленным задником и внутризаготовочной поддержкой
Литература:
Krähenbühl N., Horn Lang T., Hintermann B., Knupp M. The subtalar joint. 2017, EFFORT, Open Reviews 2(7):309-316
Мицкевич В.А. травматолог-ортопед, докт. мед. наук