Косточки на ногах что делать
Удаление «косточки» у большого пальца ноги: методика доктора Цуканова
К чему приводит увеличение косточки большого пальца на стопе? Можно ли остановить процесс своими силами? Если делать операцию, то на какой стадии? Когда можно ходить? А сколько это стоит?
Рассказывает ортопед-травматолог, хирург Frau Klinik Цуканов Владимир Евгеньевич.
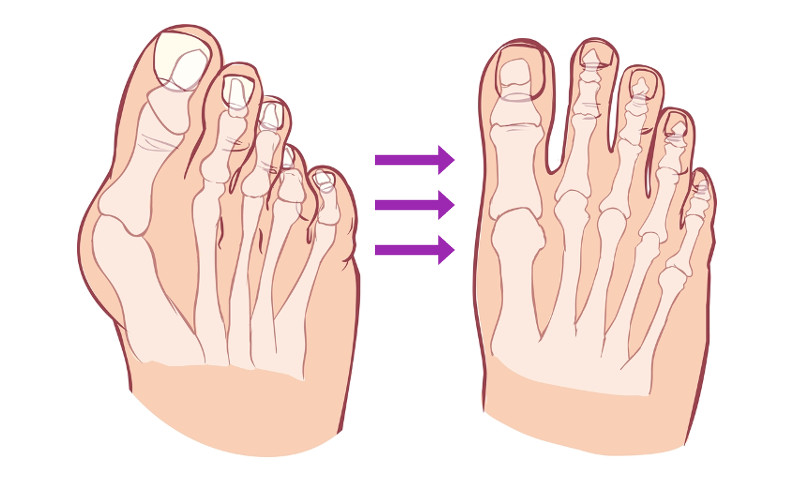
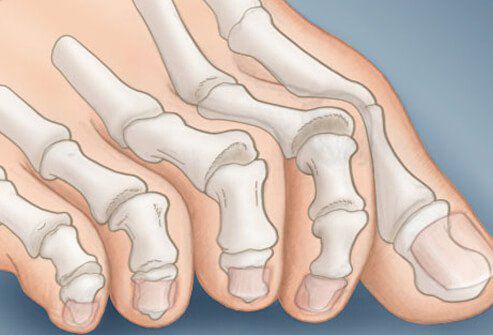
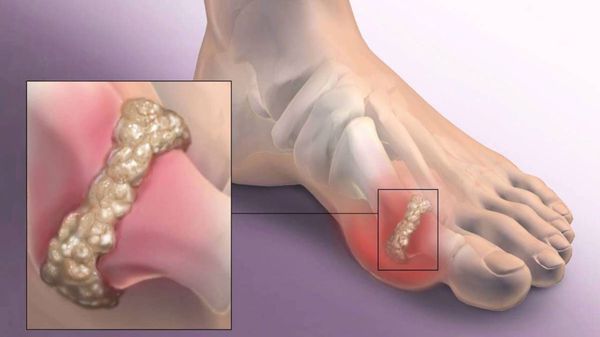
Вальгусная деформация стопы – искривление большого пальца с разрастанием шишки у его основания. Это не только изменение формы стопы и сложности с подбором/ношением обычной обуви, но и нарушение амортизирующих функций стопы, что приводит к увеличению нагрузки на вышестоящие суставы и позвоночник. В дальнейшем нередко развивается деформирующий артроз стопы и постоянный болевой синдром. То есть нарушается основная функция стопы – человек не может нормально ходить.
Что такое «косточка» и почему она появляется?
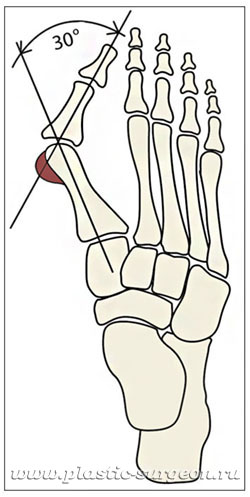
У мужчин вальгусная деформация встречается в 50-60 раз реже, чем у женщин. Это генетическая предрасположенность. Неправильная обувь (каблуки, обувь с узким мыском) тоже считается одним из факторов развития. Однако ведущая роль все равно принадлежит генетической программе, изменить которую шансов мало.
Ортопедическая обувь не может уменьшить «косточку». Такая обувь искусственно распределяет нагрузку на свод стопы, за счет чего нагрузка на вышестоящие суставы снижается. Амортизирующая функция стопы дублируется ортопедической обувью и мышцы, которые отвечают за амортизацию, расслабляются. Расслабляются и перестают работать в нужном объеме. Поэтому внешний фиксатор назначается только на короткое время, а после отмены назначают лечебную физкультуру, чтобы восстановить разрушенный мышечно-связочный аппарат. Производители ортопедической обуви лоббируют ее производство и назначение, но подбирать ортопедическую обувь нужно под строгим контролем врача, чтобы не повредить собственную амортизирующую функцию.
Ортезы задерживают развитие деформации, но устранить развившуюся деформацию или сдержать дальнейшее искривление они не могут.
Лечение вальгусной деформации
Устранить вальгусную деформацию первого пальца можно только хирургическим путем. На сегодняшний момент существует 3 основные методики:
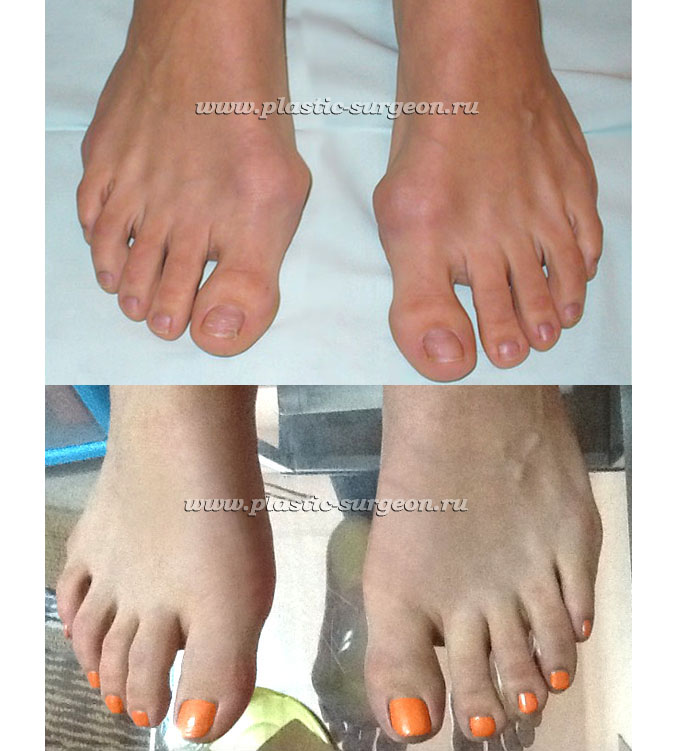
Ходить после операции можно уже на следующий день в обычной свободной обуви, в которой нет давления на зону операции. Дальнейшее зависит от болевого порога. Есть пациенты, которые уже через 3 дня приходят на перевязку без какой-либо дополнительной опоры и не хромая, а кому-то нужно больше времени. Как правило, через 2 недели человек ведет нормальную жизнь в бытовом объеме – может свободно ходить, ездить за рулем, принимать душ, работать. Бегать и прыгать можно через 6 недель после удаления фиксатора.
Диапазон цен в Frau Klinik на данное время – 65 000-130 000 рублей за одну ногу. Стоимость операции определяется не столько операцией как таковой, сколько условиями, в которых она проводится. У нас комфортная клиника в центре Москвы, дорогая высокоточная аппаратура, полная стерильность всех составляющих. Мы используем только синтетические одноразовые материалы, и никогда биологические – это исключает бактериальные инфекции и в целом снижает вероятность рисков.
Когда лучше делать операцию?
Как и при любом лечении, чем меньше стадия, тем легче и проще проходит коррекция. Однако есть и другой фактор: чем в более позднем возрасте проводится операция, тем меньше вероятность рецидива. За вальгусную деформацию ответственна генетика, и молодой организм сильнее стремится вернуться к заданной программе. Зрелый организм – менее.
Но в целом, конечно, лучше устранять вальгусную деформацию на небольших стадиях и не доводить дело до 2й, 3й степени и серьезного нарушения качества жизни. В данном случае каждый решает сам, когда ему удобнее пройти операцию.
Противопоказания к устранению вальгусной деформации такие же, как для любой другой операции – общесоматические, плюс наличие тяжелых воспалительных процессов на стопе. Проблемы с венами противопоказанием не являются.
Работы Цуканова В. Е.:
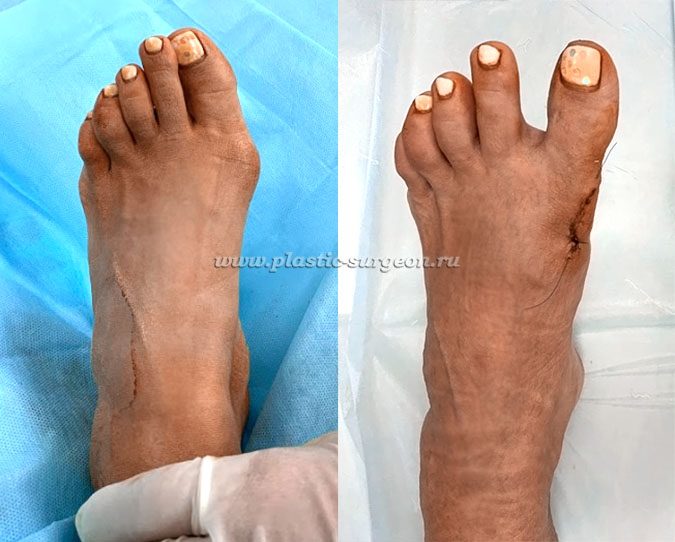
До и в раннем послеоперационном периоде
Сеть клиник пластической хирургии и косметологии профессора Блохина С.Н. и доктора Вульфа И.А.
ООО «Веста-Дент»
Москва, м. Чкаловская или м. Курская, пер. Казарменный, д. 10, стр. 5
Косточка на ноге: почему не помогли биркенштоки?
Автор статьи Евгения Зайцева — ортопед-хирург с 20-летним опытом лечения заболеваний опорно-двигательного аппарата, действительный член Общества Ордена врачей Италии.
Что такое вальгусная деформация стопы?
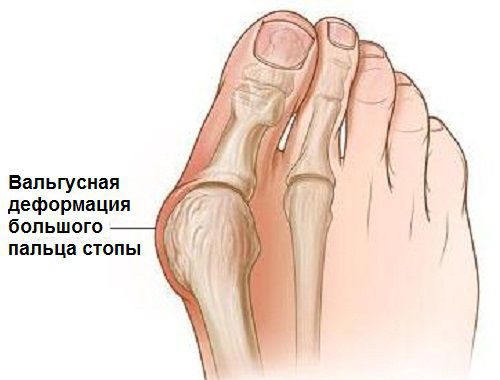
Как выглядит такая деформация, знают все — плюсневая кость выступает наружу за счет изменения положения большого пальца стопы. Эти изменения могут как оставаться лишь эстетическим несовершенством, так и стать причиной развития артроза и серьезных болей в суставах.
Медицинское название заболевания звучит как «алюс вальгус» (лат. hallux — большой палец ноги, valgus — искривленный).
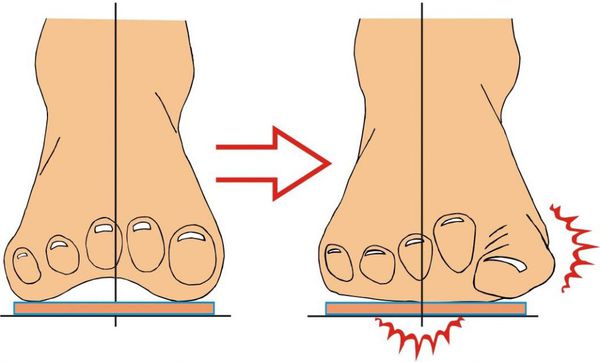
Деформация плюсневой кости происходит по мере усугубления плоскостопия. На переднюю часть стопы приходится большее давление из-за неравномерной нагрузки, в результате происходят изменения в самом суставном аппарате.
Форма стопы, связочный аппарат нам передаются по наследству, поэтому можно говорить, что на 90% это наследственная патология. Можно посмотреть на своих мам, бабушек и понять, склонны ли вы к появлению такой шишки.
По статистике НМИЦХ им. А.В. Вишневского, из общего количества пациентов с шишкой на стопе всего 30% — мужчины, остальные 70% — женщины [1].
Какие перемены происходят в суставах при вальгусной деформации?
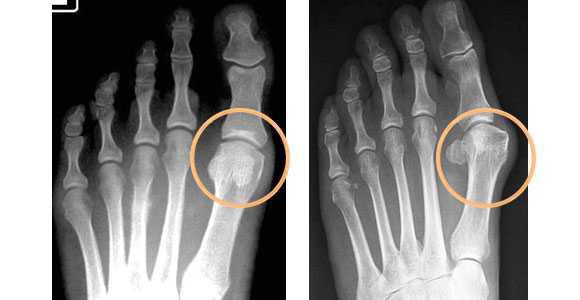
Косточка на ноге появляется из-за неравномерно распределенной нагрузки на стопы. У людей с такой проблемой центр тяжести обычно смещен на переднюю часть стопы, в результате чего происходит деформация сустава, и большой палец, а вслед за ним и соседние уходят в сторону. Степень серьезности заболевания ортопеды диагностируют по рентгену, подсчитывая, на сколько градусов отклонился большой палец.
Из-за возникшего искривления подошва уплощается, а на выпирающей косточке образуются мозоли и намины. Все эти изменения становятся причиной возникновения болевых ощущений и нарушения кровообращения.
Человек адаптируется к плоскостопию, нарушаются опорная и амортизационная функции стопы, а нагрузка перебрасывается на другие суставы, из-за чего может возникнуть боль в коленном, тазобедренном суставах, в поясничном отделе позвоночника и даже в шее.
Если вдруг у вас появились боли в коленном или тазобедренном суставах, стоит поспешить к ортопеду. Он пропишет лечебные стельки, которые сбалансируют нагрузку.
Причины возникновения косточки на ноге
Косточка появляется как «осложнение» плоскостопия. Кто находится в зоне риска и что провоцирует развитие проблемы?
Профилактика и нехирургическое лечение косточки
В случае если проблема только появилась или высок риск ее заполучить, то определенные профилактические меры помогут замедлить начавшиеся изменения или отсрочить их появление.
Наблюдение
В первую очередь, нужно внимательно следить, происходят ли изменения, и периодически делать рентген.
Изменение обуви
Речь идет не о том, чтобы совсем отказаться от модельной обуви на каблуках или обуви на плоском ходу вроде сникерсов, а минимизировать ее ношение и отдать предпочтение, например, удобным кроссовкам или биркенштокам. А модельную обувь носить с индивидуальными стельками.
Подбор стелек
Деформация в стопе возникает из-за неравномерно распределенной нагрузки, и решить эту проблему могут стельки. Ортопед в зависимости от формы стопы подбирает стельки для туфель на каблуке, для плоской подошвы, для спортивной обуви — в таком случае все будет сбалансировано и удастся значительно замедлить рост косточки.
Коррекция активности
Если вальгусная деформация вызывает боли, стоит пересмотреть режим активности (как минимум спортивной) и давать ногам достаточное количество отдыха.
Ледяные компрессы
Если косточка после длительной нагрузки набухает и болит, то снять болевые симптомы поможет прикладывание пакета со льдом, как рекомендуют специалисты одной из ведущих клиник США [3].
Инъекции
Этот метод подходит в борьбе с болевыми ощущениями, но научные специалисты Гарвардской медицинской школы акцентируют внимание на том, что инъекции кортизона хоть и облегчают боль и временно уменьшают воспаление, но имеют довольно много побочных эффектов при частом применении [4]. Поэтому к их использованию лучше прибегать в исключительных случаях.
Массаж
После активного дня снять усталость ног поможет массаж стоп или перекатывание стопы на роллере. Помимо снятия усталости, оба метода способствуют нормализации тонуса мышц и восстановлению кровообращения.
Силиконовые вкладки
Некоторые ортопеды для коррекции искривления большого пальца сразу предлагают носить шину, которая отводит палец в другую сторону. Однако большинство врачей сходится во мнении, что это ничего не дает. Разделитель провоцирует гиперкоррекцию пальца, но не лечит сам сустав. То есть мы просто отводим палец в другую сторону, и на какой-то момент эстетический эффект может быть заметным, но по факту мы насильно растягиваем сустав, и возникают боли. В борьбе с дискомфортом гораздо лучше помогают силиконовые прокладки между пальцами, но не жесткие ортезы.
Какую обувь выбрать, если уже есть или только появляется шишка на ноге?
По мнению специалистов Гарвардской медицинской школы, пациентам с вальгусной деформацией следует носить обувь с широкой гибкой подошвой для поддержки стопы. Мысок должен быть свободный, чтобы ничего не давило на косточку. Отлично подойдет, например, обувь из мягкой кожи. Стелька должна окружать пятку, тем самым фиксируя ее. Главное при выборе специальной обуви: стопа должна быть зафиксирована для корректного распределения нагрузки.
Однако специальные ортопедические ботинки или туфли не панацея — вполне можно изготовить индивидуальные стельки и носить их в сочетании с вашей привычной обувью.
Хирургические методы лечения косточки на ноге
Есть уже давно знакомый и довольно травматичный метод коррекции косточки, также существует более современный метод без болезненной реабилитации.
Довольно часто предлагается классическая операция со смещением искривленной кости и последующим закреплением ее правильной позиции с помощью пластин, винтов и других фиксаторов. После такой операции пациент обычно ограничен в движении на протяжении нескольких недель. Также важно понимать, что после подобного вмешательства на стопе останется рубец.
Один из современных методов — микроинвазивная коррекция. Такая операция производится сквозь точечные надрезы (после них не остается рубцов и швов). Затем пациенту накладывается фиксирующая повязка, которая закрепляет стопу в правильном положении. Одно из важнейших отличий этого метода — человек может ходить самостоятельно с первого дня.
Для предотвращения рецидива нужно носить правильную обувь и следить за нагрузкой на стопы.
Коротко о вальгусной деформации, или косточке на стопе
Чаще всего основной причиной появления косточки становятся наследственность и развитие плоскостопия.
На развитие деформации влияют неправильная обувь, чрезмерная нагрузка на стопы и физиологические изменения в организме (гормоны, лишний вес).
Вальгусная деформация может повлечь осложнения в виде артроза и других болезней суставов, поэтому необходимо внимательно следить за стопами.
Массаж, ледяные компрессы, подбор стелек и корректирующих силиконовых вкладышей могут замедлить процесс роста косточки.
Существуют современные менее травматичные оперативные способы коррекции шишки на ноге.
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сакович Н. В., травматолога со стажем в 8 лет.
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
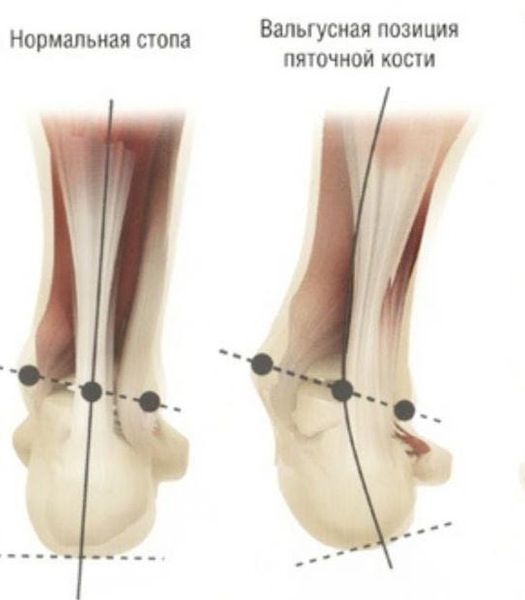
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
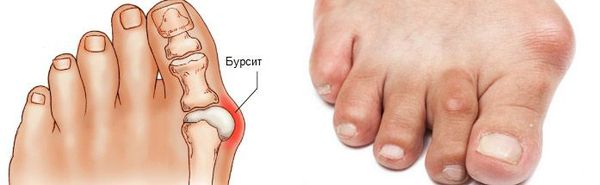
Боль усиливается, прежняя обувь становиться узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
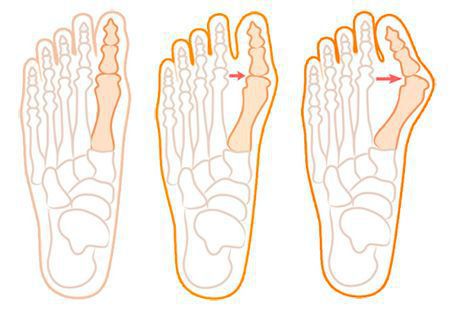
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
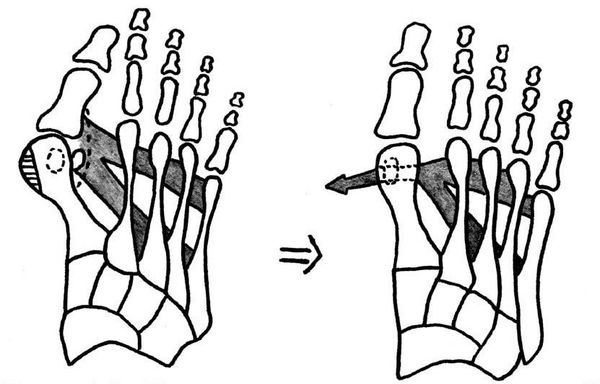
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
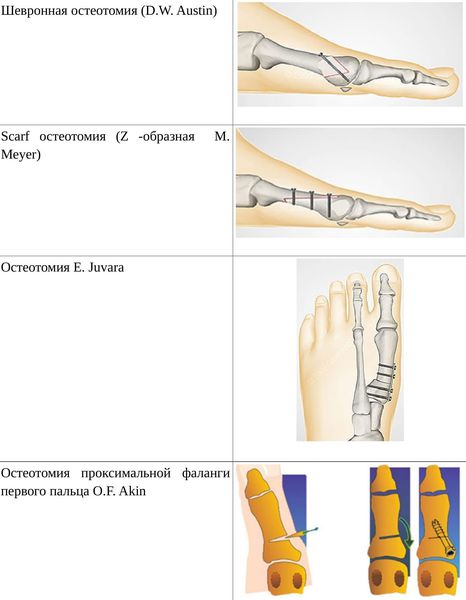
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется: