Красная гипертермия что делать
Лихорадка у детей
Лихорадка (гипертермия) – защитно-приспособительная реакция организма, возникающая в ответ на действие патогенных раздражителей, при которой перестройка процессов терморегуляции приводит к повышению температуры тела. При этом в результате гипертермии активируются процессы иммунного ответа. Повышенная температура тела может сохраняться в течение нескольких часов, дней, месяцев, лет (эфемерная, острая, подострая, хроническая лихорадка). По степени повышения температуры различают лихорадку: субфебрильную – 37,2-38,0ºС, фебрильную – 38,1-39ºС, пиретическую – 39-41ºС и гиперпиретическую – 41-42ºС.
Основной причиной лихорадки у детей являются инфекционные заболевания. С практической точки зрения выделяют лихорадку, возникающую в результате воспаления (при инфекционных и неинфекционных воспалительных заболеваниях) и “невоспалительные” гипертермии. Повышение температуры тела инфекционного генеза развивается в ответ на воздействие вирусов и бактерий, продуктов их распада (липосахаридов, белковых веществ, нуклеиновых кислот и др.). Температура тела может повышаться при неинфекционных воспалительных болезнях иммунопатологического генеза (диффузные болезни соединительной ткани, геморрагический васкулит) или резорбционного происхождения (ушиб, сдавление, разрез, ожог, некроз, асептическое воспаление, гемолиз).
Механизм “невоспалительных” лихорадок различен:
Клиническая диагностика.
II.2. Гипертермический синдром – патологический процесс на фоне длительно удерживающейся лихорадки, приводящей к срыву компенсаторных возможностей терморегуляции и полиорганным, микроциркуляторным и дисметаболическим расстройствам. При высокой температуре (39-40˚С) потребление кислорода не обеспечивает возрастающие тканевые потребности, что приводит к развитию гипоксии, ацидоза и кетоза, эндотоксикоза; возникает угроза истощения энергетических ресурсов, что наиболее опасно для нервной системы и функции миокарда. В ряде случаев гипертермический синдром развивается вследствие тяжелой вододефицитной дегидратации, гипертиреоидного криза или под влиянием некоторых лекарств
Лечебная тактика врача при повышении температуры, состоит в решении двух вопросов:
Показания для назначения жаропонижающих препаратов:
Жаропонижающие средства (по данным ВОЗ) следует применять тогда, когда аксилярная температура у ребенка превышает 38,5˚С. ВОЗ рекомендовано использовать у детей при ОРИ парацетамол и ибупрофен в качестве эффективных и безопасных средств.
Необходимо снижать температуру тела 38˚С и выше в следующих ситуациях:
Неотложная помощь:
При “красной” гипертермии:
Внимание! Однократное применение физических методов охлаждения не следует продолжать более 30-40 минут. Недопустимо резкое снижение температуры тела из-за возможности развития коллапса.
— 2,5% раствор прометазина (пипольфена) 0,1-0,15 мл/год (0,5-1,0 мг/кг), но не более 1,0 мл или 1% раствор дифенгидрамина (димедрола) из расчета 0,1 мл/год (0,1 мг/кг).
Примечание. Для купирования гипертермии можно использовать раствор вольтарена или диклофенака (в 1 мл – 25 мг акт. вещества) 0,5 мл/год (1мг/кг) в/мышечно, но не более 3,0 мл.
При “белой” гипертермии:
— 2,5% раствор прометазина (пипольфена) 0,1-0,15 мл/год или 1%р-р димедрола – 0,1 мл/год,
Внимание! При лихорадке температура тела контролируется каждые 30-60 мин. и после ее снижения до 37,5˚С лечебные гипотермические мероприятия прекращают, так как она может снизиться самостоятельно без дополнительных вмешательств.
Неотложная помощь при повышении температуры тела
Ежедневно в службу неотложной медицинской помощи Тюменского района поступает несколько десятков обращений, и 8-10% из них составляют вызовы по поводу высокой температуры.
Гипертермия (повышение температуры тела) является защитной реакцией организма, особенно на ранних стадиях острых респираторных заболеваний. В соответствии с рекомендациями Всемирной Организации Здравоохранения (ВОЗ), жаропонижающую терапию следует проводить при температуре тела выше 38.5° С.
Выделяют два вида гипертермии: «красная» и «бледная». «Красная» встречается чаще. При ней кожные покровы умеренно покрасневшие, теплые и влажные на ощупь, конечности также теплые, поведение больного обычное и несмотря на повышение температуры до высоких цифр, отмечается положительный эффект от жаропонижающих препаратов.
При «бледной» гипертермии кожа бледная, «мраморная», конечности холодные на ощупь. У человека может наблюдаться нарушение поведения – безучастность, вялость, возможны возбуждение, бред и судороги. Больной ощущает холод, у него появляется озноб. Отмечается слабый эффект от жаропонижающих препаратов.
При «красной» лихорадке рекомендуется проведение следующих мероприятий:
уложить больного в постель и максимально раздеть,
обеспечить приток свежего воздуха, но не допускать сквозняков,
давать больному достаточное количество жидкости. Если больной самостоятельно не пьёт, необходимо давать ему жидкость часто и в малых объёмах,
не заставлять есть,
использовать физические методы охлаждения: прохладная мокрая повязка на лоб; при температуре тела выше 39°С производить обтирание губкой, смоченной в воде, с температурой 30-32°С в течение получаса.
При «бледной» гипертермии:
больного одеть, чтобы кожные покровы были теплыми,
ФИЗИЧЕСКИЕ МЕТОДЫ ОХЛАЖДЕНИЯ НЕ ИСПОЛЬЗОВАТЬ,
дать жаропонижающее средство в возрастной дозе, одновременно с жаропонижающими средствами дать сосудорасширяющий препарат (в возрастной дозе),
Температуру тела измерять каждые 30 минут. После понижения температуры тела до 37.5° лечебные гипертермические мероприятия прекращаются, так как в дальнейшем температура может понижаться без дополнительных вмешательств.
Если на фоне повышенной температуры тела отмечаются другие симптомы:
сыпь на теле, особенно, на ягодицах и ногах,
выраженный кашель с одышкой,
сильные боли в горле (невозможность открыть рот),
судороги, потеря сознания,
необходимо срочно вызвать бригаду СМП. Со 03, с 103.
лихорадка у детей
Лихорадка у детей.
Лихорадка — защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению температуры тела, стимулирующей естественную реактивность организма.
Наиболее частыми причинами лихорадки у детей являются:
1. Инфекционно-токсические состояния.
2. Тяжелые метаболические расстройства.
4. Аллергические реакции.
5. Посттрансфузионные состояния.
6. Применение миорелаксантов у предрасположенных детей.
7. Эндокринные расстройства.
Гипертермический синдром следует считать патологическим вариантом лихорадки, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем.
В процессе диагностики у ребенка с лихорадкой практически важно различить «красную» и «белую» гипертермию, а также выяснить ее причину.
комендациями ВОЗ, жаропонижающую терапию исходно здоровым детям следует проводить при температуре тела выше 38,5°С. Однако если у ребенка на фоне лихорадки, независимо от степени выраженности гипертермии, отмечается ухудшение состояния, озноб, миалгии, нарушения самочувствия, бледность кожных покровов и другие проявления токсикоза, антипиретическая терапия должна быть назначена незамедлительно.
В группу риска по развитию осложнений при лихорадочных реакциях включаются дети:
— первых трех месяцев жизни;
— с фебрильными судорогами в анамнезе;
— с хроническими заболеваниями сердца и легких;
— с наследственными метаболическими заболеваниями.
При «красной» гипертермии:
1. Ребенка раскрыть, максимально обнажить; обеспечить доступ свежего воздуха, не допуская сквозняков.
2. Назначить обильное питье (на 0,5-1 л больше возрастной нормы жидкости в сутки).
3. Использовать физические методы охлаждения:
— прохладная мокрая повязка на лоб;
— холод (лед) на область крупных сосудов;
— можно усилить теплоотдачу водочно-уксусными обтираниями: водку, 9% (!) столовый уксус, воду смешивают в равных объемах (1:1:1). Обтирают влажным тампоном, дают ребенку обсохнуть; повторяют 2-3 раза.
4. Назначить внутрь (или ректально):
— парацетамол (ацетаминофен, панадол, калпол, тайлинол, эффералган и др.) в разовой дозе 10-15 мг/кг внутрь или в свечах ректально 15-20 мг/кг или
— ибупрофен в разовой дозе 5-10 мг/кг (для детей старше 1 года).*
5. Если в течение 30-45 мин температура тела не снижается, ввести антипиретическую смесь внутримышечно:
— 2% раствор папаверина детям до 1 года — 0,1-0,2 мл, старше 1 года — 0,1-0,2 мл/год жизни или раствор но-шпы в дозе 0,1 мл/год жизни.
Допустима комбинация лекарственных средств в одном шприце.
6. При отсутствии эффекта через 30-60 мин можно повторить введение антипиретической смеси.
При «белой» гипертермии: одновременно с жаропонижающими средствами (см. выше) дать сосудорасширяющие препараты внутрь или внутримышечно:
— папаверин или но-шпа в дозе 1 мг/кг внутрь;
— 2% раствор папаверина
При гипертермическом синдроме температура тела контролируется каждые 30-60 мин. После понижения температуры тела до 37,5°С лечебные гипотермические мероприятия прекращаются, так ак в дальнейшем она может понижаться без дополнительных вмешательств.
Дети с гипертермическим синдромом, а также с некупирующейся «белой» лихорадкой после оказания неотложной помощи должны быть госпитализированы. Выбор отделения стационара и этиотропной терапии определяется характером и тяжестью основного патологического процесса, вызвавшего лихорадку.
Простудные заболевания и гипертермия
В 2004 году исполнится 50 лет с тех пор, как ученые установили связь простуды и гриппа с вирусами. На сегодняшний день известно более 200 видов вирусов и микроорганизмов, относящихся
В 2004 году исполнится 50 лет с тех пор, как ученые установили связь простуды и гриппа с вирусами. На сегодняшний день известно более 200 видов вирусов и микроорганизмов, относящихся к 20 семействам, вызывающих острые респираторные заболевания (ОРЗ), и этот список постепенно пополняется. У детей простуда — самая распространенная инфекционная патология.
Простудные заболевания при неправильно организованной и неадекватной помощи, в том числе при самолечении, нередко приводят к формированию группы часто болеющих детей, развитию хронических болезней желудочно-кишечного тракта, почек. Кроме того, ОРЗ являются причиной возникновения хронических очагов инфекции.
Проникновение в организм патогенных вирусов и иных микроорганизмов не всегда вызывает заболевание. Кроме инфекционного начала, необходимы условия, позволяющие патогенным микроорганизмам преодолевать естественную неспецифическую сопротивляемость организма. Одним из таких условий является переохлаждение. Недаром в англоязычных странах простудные заболевания называют cold («холод») и связывают их возникновение с влиянием холодной и влажной погоды. Простудным заболеваниям чаще всего подвергаются дети в возрасте 1-5 лет в связи с утратой материнского и отсутствием приобретенного иммунитета.
Наибольшее количество простудных заболеваний регистрируется в осенне-зимне-весенний период, причем развитию ОРЗ способствует не столько низкая температура воздуха, сколько ее сочетание с повышенной влажностью. Охлаждение организма происходит быстрее, когда поверхность кожи покрыта потом, так как при испарении влаги расходуется много тепла. При охлаждении любого участка тела (и особенно стоп) рефлекторно снижается температура слизистых оболочек верхних дыхательных путей (миндалин, слизистой оболочки носа и др.). В результате слизистая оболочка становится проницаемой для вирусов и болезнетворных микроорганизмов.
В отличие от взрослых у детей ввиду несовершенства механизма теплообмена простуда может наступить не только при переохлаждении, но и при перегревании. Особенно это касается детей раннего возраста. Известно, что 30-40% всех заболеваний у детей первого года жизни составляют ОРЗ.
Процессы теплообразования и теплоотдачи тесно связаны между собой, они помогают поддерживать постоянную температуру тела, и нарушение равновесия приводит к ослаблению местной защиты. В раннем возрасте у нетренированных и незакаленных детей механизмы образования тепла ослаблены, нервно-сосудистые реакции протекают нестабильно, что в условиях контакта с инфекцией приводит к развитию простуды. Следует, однако, отметить, что ребенок благодаря лабильности нервной регуляции быстрее, чем взрослый, приспосабливается к влиянию метеорологических факторов.
Если простуду без лихорадки у детей можно рассматривать как явление, не вызывающее беспокойства, то ОРЗ с лихорадкой и особенно с гипертермической реакцией угрожает ребенку развитием серьезных осложнений. Плохо переносят лихорадку дети с перинатальной энцефалопатией, врожденными пороками сердца, аритмиями, патологией ЦНС, наследственными метаболическими заболеваниями, фебрильными судорогами в анамнезе, родившиеся глубоко недоношенными. Тем не менее лихорадка в большинстве случаев носит защитный характер и ее опасность для организма ребенка преувеличивают из-за боязни возможных осложнений.
Большинство вирусов и патогенных бактерий снижают темпы своей репродукции при повышении температуры окружающей среды. Лихорадка при инфекционно-воспалительном заболевании развивается за счет образования «эндогенных пирогенов» [1]. В ответ на инфицирование вирусами и бактериями циркулирующие лимфоциты, моноциты вырабатывают цитокины, включая интерлейкины 1 и 6, фактор некроза опухоли-α. Эти медиаторы стимулируют продукцию простагландина Е2 в переднем гипоталамусе, что устанавливает новый, более высокий уровень температурного обмена. При лихорадке в основном возникают нарушения теплообмена нейрогенного происхождения. Ускоряются обменные процессы, возрастают потери жидкости, стимулируется продукция интерферона, антител, усиливается фагоцитоз.
При большинстве простудных инфекций максимум температуры тела устанавливается в пределах 37-39°С, что не грозит серьезными расстройствами здоровья. Поэтому исходно здоровым детям с хорошей реактивностью и адекватной реакцией на воспалительный процесс в соответствии с критериями ВОЗ и отечественной педиатрической практикой не рекомендуется вводить жаропонижающие средства при температуре тела ниже 38,5-39,5°С [3, 6].
В свою очередь превышение определенного порога становится для ребенка опасным. Пределом считается температура тела выше 38-39,5°С. Таким образом, можно считать, что с этого момента риск развития у ребенка гипертермического синдрома очень высок. Следует принимать во внимание и способ измерения температуры тела: аксиллярный, ректальный, тимпанический и др.
При гипертермическом синдроме, который признан абсолютным патологическим вариантом лихорадки, отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушениями микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов. В основе расстройств лежит патологическая интеграция первично и вторично измененных образований ЦНС или патологическая система по Г. Н. Крыжановскому [9], деятельность которой имеет биологически отрицательное значение для организма. Гипертермический синдром требует обязательной медикаментозной коррекции, при этом не следует пренебрегать методами физического охлаждения.
В процессе клинического наблюдения за ребенком важно различать «красную» и «белую» гипертермию. Чаще наблюдают прогностически более благоприятную «красную» гипертермию, при которой теплопродукция соответствует теплоотдаче. В этом случае поведение ребенка обычное, кожные покровы умеренно гиперемированы, горячие, влажные, конечности теплые, учащение пульса и дыхания соответствует повышению температуры тела (на каждый градус выше 37°С одышка становится больше на 4 дыхания в минуту, а тахикардия — на 20 ударов в минуту). Для «белой» гипертермии характерны нарушения поведения ребенка — безучастность, вялость или, наоборот, возбуждение, бред и судороги. Кожа бледная, с «мраморным рисунком», цианоз ногтевых лож и губ, положительный симптом «белого пятна», конечности холодные, чрезмерные одышка и тахикардия.
При «красной» гипертермии план неотложной медицинской помощи заключается в использовании методов физического охлаждения, ребенку дают обильное питье, назначают ибупрофен (нурофен для детей) или парацетамол. Обычно через 3-4 ч требуется повторный прием препаратов, так как антипиретики оказывают исключительно симптоматическое действие.
При «белой» гипертермии уже изначально нельзя рассчитывать на эффект только от жаропонижающих средств. Парентерально дополнительно вводят сосудорасширяющие препараты: 2%-ный раствор папаверина, 1%-ный раствор дибазола, 0,25%-ный раствор дроперидола. По показаниям добавляют никотиновую кислоту 5-30 мг в сутки и антигистаминные препараты.
Температура тела у больного ребенка контролируется каждые 30 мин. Лечебные мероприятия, направленные на борьбу с гипертермией, прекращаются после понижения температуры тела до 37,5°С, так как в дальнейшем она может понижаться без дополнительных вмешательств.
В патогенезе простудных заболеваний, помимо лихорадки, имеют значение воспалительные явления и болевые ощущения в зеве и носоглотке. В первые часы и дни болезни окончательный диагноз поставить трудно, а ребенку, особенно раннего возраста, нужна немедленная помощь. В связи с этим понятно, как важно иметь в своем арсенале эффективное лекарственное средство, обладающее комплексным воздействием и не вызывающее побочных эффектов. Поэтому при выборе препарата для снятия лихорадки лучше отдавать предпочтение средствам, обладающим жаропонижающим и одновременно противовоспалительным и обезболивающим действием. Этим требованиям при лечении простуды, осложненной лихорадкой, у детей отвечает ибупрофен (нурофен для детей), принцип действия которого основан на ингибировании циклооксигеназной активности.
Ибупрофен относится к нестероидным противовоспалительным средствам (НПВС). Обладая одновременно жаропонижающим, анальгетическим и противовоспалительным действием, НПВС не имеют гормональной активности, но благодаря угнетению синтеза простагландинов как в центральной нервной системе, так и на периферии оказывают необходимый комплексный эффект.
Парацетамол в отличие от ибупрофена обладает исключительно жаропонижающим действием. В настоящее время рекомендовано ограничить применение у детей ацетилсалициловой кислоты и метамизола, учитывая риск тяжелых осложнений. Производные пиразолона и парааминофенола, длительное время использовавшиеся в педиатрии, запрещены к применению у детей из-за существенных побочных действий [7, 10].
Данные о частоте использования жаропонижающих препаратов в России противоречивы. Тем не менее парацетамол при лечении простудных заболеваний, сопровождающихся лихорадкой, выписывают более 90% педиатров, ибупрофен — более 50%, ацетилсалициловую кислоту — около 30% [2, 5]. За рубежом с конца 80-х годов в качестве жаропонижающего лекарственного средства, составляющего альтернативу парацетамолу, в детской практике активно используют ибупрофен, который продается в аптеках без рецепта.
Нами было проведено изучение эффективности, безопасности и переносимости педиатрической суспензии ибупрофена (нурофена для детей). Спектр показаний к назначению препарата включает в себя инфекционно-воспалительную и поствакцинальную лихорадки, болевой синдром при отите, прорезывании и заболеваниях зубов, головную боль, растяжение связок и другие виды болей.
70 детей в возрасте от 6 месяцев до 12 лет (средний возраст 5,3+1,6 года, 29 девочек и 41 мальчик) имели симптомы простуды и гипертермическую температуру тела. Примерно у половины детей было отмечено наличие осложнений в виде отита, синусита и обструктивного бронхита. Все дети получали амбулаторно нурофен для детей.
Критерии включения в исследование: лихорадка выше 39,0°С у детей с благополучным преморбидным фоном и выше 38,0°С у детей из группы риска (фебрильные судороги в анамнезе, неврологическая патология, врожденный порок сердца), информированное письменное согласие родителей. Из исследования исключались больные дети, получавшие одновременно парацетамол, а также пациенты, у которых наблюдалась повышенная чувствительность к нурофену.
Нурофен для детей назначался в соответствии с общепринятыми рекомендациями в разовой дозе 10 мг/кг 3-4 раза в сутки при наличии лихорадки и болевого синдрома (головной и ушной боли, болях в горле, артралгий) в течение 3-7 дней.
Ежедневно регистрировалась информация о самочувствии ребенка, на фоне приема препарата многократно измерялась температура тела. Эффективность лечения детей оценивалась в соответствии с протоколом исследования на основании динамики клинических симптомов заболевания. Для характеристики отдельных клинических симптомов использовалась балльная шкала оценок. Переносимость нурофена для детей характеризовалась наличием или отсутствием побочных эффектов в ходе лечения.
Практически у всех детей с простудой разовый прием нурофена для детей приводил к снижению температуры тела на 1-1,5°С, исчезновению болевых ощущений в зеве. У больных детей из группы риска, когда препарат назначался при температуре тела менее 39,0°С, жаропонижающий эффект от действия нурофена для детей развивался через 30 мин после его приема. В течение 1,5 ч регистрировалось приблизительно равномерное снижение температуры тела, составляющее в целом 3,9% от исходной повышенной температуры тела. Отмечено, что за 90 мин у всех детей данной группы после использования нурофена для детей температура тела снижалась до 37,0-37,2°С.
При исходной температуре тела у детей выше 39,0°С после приема нурофена наблюдалось более интенсивное, однако не столь равномерное снижение лихорадки. Так, через 30 мин после приема препарата понижение температуры тела на 1-1,5°С было отмечено у 58,3% детей, через 60 мин — у 86,1%, через 90 мин — у 94,4%. Через 120-150 мин наблюдения общий показатель падения температуры тела у 36 детей с благополучным преморбидным фоном составил 4,4% от исходной величины. Следует отметить, что детям с «белым» типом лихорадки (3 ребенка) нурофен для детей назначали в комбинации с папаверином в разовой дозе 5-10 мг в зависимости от возраста.
Положительной стороной использования нурофена для детей является довольно стойкий жаропонижающий эффект, наблюдающийся у детей. В большинстве наблюдений после купирования гипертермии субфебрилитет, или температура тела в пределах 37-37,8°С держалась на протяжении 2-3 ч (см. рис.). Повторный подъем температуры тела являлся основанием для дальнейшего использования препарата. Регулярный, строго по часам, прием нурофена для детей, как это принято при курсовом лечении, нами не практиковался.
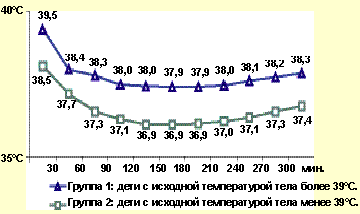 |
| Рисунок. Динамика температуры тела у детей с лихорадкой на фоне приема нурофена |
Помимо жаропонижающего, нурофен для детей оказывает и анальгетическое воздействие, что было зарегистрировано при назначении препарата детям с явлениями интоксикации (головная боль и т. д.), а также с острым катаральным средним отитом. Используя балльную шкалу оценки болевых ощущений, мы выявили, что положительные сдвиги отмечались уже через 30 мин после приема лекарственной суспензии. Обезболивающее действие нурофена для детей также весьма продолжительно и обычно составляет не менее 2,5 ч.
Проведенное нами сравнительное изучение, а также данные других авторов показали, что ибупрофен в дозе 10 мг/кг и парацетамол в дозе 15 мг/кг дают похожий обезболивающий результат — исчезают головные боли, боли в горле и артралгии. В обеих группах эффект был значительно более выражен, чем при приеме плацебо [6]. Так, у всех 6 детей с отитом, получавших нурофен для детей, отмечена положительная динамика по валидной шкале оценок.
Средний срок «курсового» использования нурофена для детей составлял 4,1+1,4 дня. По мере улучшения клинической симптоматики уменьшалось число приемов препарата, а отсутствие лихорадки и болевого синдрома служили показаниями для его отмены.
Нурофен для детей в виде суспензии хорошо переносится, препарат безопасен и обладает приятным вкусом. Следует отметить, что при кратковременном применении ибупрофена риск развития нежелательных эффектов довольно низок [10].
Таким образом, проведенные наблюдения показали высокий жаропонижающий эффект, хорошую переносимость и безопасность суспензии нурофена для детей при лечении пациентов с простудными заболеваниями на фоне гипертермического и болевого синдромов. Нурофен для детей можно использовать в педиатрической практике в качестве безрецептурной формы.
Стойкий и длительный эффект нурофена для детей позволяет признать его высокоэффективным средством лечения простудных заболеваний, сопровождающихся гипертермическим синдромом. В последние годы ибупрофен рекомендован детям в качестве одного из основных жаропонижающих средств. Следует также отметить, что антипиретики необходимо назначать детям только в том случае, если лихорадка превышает допустимый предел и ведет к нарушению функций сердечно-сосудистой, центральной нервной и других систем [5, 7].

