Креатинин повышен у кошки в моче что это значит
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
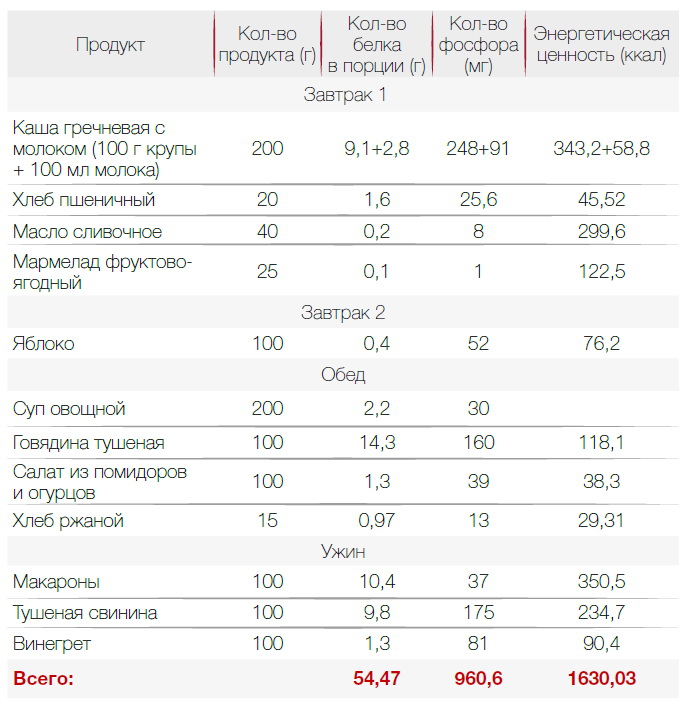
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
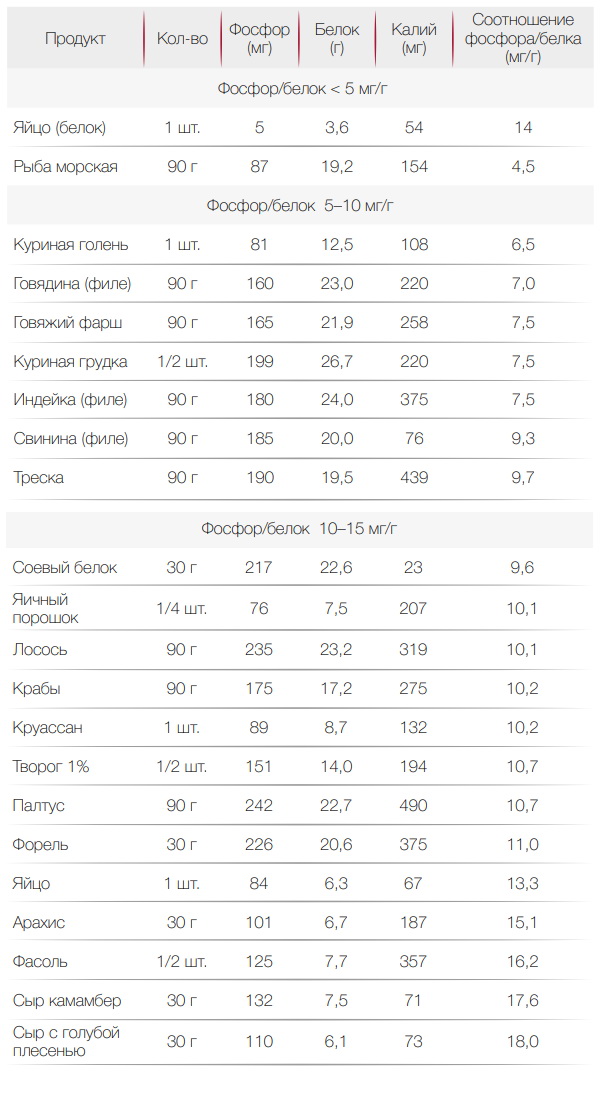
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.
Креатинин у кошки повышен. Прошу помочь в постановке диагноза и прокомментировать лечение.
На приёме температура была 37.6 вроде. врач сказал померить дома в покое. вчера вечером(кошка не спала) Т=38.4. сегодня дважды мерила прям «во время сна» Т=37.5 и 37.0 вообще. Врач сказал, что это норма прям сразу после сна.
Назначила, точнее посоветовала(после просмотра анализов) перейти на корм для почечников Роял/Хилс. Я попросила, что может нормальный корм какой есть холистик. остановились на Фармине для почечников. Я спросила на счёт лекарств(по телефону мы просто уже общались) надо что. пока не надо, потом м.б можно подавать Канефрон. Я спросила, так почему сейчас не начать, лишним не будет. ну можете и сейчас по 5к*2р/д месяц. корм на пару месяцев. Лечение како-либо она не захотела начинать, ну именно лекарствами, потому что, как я поняла, она побоялась что иммунитет слабый(низкий уровень лейкоцитов) и чтобы не нагружать организм.
Забыла, у кошки с лета, примерно, начала засаливаться шерсь у кожи и появляться перхоть по спине ближе к хвосту(врач сказала, что это как раз «почечная» шерсть). Но. каждый год, вот уже третий раз получается, примерно в одно и тоже время(осень) у неё такое происходит с кожей. Когда было такое в первый раз, врач(другой) назначила кошке капли на холку от глистов и блох. вы не поверите, но всё прошло( я её помыла потом через пару недель). Как это связано с перхотью у хвоста я не знаю. кошка домашняя, этаж у нас последний, по грязной зоне в коридоре не ходит. я к тому, что глисты может и сеть, но не в такой степени, чтоб это вызывало такое. блох у нас не было изначально.
Кошка весит 4.25кг. немного похудела за последнее время. но в общей массе не больше чем на 300/350 г, начиная с момента как я забрала её с улицы.
Кровь сдавалась натощак(часов 9 голода точно. перед приемом дважды попоила с интервалом в час/полтора по 2мл воды). сдавалась кровь плохо, по капле(мало ли это важно).
Не знаю, может много лишнего написала, может не дописала чего(спрашивайте).
Вопрос в том: верно ли назначено лечение и питание(очень смущают всегда слова «ну можете попробовать»). и нужно ли делать что-то с повышенными показателями в крови?
Буду благодарна за консультацию всем! Спасибо!
на что еще я бы обратила ваше внимание: в обоих представленных анализах высокие эозинофилы.
это может свидетельствовать о наличии паразитарной инвазии.
проводите обработки от блох и глистов регулярно, как бы вам ни казалось, что у кошки их нет.
канефрон в каплях нежелателен животным, это спиртовой раствор.
да и не понятно пока, нужен ли он вам, т.к. животное недообследовано.
Заболевания почек у кошек — что нужно знать
Заболевания почек у кошек – это серьезные и опасные патологии, способные привести к смерти животного. Они вызывают разрушение тканей органа, из-за чего он перестает выполнять свои функции. Почки теряют способность выводить из крови токсины, выделять мочу, поддерживать водно-солевой, кислотный баланс. Если не заметить и проигнорировать признаки заболевания почек у кошек, возможно развитие хронической почечной недостаточности (ХПН), инвалидности и смерти животного.
Строение почек
Почки – это парный овальный (у собак бобовидный) орган, который у кошек находится в брюшной полости, по центру спины (на уровне 7-8 ребра), с двух сторон позвоночника. При этом левая половина может обладать большей подвижностью.
Почки состоят из нефронов, каждый из которых содержит клубочки (скопление капилляров) и системы канальцев. От повреждений каждый нефрон надежно защищает капсула.
Внешне почки выглядят так:
Функции почек
Основная задача почек – удалить из организма токсины. Также она формирует мочу, в составе которой:
Урина стекает по мочеточникам в пузырь, затем выходит наружу во время опорожнения.
Другие функции
Распространенные почечные патологии у кошек
Если почки не работают нужным образом, в организме начинаются сбои, которые могут привести к серьезным проблемам. Самое опасное поражение – острая или хроническая почечная недостаточность, несвоевременное лечение которых приводит к смерти. Острая форма протекает быстро, обычно является следствием отравления.
Хроническая болезнь почек у кошек развивается долго, поэтому встречается в основном у пожилых животных. Она обычно является осложнением других заболеваний этого органа:
Причины болезней почек у кошек
Проблемы могут быть вызваны как первичными, так и вторичными причинами:
Симптомы болезни почек у кошек
Ранние признаки болезней почек у кошек могут указывать на любую другую патологию – вялость, апатия, тусклая шерсть, местами облысение. Из первых явных симптомов заболеваний почек у кошек можно выделить учащенное или редкое мочеиспускание. В первом случае мочевыделительная система плохо удерживает жидкость. Во втором – проблемы с формированием мочи или камни (опухоль) закупоривают ее отток.
Другие симптомы болезни почек у кошек, указывающие на необходимость лечения:
На поздних стадиях появляется:
Диагностика проблем с почками у котов
Заболевания почек у кошек обычно диагностируются на основе анализа крови на уровень мочевины и креатинина. Эти продукты распада белков могут выводиться из организма только с мочой. Поэтому их повышенное количество в крови говорит о проблемах с почками. Степень поражения определяют по числу креатинина, поскольку повышение мочевины не всегда соответствует тяжести патологии.
Для определения пиелонефрита и других болезней надо сделать анализ мочи питомца на наличие альбумина в крови. Чем больше белка в моче, тем хуже ситуация. Для диагностики пиелонефрита и других патологий надо сделать стать УЗИ, рентген, биопсию.
До недавнего времени ранняя диагностика ХПН была сложной задачей. Для точного диагноза мало было клинических симптомов, повышение уровня азота, мочевины, креатинина в крови. По их уровню можно было определить ХБП, только когда орган почти полностью отказывал.
Сейчас появился анализ крови СДМА (SDMA), который позволяет определить потерю почками своей функции на 25%. Его уровень повышается задолго до роста креатинина в крови. Даже если почки кошек и собак слабо повреждены, тест позволяет определить наличие заболеваний, которые плохо влияют на орган.
Лечение болезней почек у кошек
При лечении заболевания почек ветеринар обращает внимание на уровень электролитов в крови. Может понадобиться прием таких препаратов:
Лечение пиелонефрита у кошек: антибиотики
Обнаружив симптомы пиелонефрита у кошки, обратитесь к врачу за диагностикой и лечением. Поскольку заболевание вызывают бактерии, врач для лечения назначает антибиотики. Они убивают патогенные организмы, что способствует выздоровлению питомца. Курс лечения надо пройти до конца, даже если симптомы пиелонефрита и других патологий исчезли. Если прием антибиотиков прервать, возможен рецидив.
Диета для кошек при заболеваниях почек
Когда больны почки, питомец страдает от обезвоживания. Во время лечения обязательно обеспечьте его водой – давайте влажный корм, бульон с пониженным количеством натрия, сок тунца.
Особое внимание надо уделить диете с низким содержанием белка и фосфора. Как правильно кормить питомца, спросите у ветеринара. Диета должна содержать пониженное количество фосфора и белка, обогащена жирными омега-3-кислотами.
Если вы дате сухой корм для кошек, при заболевании почек он нежелателен. Предпочтение отдайте влажным кормам высокого качества. Напр., хорошо зарекомендовал себя Dr. Clauder’s Diet Kidney диета при заболеваниях почек. Если у вашего питомца камни, для лечения купите корм для кошек с болезнью почек, который снижает риск их появления.
Прогноз
Успех лечения зависит от болезни, многие из них излечимы на разных стадиях. Если патология переросла в ХПН, полностью исцелить животное невозможно. Тем не менее, диета, своевременный прием лекарств улучшит качество жизни, затормозит развитие патологии.
Профилактика заболевания почек у котов и кошек
Заключение
Если почки не лечить, патология может перейти в хроническую почечную недостаточность. Не занимаетесь самолечением. Обращайте внимание на любые изменения в поведении питомца и отнесите его к врачу. Не берите лекарства на базаре, с рук. Медицинские препараты и лечебный корм для кошек при заболевании почек покупайте только в сертифицированных ветеринарных аптеках.
Завышен креатинин, мочевина, фосфор. Можно ли спасти кошку?
у моего кота анализы почти такие же
до капельниц/после первый раз капали с 27 января 2015 года
креатинин 897/828
амилаза 1613/1939
фосфор 4.51/3.89
мочевина 56.91/37.97
3 недели без капельниц перестал есть потерял в весе. снова капаем (до капельниц изо рта запах не смотря на люголь и вес был 3.2кг очень исхудал)
Узи делали, на словах нам сказали что на макро уровне не критичное состояние. Никакого заключения не дали.
.
За что деньги платите?(зла не хватает на таких ветов)
Это даже не результат состояния почек-это непойми,что
Только зарегистрированные пользователи имеют возможность начинать новые темы. Зарегистрируйтесь и войдите на сайт, введя свои логин и пароль справа в окне, и Вы сможете начать новую тему.
Прежде чем задать вопрос на форуме, ознакомьтесь с темой: «Как правильно задать вопрос вет.врачу», а также со списком ответов на часто задаваемые вопросы, это поможет Вам сэкономить Ваше время и быстрее получить ответ на Ваш вопрос.
Обратите особое внимание на документ: Симптомы заболеваний животных. Возможно, в Вашей ситуации нельзя ожидать ответа на форуме, а нужно срочно вызывать врача или везти животное в ветеринарную клинику!
Прежде чем задать вопрос на форуме, ознакомьтесь со следующими разделами, это поможет сэкономить Ваше время и быстрее получить отсвет на ваш вопрос:
Внимание! Обратите особое внимание на документ «Симптомы заболеваний животных». Возможно, в Вашей ситуации нельзя ожидать ответа на форуме, а нужно срочно вызывать врача или везти животное в ветеринарную клинику!
Общеклиническое исследование мочи включает в себя определение физических свойств, химического состава и микроскопическое изучение осадка.
Физические свойства.
КОЛИЧЕСТВО.
Увеличение суточного диуреза – полиурия.
Причины:
1. Схождение отёков;
2. Сахарный диабет (Diabetes maleus) (совместно с положительным уровнем глюкозы в моче и высоким удельном весе мочи);
3. Гломерулонефрит, амилоидоз, пиелонефрит (совместно с отрицательным уровнем глюкозы, высоким удельным весом мочи и сильно выраженной протеинурией);
4. Синдром Кушинга, гиперкальциемия, гипокалиемия, опухоли, заболевания матки (пиометра), гипертиреоз, заболевания печени (совместно с отрицательным уровнем глюкозы, высоким удельным весом мочи и отрицательной или незначительно выраженной протеинурией)
5. Хроническая почечная недостаточность или диурез после острой почечной недостаточности (совместно с низким удельным весом мочи и повышенным уровнем мочевины в крови);
6. Несахарный диабет (Diabetes insipidus) (совместно с низким удельным весом мочи, который не меняется при проведении пробы с лишением жидкости и нормальным уровнем мочевины в крови);
7. Психогенная тяга к питью (совместно с низким удельным весом мочи, который повышается при проведении пробы с лишением жидкости и нормальным уровнем мочевины в крови)
Часто становится причиной полидипсии.
Уменьшение суточного диуреза – олигурия.
Причины:
1. Профузный понос;
2. Рвота;
3. Нарастание отёков (вне зависимости от их происхождения);
4. Слишком малое поступление жидкости;
Отсутствие мочи или её слишком малое количество (отсутствие мочеотделения или мочеобразования) – анурия.
Причины:
а) Преренальной анурии (возникающей вследствие внепочечных причин):
1. Тяжёлые кровопотери (гиповолемия – гиповолемический шок);
2. Острая сердечная недостаточность (кардиогенный шок);
3. Острая сосудистая недостаточность (сосудистый шок);
4. Неукротимая рвота;
5. Тяжёлый понос.
б) Ренальной (секреторной) анурии (связанной с патологическими процессами в почках):
1. Острые нефриты;
2. Некронефрозы;
3. Переливание несовместимой крови;
4. Тяжёлое хроническое заболевание почек.
в) Обтурационной (экскреторной) анурии (невозможность мочеотделения):
1. Закупорка мочеточников камнями;
2. Сдавливание мочеточников опухолями, развивающимися вблизи мочеточников (новообразования матки, яичников, мочевого пузыря, метастазы из других органов.
В норме цвет мочи соломенно-жёлтый.
Изменение цвета может быть обусловлено выделением красящих соединений, образующихся в ходе органических изменений или под воздействием пищи, лекарственных или контрастных веществ.
Красный или красно-коричневый цвет (цвет мясных помоев)
Причины:
1. Макрогематурия;
2. Гемоглобинурия;
3. Наличие в моче миоглобина;
4. Наличие в моче порфирина;
5. Наличием в моче некоторых лекарственных препаратов или их метаболитов.
Тёмно-жёлтый цвет (может быть с зеленоватым или зеленовато-бурым оттенком, цвет тёмного пива)
Причины:
1. Выделение с мочой билирубина (при паренхиматозной или механической желтухе).
Зеленовато-жёлтый цвет
Причины:
1. Большое содержание гноя в моче.
Грязно-коричневый или серый цвет
Причины:
1. Пиурия при щелочной реакции мочи.
Очень тёмный, почти чёрный цвет
Причины:
1. Гемоглобинурия при острой гемолитической анемии.
Беловатый цвет
Причины:
1. Фосфатурия (наличие в моче большого количества фосфатов).
Нужно учитывать, что при длительном стоянии мочи её цвет может измениться. Как правило, он становиться более насыщенным. В случае образования под воздействием света уробилина из бесцветного уробилиногена моча становится тёмно-жёлтого цвета (до оранжевого). В случае образования метгемоглобина, моча приобретает тёмно-коричневый цвет. Кроме того, изменение запаха может быть связано в применением некоторых лекарственных средств, кормов или кормовых добавок.
ПРОЗРАЧНОСТЬ
В норме моча прозрачная.
Помутнение мочи может быть вызвано:
1. Наличием в моче эритроцитов;
2. Наличием в моче лейкоцитов;
3. Наличием в моче клеток эпителия;
4. Наличием в моче бактерий (бактерурия);
5. Наличием в моче жировых капель;
6. Наличием в моче слизи;
7. Выпадением в осадок солей.
Кроме того, прозрачность мочи зависит от:
1. Концентрации солей;
2. рН;
3. Температуры хранения (низкая температура способствует выпадению солей);
4. Длительности хранения (при длительном хранений выпадают соли).
ЗАПАХ
В норме моча собак и кошек имеет слабовыраженный специфический запах.
Изменение запаха может быть вызвано:
1. Ацетонурией (появлением запаха ацетона при сахарном диабете);
2. Бактериальными инфекциями (аммиачный, неприятный запах);
3. Приёмом антибиотиков или пищевых добавок (особый специфический запах).
ПЛОТНОСТЬ
В норме плотность мочи у собак 1,015-1,034 (минимум – 1,001, максимум 1,065), у кошек – 1,020-1,040.
Плотность является показателем, отражающим способность почек концентрировать мочу.
Значение имеют
1. Состояние гидратации животного;
2. Питьевые и пищевые привычки;
3. Температура окружающей среды;
4. Вводимые лекарственные препараты;
5. Функциональное состояние или количество почечных канальцев.
Причины повышения плотности мочи:
1. Глюкоза в моче;
2. Белок в моче (в больших количествах);
3. Лекарства (или их метаболиты) в моче;
4. Маннитол или декстран в моче (в результате внутривенного вливания).
Причины понижения плотности мочи:
1. Сахарный диабет;
2. Хроническая почечная недостаточность;
3. Острое поражение почек.
Можно говорить об адекватной реакции почек, когда после непродолжительного воздержания от приёма воды удельный вес мочи поднимается до средних цифр нормы. Неадекватной реакцию почек считают, если удельный вес не поднимается выше минимальных значений при воздержании от приёма воды – изостенурия (сильно сниженная способность к адаптации).
Причины:
1. Хроническая почечная недостаточность.
Химической исследование.
В норме рН мочи собак и кошек может быть как слабокислой, так и слабощелочной в зависимости от содержания белка в рационе. В среднем рН мочи колеблется в пределах 5-7,5 и чаще бывает слабокислой.
Повышение рН мочи (рН>7,5) – защелачивание мочи.
Причины:
1. Употребление растительной пищи;
2. Обильная кислая рвота;
3. Гиперкалиемия;
4. Рассасывание отёков;
5. Первичный и вторичный гиперпаратиреоз (сопровождается гиперкальциемией);
6. Метаболический или респираторный алкалоз;
7. Бактериальный цистит;
8. Введение бикарбоната натрия.
Снижение рН мочи (рН около 5 и ниже) – закисление мочи.
Причины:
1. Метаболический или респираторный ацидоз;
2. Гипокалиемия;
3. Обезвоживание;
4. Лихорадка;
5. Голодание;
6. Длительная мышечная нагрузка;
7. Сахарный диабет;
8. Хроническая почечная недостаточность;
9. Введение кислых солей (например, хлорида аммония).
БЕЛОК
В норме в моче белок отсутствует или его концентрация менее 100 мг\л.
Протеинурия – появление белка в моче.
Физиологическая протеинурия – случаи временного появления белка в моче, не связанные с заболеваниями.
Причины:
1. Приём большого количества кормов с повышенным содержанием белка;
2. Сильные физические нагрузки;
3. Эпилептические приступы.
Патологическая протеинурия бывает почечная и внепочечная.
Внепочечные протеинурии могут быть экстраренальными и постренальными.
Внепочечная экстраренальная протенурия чаще бывает временной лёгкой степени (300 мг\л).
Причины:
1. Сердечная недостаточность;
2. Сахарный диабет;
3. Повышенная температура;
4. Анемия;
5. Переохлаждение;
6. Аллергия;
7. Применение пенициллина, сульфаниламидов, аминогликозидов;
8. Ожоги;
9. Обезвоживание;
10. Гемоглобинурия;
11. Миоглобинурия.
Степень тяжести протеинурии не является надёжным показателем степени тяжести основного заболевания и его прогноза.
Внепочечная постренальная протеинурия (ложная протеинурия, акцидентальная протеинурия) редко превышает 1 г\л (кроме случаев выраженной пиурии) и сопровождается образованием большого осадка.
Причины:
1. Циститы;
2. Пиелиты;
3. Простатиты;
4. Уретриты;
5. Вульвовагиниты.
6. Кровотечения в мочевыводящих путях.
Почечная протеинурия возникает при попадании белка в мочу в паренхиме почки. В большинстве случаев она связана с повышенной проницаемостью почечного фильтра. При этом обнаруживают высокое содержание белка в моче (больше 1 г\л). При микроскопическом исследовании осадка мочи обнаруживаются цилиндры.
Причины:
1. Острые и хронические гломерулонефриты;
2. Острые и хронические пиелонефриты;
3. Выраженная хроническая сердечная недостаточность;
4. Амилоидоз почек;
5. Новообразования почек;
6. Гидронефроз почек;
7. Липоидный нефроз;
8. Нефротический синдром;
9. Иммунные заболевания с поражением почечных гломерул иммунными комплексами;
10. Выраженная анемия.
Почечная микроальбуминурия – присутствие в моче белка в концентрациях ниже чувствительности реагентных полосок (от 1 до 30 мг\100 мл). Является ранним чуствительным показателем различных хронических заболеваний почек.
Парапротеинурия – появление в моче белка-глобулина, не обладающего свойствами антител (белок Бенс-Джонса), состоящего из лёгких цепей иммуноглобулинов, легко проходящих через гломерулярные фильтры. Такой белок выделяется при плазмоцитоме. Парапротеинурия развивается без первичного повреждения гломерул почек.
Тубулярная протеинурия – появление в моче небольших белков (α1-микроглобулин, β2-микроглобулин, лизоцим, ретинолсвязывающий белок). Они в норме присутствуют в клубочковом фильтрате, но реабсорбируются в почечных канальцах. При повреждении эпителия почечных канальцев эти белки появляются в моче (определяются только с помощью электрофореза). Тубулярная протеинурия является ранним показателем повреждения почечных канальцев в отсутствии сопутствующих изменений уровня мочевины и креатинина в циркулирующей крови.
Причины:
1. Лекарственные средства (аминогликозиды, циклоспорин);
2. Тяжёлые металлы (свинец);
3. Анальгетики (нестероидные противовоспалительные вещества);
4. Ишемия;
5. Метаболические заболевания (Фанкони-подобный синдром).
Ложные положительные показатели количества белка, полученные с помощью тестовой полоски, характерны для щелочной мочи (рН 8).
Ложные отрицательные показатели количества белка, полученные с помощью тестовой полоски связаны с тем, что тестовые полоски показывают, в первую очередь, уровень альбуминов (не выявляется парапротеинурия и тубулярная протеинурия) и содержание их в моче выше 30 мг\100 мл (не выявляется микроальбуминурия).
Оценку протеинурии следует проводить с учётом клинических симптомов (скопление жидкости, отёки) и остальных лабораторных показателей (уровень белка в крови, соотношение альбумина и глобулина, содержание мочевины, креатинина, липидов в сыворотки крови, уровень холестерина).
ГЛЮКОЗА
В норме глюкоза в моче отсутствует.
Глюкозурия – присутствие глюкозы в моче.
1. Глюкозурия при высоком удельном весе мочи (1,030) и повышенном уровне глюкозы в крови (3,3 – 5 ммоль\л) – критерий сахарного диабета (Diadetes mellitus).
Нужно учитывать, что у животных с сахарным диабетом 1 типа (инсулинозависимого) может значительно изменяться почечный порог глюкозы (концентрации глюкозы в крови, выше которой глюкоза начитает поступать в мочу). Иногда при стойкой нормогликемии сохраняется глюкозурия (снижен почечный порог глюкозы). А при развитии гломерулосклероза почечный порог глюкозы возрастает, и глюкозурии может не быть даже при выраженной гипергликемии.
2. Ренальная глюкозурия – регистрируется при среднем удельном весе мочи и нормальном уровне глюкозы в крови. Маркер дисфункции канальцев – ухудшения реарбсорбции.
Причины:
1. Первичная почечная глюкозурия у некоторых пород собак (шотландские терьеры, норвежские элкхаунды, собаки смешанных пород);
2. Компонент общей дисфункции почечных канальцев – Фанкони-подобного синдрома (м.б. наследственным и приобретённым; с мочой выделяется глюкоза, аминокислоты, мелкие глобулины, фосфат и бикарбонат; описан у бесенджей, норвежских элкхаундов, шетландских овчарок, цвергшнаущеров);
3. Применение некоторых нефротоксичных лекарств.
4. Острая почечная недостаточность или токсичность аминогликозидов – если в крови повышен уровень мочевины.
3. Глюкозурия при пониженной удельной плотности мочи (1,015 – 1,018) может быть при введении глюкозы.
4. Умеренная глюкозурия бывает у здоровых животных при значительной алиментарной нагрузки кормами с высоким содержанием углеводов.
Ложноположительный результат при определении глюкозы в моче тестовыми полосками возможен у кошек при цистите.
Ложноотрицательный результат при определении глюкозы в моче тестовыми полосками возможен у собак в присутствии аскорбиновой кислоты (она у собак синтезируется в различных количествах).
БИЛИРУБИН
В норме билирубин в моче кошек отсутствует, в концентрированной моче собак могут быть следовые количества билирубина.
Билирубинурия – появление билирубина (прямого) в моче.
Причины:
1. Паренхиматозная желтуха (поражение паренхимы печени);
2. Обтурационная желтуха (нарушение оттока желчи).
Используется как экспересс-метод для дифференциальной диагностики гемолитических желтух – для них билирубинурия не характерна, так как непрямой билирубин не проходит через почечный фильтр.
УРОБИЛИНОГЕН
Верхняя границы нормы уробилиногена в моче около 10 мг\л.
Уробилиногенурия – повышение уровня уробилиногена в моче.
Причины:
1. Повышение катаболизма гемоглобина: гемолитическая анемия, внутрисосудистый гемолиз (переливание несовместимой крови, инфекции, сепсис), пернициозная анемия, полицитемия, рассасывание массивных гематом;
2. Увеличение образования уробилиногена в желудочно-кишечном тракте: энтероколит, илеит;
3. Увеличение образования и реабсорбции уробилиногена при воспалении билиарной системы – холангитах;
4. Нарушение функции печени: хронический гепатит и цирроз печени, токсические поражения печени (отравление органическими соединениями, токсинами при инфекционных болезнях и сепсисе); вторичная печёночная недостаточность (сердечная и циркуляторная недостаточность, опухоли печени);
5. Шунтирование печени: цирроз печени с портальной гипертензией, тромбоз, обструкция почечной вены.
Особое диагностическое значение имеет:
1. При поражениях паренхимы печени в случаях, протекающих без желтух;
2. Для дифференциальной диагностики паренхиматозной желтухи от механической желтухи, при которой нет уробилиногенурии.
КЕТОНОВЫЕ ТЕЛА
В норме кетоновых тел в моче нет.
Кетонурия – появление в моче кетоновых тел (в результате ускоренного неполного окисления жирных кислот в качестве источника энергии).
Причины:
1. Выраженная декомпенсация сахарного диабета 1 типа (инсулинозависимого) и длительно протекающий диабет II типа (инсулинонезависимый) при истощении бета-клеток поджелудочной железы и развитии абсолютной инсулиновой недостаточности.
2. Резко выраженная – гиперкетонемическая диабетическая кома;
3. Прекоматозные состояния;
4. Церебральная кома;
5. Длительное голодание;
6. Тяжёлая лихорадка;
7. Гиперинсулинизм;
8. Гиперкатехолемия;
9. Послеоперационный период.
НИТРИТЫ
В норме нитриты в моче отсутствуют.
Появление нитритов в моче свидетельствует об инфицирование мочевого тракта, так как многие патогенные бактерии восстанавливают присутствующие в моче нитраты в нитриты.
Особое диагностическое значение имеет при определении асимптоматических инфекций мочевого тракта (в группе риска – животные с новообразованиями простаты, больные сахарным диабетом, после урологических операций или инструментальных процедур на мочевом тракте).
ЭРИТРОЦИТЫ
В норме эритроциты в моче отсутствуют или допускается физиологическая микрогематурия при исследовании тест-полосками составляет до 3 эритроцитов\мкл мочи.
Гематурия – содержание эритроцитов в моче в количестве больше 5 в 1 мкл мочи.
Макрогематурия – устанавливается невооружённым глазом.
Микрогематурия – выявляется только с помощью тестовых полосок или микроскопированием. Часто обусловлена цистоцентезом или катетеризацией.
Гематурия, происходящая из мочевого пузыря и мочеиспускательного канала.
Примерно в 75% случаев макрогематурии, часто сочетается с дизурией и болями при пальпации.
Причины:
1. Камни в мочевом пузыре и мочеиспускательном канале;
2. Инфекционный или медикаментозный (циклофосфамид) цистит;
3. Уретрит;
4. Опухоли мочевого пузыря;
5. Травмы мочевого пузыря и мочеиспускательного канала (раздавливания, разрывы).
Примесь крови только в начале мочеиспускания свидетельствует о кровотечении между шейкой мочевого пузыря и отверстием мочеиспускательного канала.
Примесь крови преимущественно в конце мочеиспускания свидетельствует о кровотечении в мочевом пузыре.
Гематурия, происходящей из почек (примерно 25% случаев гематурии).
Равномерная гематурия с начала до конца мочеиспускания. При микроскопии осадка в таком случае обнаруживают эритроцитарные цилиндры. Такие кровотечения относительно редки, сочетаются с протеинурией и менее интенсивны, по сравнению с кровотечениями в мочевыводящих путях.
Причины:
1. Физические перегрузки;
2. Инфекционные болезни (лептоспироз, септицемия);
3. Геморрагический диатез различной этиологии;
4. Коагулопатии (отравление дикумаролом);
5. Коагулопатия потребления (ДВС-синдром);
6. Травмы почек;
7. Тромбозы сосудов почек;
8. Новообразования почек;
9. Острые и хронические гломерулонефриты;
10. Пиелит, пиелонефрит;
11. Гломеруло- и тубулонефроз (отравления, приём медикаментов);
12. Сильный венозный застой;
13. Смещение селезёнки;
14. Системная красная волчанка;
15. Передозировка антикоагулянтов, сульфаниламидов, уротропина.
16. Идиопатическая ренальная гематурия.
Кровотечения, происходящие независимо от мочеиспускания, локализуются в мочеиспускательном канале, препуции, влагалище, матке (течка) или предстательной железе.
ГЕМОГЛОБИН, МИОГЛОБИН
В норме при исследовании тест-полосками отсутствует.
Положительный результат тестирования означает гемоглобинурию или миоглобинурию.
Причины гемоглобинурии:
1. Внутрисосудистый гемолиз (гемолитическая анемия);
2. Кровепаразитарные болезни (бабезиоз);
3. Несовместимость крови при переливании
Причины миоглобинурии:
1. Повреждение мышц (в циркулирующей крови повышается уровень креатинкиназы).
Гемоглобинурия всегда сопровождается гемоглобинемией. Если в мочевом осадке обнаруживаются гемолизированные красные кровяные тельца, то причина заключается в гематурии.
Микроскопическое исследование осадка.
Различают элементы организованного и неорганизованного осадков мочи. Основными элементами организованного осадка являются эритроциты, лейкоциты, эпителий и цилиндры; неорганизованного – кристаллические и аморфные соли.
ЭПИТЕЛИЙ
В норме в осадке мочи обнаруживаются единичные в поле зрения клетки плоского (уретра) и переходного эпителия (лоханки, мочеточники, мочевой пузырь). Почечный эпителий (канальцы) в норме отсутствует.
Клетки плоского эпителия. В норме у самок встречается в большем количестве. Обнаружение в осадке пластов плоского эпителия и роговых чешуек – признак плоскоклеточной метаплазии слизистой оболочки мочевых путей.
Клетки переходного эпителия.
Причины значительного повышения их количества:
1. Острые воспалительные процессы в мочевом пузыре и почечных лоханках;
2. Интоксикации;
3. Уролитиаз;
4. Новообразования мочевыводящих путей.
Клетки эпителия мочевых канальцев (почечный эпителий).
Причины их появления:
1. Нефриты;
2. Интоксикации;
3. Недостаточность кровообращения;
4. Некротический нефроз (при отравлении сулемой, антифризом, дихлорэтаном) – эпителий в очень большом количестве;
5. Амилоидозе почек (в альбуминемическую стадию редко, в отёчно-гипертоническую и азотемическую стадию – часто);
6. Липоидный нефроз (слущенный почечный эпителий часто обнаруживается жироперерождённым).
При обнаружении конгломератов эпителиальных клеток, особенно умеренно или значительно варьирующихся по форме и\или размерам, необходимо дальнейшее цитологическое исследование для определения возможной злокачественности этих клеток.
ЛЕЙКОЦИТЫ
В норме лейкоциты отсутствуют или могут наблюдаться единичные лейкоциты в поле зрения (0-3 лейкоцита в поле зрения при увеличении на 400).
Лейкоцитурия – свыше 3 лейкоцитов в поле зрения микроскопа при увеличении на 400.
Пиурия – свыше 60 лейкоцитов в поле зрения микроскопа при увеличении на 400.
Инфекционная лейкоцитурия, часто – пиурия.
Причины:
1. Воспалительные процессы в мочевом пузыре, уретре, почечной лоханке.
2. Инфицированные выделения из предстательной железы, влагалища, матки.
Асептическая лейкоцитурия.
Причины:
1. Гломерулонефриты;
2. Амилоидоз;
3. Хронический интерстициальный нефрит.
ЭРИТРОЦИТЫ
В норме в осадке мочи отсутствуют или единичные в препарате (0-3 в поле зрения при увеличении на 400).
Появление или повышение количества эритроцитов в осадке мочи называется гематурия.
Причины см. выше в разделе «Химическое исследование мочи».
ЦИЛИНДРЫ
В норме в осадке мочи могут обнаруживаться гиалиновые и зернистые цилиндры – единичные в препарате – при неизменённой моче.
Мочевые цилиндры не содержаться в щелочной моче. Ни количество, ни вид мочевых цилиндров не свидетельствует о степени тяжести заболевания и не являются специфическими для какого-либо поражения почек. Отсутствие цилиндров в осадке мочи не свидетельствует об отсутствии заболевания почек.
Цилиндрурия – присутствие в моче повышенного числа цилиндров любого типа.
Гиалиновые цилиндры состоят из белка, попавшего в мочу вследствие застойных явлений или воспалительного процесса.
Причины появления:
1. Протеинурия, не связанная с поражением почек (альбуминемия, венозный застой в почках, большие физические нагрузки, охлаждение);
2. Лихорадочные состояния;
3. Различные органические поражения почек, как острые, так и хронические;
4. Обезвоживание.
Корреляции между выраженностью протеинурии и количеством гиалиновых цилиндров нет, так как образование цилиндров зависит от рН мочи.
Зернистые цилиндры – состоят из эпителиальных клеток канальцев.
Причины образования:
1. Наличие в эпителии канальцев выраженной дегенерации (некроз эпителия канальцев, воспаления почек).
Восковидные цилиндры.
Причины появления:
1. Тяжёлые поражения паренхимы почек (как острые, так и хронические).
Эритроцитарные цилиндры образуются из скоплений эритроцитов. Их наличие в осадке мочи свидетельствует о почечном происхождении гематурии.
Причины:
1. Воспалительные заболевания почек;
2. Кровотечения в паренхиму почки;
3. Инфаркты почки.
Лейкоцитарные цилиндры – встречаются довольно редко.
Причины появления:
1. Пиелонефриты.
СОЛИ И ДРУГИЕ ЭЛЕМЕНТЫ
Выпадение солей в осадок зависит от свойств мочи, в частности – от её рН.
В моче, имеющей кислую реакцию выпадают в осадок:
1. Мочевая кислота
2. Мочекислые соли;
3. Кальция фосфат;
4. Сернокислый кальций.
В моче, дающей основную (щелочную) реакцию выпадают в осадок:
1. Аморфные фосфаты;
2. Трипельфосфаты;
3. Нейтральный магния фосфат;
4. Кальция карбонат;
5. Кристаллы сульфаниламидов.
Кристаллурия – появление кристаллов в мочевом осадке.
Мочевая кислота.
В норме кристаллы мочевой кислоты отсутствуют.
Причины появления:
1. Патологически кислая рН мочи при почечной недостаточности (раннее выпадение в осадок – в течение часа после мочеиспускания);
2. Лихорадка;
3. Состояния, сопровождающиеся повышенным распадом тканей (лейкозы, массивные распадающиеся опухоли, пневмония в стадию разрешения);
4. Тяжёлая физическая нагрузка;
5. Мочекислый диатез;
6. Кормление исключительно мясными кормами.
Аморфные ураты – мочекислые соли придают осадку мочи кирпично-розовый цвет.
В норме – единичные в поле зрения.
Причины появления:
1. Острый и хронический гломерулонефрит;
2. Хроническая почечная недостаточность;
3. «Застойная почка»;
4. Лихорадка.
Оксалаты – соли щавелевой кислоты, в основном – оксалат кальция.
В норме оксалаты единичны в поле зрения.
Причины появления:
1. Пиелонефрит;
2. Сахарный диабет;
3. Нарушение обмена кальция;
4. После приступов эпилепсии;
5. Отравление этиленгликолем (антифризом).
Трипельфосфаты, нейтральные фосфаты, карбонат кальция.
В норме отсутствуют.
Причины появления:
1. Циститы;
2. Обильный приём растительных кормов;
3. Рвота.
Могут вызывать развитие конкрементов.
Кислый мочекислый аммоний.
В норме отсутствует.
Причины появления:
1. Цистит с аммиачным брожение в мочевом пузыре;
2. Мочекислом инфаркте почек у новорождённых.
3. Недостаточность работы печени, особенно при врождённых портосистемных шунтах;
4. У далматинских догов при отсутствии патологии.
Кристаллы цистина.
В норме отсутствует.
Причины появления: цитиноз (врождённое нарушение обмена аминокислот).
Кристаллы лейцина, тирозина.
В норме отсутствуют.
Причины появления:
1. Острая жёлтая атрофия печени;
2. Лейкоз;
3. Отравление фосфором.
Кристаллы холестерина.
В норме отсутствуют.
Причины появления:
1. Амилоидная и липоидная дистрофия почек;
2. Новообразования почек;
3. Абсцесс почек.
Жирные кислоты.
В норме отсутствуют.
Причины появления (бывают очень редко):
1. Жировая дистрофия почек;
2. Распад эпителия почечных канальцев.
Гемосидерин – продукт распада гемоглобина.
В норме отсутствует.
Причины появления – гемолитическая анемия с внутрисосудистым гемолизом эритроцитов.
Гематоидин – продукт распада гемоглобина, не содержащий железа.
В норме отсутствует.
Причины появления:
1. Калькулёзный (связанный с образованием камней) пиелит;
2. Абсцесс почек;
3. Новообразования мочевого пузыря и почек.
БАКТЕРИИ
В норме бактерии отсутствуют или определяются в моче, полученной при спонтанном мочеиспускании или с помощью катетера, в количестве не более 2х103 бакт.\мл мочи.
Решающее значение имеет количественно содержание бактерий в моче.
100000 (1х105) и более микробных тел на мл мочи – косвенный признак воспаления в мочевых органах.
1000 – 10000 (1х103 – 1х104) микробных тел на мл мочи – вызывают подозрение на воспалительные процессы в мочевых путях. У самок это количество может быть нормальным.
менее 1000 микробных тел на мл мочи расценивается как результат вторичных загрязнений.
В моче, полученной с помощью цистоцентеза бактерий в норме не должно быть совсем.
При исследовании общего анализа мочи констатируется только сам факт бактериурии. В нативном препарате 1 бактерия в масляной иммерсионном поле зрения соответствует 10000 (1х104) бакт.\мл, но для точного определения количественных характеристик необходимо бактериологическое исследование.
О наличии инфекции мочевыводящих путей, могут сигнализировано одновременно обнаруженные бактериурия, гематурия и пиурия.
ГРИБКИ ДРОЖЖЕВЫЕ
В норме отсутствуют.
Причины появления:
1. Глюкозурия;
2. Антибиотикотерапия;
3. Длительное хранение мочи.