Крошка попала в дыхательное горло что делать
Крошка попала в дыхательное горло что делать
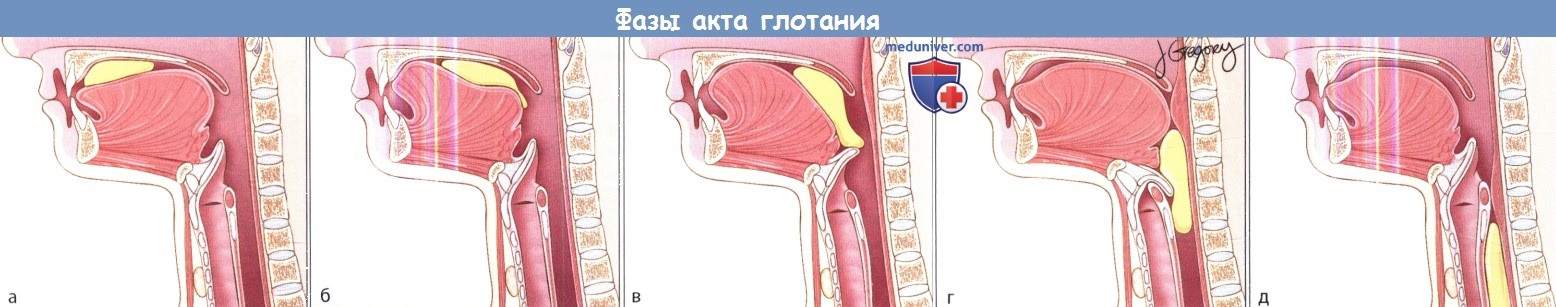
Ротоглоточная дисфагия может развиваться вследствие целого ряда разнообразных и достаточно распространенных причин. И хотя клинические проявления различных заболеваний, сопровождающихся дисфагией, могут быть весьма схожими, тщательный сбор анамнеза и использование соответствующих лучевых методов диагностики обычно позволяют поставить верный диагноз. В этой главе представлено описание различных заболеваний, которые могут сопровождаться ротоглоточной дисфагией.
Особое внимание уделяется диагностике и лечению. В главе обсуждаются вопросы аспирации, дисфункции перстнеглоточной мышцы, дивертикула Ценкера, неврогенной дисфагии и дисфагии, возникающей после лечения злокачественных новообразований головы и шеи.
а) Описание дисфагии с аспирацией. Аспирацией называется патологическое продвижение содержимого рото- и гортаноглотки в гортань и нижние дыхательные пути, ниже голосовых складок. Аспирация может возникать в любом возрасте, но чаще всего она встречается у пожилых, поскольку встречаемость дисфагии с возрастом увеличивается. Аспирация, которая возникает при глотании или вследствие существующей ларингофарингеальной рефлюксной болезни, может возникать из-за целого ряда причин, к которым относится слабый кашлевой рефлекс, отсутствие моторики или ее дискоординация, потеря чувствительности гортани. Многие из этих причин будут рассмотрены далее.
Поскольку аспирация несет в себе риск развития пневмонии вследствие попадания содержимого полости рта в дыхательные пути, пациент с хронической аспирацией требует тщательного обследования и лечения. Считается, что аспирационная пневмония возникает в первую очередь из-за попадания в дыхательные пути бактерий, населяющих полость рта. Основными патогенами являются Streptococcus pneumoniae и Haemophilus influenzae, которые в норме населяют носо- и ротоглотку. Химическая пневмония, которая бывает острой и хронической, возникает вследствие аспирации или вдыхания неинфекционных веществ. Согласно данным многочисленных исследований, примерно у половины здоровых взрослых происходит аспирация небольших объемов содержимого ротоглотки.
Тем не менее, из-за относительно небольшой обсемененности содержимого у здоровых это не ведет к развитию пневмонии. Также дыхательные пути защищает кашлевой рефлекс, движение реснитчатого эпителия, а также механизмы гуморального и клеточного иммунитета.
б) Дифференциальная диагностика дисфагии с аспирацией. Проводить тщательную дифференциальную диагностику дисфагии с аспирацией особенно важно по той причине, что та категория пациентов, среди которой она встречается наиболее часто, обычно также страдает от сопутствующих хронических заболеваний сердца и легких. Отек легких, который часто встречается у пациентов с хронической сердечной недостаточностью или избытком жидкости, может иметь схожие клинические проявления с аспирационной пневмонией: одышка, усиливающаяся при физической нагрузке, тахипноэ.
В отличие от аспирационной пневмонии, для аускультации при отеке легких характерно появление хрипов. При отеке легких на рентгенограммах обычно определяется двустороннее затемнение, в то время как при аспирационной пневмонии обычно затемнена только пораженная доля. Лейкоцитоз при отеке легких обычно отсутствует. Определение уровня предсердного натрийуретического пептида (ПНП) и эхокардиограмма позволяют более точно установить этиологию заболевания.
Перед постановкой диагноза аспирационной пневмонии необходимо исключить госпитальную или негоспитальную пневмонию. С помощью серологических, культуральных или антигенных методов можно определить наличие атипичной флоры, не характерной для аспирационной пневмонии. Наконец, контрастное исследование и эндоскопия позволяют установить, является ли аспирация причиной пневмонии.
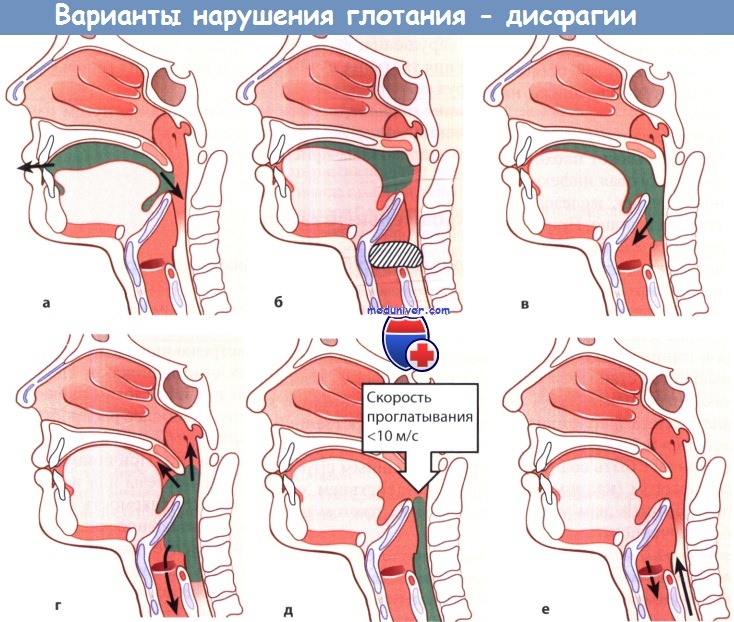
а Слюнотечение. б Ощущение кома в горле.
в Аспирация в гортань. г Регургитация.
д Одинофагия. е Послеглотательная аспирация.
в) Выявление дисфагии с аспирацией. Клиническая картина может быть крайне вариабельной и зависит от тяжести заболевания. Как правило, пациентов беспокоит продуктивный кашель с выделением гнойной мокроты, лихорадка, ознобы, плеврические боли, одышка. Чаще всего установить конкретный момент или моменты, в которые произошла аспирация невозможно («латентная аспирация»). Диагноз обычно ставится на основании клинических данных, наличия высокого риска аспирации и рентгенологических данных (признаки инфильтрации в определенных долях легких). У пациентов, входящих в группу риска в отношении развития «молчащей» аспирационной пневмонии, антибактериальную терапию можно начинать, основываясь лишь на данных клиники (лихорадка, одышка, кашель), поскольку примерно в трети случаев на рентгенограммах не удается обнаружить признаки развивающейся пневмонии.
И хотя КТ является очень чувствительным методом для диагностики пневмонии, использование сопряжено с существенными затратами времени и ресурсов, поэтому проведение нецелесообразно, а для того, чтобы избежать прогрессирования симптомов и декомпенсации дыхательной функции, начинать лечение следует как можно раньше.
Исследование функции глотания. Всем пациентам с аспирационной пневмонией выполняется видеофлюороскопия с барием или исследование функции глотания гибким эндоскопом. В большинстве случаев данные исследования проводит фонопед. И хотя до сих пор идут споры о том, какой метод диагностики дисфагии является наиболее информативным, оба данных исследования являются высокочувствительными при диагностике аспирации (>85%). Оценить функцию глотания можно и у постели больного, но более простые методы диагностики обычно гораздо менее информативны, особенно у пациентов со скрытой аспирацией (отсутствие спонтанного кашля).
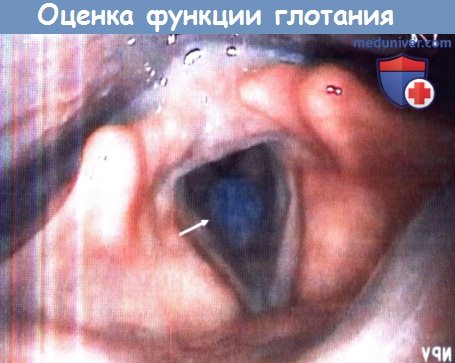
У пациента с нарушением чувствительности гортани отсутствует кашлевой рефлекс при аспирации вязкого жидкого болюса.
После того, как пациента попросили покашлять, болюс (стрелка) вышел из подскладочного пространства.
д) Лечение нарушения глотания с попаданием пищи в дыхательные пути (дисфагии с аспирацией):
1. Антибактериальная терапия. Антибиотики показаны во всех случаях острой и хронической аспирационной пневмонии. Если пациент находится в стабильном состоянии, раннее начало агрессивной антибактериальной терапии позволяет предотвратить прогрессирование симптоматики, избежать госпитализации и назначения парентеральных антибиотиков. В таких случаях обычно назначаются антибиотики широкого спектра действия, например, цефтриаксон с азитромицином, левофлоксацин или моксифлоксацин. В условиях стационара цель лечения остается прежней — назначение антибактериальных препаратов, чувствительных в отношении грамотрицательной флоры.
Чаще всего назначаются цефалоспорины третьего поколения, фторхинолоны, пиперациллин. Если пациент в прошлом недавно госпитализировался, может потребоваться назначение препаратов, эффективных в отношении специфических микроорганизмов: метициллин-резистентного Staphylococcus aureus (MRSA), Klebsiella pneumoniae и Pseudomonas aeruginosa. Важным моментом в лечении является ранний посев мокроты и назначение антибиотиков по его результатам.
2. Позиционные маневры и глотательные упражнения. Во время видеофлуороскопии или эндоскопии фонопед может определить, можно ли попытаться свести к минимуму аспирацию за счет применения компенсаторных техник глотания. Этот метод лечения достаточно часто рекомендуется пациентам с ротоглоточной дисфагией, хотя результаты применения не всегда однозначны. Эффективность отдельных приемов сильно зависит от механизма развития дисфагии у конкретного пациента, соответственно, они должны быть адаптированы к его потребностям, учитывать наличие сопутствующих заболеваний, мотивацию, когнитивные способности.
Наиболее часто применяются позиционные маневры: изменение положения подбородка, поворот и наклон головы. Подбородок нужно прижимать ближе к грудной клетке, поскольку данный маневр уменьшает размер входа в гортань за счет смещения корня языка и надгортанника назад. Поворачивать голову нужно в сторону пораженной стороны (более слабой, менее чувствительной, чаще всего у пациентов после инсульта или с периферическим параличом). В результате такого поворота головы болюс будет проходить ближе к здоровой стороне. Наклонять же голову нужно в здоровую сторону. Существуют и другие глотательные маневры: надголосовой глоток, супранадголосовой глоток, усиленный глоток и маневр Мендельсона.
При исполнении каждого из маневров глотание должно дополняться еще одним определенным действием. При выполнении маневра Мендельсона пациент должен руками фиксировать гортань, так, чтобы она не опускалась вниз после глотка. Обычно этот прием рекомендуется выполнять пациентам с нарушением подвижности гортани и дисфункцией перстнеглоточной мышцы. Прием надголосового глотка рекомендуется тем пациентам, у которых аспирация возникает непосредственно во время акта глотания, чаще всего из-за снижения чувствительности гортани. При его выполнении пациент должен задержать дыхание перед глотком, а затем покашлять сразу после глотания. Наконец, супранадголосовой глоток представляет собой незначительно измененную версию надголосового глотка: пациент должен выполнить маневр Вальсальвы во время задержки дыхания; это позволяет максимально сомкнуть голосовые складки на уровне заднего отдела голосовой щели.
Усилить глотательные мышцы можно специальными упражнениями. Пациентам рекомендует выполнять форсированные глотательные движения, которые помогают увеличивать давление при глотании во время настоящего приема пищи. Полезно пение фальцетом: во время фонации пациент должен планомерно увеличивать высоту голоса вплоть до максимального уровня. Во время выполнения упражнения гортань поднимается до того же уровня, что и при глотании. Во время упражнения с задержкой дыхания пациент должен вдохнуть и задержать дыхание на несколько секунд; при этом тренируются мышцы, отвечающие за смыкание голосовой щели.
Дополнительные упражнения направлены на укрепление языка, повышение объема движений нижней челюсти, языка и губ. Для укрепления констрикторов глотки и мышц, крепящихся к подъязычной кости, нужно выполнять упражнения по Shaker: лежа на спине, пациент совершает сгибательные движения шеей.
3. Хирургическое лечение нарушения глотания с попаданим пищи в дыхательные пути (дисфагии с аспирацией). Хирургическое лечение показано в тех случаях, когда выраженность аспирации не уменьшается после консервативного лечения и упражнений. Выбор операции зависит от механизма аспирации.
Существует множество возможных хирургических вмешательств: медиализация голосовой складки, которая может дополняться аддукцией черпаловидного хряща; инъекционная аугментация голосовой складки; хирургическая или химическая миотомия перстнеглоточной мышцы, фарингопластика, супраглоттопластика, различные формы подвешивания гортани. Медиализация или аугментация голосовой складки могут быть показаны пациентам с неполным или недостаточным смыканием голосовой щели вследствие одностороннего паралича гортани, рубцов, дистрофии голосовой складки. У пациентов с перстнеглоточной ахалазией может использоваться химическая денервация перстнеглоточной мышцы при помощи ботулотоксина А, а также открытая трансцервикальная или эндоскопическая миотомия. Инъекция ботулотоксина может использоваться с прогностической целью перед проведением хирургического вмешательства: если химическая денервация оказалась эффективной, значит, эффективной будет и миотомия.
Если нарушения глотания у пациента становятся такими выраженными, что нормальное питание более невозможно, накладывается гастростома. При сохранении вызванных рефлюксом жалоб при питании через зонд его можно продвинуть дальше в тонкий кишечник, чтобы предотвратить рефлюкс. В случае хронической аспирации секрета ротоглотки (как при церебральном параличе) может использоваться введение в слюнные железы ботулотоксина А, хирургическое удаление слюнных желез или перевязка выносящих протоков. В крайне тяжелых случаях показано разобщение дыхательного и пищеварительного трактов. В результате такого лечения пациент теряет свой нормальный голос, для восстановления которого должны использоваться пищеводные или трахеопищеводные протезы. Существует достаточно много хирургических методик. Ларинготрахеальное разобщение и трахеопищеводное разобщение являются двумя потенциально обратимыми операциями. Каждая из них требует формирования трахеостомы.
В первом случае дистальный конец трахеи ушивается с формированием слепого кармана, а во втором формируется анастомоз между дистальным концом и пищеводом (таким образом аспирированный материал попадает в пищевод). Золотым стандартом лечения хронической дисфагии является ларингэктомия. Выполнять ее нужно только тем пациентам, у которых глотание со временем не восстановится.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Человек подавился. Что делать?
Порядок оказания первой помощи при частичном и полном нарушении проходимости верхних дыхательных путей, вызванном инородным телом у пострадавших в сознании, без сознания
Типичным признаком нарушения проходимости дыхательных путей является поза, при которой человек держится рукой за горло и одновременно пытается кашлять, чтобы удалить инородное тело.
В соответствии с рекомендациями Российского Национального Совета по реанимации и Европейского Совета по реанимации выделяют частичное или полное нарушение проходимости верхних дыхательных путей, вызванное инородным телом. Для того, чтобы определить степень нарушения, можно спросить пострадавшего, подавился ли он.
При частичном нарушении проходимости верхних дыхательных путей
Пострадавший отвечает на вопрос, может кашлять.
При полном нарушении проходимости верхних дыхательных путей
Пострадавший не может говорить, не может дышать или дыхание явно затруднено (шумное, хриплое), может хватать себя за горло, может кивать.
Если удалить инородное тело не удалось
Необходимо продолжать попытки его удаления, перемежая пять ударов по спине с пятью надавливаниями на живот.
Если пострадавший потерял сознание
Необходимо начать сердечно-лёгочную реанимацию в объеме давления руками на грудину и искусственного дыхания. При этом следует следить за возможным появлением инородного тела во рту для того, чтобы своевременно удалить его.
Если инородное тело нарушило проходимость дыхательных путей у тучного человека или беременной женщины
Оказание первой помощи начинается также, как описано выше, с 5 ударов между лопатками. У тучных людей или беременных женщин не осуществляется давление на живот. Вместо него проводятся надавливания на нижнюю часть груди.
Если инородное тело перекрыло дыхательные пути ребенку, то помощь оказывается похожим образом
Однако следует помнить о необходимости дозирования усилий (удары и надавливания наносятся с меньшей силой). Кроме того, детям до 1 года нельзя выполнять надавливания на живот. Вместо них производятся толчки в нижнюю часть грудной клетки двумя пальцами. При выполнении ударов и толчков грудным детям следует располагать их на предплечье человека, оказывающего помощь, головой вниз; при этом необходимо придерживать голову ребенка. Детям старше 1 года можно выполнять надавливания на живот над пупком, дозируя усилие соответственно возрасту. При отсутствии эффекта от этих действий необходимо приступить к сердечно-легочной реанимации.
Инородное тело трахеи
МКБ-10
Общие сведения
Инородные тела дыхательных путей наблюдаются преимущественно в детском возрасте. Так, свыше 93% всех случаев аспирации предметов в трахеобронхиальное дерево приходится на детей в возрасте до 5 лет. По частоте попадания в различные отделы воздухоносного тракта инородные тела трахеи занимают промежуточное место (18%) между инородными телами бронхов (70%) и инородными телами гортани (12%). Инородное тело трахеи представляет серьезную опасность ввиду возможности развития асфиксии и гибели пациента. Профилактика и лечебная тактика при инородных телах гортани, трахеи и бронхов являются актуальными вопросами современной отоларингологии и пульмонологии.
Трахея или дыхательное горло представляет собой полую хрящевую трубку, соединяющую гортань и главные бронхи. Трахея расположена на уровне VI шейного – IV-V грудного позвонков, у взрослого человека имеет длину 11—13 см. Своим верхним концом дыхательное горло соединено с перстневидным хрящом гортани; в нижнем отделе трахея делится на главные бронхи (правый и левый). Место разделения трахеи на главные бронхи называется бифуркацией трахеи. В среднем диаметр трахеи у взрослого человека равен 1,5—1,8 см, при этом на протяжении дыхательной трубки он неодинаков и уменьшается в зоне бифуркации трахеи. Поэтому инородные тела трахеи довольно часто локализуются в области бифуркации.
Причины и механизм попадания инородных тел в трахею
Инородные тела попадают в дыхательное горло из ротовой полости либо извне, через раневой канал шеи или грудной клетки.
В подавляющем большинстве случаев имеет место аспирационный механизм проникновения инородных тел в трахею. Чаще всего это связано с порочной привычкой удерживать в полости рта различные мелкие предметы, которые по неосторожности или детской шалости проскакивают в дыхательное горло. Попадание инородных тел в трахею обычно происходит при глубоком вдохе, спешной еде, смехе, разговоре, испуге, кашле, во время игры. В некоторых случаях аспирации инородных тел в трахею способствует рассогласованность функции надгортанника, который прикрывает и открывает вход в гортань. Несогласованный подъем надгортанника во время глотания открывает вход в гортань, и инородные тела увлекаются струей воздуха в дыхательные пути. В результате последующего рефлекторного смыкания голосовых складок и спазмирования голосовых мышц инородное тело не может покинуть дыхательное горло даже при сильном кашле.
Условиями, повышающими риск аспирации инородных тел в трахею, служат дефекты зубных рядов, использование плохо фиксированных зубных протезов, заболевания, протекающие с приступами внезапного кашля (бронхит, коклюш и др.). Попадание инородных тел в трахею может наблюдаться у пациентов с неврологическими расстройствами, сопровождающимися снижением иннервации полости рта, гортани и глотки (инсультом, бульбарным параличом, миастенией, черепно-мозговыми травмами), а также лиц, страдающих эпилепсией, находящихся под действием наркоза, в состоянии алкогольного опьянения, внезапно потерявших сознание.
Возможно попадание инородных тел в трахею при проведении стоматологических манипуляций, особенно, если при этом используется местная проводниковая анестезия. К потенциально опасным манипуляциям относятся снятие коронок, удаление зубов, снятие слепков для протезирования и т. д. Описаны случаи попадания в трахею стоматологических инструментов: экстракторов, фрез, отломков крючков. У пациентов с трахеостомой в трахею могут попадать приспособления для чистки трахеостомической канюли. Возможен миграционных механизм попадания инородных тел в трахею, например, из глотки (пиявки, аскариды), пищевода (швейные иглы и др.) или бронхов (бронхолиты).
Патологические изменения при инородных телах трахеи
По механизму обструкции трахеи инородные тела могут быть необтурирующими просвет (свободно пропускают воздух на вдохе и выдохе), полностью обтурирующими просвет (совсем не пропускают воздух) и обтурирующими просвет по типу «клапана» (пропускают воздух на вдохе и препятствуют его выходу на выдохе).
По своей природе инородные тела трахеи делятся на неорганические и органические. Предметы органического происхождения опасны тем, что кроме дыхательных расстройств вызывают аллергические реакции. Некоторые органические инородные тела трахеи (горох, фасоль) способны разбухать в 1,5-2 раза и вызывать полную обтурацию просвета дыхательного горла.
Задержка инородного тела в трахее происходит в том случае, если его размер допускает прохождение через голосовую щель, но исключает возможность проникновения в главные бронхи. Также в трахее остаются инородные тела, которые благодаря своей конфигурации цепляются за стенки или заклиниваются между ними.
Характер и выраженность патологических процессов, развивающиеся в трахее в ответ на проникновение инородного тела, зависят от свойств предмета (его величины, структуры, формы), глубины проникновения и устойчивости фиксации, степени нарушений для прохождения воздушной струи. Фиксированные на разных уровнях трахеи инородные предметы, создают условия для развития реактивного воспаления и отека, оседания на них слизи, фибрина, микроорганизмов. Наличие в трахее инородного тела в той или иной степени вызывает нарушение дыхания и дренажной функции воздухоносных путей.
Симптомы инородного тела трахеи
Клиника инородного тела трахеи определяется совокупностью рассмотренных ранее патологических механизмов. Сразу после аспирации инородного тела пациенты испытывают удушье. Вслед за этим, как защитный механизм возникает надсадный приступообразный кашель, напоминающий таковой при коклюше. Приступы кашля сопровождаются слезотечением, отделением слюны и носовой слизи, рвотой, цианозом лица. При смещении инородного тела в гортань и его ущемлении в области голосовых складок может развиться асфиксия.
Вслед за острой фазой возникает некоторое улучшение состояния. Кашель беспокоит периодически, усиливаясь при изменении положения тела, физическом усилии. Отмечается затруднение дыхания, боль за грудиной, отделение слизистой мокроты иногда со следами крови или фрагментами инородного тела.
При баллотирующих инородных телах трахеи отчетливо выслушивается хлопающий звук, а при пальпации передней поверхности шеи ощущаются толчкообразные движения. Также дистанционно можно услышать различные звуковые феномены (свист, жужжание, сипение), которые возникают при прохождении воздушной струи между стенками трахеи и инородным телом. Попеременное перекрытие нефиксированным инородным телом то правого, то левого главного бронха приводит к значительным респираторным расстройствам и развитию двусторонней пневмонии.
При фиксированных инородных телах трахеи состояние пациентов может быть крайне тяжелым. Отмечается тахипноэ, инспираторная или экспираторная одышка, выраженный акроцианоз, втяжение уступчивых участков грудной клетки. Больной беспокоен, стремится занять положение, облегчающее дыхание.
Внедрение в трахею фиксированных предметов может привести к возникновению пролежней, язв с последующим разрастанием грануляционной ткани и развитием стеноза трахеи. Инородные тела трахеи необходимо отличать от острого трахеита, тяжелой пневмонии и астматического бронхита.
Диагностика инородного тела трахеи
С помощью ларингоскопии удается получить прямое и косвенное подтверждение факта аспирации: удается увидеть инородное тело или следы повреждения слизистой оболочки трахеи. Инородные тела, расположенные на уровне бифуркации могут быть выявлены в процессе трахеобронхоскопии, рентгенографии легких, бронхографии.
Удаление инородных тел трахеи
Лечебная тактика при инородном теле трахеи сводится к его срочному извлечению. При выборе метода удаления инородного тела из трахеи учитываются его местоположение, форма, величина, консистенция, степень смещаемости, возрастные и индивидуальные особенности пациента.
Предпочтительным способом является эндоскопическое извлечение инородных тел из просвета трахеи. Иногда посторонние предметы удается удалить с помощью прямой ларингоскопии. В других случаях прибегают к верхней трахеобронхоскопии в условиях общей анестезии, трахеальной аспирации.
Показаниями к оперативному извлечению инородного тела из трахеи служат его глубокое залегание, вклинивание в стенку трахеи, выраженное нарушение внешнего дыхания. В этом случае производится трахеотомия и удаление постороннего предмета путем нижней бронхоскопии. Вслед за извлечением инородного тела из трахеи трахеотомическое отверстие зашивают наглухо первичным швом (если предмет был удален вскоре после попадания) или оставляют для временного введения трахеостомической трубки. При разрыве трахеи или других осложненных вариантах приходится прибегать к открытому хирургическому вмешательству.
После удаления инородных тел трахеи проводится противомикробная терапия для профилактики гнойно-воспалительных осложнений. Меры предупреждения попадания инородных тел в трахею не отличаются от таковых при инородных телах дыхательных путей иной локализации.