Лакунарная ишемия головного мозга что это такое
Лакунарный инсульт
Лакунарный инсульт – это разновидность ишемического инсульта, вследствие которого образуется полость или размягчение в тканях серого вещества головного мозга. Термин «лакуна» (с фр. Означает размягчение, полость) был введен в медицинское обращение в 19 веке врачом Декамбре. Позже, в конце 20-го века, этот термин стал употребляться для названия этого подтипа ишемического инсульта.
Этот вид инсульта является достаточно распространенным и возникает в 30% случаев. Лакунарный ишемический инсульт характеризуется небольшими участками поражения (менее 1 см) и возникает по причине нарушения кровотока в зоне мелких артерий. Наиболее часто такие поражения возникают в области ствола головного мозга, мозжечка, базальных ганглиев. Одной из основных причин поражения сосудов является длительная артериальная гипертензия.
По причине малых размеров очага поражения, очень сложно выявить клиническую картину этого заболевания. Это и представляет большую опасность для жизни и здоровья человека. Такие мелкие и практически бессимптомные инфаркты могут вести к приобретенному слабоумию (деменции). Человек не только теряет способность к приобретению новых навыков, но и утрачивает ранее приобретенные. Одна из разновидностей мультиинфарктной деменции – болезнь Бинсвангена. В результате этого осложнения у человек нарушается еще и походка.
Симптомы и признаки лакунарного инсульта
Для постановки правильного диагноза проводится осмотр врачом-неврологом, собирается анамнез. Далее проводятся лабораторные исследование крови пострадавшего. Компьютерная томография позволяет определить место в головном мозге, где именно произошло поражение. Современные методы исследования рекомендуют также диффузно-взвешенное и рутинное МРИ, так как эти результаты дадут более достоверную информацию. В обязательном порядке проводится эхокардиография. Она позволяет исключить наличие эмболий в сосудах.
Лечение лакунарного инсульта
В первую очередь нормализуется артериальное давление пациента. Назначаются препараты (антиагреганты), воздействующие на тромбоциты и эритроциты крови и уменьшающие их способность к склеиванию и прилипанию к стенкам сосудов. Пациент обязан полностью отказаться от вредных привычек (курение, алкоголь, кофе). В период реабилитации назначаются физиопроцедуры и лечебная физкультура. Для коррекции слабоумия (деменции) врачи применяют специальные препараты, которые способствуют нормализации психической активности и коррекции движений. Однако на практике не подтверждения их эффективности.
Важно отметить, что несмотря на серьезность заболевания, этот вид инсульта считается наименее опасным. Прогноз на успешную реабилитацию и восстановление достаточно благоприятен. Связано это с тем, что размеры пораженных участков невелики, и выжившие нейроны быстрее берут на себя заместительную функцию, человек быстрее восстанавливается. Однако следует помнить, что не вовремя обнаруженный лакунарный инсульт ведет к еще более обширному ишемическому инсульту, сильному кровоизлиянию в коре головного мозга и невозвратному слабоумию.
Ишемический инсульт в вертебробазилярном бассейне
Закупорка артерий в вертебрально-базилярном бассейне приводит к развитию ишемического инсульта с локализацией зоны инфаркта в различных отделах ствола головного мозга, таламуса, затылочных долей и мозжечка. Индивидуальные особенности расположения артерий, разнообразие патогенетических механизмов очень часто определяют индивидуальные особенности неврологической клиники при острых ишемических инсультах в этой области. Наряду с наличием типичных неврологических синдромов, врачи Юсуповской больницы нередко отмечают атипичные симптомы острого нарушения мозгового кровообращения. При данной клинической ситуации они применяют методы нейровизуализации головного мозга, которые помогают подтвердить диагноз (компьютерную и магнитно-резонансную томографию).
Степень нарушения неврологических функций неврологи Юсуповской больницы оценивают при госпитализации пациентов, в процессе лечения и в конце терапии. Всем пациентам, поступающим в клинику неврологии, проводят следующие обследования:
Также проводят 12-электродное ЭКГ, контролируют артериальное давление, определяют объёмный максимальный кровоток по внутренней сонной и позвоночной артерии. Спиральная компьютерная томография головного мозга в Юсуповской больнице проводится во всех случаях сразу при поступлении пациентов в стационар. При наличии нескольких очагов инфаркта мозга неврологи используют более чувствительную методику нейровизуализации – диффузионно-взвешенную магнитно-резонансную томографию.
Современная чувствительная методика нейровизуализации головного мозга – перфузионно-взвешенная магнитно-резонансная томографя, позволяет врачам Юсуповской больницы получить информацию о состоянии кровоснабжения ткани мозга, выявляет нарушения кровоснабжения как в зоне ишемического ядра, так и в окружающих участках.
Виды ишемических инсультов в вертебро-базилярном бассейне
Различают следующие ишемические инфаркты мозга в вертебробазилярной области:
Они имеют различные симптомы и требуют дифференцированной терапии.
Симптомы ишемического инсульта в вертебро-базилярном бассейне
Лакунарные инсульты в вертебро-базилярном бассейне возникают вследствие поражения отдельной парамедианной ветви позвоночной артерии, общей артерии или ветви задней мозговой артерии на фоне артериальной гипертензии, которая нередко сочетается с повышенным содержанием липидов в крови или сахарным диабетом. Заболевание начинается внезапно, сопровождается головокружением, тошнотой, рвотой. Отмечаются нарушения двигательной функции, обусловленные поражением двигательных путей в области основания моста, которые снабжаются кровью мелкими артериями, отходящими от основной артерии:
Лакунарные инфаркты в таламусе обуславливают развитие чисто сенсорного синдрома причиной которого является поражение латеральных отделов таламуса вследствие закупорки таламогеникулярной артерии. Полный гемисенсорный синдром проявляется снижением поверхностной или глубокой чувствительности, либо онемением кожных покровов одной половины тела. У некоторых пациентов имеет место одностороннее снижение чувствительности угла рта, ладони и стопы.
При распространении ишемии в сторону внутренней капсулы развивается сенсомоторный инсульт. Он проявляется нарушениями моторики, которым предшествуют расстройства чувствительности. Если лакуны располагаются в области моста, врачи Юсуповской больницы определяют следующие признаки ишемического инсульта:
Нелакунарный ишемический инфаркт в вертебро-базилярном бассейне развивается вследствие поражения коротких или длинных огибающих ветвей позвоночной или основной артерий и проявляется следующими симптомами:
Закупорка задней нижней мозжечковой артерии проявляется следующими симптомами:
При закупорке ветвей основной артерии, кровоснабжающей средний мозг, возникают парез мышц, иннервируемых глазодвигательным нервом, на стороне очага и паралич конечностей на противоположной стороне. При инфаркте в бассейне артерии четверохолмия развивается паралич взгляда вверх и недостаточность конвергенции который сочетается с непроизвольными колебательными движениями глаз высокой частоты.
Инфаркт мозжечка в большинстве случаев возникает вследствие кардиальной или артерио-артериальной эмболии передней нижней мозжечковой артерии или верхней мозжечковой артерии.
Закупорка позвоночной артерии может происходить как внутри, так и вне черепной коробки. При закупорке экстракраниального отдела отмечаются следующие симптомы:
Нередко пациенты внезапно падают, у них нарушается мышечный тонус, развиваются вегетативные расстройства, нарушается дыхание и сердечная деятельность.
Лечение ишемического инсульта в вертебро-базилярном бассейне
Неврологи Юсуповской больницы индивидуально подходят к лечению каждого пациента, у которого диагностируют ишемический инсульт базилярной артерии. При наличии высокого артериального давления проводят антигипертензивную терапию. Для стимуляции спонтанного образования каналов в закупоренной артерии, предупреждения повторной эмболизации при атеротромботическом и кардиоэмболическом подтипах нелакунарного ишемического инфаркта применяют прямые антикоагулянты, а также антиагреганты.
Комплексная терапия острых ишемических инсультов в вертебробазилярном бассейне предполагает также ранее применение нейропротекторов. Для того чтобы определить целесообразность проведения нейропротективной терапии, врачи Юсуповской больницы применяют диффузионно-перфузионные МРТ-исследования, с помощью которых выявляют жизнеспособные участки ишемической полутени. После этого назначают препараты нейропротекторного действия.
Клиника неврологии Юсуповской больницы оборудована необходимой аппаратурой, позволяющей диагностировать сложные локализации инфаркта мозга. Неврологи лечат пациентов современными лекарственными препаратами, которые оказывают выраженное действие при закупорке вертебробазилярной артерии. Позвоните по телефону и вас запишут на прием к неврологу.
Лакунарный ишемический инсульт головного мозга: прогноз выживаемости
Одной из разновидностей ишемического инсульта является лакунарный, локализующийся в понтомезенцефальной области или полушариях головного мозга. Это наиболее частая форма патологии, диагностируемая в Юсуповской больнице у многих больных с ишемическим инсультом. Ранняя диагностика позволит избежать осложнений, ее можно выполнить в современной клинике больницы, оснащенной высокоточным медицинским оборудованием. Юсуповская больница, по праву считающаяся ведущей клиникой лечения инсультов.
Общие сведения о лакунарном ишемическом инсульте
Лакунарный ишемический инсульт приводит к патологическим нарушениям в глубинных слоях головного мозга и образованию так называемых лакун (полостей), диаметр которых составляет от одного до пятнадцати миллиметров. Иногда лакуны сливаются, вследствие чего происходит образование крупных полостей, заполненных кровью либо плазмой и фибрином.
При данной патологии практически не нарушается сознание, зрение, речь больного, прочие функции коры головного мозга, в основном, также остаются без изменений. Кроме того, симптомы поражения ствола головного мозга также полностью отсутствуют. Благодаря этим отличительным особенностям лакунарный инсульт можно дифференцировать с другими видами этой патологии.
При отсутствии квалифицированной неврологической помощи данный вид мозговой катастрофы грозит развитием тяжелых осложнений, вплоть до летального исхода. По данным статистики, после того, как пациенты перенесли лакунарный ишемический инсульт головного мозга, прогноз выживаемости составляет: в первый месяц – 70-80%, в течение года – около 50%. Поэтому жизненно важная роль принадлежит ранней диагностике патологии.
Причины возникновения лакунарного ишемического инсульта
Основной причиной развития лакунарного инсульта считается артериальная гипертензия, которая приводит к поражению головного мозга и зависит от показателей артериального давления, степени повреждения стенок артерий и их состояния. Для того, чтобы предупредить развитие мозговой катастрофы врачи Юсуповской больницы отслеживают скачки, происходящие в течение суток, так как лакунарный инсульт возникает на фоне резких перепадов артериального авления.
Группу риска составляют лица, страдающие следующими патологиями:
Наряду с вышеперечисленным, лакунарный ишемический инсульт головного мозга может быть обусловлен васкулитами, форма которых может быть, как специфической, так и неспецифической.
Диагностика лакунарного ишемического инсульта
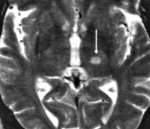
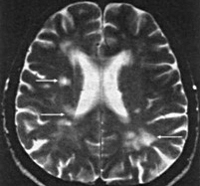
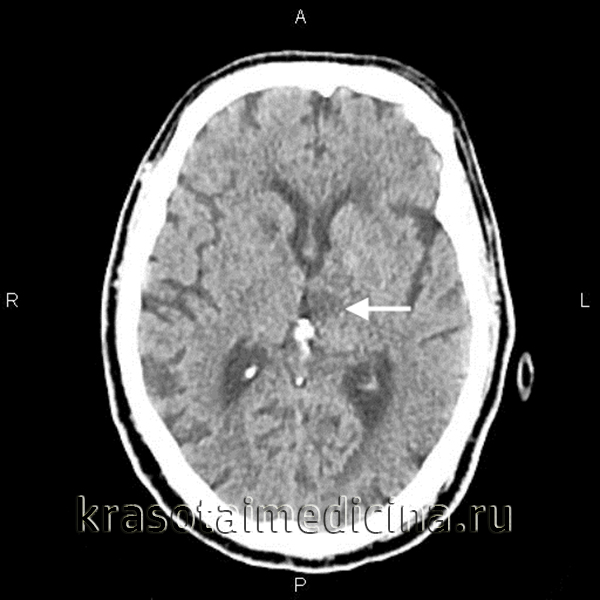
Для того, чтобы определить лакунарный ишемический инсульт в Юсуповской больнице применяются такие современные диагностические методы, как компьютерная и магнитно-резонансная томография, являющиеся наиболее информативными в данной ситуации. С помощью данных исследований выявляется локализация, число и объемы сформировавшихся лакун. При лакунах малого диаметра фиксация очагов поражения затруднена. Для постановки окончательного диагноза наряду с результатами проведенных исследований врач-невролог принимает во внимание анамнез пациента, особенно если у него в диагнозе сахарный диабет, артериальная гипертензия или алкоголизм.
Лечение лакунарного ишемического инсульта
Лечение лакунарного инсульта в центре неврологии Юсуповской больницы основывается, в первую очередь, на использовании лекарственных средств, действие которых направлено на улучшение мозгового кровообращения, а также обладающих нейропротекторным эффектом. Развитию коллатерального кровотока способствуют такие препараты, как циннаризин, кавинтон.
Огромное значение в Юсуповской больнице придается терапии основного заболевания, вследствие которого возникло поражение сосудов. Проводится постоянный контроль артериального давления. При его высоких показателях пациенту назначается прием гипотензивных препаратов. Высокий уровень холестерина, определенный путем проведения лабораторных анализов, корректируется приемом гиполипидемических препаратов – статинов, действие которых направлено на блокаду ферментов, помогающих синтезу холестериновых соединений в печени.
Специалисты клиники неврологии Юсуповской больницы постоянно контролируют функцию сердечно-сосудистой и дыхательной системы больного. При необходимости пациенту назначаются препараты, корректирующие водно-электролитный баланс в организме и снижающие отек тканей головного мозга.
Для предупреждения развития рецидива пациенту назначают антиагреганты. При тромбоэмболии артерий применяется варфарин. В некоторых случаях рекомендуется проведение курса препаратов противосудорожного действия.
В качестве профилактики слабоумия больным назначается проведение курса препаратов нейромидин или глиатилин. При наличии псевдобульбарного синдрома применяется флуоксетин.
Пациентам с лакунарным ишемическим инсультом врачи Юсуповской больницы применяют индивидуальный подход, благодаря чему достигаются высокие результаты лечения.
Осложнения и последствия лакунарного ишемического инсульта
Долголетние наблюдения позволяют утверждать, что лакунарный ишемический инсульт головного мозга приводит к развитию паркинсонизма, а через годы – слабоумия, иначе называемого сосудистой деменцией. Данные патологии проявляются провалами в памяти, отсутствием способности больного к анализу ситуации, пациент может забывать дорогу домой, дезориентироваться в пространстве, перестать следить за своим внешним видом, впадает в депрессивное состояние.
Прогноз специалистов при лакунарном ишемическом инсульте
В случае, если у больного диагностирован единичный лакунарный инсульт головного мозга, прогноз благоприятен. Как правило, после реабилитации у пациента отмечается восстановление всех функций, хотя иногда могут наблюдаться присутствие чувствительных остаточных и двигательных симптомов.
При рецидиве может развиваться лакунарное состояние мозга, причем риск данного осложнения очень велик: по данным статистики после повторного поражения это происходит почти в 70% случаев.
Несмотря на восстановление всех нарушенных функций, лакунарный ишемический инсульт негативно отражается на психическом состоянии больного, в котором происходят постепенные изменения. Наблюдается появление провалов в памяти, дезориентации и затруднения при общении, плаксивости, частых истерик, ощущения собственной беспомощности и состояния аффекта.
Реабилитация после лакунарного ишемического инсульта
Реабилитация в Юсуповской больнице предполагает проведение целого комплекса мероприятий: медицинского, социального и психологического характера. Они направлены на восстановление утраченных после инсульта функций. Высококвалифицированные врачи больницы: неврологи, физиотерапевты, психотерапевты обладают большим практическим опытом в сфере восстановительной медицины, в их арсенале – ведущие мировые методики, современное медицинское оборудование и новейшие препараты для лечения последствий мозговых катастроф, благодаря чему удается добиться высоких результатов. Клиника предоставляет услуги по транспортировке больных в стационар. Позвоните по телефону и врач-координатор ответит на все, интересующие вас вопросы.
Лакунарный инфаркт мозга ( Лакунарный инсульт )
Лакунарный инфаркт мозга — ишемический инсульт, охватывающий небольшой участок церебральных тканей, в котором затем формируется лакуна. Очаги инсульта могут иметь множественный характер. Клиническая картина состоит из различных очаговых симптомов, не достигающих тяжелой степени выраженности. В последующем возможно прогрессирование когнитивного дефицита. Диагностика проводится силами клинических и инструментальных исследований с учетом того, что малые лакуны могут не регистрироваться методами нейровизуализации. Комплексное лечение включает этиопатогенетическую, сосудистую, нейропротекторную и симптоматическую терапию.
МКБ-10
Общие сведения
Лакунарный инфаркт мозга (лакунарный инсульт) — вид острого нарушения мозгового кровообращения, морфологическим исходом которого является формирование небольшой полости (лакуны) на месте погибшей в результате ишемии церебральной ткани. Термин «лакуна» появился в практической медицине в 1843 г. благодаря Фендалю, который впервые дал такое название выявленным на аутопсии пациентов с артериальной гипертензией церебральным полостям. Подробно лакунарный инфаркт мозга был описан в 1965г. Фишером, который определил его связь с гипертонической энцефалопатией.
В наше время на долю лакунарного инсульта приходится около трети всех ишемических инсультов. В связи с небольшим размером лакун (от 1 до 15-20 мм), умеренными и даже легкими клиническими проявлениями лакунарный инфаркт мозга считался относительно доброкачественным. Однако клинические наблюдения привели специалистов в области неврологии к выводу, что данная патология является причиной формирования когнитивного дефицита, вторичного паркинсонизма и психических расстройств.
Причины лакунарного инфаркта мозга
Лакунарный инсульт возникает вследствие нарушения прохождения крови по одному из перфорантных артериальных сосудов мозга. В 80% случаев зона инфаркта располагается в белом церебральном веществе подкорковых структур и внутренней капсулы, в остальных случаях — в мосту мозга и стволе. В большинстве случаев церебральный инфаркт лакунарного типа возникает на фоне хронической артериальной гипертензии и связан с обусловленными ею изменениями стенки перфорантных сосудов — церебральной микроангиопатией. Морфологически это может быть гиалиноз, внутрисосудистое отложение липидных наслоений, фиброзное замещение мышечных и эластических структур сосудистой стенки, фибриноидный некроз. Подобные изменения влекут за собой значительное сужение и окклюзию просвета артерии, в результате нарушается кровоснабжение питаемого ею участка церебральных тканей. В этой зоне развивается ишемия и некроз. Со временем на месте погибших клеток формируется лакуна.
На долю церебральной микроангиопатии приходится около 75% лакунарных инфарктов. Среди ее этиофакторов наряду с гипертонией выступает атеросклероз, сахарный диабет, алкоголизм, хроническая обструктивная болезнь легких, хроническая почечная недостаточность с повышением концентрации креатинина в крови, в редких случаях — инфекционные и аутоиммунные поражения сосудов. Четверть случаев лакунарных инфарктов обусловлена атеро- и кардиоэмболией (при кардиосклерозе после перенесенного инфаркта миокарда, мерцательной аритмии, клапанных пороках сердца), окклюзией брахиоцефальных артерий.
Симптомы лакунарного инфаркта мозга
Зачастую лакунарный инсульт отличается дебютом с быстрым развитием очаговой симптоматики в течение 1-2 часов. Однако возможно и постепенное начало с нарастанием симптомов в период от 3 до 6 суток. В ряде случаев отмечаются предшествующие транзиторные ишемические атаки. Характерным является отсутствие общемозговых проявлений, корковых расстройств и менингеального симптомокомплекса, сохранность сознания. Могут наблюдаться гемипарезы, сенсорные нарушения по гемитипу, атаксия, дизартрия, тазовая дисфункция, псевдобульбарный синдром. Возможны изолированные моторные, атаксические или сенсорные расстройства, а также смешанные неврологические проявления. Зачастую наблюдается депрессия и легкие нарушения когнитивных функций.
Когнитивный дефицит может состоять в затрудненном запоминании новой информации, ухудшении памяти на текущие события, снижении способности к концентрации внимания и качества интеллектуальной деятельности. Отмечается некоторая замедленность мыслительных процессов, сложность с переключением внимания с одной задачи на другую или, наоборот, с сосредоточением над выполнением одной задачи. С течением времени после перенесенного лакунарного инфаркта когнитивные расстройства могут значительно нарастать. Развиваются тяжелые нарушения памяти, снижается способность воспринимать и усваивать информацию (гнозис), теряются двигательные навыки (праксис).
Клиническая симптоматика церебрального инфаркта зависит от его расположения. Однако при любой локализации неврологический дефицит остается на уровне легкой или умеренной степени, а течение никогда не бывает тяжелым. В ряде случаев отмечается «немое» субклиническое течение лакунарного инсульта, при котором его проявления вообще отсутствуют. Подобное мнимое благополучие является прогностически неблагоприятным, поскольку зачастую наблюдается при множественных инфарктах, не дает возможности своевременного оказания квалифицированной медпомощи и со временем часто приводит к формированию тяжелых когнитивных расстройств.
Диагностика лакунарного инфаркта мозга
При постановке диагноза неврологом учитываются наличие в анамнезе гипертонической болезни, тяжелой аритмии, сахарного диабета, хронической ишемии головного мозга, транзиторных ишемических атак; особенности клинической картины инсульта (легкая или умеренная очаговая симптоматика при отсутствии общемозговых проявлений); данные инструментальной диагностики. В ходе офтальмоскопии на консультации офтальмолога зачастую выявляются признаки микроангиопатии: сужение ретинальных артериол, дилатация центральной вены сетчатки.
Визуализировать очаг лакунарного инсульта можно при помощи КТ или МРТ головного мозга. Однако, если зона инсульта слишком мала, то на томограммах она не видна. В подобных случаях диагноз основывается преимущественно на клинике. В рамках поиска причины мозгового инфаркта осуществляется УЗДГ сосудов головы, исследование липидного спектра крови. У пациентов моложе 45 лет необходимо исключить системный васкулит, обменные заболевания, антифосфолипидный синдром и др. Понимание этиологии сосудистых нарушений имеет ведущее значение для построения адекватной профилактики повторных инсультов.
Лечение лакунарного инфаркта мозга
Этиопатогенетическая составляющая терапии лакунарного инсульта направлена на нормализацию и поддержание адекватных цифр артериального давления, предупреждение кардиоэмболии, коррекцию липидного обмена. Пациенты с гипертонией и сердечной патологией параллельно курируются кардиологом. Им назначается гипотензивная терапия, антитромботические препараты (варфарин, гепарин, ацетилсалициловая к-та, клопидогрел). Лечение гепарином и варфарином показано пациентам с кардиоэмболической этиологией лакунарного инсульта и высокой вероятностью его повтора (после инфаркта миокарда, при фибрилляции предсердий, наличии искусственного сердечного клапана и т. п.). Ацетилсалициловая к-та применяется при наличии микроангиопатии церебральных сосудов, принимается внутрь в индивидуальной дозе, может назначаться в комбинации с дипиридамолом. Коррекция липидного состава крови осуществляется при помощи статинов (ловастатина, симвастатина и пр.).
С целью восстановления церебральной гемодинамики и микроциркуляции в качестве церебрального спазмолитика может применяться ницерголин, рекомендованы винпоцетин, пентоксифиллин. При когнитивном дефиците для предупреждения деменции проводится нейротропная терапия, включающая нейропротекторы (ипидакрин, амантадин, холин), фармпрепараты гинкго билоба, ноотропы (мемантин, пирацетам). Отмечен положительный эффект специальных занятий для тренировки внимания, памяти и мышления. При наличии депрессивного синдрома схему лечения дополняют антидепрессантами (флуоксетином, кломипрамином, мапротилином, амитриптилином).
Прогноз
Исход перенесенного лакунарного инфаркта относительно благоприятен. На фоне своевременной и интенсивной терапии возможно полный регресс неврологического дефицита. Однако в течение нескольких лет от момента инфаркта у 30% пациентов прогрессируют когнитивные расстройства, приводящие к развитию сосудистой деменции и психических отклонений. Еще чаще возникают симптомы сосудистого паркинсонизма. Вероятность указанных осложнений значительно повышается при повторных лакунарных инсультах, частота которых достигает 12%. Исследования отдаленных последствий показали, что спустя декаду после лакунарного инсульта в живых осталась лишь треть пациентов, большинство из которых страдали деменцией.