Лапароскопическая простатэктомия что это
Лапароскопическая простатэктомия: преимущества метода
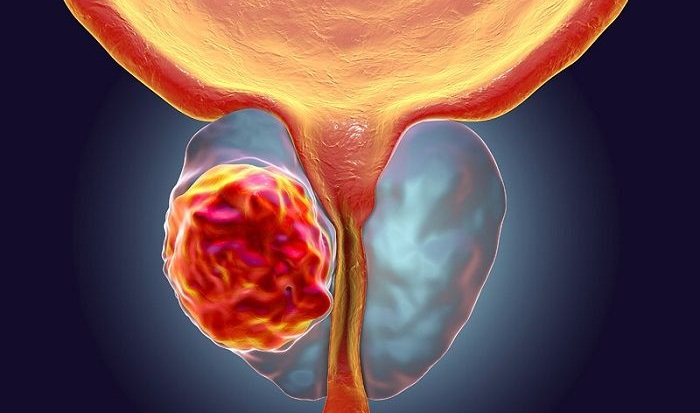
Частичное или полное лапароскопическое удаление предстательной железы показано при опухолевых процессах разной этиологии. Хирургическое вмешательство назначают при аденоме простаты или раке предстательной железы. В Государственном центре урологии операцию проводят как классическим, так и лапароскопическим методом. Наши врачи имеют высокую квалификацию и большой практический опыт.
Отличие классического и лапароскопического методов
Лапароскопическая простатэктомия предусматривает удаление железы через небольшие разрезы (до 1 см) в брюшине. При классическом вмешательстве доступ врача к органу осуществляется через разрез брюшной стенки длиной около 9 см.
По времени операции сопоставимы, обычно длятся от 2 до 4 часов, продолжительность зависит от характера патологии. В обоих случаев операция проводится под общим наркозом.
Лапароскопический метод является малоинвазивным. Его практикуют в большинстве клиник европейских стран, поскольку такая операция легче переносится пациентами, существенно сокращается время реабилитации.
Как происходит лапароскопическая простатэктомия
Лапароскопическое удаление предстательной железы показано в случае локализованного процесса, когда отсутствуют метастазы. В ходе операции удаляется не только вся ткань железы, но и прилегающие к ней семенные пузырьки, лимфатические узлы. Данный метод с высокой вероятностью обеспечивает полное излечение пациента.
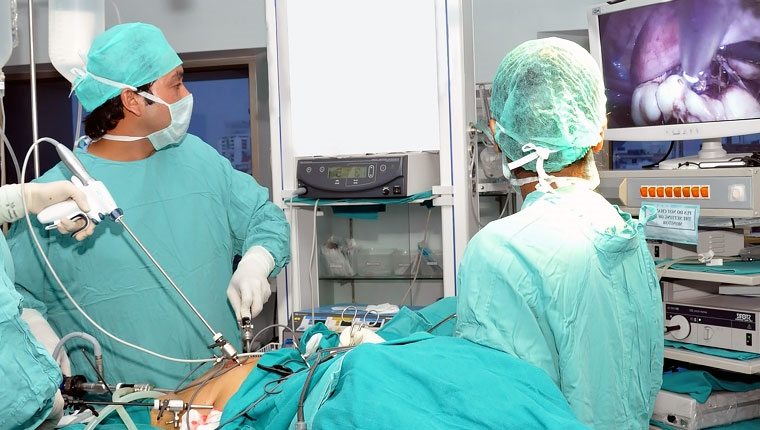
Лапароскопическая простатэктомия выполняется специальными инструментами, снабженными оптическими приборами. С их помощью операционное поле выводится на экран оборудования. Благодаря высокой точности изображения врач может видеть мельчайшие детали, которые недоступны при обычной полостной операции. После отделения органа от ближайших тканей и сосудов железу извлекают через предварительно расширенный разрез.
Подготовка пациента
Лапароскопическая операция на простате, как правило, проводится в плановом режиме. Перед вмешательством врач назначит следующие обследования:
клинический анализ крови;
анализ на свертываемость крови;
КТ или МРТ для визуализации опухоли.
Перед операцией в течение 12 часов нельзя принимать пищу, за несколько дней до вмешательства следует исключить употребление алкоголя и табака.
Послеоперационный период
В зависимости от самочувствия пациента госпитализация может занимать от 2 до 7 суток. Дальнейшее восстановление после удаления простаты методом лапароскопии происходит в домашних условиях. Чтобы исключить возможные осложнения, пациенту необходимо следить за чистотой операционной зоны и выполнять назначенные гигиенические процедуры.
Следует исключить физические нагрузки, придерживаться щадящей диеты, не поднимать тяжестей. Необходим регулярный врачебный контроль. Срочно обратиться за помощью нужно, если температура тела повышается выше 38 градусов, наблюдается общее ухудшение самочувствия.
Преимущества лапароскопической простатэктомии
Лапароскопия простаты уверено занимает лидирующие позиции в лечении онкологических заболеваний мужской половой системы. Она имеет целый ряд преимуществ в сравнении с классическим методом.
Уменьшение потери крови в ходе вмешательства.
Меньшая травматичность для других тканей и органов.
Уменьшение сроков заживления места хирургического доступа.
Менее выражены болевые ощущения, что позволяет снизить количество обезболивающих препаратов и медикаментозной нагрузки на пациента.
Снижается нагрузка на организм в целом, что особенно важно для людей, которые страдают сердечно-сосудистыми патологиями.
Сокращается время нахождения в больнице.
Более быстрая реабилитация позволяет уже через несколько дней вернуться к привычному образу жизни.
Каковы прогнозы
Лапароскопическая операция рака простаты дает хорошие шансы на полное излечение. По данным статистики, успешность операции оценивается в 80%. На прогноз влияют стадия заболевания, степень дифференцировки опухоли, динамика роста ПСА.
В некоторых случаях, когда хирургическое вмешательство не позволяет удалить все раковые клетки, пациенту после операции назначают облучение. Это в свою очередь существенно повышает шансы на выздоровление.
Важное преимущество лапароскопического метода – это минимальный риск осложнений. Благодаря малой инвазивности и высокой точности врачу обычно удается предупредить эректильную и оргазмическую дисфункции, нарушение мочеиспускания, недержание мочи.
Лапароскопия предстательной железы – это передовой метод терапии рака простаты. В Государственном институте урологии вы можете получить квалифицированную комплексную помощь. Центр располагает всем необходимым оборудованием для проведения операции на европейском уровне.
Остались вопросы? Позвоните нам по телефону +7 (926) 242-12-12 или +7 (499) 409-12-45! В будний день прийти на консультацию к врачу возможно уже через несколько часов после заполнения онлайн-заявки. Не откладывайте посещение специалиста, если вас беспокоит здоровье мочеполовой сферы!
Лапароскопическая простатэктомия
Мамедкасимов Нариман Акитович
Врач-уролог, кандидат медицинских наук.
спросить
у доктора
Лапароскопическая простатэктомия
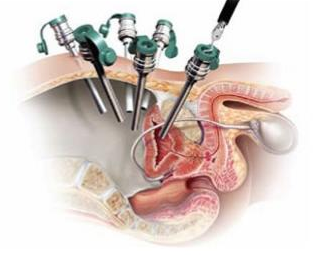
Лапароскопическая радикальная простатэктомия – это полное удаление предстательной железы, через несколько проколов (4-5) на передней стенке живота.
Удаление простаты выполняется при наличии раковой опухоли, ограниченной капсулой органа (без прорастания в соседние органы и без отдаленных метастазов). Наличие опухолевых клеток обычно выявляется при трансректальной биопсии предстательной железы, а также, при микроскопическом исследовании материала, полученного вследствие операции по поводу гиперплазии (аденоме) простаты.
Данной операции существует ряд альтернатив, в зависимости от степени злокачественного процесса и большого числа прогностических показателей:
Симптомы
На ранних стадиях онкологического процесса предстательной железы, к сожалению, симптомы практически отсутствуют. В большей степени это связано с тем, что рак предстательной железы развивается в 88-92% случаев из периферической зоны, располагающейся достаточно далеко от уретры (мочеиспускательного канала), и исходя из этого, требуется больше времени для проявления первых симптомов, связанных с нарушением мочеиспускания. В итоге, более 55% страдающих данным заболеванием приходят на первый прием к врачу-урологу с запущенным течением процесса, стадией Т3, а в некоторых случаях и Т4 с метастазами.
Общая симптоматика рака предстательной железы, характерная любому онкологическому процессу:
Жалобы характерные как для рака предстательной железы, так и для других патологических процессов нижних мочевых путей:
Симптомы характерные для запущенного онкологического процесса:
Подготовка к оперативному лечению
Операция по удалению предстательной железы, остается одной из тяжелых в техническом плане и требует максимальной подготовки со стороны пациента. Лапароскопическая радикальная простатэктомия это не операция одного амбулаторного дня. Период нахождения в стационаре с учетом дня операции колеблется от 6 до 10 дней, в зависимости от объема оперативного пособия. Период реабилитации составляет до 3 месяцев, на протяжении которого следует избегать активного физического труда, а также длительного переезда и(или) перелета.
На предоперационном этапе, в обязательном порядке Вас проконсультируют специалисты различных специальностей – терапевт, анестезиолог, хирург, а при необходимости и другие. Все дополнительные диагностические мероприятия связанные с подготовкой к операции направлены исключительно на ваше благо, и выполняются с целью минимизации каких-либо нежелательных осложнений в послеоперационном периоде. Лечащий врач сопровождает Вас на всех этапах подготовки к хирургическому лечению, дает индивидуальные рекомендации, которым необходимо строго следовать.
Перед самой операцией проводят подготовку кишечника, назначают антибактериальную терапию широкого спектра действия для предотвращения инфекционных осложнений.
Этапы выполнения лапароскопической радикальной простатэктомии (ход операции)
Оперативное пособие выполняется под общим наркозом (погружение в сон на весь период операции). Доступ к простате осуществляется через 5 мини-разрезов от 5 мм до 1 см, на передней брюшной стенке. Через проколы устанавливаются специальные лапароскопические инструменты, позволяющие хирургу выполнять этапы операции под контролем видеокамеры (лапароскопа). В случае необходимости выполнения расширенной лимфаденэктомии (удаления лимфатических узлов), первым этапом выполняется выделение внутренних подвздошных сосудов, обтураторной ямки с целью «очищения» их от лимфатических узлов. Предстательная железа, пораженная раком, отсекается от мочеиспускательного канала и мочевого пузыря, которые впоследствии ушиваются. После удаления простаты, последняя укладывается в специальный пакетик и удаляется из организма через центральный порт. В мочевой пузырь через половой орган устанавливается катетер Фолея на следующие 5-7 суток, для того, чтобы вновь созданный пузырно-уретральный анастомоз зажил. Затем хирург извлекает инструменты и сшивает ткани. Длительность оперативного пособия варьируется от 2 до 3 часов, в зависимости от сложности и объема.
Нервосберегающая радикальная простатэктомия преследует конечную цель – сохранения сексуальной функции мужчины. Факторы, позволяющие надеяться на успех в сохранении половой функции мужчины:
Ближайший послеоперационный период в ОРИТ
После оперативного лечения пациент переводится в отделение анестезиологии и реанимации (ОРИТ) под наблюдение врача-реаниматолога, где проводится динамический контроль жизненно важных функций (контроль артериального давления, частоты сердечных сокращений, дыхательной функции, количества выделяемой мочи и т.д.), кроме этого оценивается отделяемое по дренажам (специальная силиконовая трубка, установленная в полость раны), цвет мочи, температура и общее состояние больного.
Наиболее частые жалобы в ближайшем послеоперационном периоде:
Послеоперационный период в отделении
На следующие сутки после операции, пациент по согласованию с врачом-реаниматологом переводится в урологическое отделение под наблюдение лечащего врача.
В условиях отделения будет произведен осмотр лечащим врачом, оперирующим хирургом и заведующим отделением. Расписана и назначена антибактериальная, противовоспалительная, инфузионная и симптоматическая терапия. Страховой дренаж убираются в условиях отделения на первые или вторые сутки. Уретральный катетер удаляется на 5-7 сутки.
Период госпитализации составляет от 6 до 10 дней. При выписке, Вашим лечащим врачом будет назначена терапия, даты для проведения консультаций и осмотров. Через 5 лет, в случае отсутствия данных за наличие рецидива, пациента снимают с онкологического учета.
Цены варьируются исходя из объема оперативного пособия. В данную цену включены все расходы в отношении самой операции, наркоза, одноразового расходного материала, послеоперационного нахождения в реанимации, а также назначение лекарственных препаратов, пребывание в палате, питание, необходимое послеоперационное обследование и лечение.
Врачом накоплен громадный опыт в отношении выполнения лапароскопических операций по поводу рака предстательной железы. Прооперированные нами пациенты, не остаются без внимание и спустя годы после операции, ввиду работы системы контроля качества произведенных операций и мониторинга общей безрецидивной выживаемости.
Лапароскопическая радикальная простатэктомия
Показания к операции
Данное хирургическое вмешательство выполняется в случае диагностирования рака, который ограничен пределами органа. Предварительно делается биопсия простаты либо микроскопическое исследование биологического материала.
Есть ли альтернатива
При раке предстательной железы лечение может быть разным. Во внимание обязательно принимаются пожелания больного. Альтернативой являются такие методы, как брахитерапия и терапия лучевая, которые проводятся дистанционно.
Подготовка к лапароскопической простатэктомии
Доктор оценивает общее состояние пациента. При принятии медикаментов, разжижающих кровь, требуется консультация кардиолога. Накануне вмешательства пациента осматривает анестезиолог.
Ход вмешательства
Пациенту делают общий наркоз. Операция длится 120-180 минут. Обязательно даются антибактериальные медикаменты.
Сквозь проколы вводят специальные инструменты. Весь процесс протекает под контролем видеокамеры. Предстательная железа отсекается. Устанавливается специальная резиновая трубка, которая выходит наружу.
Что нужно сделать пациенту
Непосредственно после вмешательства пациент должен сделать следующее:
Сутки пациент находится в реанимации. Затем его переводят в палату. Самостоятельно мочеиспускание возможно на 7-10 день.
Что может произойти
Осложнения возникают крайне редко, но исключать их полностью нельзя.
В периоде после вмешательства может случиться следующее:
Также пациент может столкнуться с недержанием мочи и с эректильной дисфункцией.
Что должен делать пациент
Пациенту нужно сделать следующее.
После операции
Швы снимаются, в среднем, на девятый-десятый день. Можно уже принимать водные процедуры. Если пациент желает посетить баню, то предварительно ему нужно проконсультироваться с доктором.
При выписке пациенту выдаётся эпикриз, в котором указываются все важные сведения. Его нужно предоставить доктору, которого пациент посещает после операции.
Внимание! В случае возникновения озноба, жара, болевых ощущений, выделений из области надрезов следует незамедлительно обратиться к врачу.
Чему нужно придать значение
Спустя 10-14 дней будут известны итоги микроскопического исследования предстательной железы, удалённой в ходе хирургического вмешательства. Нужно получить консультацию у специалиста.
Некоторые больные нуждаются в восстановлении в течение двух недель. Начать работать лучше не раньше чем через три-четыре недели.
Рак простаты: удаление с помощью данного метода
Лапароскопическая радикальная простатэктомия признана самым действенным способом лечения данного заболевания. Это хорошая альтернатива классическому вмешательству. Удаётся минимизировать разрезы и сократить количество травм. В число других преимуществ такого вмешательства входят:
В брюшной полости пациента делается пять маленьких отверстий. Все манипуляции проводятся под общим наркозом. В случае такой операции большое значение имеют особенности здоровья пациента и опыт доктора.
Записаться на прием в клинику урологии Первого МГМУ им. Сеченова к врачу урологу, онкологу, доктору медицинских наук Акопяну Г. Н. вы можете по телефону +7 (499) 409-12-45 или через интерактивную форму Запись на прием на нашем сайте.
Лапароскопическая радикальная простатэктомия
Здравствуйте, меня зовут Кешишев Николай Георгиевич. Мне особо приятно было писать статью по лапароскопическому удалению рака предстательной железы, так как по праву считаю себя наиболее опытным именно в этой теме. Около 20 лет назад я когда я только начинал выполнять операции по удалению простаты по поводу рака предстательной железы или так называемые радикальные простатэктомии, мы делали это в основном открытым способом. Но последние 12 лет я посвятил себя менее травматичным вариантам хирургического лечения это лапароскопическая и роботическая простатэктомия.
Почему именно лапароскопическая простатэктомия?
Большинство пациентов выбирают лапароскопическое удаление простаты как некую “золотую середину” между тремя вариантами хирургического лечения (открытая, лапароскопическая, робот Davinci). Это наиболее разумный выбор и с точки зрения эффективности лечения и финансовых соображений.
Я расскажу о некоторых преимуществах лапароскопической и роботической простатэктомии по сравнению с открытой операцией:
Примерно в половине случаев удаление предстательной железы сопровождается удалением лимфатических узлов (так называемая лифаденэктомия).
Операцию по лапароскопическому удалению предстательной железы с лифаденэктомией вы можете посмотреть в этом видео:
При каких стадиях выполняется лапароскопическая простатэктомия?
Мужчины с диагнозом рак предстательной железы 1 – 3 стадии рака предстательной железы.
Лапароскопически или ретроперитонеоскопически?
Лапароскопическая радикальная простатэктомия выполняется двумя способами через брюшную полость (трансперитонеальный) и минуя брюшную полость (экстраперитонеальный). Каждый из этих доступов имеет свои преимущества и недостатки. Перед операцией мы вами обязательно все детально обсудим, в том числе и вопрос особенностей доступа. Важно будет рассказать о всех заболеваниях и операциях которые были у вас ранее. Наличие рубцов в брюшной полости будет влиять на особенности лапароскопического доступа.
Операция всегда выполняется под общей анестезией.
Пишите на почту info@imsclinic.ru либо позвоните нам по телефону: +7(495) 960-95-99
Ваше обращение будет обязательно мне передано и я смогу оперативно вам помочь.
Обычно с утра до 16-00 я нахожусь в операционной, поэтому прошу отнестись с пониманием и дождаться ответа
Будет лучше, если вы сразу отправите результаты своих обследований и максимально емко опишите про свое заболевание, чтобы наш диалог был максимально эффективным.
По вашему желанию подготовка к операции сводится к выполнению всех необходимых анализов для госпитализации. Я не буду здесь описывать необходимые анализы, так как они могут отличаться для разных пациентов. По вашему желанию подготовка может проходить только онлайн без визита на консультацию, например, если вам сложно добираться до Москвы. Такая подготовка будет бесплатной.
Стоимость лапароскопической радикальной простатэктомии
Составлят от 250 тыс рублей, что зависит от категории сложности. Также нужно учитывать пребывание в стационаре и некоторые стандартные послеоперацонные обследования. Обычно цена за лечение составляет 350 тыс рублей с учетом всех расходов связанных с лапароскопическим удалением предстательной железы. Понимаю, что это не малая сумма за лечение, но при этом вы можете быть уверены, что лапароскопическая простатэктомия будет проведена в лучших условиях и я буду рад вам в этом помочь.
Лапароскопическая радикальная простатэктомия
Лапароскопическая (в том числе роботическая) радикальная простатэктомия стала альтернативой открытой хирургии. Основные хирургические приемы сокращения периода недержания мочи после радикальной простатэктомии заключаются в сохранении, реконструкции и усилении структур, обеспечивающих сложный механизм удержания мочи – пубо-простато-пузырных связок, шейки мочевого пузыря, фасции Denonvilliers, в обеспечении функциональной длины уретры и пр.
Несмотря на достигнутые успехи в изучении механизма удержания мочи, полная ясность в данном вопросе пока не достигнута. В связи с этим продолжается поиск решений для максимально раннего удержания мочи, которое является одной из основных задач в социальной и медицинской реабилитации пациента, перенесшего радикальную простатэктомию. В статье рассмотрены основные современные приемы и техники выполнения радикальной лапароскопической простатэктомии для достижения максимально раннего восстановления континенции.
История
Лапароскопическая радикальная простатэктомия (ЛРПЭ) впервые была выполнена Schuessler et al. в 1991 году. [1]. На этом этапе операция не получила широкого распространения ввиду изначальной сложности техники ее выполнения. В 1997 году теми же авторами на 9 больных, сделан вывод о том, что лапароскопический подход не является альтернативой открытой операции в лечении локализованного рака простаты, из-за длительного времени операции и технической сложности [2]. Вслед за этим, Rabboy et al. [3] выполнили экстраперитонеальную лапароскопическую радикальную простатэктомию двум больным. В 1993 году Kavoussi et al. [4] описали лапароскопический доступ к семенным пузырькам при выполнении промежностной радикальной простатэктомии.
В 1997 году Gaston модифицировал лапароскопический доступ к семенным пузырькам [5]. Используя эту модификацию, Guillonneau и Vallancien в 1998 году описали технику трансперитонеальной антеградной ЛРПЭ, в последующем названной техникой «Montsouris», на 40 больных [6]. После чего другой парижский центр «Creteil» доложил о выполнении ЛРПЭ, используя технику подобную технике Montsouris. Далее оба этих центра показали одинаковое время этой операции
3-4 часа после накопления достаточного опыта [7, 8]. В 1999 году Rassweiler et al. разработали технику ретроградной ЛРПЭ, повторяющую этапы открытой радикальной простатэктомии, которая названа «техникой Heilbronn» [9].
В 2001 году Bollens et al. [10] стандартизировали технику экстраперитонеальной ЛРПЭ, основываясь на своем опыте выполнения данной операции трансперитонеальным доступом. По мере накопления опыта лапароскопическая радикальная простатэктомия стала альтернативой открытой хирургии [5]. Основные хирургические приемы сокращения периода недержания мочи после РПЭ заключаются в сохранении, реконструкции и усилении структур, обеспечивающих сложный механизм удержания мочи – пубо-простато-пузырных связок, шейки мочевого пузыря, фасции Denonvilliers, в обеспечении функциональной длины уретры и пр.
По мере накопления клинического опыта специалисты пришли к выводу о необходимости выполнения так называемой суспензии уретроцистонеоанастомоза для обеспечения стабильности последнего в малом тазу, что по современным представлениям обусловливает более раннее восстановление континенции. Методики суспензии предусматривают стабилизацию уретроцистонеоанастомоза по передней, по задним полуокружностям, или же сочетание обоих подходов. Несмотря на достигнутые в течение 10-15 предшествующих лет успехи в изучении структур, участвующих в механизме удержания мочи, полная ясность в данном вопросе пока не достигнута. В связи с этим продолжается поиск решений для максимально раннего удержания мочи, которое является одной из основных задач в социальной и медицинской реабилитации пациента, перенесшего радикальную простатэктомию.
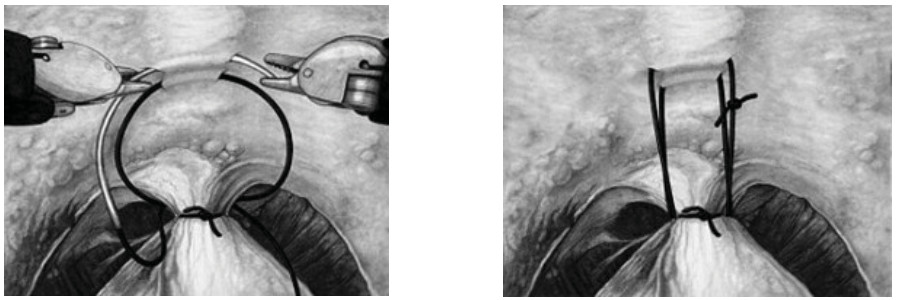
Рисунок 1. Методика передней суспензии уретроцистонеоанастомоза по V. Patel.
Figure 1. Method of anterior suspension of urethrocystoneoanastomosis according to V. Patel.
В 2009 году оригинальную методику передней суспензии при выполнении робот-ассистированной простатэктомии предложили V. Patel et al. [11]. После вскрытия эндопельвикальной фасции, лигирования дорзального венозного комплекса с сохранением пубо-простато-пузырных связок выполняется фиксация последних к надкостнице задней поверхности лона с формированием узла умеренной степени натяжения (рис. 1). Задняя суспензия, описанная F. Rocco et al. в 2006 году [12], заключается в восстановлении фасции Denonvilliers путем сшивания последней конец в конец (рис. 2).
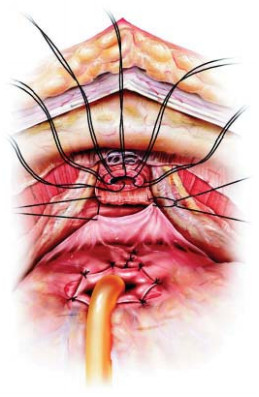
Рисунок 2. Методика задней суспензии уретроцистонеоанастомоза по F. Rocco.
Figure 2. Method of posterior suspension of urethrocystoneoanastomosis according to F. Rocco.
При выполнении ЛРПЭ, для сохранения континетности, так же необходимо максимально сохранять функциональную длину уретры за счёт выполнения ретракции предстательной железы в процессе апикальной диссекции. Совершенствование техники радикальной простатэктомии происходит соответственно эволюции изучения анатомии этой области, более точного понимания особенностей расположения и строения фасциальных слоев и функционально важных анатомических структур. Menon et al. описали свой опыт выполнения робот-ассистированной простатэктомии и предположили, что нервно-сосудистые пучки заключены в треугольный туннель, сформированный из двух слоев перипростатической фасции.
Они установили, что при выполнении нервсберегающей техники, перипростатическая фасция должна рассекаться по передней поверхности простаты параллельно нервно-сосудистым пучкам [13]. В 2004 году Kiyoshima et al. предложили широкую диссекцию эндопельвикальной фасции от латеральных поверхностей простаты при нервсберегающей простатэктомии. Они установили, что нервно-сосудистые пучки локализованы постеролатерально относительно простаты только в 48% случаев. В остальных 52% – нервно-сосудистые пучки локализованы, в том числе, по латеральным поверхностям простаты [14]. Термины экстрафасциальная, интерфасциальная и интрафасциальная простатэктомия очень часто используются при описании различных техник диссекции простаты без четкого описания анатомических структур. В процессе экстрафасциальной простатэктомии – эндопельвикальная фасция рассекается латеральнее простаты с обнажением m. levator ani, позволяя выполнить широкую диссекцию простаты с окружающими фасциями и нервно-сосудистыми пучками.
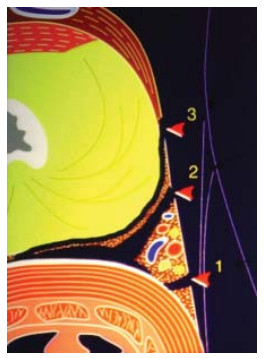
Рисунок 3. Фасциальные слои простаты (1-экстрафасциальная диссекция, 2-интерфасциальная диссекция, 3-интрафасциальная диссекция).
Figure 3. Fascial layers of the prostate (1-extrafascial dissection, 2-interfascial dissection, 3-intrasfascial dissection).
При экстрафасциальной простатэктомии (рис. 3, 4) в препарат входит предстательная железа, перипростатическая, эндопельвикальная фасции и фасция Denonvilliers (такая техника операции не является нервсберегающей).
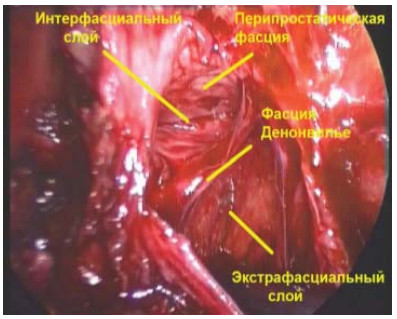
Рисунок 4. Интраоперационная дифференцировка фасциальных слоев простаты.
Figure 4. Intraoperative differentiation of fascial layers of the prostate.
При интерфасциальной простатэктомии в препарат входит предстательная железа и перипростатическая фасция (нервсберегающая методика). При интрафасциальной простатэктомии перипростатическая, эндопельвикальная фасции и фасция Denonvilliers не являются частью препарата (нервсберегающая методика – имеющая весьма ограниченные показания ввиду крайне высокого риска нарушения абластичности).
Отбор пациентов и показания к лапароскопической простатэктомии
Стандартные показания к ЛРПЭ те же что и для открытой, и для роботассистированной РПЭ: локализованный рак простаты низкого (ПСА 10 лет может быть рассмотрена тактика активного наблюдения и лучевая терапия как альтернатива РПЭ. Нервосберегающая РПЭ может быть предложена пациентам с низким риском экстракапсулярного распространения (с оценкой по таблицам/номограммам Partin [15, 16]). При локализованном РПЖ высокого риска (ПСА >20 нг/мл, Gleason score >7 /8 (4 + 4) или (3 + 5) или (5 + 3), или Gleason score 9–10/, стадия cT2c и ожидаемой продолжительности жизни >10 лет можно предложить РПЭ только в рамках мультимодального лечения. При местнораспространенном РПЖ (cT3-4, или любая T при cN+, при любом уровне ПСА и Gleason score) и ожидаемой продолжительности жизни >10 лет можно предлагать РПЭ тщательно отобранным пациентам только в рамках мультимодального лечения.
Техника радикальной лапароскопической простатэктомии
Основными современными подходами для выполнения ЛРПЭ являются:
Отличия в трансперитонеальном и экстраперитонеальном доступах отражены на схемах (рис. 5). Преимуществами лапароскопического подхода считают: хорошо определяемые анатомические ориентиры, адекватное рабочее пространство, низкая вероятность образования лимфоцеле в послеоперационном периоде. Больного укладывают на спину (рис. 6), ноги разводят в тазобедренных суставах примерно на 300 для обеспечения адекватного доступа к прямой кишке во время операции. Угол наклона стола по Тренделенбургу
Эндоскопическую стойку устанавливают в ножном конце стола. Больного фиксируют к столу за плечи, ноги, также устанавливают дополнительные упоры под плечи для предотвращения смещения больного в краниальном направлении во время операции. Оперирующий хирург и ассистент располагаются слева и справа от больного, у головного конца – ассистент, управляющий камерой (рис. 7).
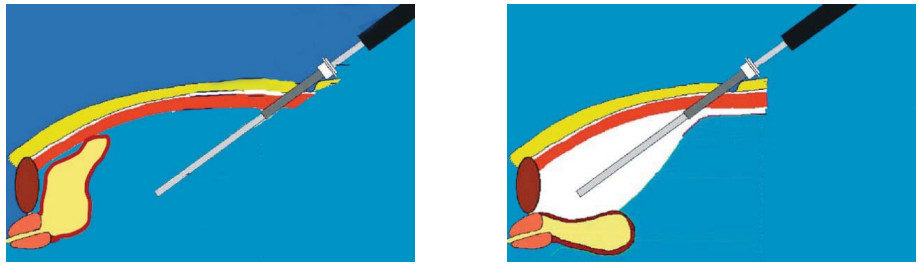
Рисунок 5. Трансперитонеальный и внебрюшинный доступы.
Figure 5. Transperitoneal and extraperitoneal approaches.
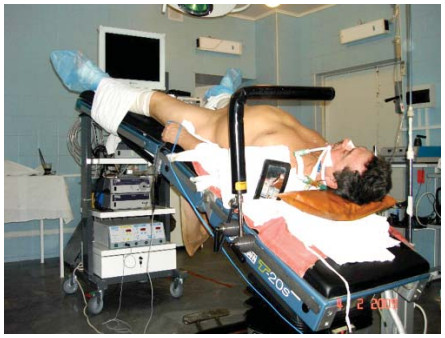
Рисунок 6. Положение пациента на операционном столе.
Figure 6. Patient’s position on the operating table.
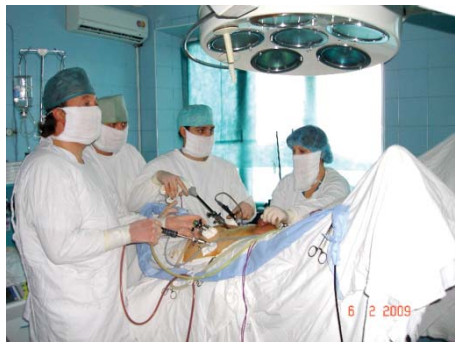
Рисунок 7. Расположение операционной бригады.
Figure 7. Location of the operating team.
Наиболее типичная схема расположения троакаров приведена на схеме (рис 8). Как вариант – возможна установка одного из 5-мм троакаров непосредственно над лоном по средней линии.
Техника лапароскопической трансперитонеальной антеградной экстрафасциальной (нерв-несберегающей) радикальной простатэктомии
При выполнении тазовой лимфаденэктомии необходимо четко визуализировать следующие анатомические структуры (рис. 9):
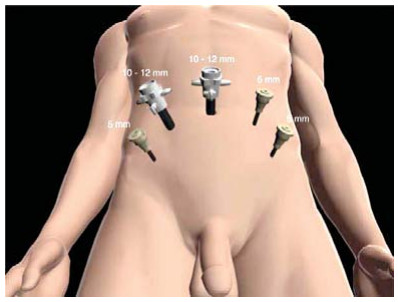
Рисунок 8. Расположение троакаров.
Figure 8. Location of trocars.
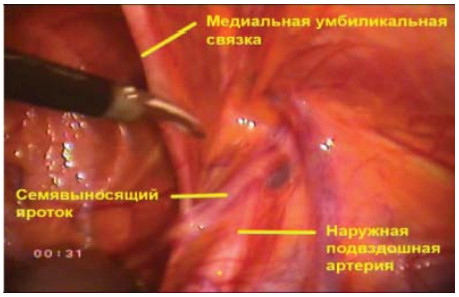
Рисунок 9. Анатомические ориентиры для выполнения лапароскопической трансперитонеальной тазовой лимфаденэктомии (правая сторона).
Figure 9. Anatomic marks for performing laparoscopic transperitoneal pelvic lymphadenectomy (right side).
Над семявыносящим протоком вдоль наружных подвздошных сосудов вскрывают париетальную брюшину. Выполняют диссекцию и пересечение семявыносящего протока, далее – диссекцию облитерированной умбиликальной артерии, вплоть до ее места выхода из внутренней подвздошной артерии. Именно такой прием гарантированно позволяет избежать травмы мочеточника, т.к. последний располагается краниальнее места выхода умбиликальной артерии из внутренней подвздошной артерии.
Диссекцию в слое продолжают до лона. Далее выполняют вскрытие фасциального футляра наружной подвздошной вены с обнажением стенки таза. После чего визуализируют и осуществляют диссекцию запирательного нерва. В первую очередь лигируют и пересекают каудальный конец, а затем краниальный конец клетчатки из запирательной ямки (рис. 10). Препарат удаляют и помещают в мешок-контейнер, последний укладывают в боковой канал (рис.11). В мочевой пузырь по катетеру Foley вводят 150 мл стерильного раствора, что позволяет четко визуализировать контуры мочевого пузыря.
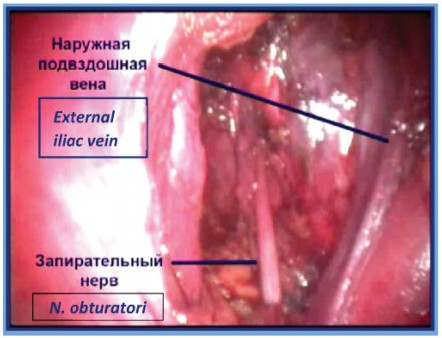
Рисунок 11. Окончательный вид после лапароскопической трансперитонеальной тазовой лимфаденэктомии.
Figure 11. Final form after laparoscopic transperitoneal pelvic lymphadenectomy.
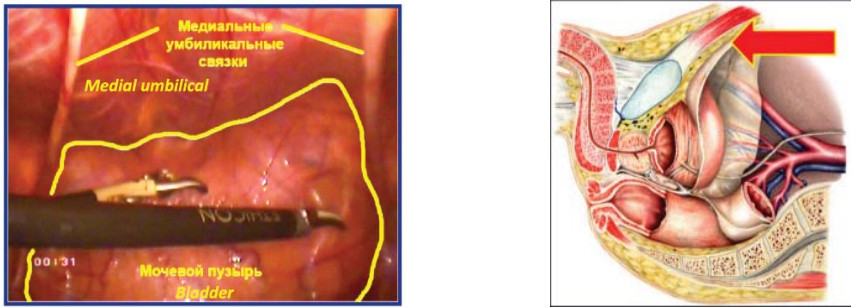
Рисунок 12. Мобилизация мочевого пузыря, поход к предстательной железе.
Figure 12. Mobilization of the bladder, a trip to the prostate gland.
Первый этап – подход к предстательной железе, вскрытие эндопельвикальной фасции Париетальную брюшину рассекают латеральнее и вдоль медиальных умбиликальных связок с обеих сторон (рис. 12). Производят диссекцию тканей Ретциевого пространства с пересечением urachus и медиальных умбиликальных связок на уровне linea arcuatae. Мочевой пузырь опорожняют. Далее по срединной линии устанавливают дополнительный 5-мм троакар на середине расстояние между пупком и лоном.
Жировую клетчатку над предстательной железой и эндопельвикальной фасцией в латеральных направлениях коагулируют биполярным инструментом и удаляют, для чёткого обнажения внутритазовой фасции и лонно-простатических связок. Эндопельвикальную фасцию рассекают по линии изгиба с обеих сторон и далее в проекции нервно-сосудистых пучков до мочевого пузыря, обеспечивая доступ к мышцам тазового дна. Последние с помощью тупой диссекции отсепаровывают от боковых поверхностей предстательной железы. На этом этапе коагулируется поверхностная дорзальная вена (рис. 13).
Второй этап – пересечение шейки мочевого пузыря, доступ к семенному комплексу Операционная сестра выполняет тракцию уретрального катетера Foley с баллоном инсуффлированным на 20 мл, при этом четко визуализируется граница между шейкой мочевого пузыря и предстательной железой. С помощью УЗ-скальпеля (или LigаSure-5 мм) производят диссекцию передней полуокружности шейки мочевого пузыря (рис. 14).
После пересечения передней полуокружности шейки мочевого пузыря уретральный катетер меняют на металлический буж. С помощью бужа предстательная железа поднимается максимально вверх, что обусловливает оптимальную визуализацию задней полуокружности шейки мочевого пузыря и позволяет визуализировать устья мочеточников. На этом этапе пересекают заднюю полуокружность шейки мочевого пузыря. Осуществляя тракцию за последнюю кверху, хирург входит с помощью «тупой» диссекции в пространство между задней стенкой мочевого пузыря и простатой в промежутке от 5 до 7 часов условного циферблата.
Если «тупая» диссекция не удается легко, это означает неверное определение слоя. В этом случае увеличивают тракцию задней полуокружности шейки мочевого пузыря краниально и предстательной железы кверху и продолжают диссекцию строго по средней линии, до визуализации семявыносящих протоков (рис. 15).
Третий этап – выделение семявыносящих протоков и семенных пузырьков Конечным этапом диссекции задней полуокружности шейки мочевого пузыря является идентификация ампуллярных порций семенных пузырьков. Когда структуры идентифицированы, производят расширение диссекции стенки мочевого пузыря в латеральных направлениях. Семявыносящий проток выделяют от уровня предстательной железы в направлении мочевого пузыря, что облегчает латеральный доступ к семенным пузырькам (рис. 16).
При этом важно, чтобы ассистент осуществлял достаточное отведение мочевого пузыря книзу для обеспечения лучшегодоступа к семявыносящему протоку. После пересечения семявыносящего протока семенной пузырёк визуализируется несколько латеральнее. Ассистент захватывает его граспером и осуществляет ретракцию в латерокраниальном направлении, а отсосом продолжает отведение мочевого пузыря книзу. После этого выполняют пошаговую диссекцию семенного пузырька от окружающих тканей. Аналогичным образом выполняют диссекцию семенного комплекса с контрлатеральной стороны (рис. 17).
Четвертый этап – вскрытиефасции Denonvilliers После мобилизации семенного комплекса последний захватывается ассистентом и отводится вертикально вверх. Производят вскрытие фасции Denonvilliers с обнажением преректального жира. Выполняют диссекцию в слой задней поверхности простаты от передней поверхности прямой кишки с визуализацией ножек простаты (рис. 19).
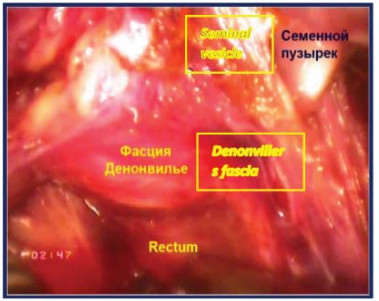
Рисунок 19. Выполнена экстрафасциальная диссекция задней поверхности простаты от прямой кишки.
Figure 19. Extrafascial dissection of the prostate` posterior surface from the rectum was performed.
Пятый этап – пересечение ножек предстательной железы Лигирование и пересечение ножек простаты с обеих сторон при экстрафасциальной простатэктомии (т.е. без сохранения нервно-сосудистых пучков) выполняют с помощью биполярной электрокоагуляции (рис. 20).
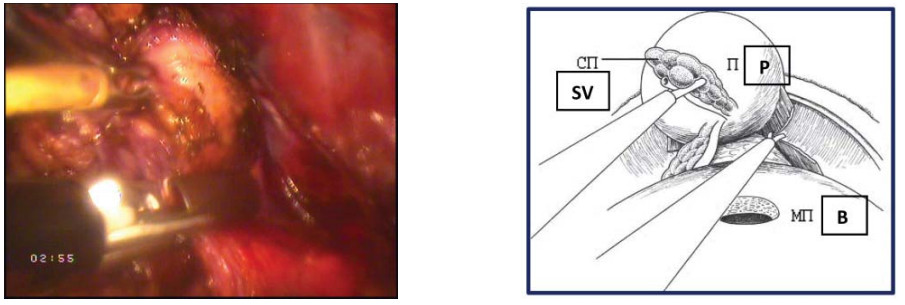
Рисунок 20. Пересечение правой ножки простаты (П – предстательная железа, СП – семенной пузырек, МП – мочевой пузырь).
Figure 20. Intersection of the right prostate pedunculum (P – prostate, SV – seminal vesicle, B – bladder).
Шестой этап – апикальная диссекция простаты
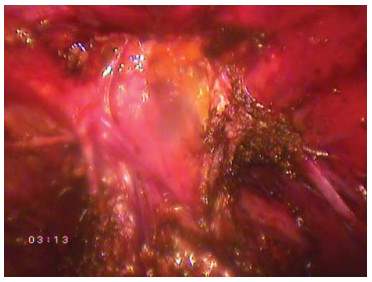
Рисунок 21. Пубо-простатические связки растянуты за счет ретракции простаты уретральным бужом.
Figure 21. Pubo-prostatic ligaments are stretched due to retraction of the prostate by urethral bougie.
Зажим Babcock накладывают на дорзальный венозный комплекс. Непосредственно под зажимом выполняют 8-образный викриловый шов 2/0 на колющей 36 мм игле. При этом второй «вкол» иглы проходит более поверхностно, что улучшает гемостаз. Далее выполняют пересечение пубо-простатических связок с дорзальным венозным комплексом. Альтернативой является пересечение дорзального венозного комплекса с помощью биполярной коагуляции (аппаратом LigaSure®) (рис. 22).
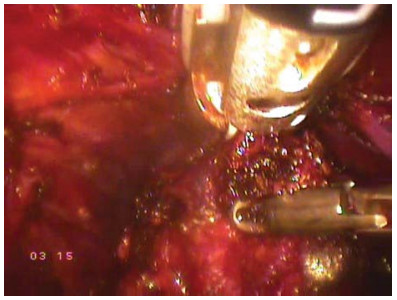
Рисунок 22. На дорзальный венозный комплекс наложен аппарат LigaSure® (прямой вид).
Figure 22. LigaSure® apparatus is imposed on the dorsal venous complex (direct view).
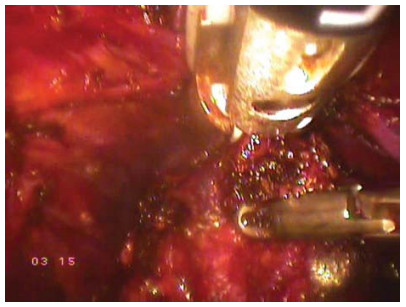
Рисунок 25. Пересекается ректо-уретральная мышца.
Figure 25. Recto-urethral muscle is crossed
Седьмой этап – пузырно-уретральный анастомоз
Наиболее широко применяют три основные методики наложения пузырно-уретрального анастомоза:

Рисунок 26. Техника наложения пузырно-уретрального анастомоза по методике «Montsouris».
Figure 26. Technique of imposing a vesicoureteral anastomosis using «Montsouris» method)
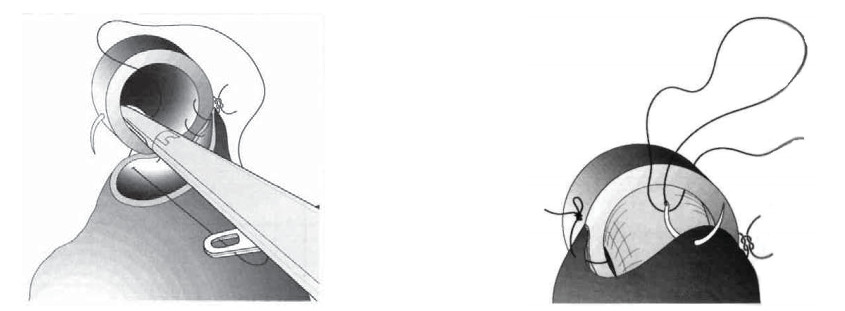
Рисунок 27. Техника наложения непрерывного пузырно-уретрального анастомоза по методике «Creteil».
Figure 27. Technique of imposing of a continuous vesicoureteral anastomosis using «Creteil» method.

Рисунок 28. Техника наложения непрерывного одноузлового пузырно-уретрального анастомоза.
Figure 28. Technique of imposing of a continuous single-node vesicoureteral anastomosis.
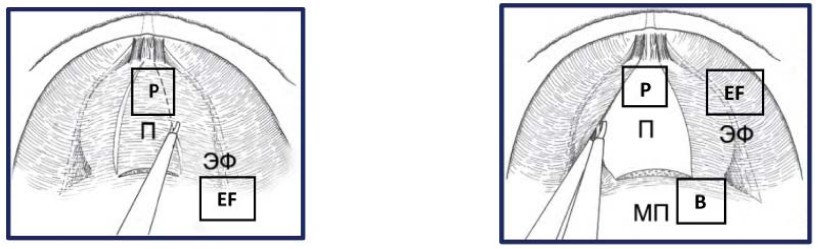
Рисунок 29. Рассечение эндопельвикальной фасции (П – предстательная железа, ЭФ – эндопельвикальная фасция, МП – мочевой пузырь).
Figure 29. Dissection of the endopelvic fascia (P – prostate, EF – endopelvic fascia, B – bladder).
После завершения формирования пузырно-уретрального анастомоза проверяют его герметичность путем наполнения мочевого пузыря по уретральному катетеру стерильным раствором объемом 150 мл. Брюшную полость дренируют трубчатым дренажем в подвздошной области через троакарное отверстие. Через расширенное надлонное троакарное отверстие удаляют контейнер с препаратами.
Техника лапароскопической трансперитонеальной антеградной интерфасциальной (нервсберегающей) радикальной простатэктомии [24]
На первом этапе операции эндопельвикальную фасцию рассекают с обеих сторон по передней поверхности предстательной железы, начиная от шейки мочевого пузыря к верхушке простаты, медиальнее пубо-простатических связок, с доступом в интерфасциальный слой. В этом слое эндопельвикальная фасция отделяется по переднебоковым поверхностям простаты от перипростатической фасции. Это позволяет высвободить предстательную железу в пределах перипростатической фасции с сохранением эндопельвикальной фасции и пубо-простатических связок (рис. 29). Второй этап выполняется принципиально так же, как и при экстрафасциальной методике. Отличием является меньшее выделение детрузора в латеральных направлениях от места пересечения шейки мочевого пузыря (рис. 30).
Основным отличием доступа к семенному комплексу является необходимость работы в более узком пространстве, ограниченном сохраненными боковыми прикреплениями – листками эндопельвикальной фасции и нервно-сосудистыми пучками (рис. 31).
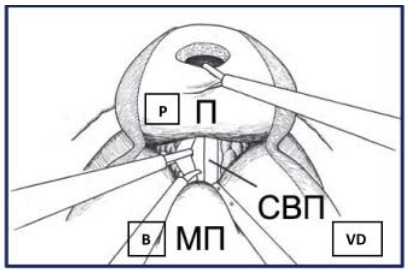
Рисунок 31. Доступ к семенному комплексу (П – предстательная железа, СВП – семявыносящий проток, МП – мочевой пузырь).
Figure 31. Access to the seminal complex (P – prostate, VD – vas deferens, B – bladder).
На третьем этапе ЛРПЭ при диссекции семенных пузырьков клипируют артерии, подходящие к семенным пузырькам (воздержаться от электрокоагуляции), т.к. в этой зоне к верхушкам семенных пузырьков вплотную прилежат нейроваскулярные волокна. Четвертый этап. После выделения семенного комплекса становится видна фасция Denonvilliers. В отличие от экстрафасциальной техники фасция не вскрывается. Слой диссекции продолжается по задней поверхности простаты между фасцией Denonvilliers и перипростатической фасцией (рис. 32).

Рисунок 33. Пересечение ножек простаты (П – предстательная железа, СК – семенной комплекс, МП – мочевой пузырь, ЭФ – эндопельвикальная фасция).
Figure 33. Intersection of the prostate`s pedunculi (P – prostate, SC – seminal complex, B – bladder, EF – endopelvic fascia).
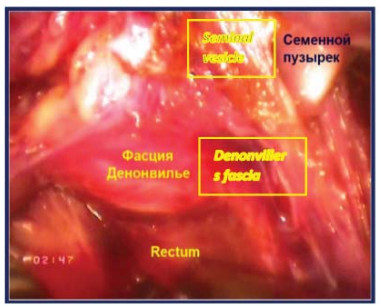
Рисунок 34. Лигирование дорзального венозного комплекса (П – предстательная железа, ППС – пубо-простатические связки).
Figure 34. Ligation of the dorsal venous complex (P – prostate, PPL – pubo-prostatic ligaments).
Шестой этап. Следует воздерживаться от использования электрокоагуляции при апикальной диссекции простаты, т.к. нервно-сосудистые пучки сходятся в области верхушки простаты. Лигирование дорзального венозного комплекса выполняют с сохранением пубо-простатических связок (рис. 34). Кроме того, выделение простаты по перипростатической фасции исключает необходимость пересечения ректо-уретральной мышцы. Таким образом нервсберегающую технику ЛРПЭ (интерфасциальная) выполняют без вскрытия фасции Denonvilliers и без пересечения ректо-уретральной мышцы. При наложении пузырно-уретрального анастомоза избегают «захватывания» в шов эндопельвикальной фасции и нейроваскулярных волокон. Это наиболее важно на 4-5 и 7-8 часах условного циферблата.
Осложнения лапароскопической простатэктомии
Адекватное инструментальное обеспечение является критически важным для лапароскопической хирургии. Следует отметить, что использование современных самофиксирующихся в передней брюшной стенке троакаров, либо принудительная их фиксация, а также применение современных электрохирургических лапароскопических инструментов (биполярных диссекторов, зажимов, ультразвукового скальпеля, LigaSure® и т. п.) минимизирует затраты времени на интраоперационные инструментальные манипуляции и снижает риск осложнений.