Лейкопоэз что это такое простыми словами
Лейкопоэз
Лейкопоэз (лат. leucopoesis, leucopoiesis ); лейко— + греч. poiesis выработка, образование; син.: лейкогенез, лейкоцитопоэз) — образование лейкоцитов; обычно протекает в кроветворной ткани костного мозга.
Лейкоцитопоэз (лейкопоэз) включает гранулоцитопоэз (гранулопоэз), лимфоцитопоэз (лимфопоэз) и моноцитопоэз (монопоэз).
В гранулоцитарном ряду миелобласт является первой морфологически различимой клеткой. Он имеет нежноструктурное ядро, единичные нуклеолы. Форма ядра круглая, размеры чуть меньше, чем у эритробласта. Миелобласт отличается от недифференцируемых бластов из класса клеток-предшественниц наличием зернистости в цитоплазме; форма клетки чаще круглая, ровная.
Следующей стадией созревания гранулоцитов является промиелоцит — нейтрофильный, эозинофильный и базофильный. Круглое или бобовидное ядро промиелоцита больше ядра миелобласта почти вдвое, хотя эта клетка и не является полиплоидной; оно часто располагается эксцентрично, и в нем можно видеть остатки нуклеол. Структура хроматина уже утрачивает нежное нитчатое строение бластных клеток, хотя и не имеет грубоглыбчатого строения. Площадь цитоплазмы примерно равна площади ядра; цитоплазма обильно насыщена зернистостью, имеющей характерные для каждого ряда особенности. Для нейтрофильного ряда промиелоцит является самой зернистой клеткой. Его зернистость полиморфная — крупная и мелкая, окрашивается и кислыми и основными красителями. В промиелоците зернистость часто располагается и на ядре. Зернистость эозинофильного промиелоцита, имея характерную для эозинофилов однотипность зерен (типа «кетовой икры»), вместе с тем окрашивается как кислыми, так и основными красителями. Базофильный промиелоцит имеет крупную полиморфную базофильную зернистость.
Поскольку переход от промиелоцита к следующей стадии созревания клеток — миелоциту — не является резким, появилась промежуточная форма, названная «материнский миелоцит», которая по всем признакам соответствует описанному промиелоциту, но отличается от него более грубым ядром. В практике эта форма не учитывается, в миелограмму она не вошла.
Миелоцит представляет собой клетку с круглым или овальным, часто эксцентрически расположенным ядром, потерявшим какие бы то ни было признаки бласта. Цитоплазма окрашена в серовато-синеватый тон, ее зернистость у нейтрофильного миелоцита мельче, чем у промиелоцита. Относительная площадь цитоплазмы нарастает. Эозинофильный миелоцит имеет характерную однотипную оранжево-красную зернистость, базофильный миелоцит — полиморфную крупную базофильную зернистость.
Метамиелоцит характеризуется бобовидным крупноглыбчатым ядром, расположенным обычно эксцентрично. Площадь его цитоплазмы больше площади ядра и цитоплазма содержит ту же зернистость, что и миелоцит, но в нейтрофильных метамиелоцитах она более скудная, чем в миелоцитах.
Моноцитарный ряд представлен довольно простыми стадиями перехода. Монобласт в норме трудно отличить от миелобласта или недифференцируемого бласта, но при монобластном остром или моноцитарном хроническом лейкозе эти клетки легко выявить с помощью гистохимической окраски. Промоноцит имеет ядро промиелоцита, но лишен зернистости.
В лимфоцитарном ряду лимфобласт (большой лимфоцит) имеет все черты недифференцируемого бласта, но характеризуется иногда единичными крупными нуклеолами. Обнаружение в мазке из лимфатического узла или селезенки бласта без зернистости позволяет относить его к лимфобластам. Попытка дифференцировать лимфобласт, монобласт и недифференцируемый бласт по величине и форме ядра, по ширине ободка цитоплазмы не имеет успеха, так как лимфобласт под влиянием антигенного стимулирования может претерпевать самые различные изменения.
Пролимфоцит имеет относительно гомогенную структуру ядра, нередко остатки нуклеол, но в нем нет характерной для зрелого лимфоцита крупной глыбчатости хроматина.
Плазмобласт имеет бластное ядро, беззернистую фиолетово-синюю цитоплазму. Проплазмоцит по сравнению с плазмоцитом обладает более плотным ядром, расположенным обычно эксцентрично, относительно большей цитоплазмой сине-фиолетового цвета. Плазмоцит характеризуется колесовидным плотным ядром, лежащим эксцентрично; цитоплазма — сине-фиолетовая, иногда с несколькими азурофильными красноватыми гранулами. И в норме и в патологии он может быть многоядерным.
Будучи гистогенетически единой, кроветворная система в своем функционировании характеризуется определенной независимостью поведения отдельных ростков.
Количественное и качественное изменение лейкоцитов при патологических процессах
Основные функции лейкоцитов в норме
В крови здорового взрослого человека в условиях покоя до приёма пищи содержится 4-9×109/л лейкоцитов.
Много лейкоцитов содержится за пределами сосудистого русла, они участвуют в реализации иммунного надзора.
Основная функция клеток белой крови – защитная, они защищают организм от болезнетворных факторов путём фагоцитоза:
Кроме того, лейкоциты стимулируют процессы регенерации тканей.
Типовые изменения количества лейкоцитов в единице объёма крови
Лейкоцитоз– состояние, характеризующееся увеличением числа лейкоцитов в объёме крови выше нормы (более 9×109/л).
— эндогенные (инфекционные и неинфекционные);
— экзогенные (инфекционные и неинфекционные).
— физические (радиация в малых дозах);
— химические (алкоголь, дефицит кислорода, ЛС, стимулирующие пролиферацию клеток);
— биологические (бактерии и продукты их жизнедеятельности, иммунные комплексы Аг и Ат; БАВ ↑, лейкопоэтины ↑, гистамин, продукты клеточного распада).
Механизм развития лейкоцитозов
Абсолютный лейкоцитоз – повышение количества лейкоцитов в крови вследствие усиления лейкопоэза реактивного и опухолевого характера в кроветворных органах или же увеличенного поступления лейкоцитов из костномозгового депо в кровеносные сосуды.
Относительный лейкоцитоз – увеличение числа лейкоцитов в крови в результате перераспределения их из пристеночного пула в циркулирующий, а также их скопления в очаге воспаления. Причем, возрастание общего числа лейкоцитов сочетается с увеличением количества отдельных видов лейкоцитов (эозинофиллия, нейтрофилёз, базофилия, лимфоцитоз, моноцитоз).
Аллергия– увеличение эозинофилов (аллерген высвобождает из лимфоцитов стимуляторы эозинофильного лейкопоэза ИЛ, факторы хемотаксиса эозинофилов, эотаксина).
При инфекциях стафилококковой и стрептококковой этиологии отмечается увеличение нейтрофилов (стимуляция миелопоэза и выброс в кровь гранулоцитов).
При вирусах коклюша, гепатита, а также при туберкулёзе, сифилисе и бруцеллёзе отмечается стимуляция лимфопоэза, увеличение числа лимфоцитов.
При таких инфекциях как инфекционный мононуклеоз, краснуха, бруцеллёз, малярия, при септическом миокардите и коллагенозах отмечается мобилизация моноцитов.
При микседеме, язвенном колите, хроническом миелолейкозе, спленэктомии отмечается базофилия.
Изменения лейкоцитарной формулы
Лейкоцитарная формула в норме:
— нейтрофилы (миелоциты 0%, метамиелоциты 0%, палочкоядерные 1-6%, сегментоядерные 47-72%);
Абсолютный лейкоцитоз сопровождается изменением лейкоцитарной формулы. Главным критерием зрелости зернистых эритроцитов является характер ядра (форма, размер, интенсивность окраски), поэтому сдвиги лейкоформулы обозначают как ядерные:
ВЛЕВО – увеличение молодых, незрелых форм нейтрофилов;
ВПРАВО – увеличение сегментированных ядерных форма нейтрофилов и признаки их дегенерации.
Ядерный сдвиг влево:
— гипорегенераторный(палочкоядерные более 6%, умеренный лейкоцитоз 10-11×109/л);
регенераторный(палочкоядерные выше нормы, метамиелоциты, лейкоцитоз 13-18×109/л);
гиперрегенераторный (палочкоядерные увеличиваются значительно, метамиелоциты, миелоциты, лейкоцитоз 20-25×109/л);
регенераторно-дегенераторныйнаблюдается при инфекционных болезнях, хронических гнойных процессах с интоксикацией, сопровождается увеличением уровня палочкоядерных лейкоцитов, метамиелоцитов, миелоцитов, снижением сегментоядерных лейкоцитов, дегенерацией их ядер, цитоплазмы, цитолеммы.
Лейкемоидные реакции –резкое увеличение в крови незрелых форм лейкоцитов. Картина сходна с таковой при лейкозах, но носит временный обратимый характер, не трансформируется в лейкоз.
Этиология: инфекции, опухоли, острый гемолиз и др.
Патогенез: реактивная гиперплазия лейкопоэтической ткани:
А) миелоидный тип лейкемоидных реакций (нейтрофильный, эозинофильный, моноцитарный) – при сепсисе и метастазах рака в костный мозг;
В) лимфоцитарный тип лейкемоидных реакций – при инфекционном лимфоцитозе и мононуклеозе.
Ядерный сдвиг вправопри лейкопении является показателем угнетения лейкопоэза, сочетается с появлением признаков дегенерации лейкоцитов и уменьшением палочкоядерных нейтрофилов, а у здоровых людей встречается в 20% случаев.
Индекс ядерного сдвига
Указанные выше изменения соотношения зрелых и незрелых форм нейтрофилов могут быть оценены количественно путём расчёта ядерного сдвига. Он отражает отношение процентного содержания суммы всех молодых форм нейтрофилов к их зрелым формам:
ИЯСН = Миелоциты % + метамиелоциты % + палочкоядерные %
Сегментоядерные %
В норме может быть 0,05–0,1. Увеличение его – сдвиг влево, уменьшение – сдвиг вправо.
Перераспределительный и гемоконцентрационный лейкоцитозы не сопровождаются изменением лейкоформулы.
Виды лейкоцитозов
Лейкопения – уменьшение общего количества лейкоцитов в крови ниже 4×109 /л. Может быть относительной, абсолютной. При преимущественном снижении отдельных форм лейкоцитов выделяют нейтро-, эозино-, лимфо-, моноцитопению.
— уменьшение продукции лейкоцитов в гемопоэтической ткани;
— нарушение выхода зрелых лейкоцитов из костного мозга в кровь;
— разрушение лейкоцитов в кроветворных органах и крови;
— перераспределение лейкоцитов в сосудистом русле;
— повышенное выделение лейкоцитов из организма.
Врач лабораторной диагностики
ЦДЛ городской больницы
Костюк К.С.
Приемная главного врача
(+375 214) 50-62-70
(+375 214) 50-62-11 (факс)
Канцелярия
(+375 214) 50-15-39 (факс)
Лейкопоэз что это такое простыми словами
Лейкоциты. Общая характеристика элементов белой крови
Лейкоциты (греческое leukos – белый, kytos – вместилище) – одна из трех разновидностей форменных элементов крови позвоночных животных и человека.
Представление о лейкоцитах сформировалось более 100 лет назад одновременно с возникновением учения о крови и кроветворении, получило развитие в трудах Р. Вирхова (1955), И.И. Мечникова (1883), А.А. Максимова (1902), А.А. Заварзина (1945) и других отечественных и зарубежных исследователей.
Лейкоциты, в отличие от эритроцитов, это ядросодержащие клетки, структурная организация которых идентична другим клеткам нашего организма. Лейкоцитарная клетка ограничена цитоплазматической мембраной, в цитоплазме содержатся митохондрии, лизосомы с набором гидролитических ферментов и биологическиактивных соединений, имеется аппарат Гольджи, система эндоплазматического ретикулума, белоксинтезирующая система, представленная рибосомами и полирибосомами, и другие органоиды. Размеры лейкоцитов варьируют от 4 до 20 мкм. Продолжительность жизни также весьма вариабельна и составляет от 4–5 дней до 20 дней для элементов гранулоцито-моноцитарного ряда, а для лимфоцитов 100–200 дней. Количество лейкоцитов в периферической крови здорового взрослого человека колеблется от 4×10 9 /л до 9×10 9 /л.
Количество лейкоцитов у новорожденных уже в течение первых суток достигает 10×10 9 /л – 30×10 9 /л, а затем несколько уменьшается и со второй недели жизни составляет в среднем 10×10 9 /л – 12×10 9 /л. Однако следует отметить, что согласно данным многочисленных авторов содержание лейкоцитов в периферической крови в течение первых лет жизни, а по некоторым данным и до 10–15 лет, может быть значительно выше аналогичного показателя крови здорового взрослого человека (таблица).
Прежде чем остановиться на морфофункциональных особенностях отдельных видов лейкоцитов, необходимо рассмотреть гистогенез элементов белой крови в костном мозге, поскольку именно четкие представления о гистогенезе позволят не только хорошо усвоить вопросы физиологии белой крови, но и современные принципы классификации лейкозов, их гематологическую характеристику.
Как известно, лейкоциты позвоночных животных и человека образуются в специальных кроветворных органах: в период эмбрионального развития такими органами являются желточный мешок, печень, селезенка и костный мозг. Во взрослом организме лейкоциты образуются в костном мозге, а лимфоциты, кроме того, в селезенке, вилочковой железе и лимфатических узлах.
В костном мозге имеется две неравнозначные группы клеток: клетки ретикулярной стромы и клетки кроветворной ткани костного мозга с их производными – зрелыми клетками крови. К клеточным элементам ретиулярной стромы относят фибробласты, остеобласты, жировые клетки, эндотелиальные клетки. Указанные клетки объединяют собирательным названием «ретикулярные клетки».
Возрастная динамика количества лейкоцитов и лейкоцитарной формулы у детей
В настоящее время четко определена гистогенетическая независимость системы кроветворной стромы и кроветворных клеток. Ретикулярные клетки имеют самостоятельные стволовые клетки, способные дифференцироваться во все клеточные элементы.
Классификация лейкоцитов. Морфологические и функциональные особенности отдельных видов лейкоцитов
Существующая в настоящее время классификация лейкоцитарных элементов является морфофункциональной и отражает уровень современных знаний по физиологии лейкоцитов.
Все морфологически идентифицируемые лейкоцитарные элементы можно разделить на две группы с учетом одной из основных функциональных характеристик клеток – способности к делению. Так, различают две подгруппы клеток – пролиферирующих и утративших способность к пролиферации (сюда входят и лейкоциты, покинувшие органы кроветворения – циркулирующие в крови и перешедшие в ткани). Циркулирующие в кровотоке лейкоциты подразделяютя на два функциональных пула: а) свободно циркулирующие в крови, б) клетки, занимающие краевое положение в сосудах и не участвующие в циркуляции, – секвестрированные, или депонированные, лейкоциты.
С учетом морфологических особенностей (наличие зернистости и гранул) все лейкоцитарные элементы делятся на две большие группы: гранулоциты и агранулоциты.
Свойства лейкоцитов
1. Все виды лейкоцитов в большей или меньшей степени обладают способностью к амебовидному движению, что обеспечивает миграцию лейкоцитов в ткани через сосудистую стенку. Этот процесс называется диапедезом. Он определяет защитную функцию лейкоитов. 50 % лейкоцитов за пределами сосудистого русла находятся в межклеточном пространстве, а 30 % – в костном мозге.
2. Лейкоциты обладают положительным хемотаксисом по отношению к бактериальным токсинам, продуктам распада бактерий и дегенерирующим клеткам организма, комплексам антиген – антитело.
3. Одним из важных свойств лейкоцитов является способность к фагоцитозу и пиноциозу.
4. Лейкоциты обеспечивают механизмы резистентности за счет лизосомальных ферментов, в частности протеаз, пептидаз, диастазы, дезоксирибонуклеазы, липаз, поступающих в окружающие ткани при жировой дегенерации лейкоцитов. Бактерицидные свойства лейкоцитов обеспечиваются и освобождением лизоцима, катионных белков, лактоферрина, активных форм кислорода.
5. Лейкоциты являются регуляторами коагуляционного потенциала крови. Это свойство лейкоцитов обусловлено содержанием в них активаторов и проактиваторов плазминогена, а также наличием в лизосомах фибринолитическиактивных протеаз, которые могут расщеплять фибрин без участия плазминогена. Вышеуказанные факторы обеспечивают создание альтернативного механизма фибринолиза наряду с плазминовой фибринолитической системой, что играет важную роль в деблокировании сосудистого русла при ДВС-синдроме.
6. Лейкоциты участвуют в развитии синдрома системного воспалительного ответа, лихорадки, регуляции лейкопоэза за счет образования цитокинов с дистантным действием.
7. Лейкоциты обеспечивают индукцию и развитие специфических иммунологических механизмов защиты, а также аллергических реакций гуморального и клеточного типов.
Гемопоэз и его регуляция
Кровь является исключительнореактогенной системой, характеризующейся разнообразными изменениями клеточного состава, а также растворимых компонентов в ответ на действие патогенных факторов.
Система крови представляет собой производное мезенхимы и включает следующие основные компоненты: кровь и лимфу, органы кроветворения и иммунопоэза, а также клетки крови, эмигрирующие в соединительную ткань, и эпителиальные ткани. Естественно, чрезвычайно важная роль в регуляции гомеостаза периферической крови отводится органам кроветворения, в частности костному мозгу, где в условиях нормы имеют место сохранение динамического равновесия между процессами гемопоэза и распада клеток, а также определенная стадийность дифференцировки элементов миелоидного, лимфоидного, эритроцитарного и мегакариоцитарного рядов.
В процессе раннего эмбрионального периода жизни (около 2-х недель очаги системы гемостаза формируются в желточном мешке, где пролифирируют и дифференцируются участки мезенхимы, мезодермальных клеток).
Основными местами гемопоэза, начиная с 11-й недели гестации и прежде всего второго триместра, являются печень и селезенка. Гемопоэз смещается из печени и селезенки в мозговые полости костей лишь с 3-го триместра гестации и остается в этих структурах к моменту рождения ребенка. В течение юности и зрелого возраста места гемопоэза постепенно смещаются из трубчатых костей скелета в плоские кости (череп, позвонки, грудина, ребра, таз), которые становятся основными местами гемопоэза у взрослых людей.
Основные гемопоэтические факторы роста включают группы гормонов и цитокинов, продуцируемых в значительной мере стромальными клетками микроокружения.
В последние годы достигнуты определенные успехи в унификации представлений о характере и механизмах процессов гемопоэза в костном мозге, роли цитокинов в гистогенезе элементов крови.
Ежедневно у человека обновляется около 100 млрд форменных элементов периферической крови. В гемопоэтической ткани костного мозга гранулоциты и их предшественники составляют около 60 %, эритроидные предшественники – 20 %, лимфо- и моноциты – около 10 %, а недифференцированные и разрушающиеся клетки – также около 10 %.
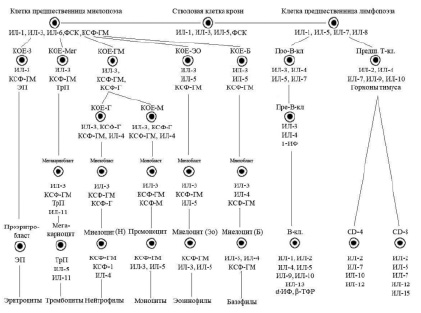
Согласно унитарной теории кроветворения, сформулированной А.А. Максимовым, источником всех линий кроветворения в костном мозге являются «родоначальные клетки». Длительное время не существовало единой терминологии для их обозначения. В настоящее время используют термин «плюрипотентные стволовые клетки» (ППСК), трансформирующиеся в костном мозге в мультипотентные стволовые клетки.
Современная схема гемопоэза была разработана А.И. Воробьевым совместно с И.Л. Чертковым (1973), которая в основном используется в настоящее время с различными дополнениями и модификациями.
Кроветворная ткань является динамичной, постоянно обновляющейся системой, в связи с этим знание кинетики гемопоэза необходимо для понимания патогенеза заболеваний различной этиологии. Гемопоэтические клетки отличаются большим разнообразием структуры и функции, обеспечивающим в процессе их созревания самые различные биологические процессы, такие, как транспорт О2, гемостаз, фагоцитоз, иммунитет.
В настоящее время очевидно наличие шести классов дифференцировки клеток периферической крови (схема), причем первые два класса клеток включают плюрипотентные и мультипотентные клетки костного мозга, морфологически не распознаваемые элементы. К III классу относят коммитированные унипотентные клетки-предшественницы, к IV классу относятся бласты – ядросодержащие клетки эритроцитарного, лимфоидного, миелоидного и мегакариоцитарного рядов, V класс – это созревающие клетки. Часть клеток миелоидного ряда (юные и палочкоядерные) уже содержатся в периферической крови, а VI класс – это зрелые клетки крови и костного мозга.
Касаясь более детальной характеристики гемопоэтических клеток костного мозга, следует отметить, что ППСК, являющиеся источником образования клеток крови, составляют 0,01 % от всех ядросодержащих клеток костного мозга. Однако этого количества достаточно для восстановления гемопоэза в случаях аплазии и гипоплазии костного мозга. Ранее считалось, что клетки крови происходят из гемоцитобласта – производного гемогистиобласта.
ППСК – морфологически не распознаваемая клетка, условно относится к I классу кроветворения, маркерной молекулой этих клеток является CD34, экспрессируемая и эндотелиоцитами сосудов. ППСК относится к категории самоподдерживающихся клеток, способных к митотическому делению до 100 раз в течение своей жизни. Всего у человека примерно 4–400×105 стволовых клеток крови, некоторые из них выходят из костного мозга и обнаруживаются в крови.
Упрощенная схема регуляции кроветворения (Алмазов В.А., 1999): ФСК – фактор стволовой клетки, КОЕ – колониеобразующая единица, ИЛ – интелейкин, КСФ – колониестимулирующий фактор, ИФ – интерферон, ТФР – трансформирующий фактор роста, ЭП – эритропоэтин, ТрП – тромбопоэтин
Миграция стволовых клеток усиливается при нарушениях гомеостаза, в частности при гипоксиях, радиации, химиотерапии и других стрессорных воздествиях, находится под контролем хемокина CXCL-12, синтезируемого остеокластами, эндотелиальными клетками, клетками стромы. Регуляторами миграции стволовых клеток являются также КСФ-Г и ИЛ-1. Стволовые клетки в покоящемся состоянии выполняют две основные функции: 1) самоподдержание за счет низкого уровня пролиферативной активности; 2) дифференцировку в сторону образования коммитированных предшественников.
Дальнейшая дифференцировка ППСК обеспечивается различными специфическими и неспецифическими механизмами. Различают локальные и длиннодистантные механизмы регуляции. Локальные механизмы регуляции обеспечиваются за счет тканевого, микрососудистого, нервного компонентов и распространяются преимущественно на I и II классы клеток кроветворения в костном мозге. Тканевый компонент регуляции гемопоэза включает межклеточное взаимодействие, а также продукцию клетками соединительной ткани, моноцитарно-макрофагальной, мегакариоцитарной линий, эндотелием различных цитокинов с ростстимулирующим действием. Микрососудистый и нервный компоненты обеспечивают соответственно оксигенацию и трофику стромы и паренхиматозных элементов, а также выход в кровоток форменных элементов.
Начиная с коммитированных клеток костного мозга, в регуляции гемопоэза доминируют длиннодистантные механизмы, обеспечиваемые различными цитокинами, системой «кейлоны – антикейлоны», гормонами.
Касаясь динамики гемопоэза в костном мозге, следует отметить, что вслед за классом ППСК возникает образование мультипотентной полустволовой клетки, или клетки – предшественницы лимфопоэза, под влиянием фактора стволовой клетки (ФСК), ИЛ-1, ИЛ-6. Параллельно происходит образование из полипотентной стволовой клетки мультипотентной полустволовой клетки – предшественницы миелопоэза под влиянием ряда цитокинов: ФСК, ИЛ-1, ИЛ-3, ИЛ-6, КСФ-Г.
Третьим классом недифференцированных клеток гемопоэза костного мозга являются коммитированные, или унипотентные, клетки. Для лимфоидного ряда – это про-Т- и про-В-лимфоциты, а для миелоидного ряда – это колониеобразующие клетки эозинофильного и базофильного рядов (КОЕ-Эо, КОЕ-Б), нейтрофильного ряда (КОЕ-Г), моноцитарного ряда (КОЕ-М), а также эритроцитарного (КОЕ-Э) и мегакариоцитарного (КОЕ-Мег) рядов.
Гемопоэтические клетки III класса – короткоживущие, интенсивно пролиферирующие, идентифицируемые клетки. Регуляторами их пролиферации и дифференцировки являются цитокины и «специфические» гемопоэтины.
Последними пролиферирующими клетками гемопоэтического ряда являются клетки IV класса – бласты – морфологически и гистохимически распознаваемые элементы (миелобласты, лимфобласты, монобласты, эритробласты). V класс дифференцировки включает созревающие клеточные элементы (для миелоидного ряда это промиелоцит, миелоцит, метамиелоцит, палочкоядерные лейкоциты; для лимфоидного ряда – пре- и про-В- и Т-лимфоциты, протоплазмоциты; для эритроцитарного ряда – пронормоцит, базофильный, полихроматофильный, оксифильный нормоцит, ретикулоцит.
VI класс включает в себя зрелые клетки костного мозга и периферической крови.
Касаясь кинетики гемопоэза, следует отметить, что для делящихся клеток-предшественниц митотический цикл, помимо митоза, включает фазу G1, во время которой происходит подготовка гемопоэтических клеток к синтезу ДНК, а далее S-фазу, характеризующуюся удвоением количества ДНК, и фазу G2, включающую период подготовки к митотическому делению. Продолжительность митотического цикла для морфологическинераспознаваемых клеток-предшественников составляет в среднем около 20 часов.
Относительно регуляции гемопоэза необходимо отметить по крайней мере два его варианта – конститутивный и индуцированный гемопоэз. Конститутивный гемопоэз регулируется цитокинами и межклеточным взаимодействием, а осуществляется в особых зонах скопления стволовых клеток. Часть стволовых клеток, медленно размножаясь, мигрирует в другие зоны костного мозга, где и дифференцируется.
Индуцированный гемопоэз возможен при нарушениях гомеостаза при различных стрессорных воздействиях (гипоксия, интоксикация, ионизирующая радиация) и регулируется в основном КСФ-Г, ИЛ-1, ФСК.
Согласно данным литературы, важнейшими стимуляторами пролиферации и дифференцировки клеток гранулоцитарного и моноцитарного рядов оказываются колониестимулирующие факторы (КСФ). Последние являются пептидами, продуцируемыми у человека моноцитарно-макрофагальными клетками крови различных тканей, в частности костного мозга, а также лимфоцитами, эндотелиальными клетками, фибробластами, тучными клетками на фоне антигенной стимуляции. Наиболее изучены мульти-КСФ (ИЛ-3), гранулоцитарно-макрофагальный КСФ (КСФ-ГМ), макрофагальный КСФ (КСФ-М), гранулоцитарный КСФ (КСФ-Г). Усиление лейкопоэза возникает под влиянием провоспалительных цитокинов: ИЛ-1, ИЛ-6, ИЛ-8, а также под влиянием ряда медиаторов воспаления, в частности лейкотриенов В4, С4, ФСК, вырабатываемого клетками микроокружения стволовых клеток. Универсальными стимуляторами гранулоцитарно-моноцитарного лейкопоэза являются гормоны адаптации: катехоламины, глюкокортикоиды, реализующие свои эффекты на костный мозг через усиление образования КСФ и интерлейкинов. К числу стимуляторов лейкопоэза относятся витамин В12, аскорбиновая кислота, фолиевая кислота, железо. Подавление костно-мозгового кроветворения возможно под влиянием ряда медиаторов воспаления, таких, как простагландины Е1, Е2, ИЛ-10, ИЛ-13, ФНО-α, трансформирующий фактор роста бета (ТФР-β), а также лактоферрина и кислого изоферритина.
Регуляция пролиферации и дифференцировки лимфоцитов находится под влиянием цитокинов, интенсивно образующихся на фоне воздействия различных антигенов инфекционной и неинфекционной природы лимфоцитами и моноцитами, в частности ИЛ-2, ИЛ-4, ИЛ-6, ИЛ-7, бластогенного и митогенного факторов. Классическими ингибиторами лимфопоэза являются гормоны адаптации: АКТГ, глюкокортикоиды, индуцирующие развитие реакции апоптоза и цитолиза в лимфоидной ткани.
В настоящее время очевидна определяющая роль цитокинов в регуляции костно-мозгового кроветворения, в частности ФСК, КСФ-Г, КСФ-М, КСФ-ГМ, а также ИЛ-3 или мульти-КСФ, регулирующих дифференцировку и созревание практически всех ростков кроветворения. К настоящему моменту для многих цитокинов определены структура и биологические свойства.
Далее приведены особенности биологических эффектов некоторых из указанных цитокинов, влияющих на процессы роста и дифференцировки гемопоэтических клеток костного мозга.
Фактор стволовых клеток (ФСК). ФСК – ростовой фактор для гемопоэтических стволовых клеток, образование которого детерминируется геном 12-й хромосомы (q22-q24). Биологическая активность ФСК проявляется в виде растворимой и мембранно-связанной форм. Трансмембранный белок состоит из 273 аминокислотных остатков, растворимая форма представлена нековалентно-связанным димером.
Рецептор ФСК, c-kit, обозначается как CD117, его связывание с ФСК приводит через ряд промежуточных реакций к активации протеинкиназы С и yak2/STAT пути клеточной активации [20]. ФСК интенсивно синтезируется в разных тканях плода, а в постнатальном периоде в фибробластах, эндотелиоцитах, недифференцированных стромальных клетках.
В организме человека ФСК оказывает интенсивное стимулирующее влияние на тучные клетки, пролиферацию предшественников Т- и В-лимфоцитов, интраэпителиальных γδ-лимфоцитов.
ФСК стимулирует CD34+ стволовые клетки человека и в сочетании с ИЛ-3, КСФ-Г, КСФ-ГМ усиливает формирование гранулоцитарно-макрофогальных и эритроцитарных колоний, предшественников тучных клеток.
Fit-3-лиганд. Другим стимулятором гемопоэза в костном мозге является Fit-3-лиганд, взаимодействующий с тирозинкиназными рецепторами. Подобно ФСК и КСФ-М, Fit-3-лиганд продуцируется стромальными клетками, клетками эндотелия и Т-лимфоцитами, а его рецептор экспрессируется на ранних гемопоэтических клетках – предшественницах миеломоноцитарного ряда и на пре-В-лимфоцитах.
Эффекты fit-3-лиганда на костно-мозговые клетки усиливаются цитокинами ИЛ-3 и КСФ-ГМ. Комбинация ФСК и Fit-3-лиганда значительно усиливает пролиферацию костно-мозговых стволовых клеток. Рекомбинантный fit-3-лиганд стимулирует пролиферацию CD34+ стволовых клеток костного мозга человека, а также ранних гемопоэтических клеток-предшественниц. Однако его эффекты слабее, чем у ФСК-ГМ.
Гранулоцитарный колониестимулирующий фактор (КСФ-Г). Образование КСФ-Г детерминируется геном хромосомы 17 у человека (С17, q11-q21). Зрелый цитокин имеет глобулярную структуру с ММ 18,6 кДа, синтезируется моноцитами, фибробластами, эндотелием, стромальными клетками, а далее поступает в системный кровоток и в костный мозг. Рецепторы цитокина экспрессируются на клетках миеломоноцитарного ростка кроветворения от миелобластов до зрелых гранулоцитов, а также на некоторых клетках моноцитарного ростка. Продукция КСФ-Г стимулируется вовлечением провоспалительных цитокинов ИЛ-1, ФНО, бактериальных эндотоксинов. Биологическое действие КСФ-Г связано с ускорением пролиферации и созревания ранних предшественников гранулоцитов, усилением фагоцитарной активности нейтрофилов, их кислородзависимого киллинга и антителонезависимой цитотоксичности, продукцией зрелыми нейтрофилами ИЛ-8 и активацией хемотаксиса под влиянием ИЛ-8.
КСФ-Г после стимулирующего влияния на гемопоэз в условиях воспаления, инфекции, оказывает активирующее влияние на продукцию ИЛ-4, ИЛ-10, стимулирует Th2, усиливает гуморальное звено иммунитета, обеспечивает антибактериальную защиту организма.
Макрофагальный колониестимулирующий фактор (КСФ-М). Макрофагальный колониестимулирующий фактор КСФ-М продуцируется стромальными клетками костного мозга, фибробластами, моноцитами, макрофагами, гепатоцитами, эндотелием, гладкомышечными клетками. КСФ-М кодируется геном, расположенным на коротком плече первой хромосомы в зоне р13-р21, а также на 5-й хромосоме(CD q33). Мономер КСФ-М состоит из 256 аминокислот, существует в виде растворимой и мембранно-связанной формы. КСФ-М увеличивает экспрессию антигенов МНС II на макрофагах, усиливает их цитотоксичность.
Рецепторы M-CSF относятся к семейству рецепторов ростовых факторов, кодируются протоонкогеном c-fmg, экспрессируются на всех клетках моноцитарного ряда, гладкомышечных клетках и на трофобласте.
Ген КСФ-М во многих клетках экспрессируется конститутивно, усиление синтеза цитокина возникает под влиянием ИЛ-10, ФНО-α, КСФ-ГМ, прогестероном, ИЛ-4.
КСФ-М стимулирует пролиферацию, дифференцировку клеток – предшественниц моноцитарного ряда, вызывает развитие моноцитоза, тромбоцитопении, иногда нейтропении, повышает противоопухолевую антителозависимую цитотоксичность моноцитов и антибактериальную активность клеток моноцитарно-макрофагального ряда.
Гранулоцитарно-макрофагальный колониестимулирующий фактор (КСФ-ГМ). КСФ-ГМ – ростовой фактор, он синтезируется в условиях нормы в незначительных количествах, а при воспалении различного генеза интенсивность синтеза возрастает под влиянием бактериальных эндотоксинов, провоспалительных цитокинов.
Зрелый КСФ-ГМ имеет ММ 14,5 кДа, состоит из 127 аминокислотных остатков. Интенсивное гликозилирование КСФ-ГМ в процессе синтеза приводит к увеличению его ММ и синтетической биологической активности.
Рецепторы КСФ-ГМ обладают высокой аффинностью связывания лиганда.
После связывания КСФ-ГМ с рецепторами активируется МАР-киназа, Scr-киназа и фосфатидилинозитол-3-зависимая киназа, киназа Jak-2.
Биологическая активность КСФ-ГМ направлена на стимуляцию и дифференцировку миеломоноцитарных предшественников гемопоэза, колоний мегакариоцитов, а также на усиление функциональной активности нейтрофилов, эозинофилов, моноцитов за счет стимуляции хемотаксиса, адгезии, продукции активных форм кислорода.
КСФ-ГМ вызвает усиление антигенпрезентирующей функции моноцитов, цитотоксичности моноцитов в отношении опухолевых клеток.