Лейкоциты деген в желудке что это
Лейкоциты деген в желудке что это
При цитологическом изучении материала, полученного из желудка с помощью гастробиопсии, в препаратах отчетливо определяют клеточные элементы слизистой оболочки желудка: покровно-ямочный эпителий, главные и обкладочные клетки желез.
Соотношение в цитологических препаратах клеточных элементов слизистой оболочки желудка, различная степень их дифференцировки, появление признаков дегенерации и атипии, а также появление лейкоцитов, ретикулярных и гистиоидных элементов позволяют выявить типы гастроцитограмм. которые наиболее свойственны тому или другому заболеванию желудка.
Гастроцитограммы больных хроническим гастритом характеризуются наличием клеток покровно-ямочного эпителия, которые располагаются преимущественно небольшими пластами и скоплениями. Клетки имеют высоко- и низкоцилиндрическую форму, базально или центрально расположенное ядро. широкую,слабобазофильную цитоплазму. Ядра клеток отличаются некоторым полиморфизмом, имеются все переходы от незрелых относительно крупных, светлых с нежносетчатым рисунком хроматина до зрелых небольших размеров, интенсивно окрашенных ядер.
Главные и обкладочные клетки желез обнаруживают в различном количестве, расположены разрозненно, небольшими округлыми группами или ровными рядами, в которых отмечается правильное чередование главных и обкладочных клеток. В главных клетках отчетливо просматриваются окрашенные в сине-фиолетовый цвет грубые гранулы, заполняющие всю цитоплазму. Обкладочные клетки отличаются широкой светлой цитоплазмой, окрашенной в нежно-розовый цвет. В препаратах встречаются лимфоидные элементы и полиморфно-ядерные нейтрофильные лейкоциты.
В цитограммах при полипах желудка большое количество пластов и больших скоплений покровно-ямочного эпителия, встречаются железисто-подобные структуры. По сравнению с цитограммами при гастрите можно отметить преобладание молодых, незрелых клеток с укрупненными ядрами и нежным рисунком хроматина в них.
При язвенной болезни желудка в гастроцитограммах преобладают сег менто-ядерные нейтрофилы, кроме того, обнаруживаются в значительном количестве лимфоциты, плазматические клетки, эозинофилы, клетки гистиоидного тина, скопления полиморфных эпителиальных клеток. В эпителии обычно отмечают признаки дегенерации в виде вакуолизации цитоплазмы и ядер, кариолизиса, кариорексиса и плазмолиза.
Однако необходимо отметить, что при цитологическом исследовании материала при неопухолевых и опухолеподобных поражениях желудка далеко не всегда возможно диагностировать эти заболевания. Последнее зависит от того, что изменения в клетках носят однотипный характер и часто можно обсуждать только степень клеточной пролиферации, атнпии и перестройки эпителия по кишечному типу.
Из злокачественных новообразований в желудке наиболее часто встречается аденокарцинома трех видов адеиокарцинома с высокой и низкой степенью дифференцировки, а также аденокарцинома с выраженным слизеобразованием. Реже встречаются перстневидноклеточный и недифференцированный рак, а также другие неэпителиальные опухоли.
Цитограммы больных раком желудка характеризуются наличием клеток с морфологическими признаками злокачественности. Клетки располагаются комплексами, в виде железисто-подобных или папиллярных структур, разрозненно. В комплексах и структурах отмечается беспорядочное нагромождение ядер. Клетки крупных размеров. Ядра занимают почтя всю клетку, преимущественно неправильной формы, гиперхромиые с грубым, неравномерно распределительным хроматином, гипертрофированными множественными нуклеоламн.
Гистологическую форму опухоли не всегда удается установить, чаше это возможно в случаях аденокарциномы, где, как правило, обнаруживаются железисто-подобные структуры. Коллоидный рак характеризуется наличием большого количества слизистых масс и перстневидных опухолевых клеток При малоднфференцированном раке резко анаплазированные клетки, с большим числом фигур деления, обычно располагающиеся разрозненно.
Лейкоциты деген в желудке что это
В настоящее время эндоскопическое исследование желудочно-кишечного тракта у больных с язвенной болезнью желудка и ДПК, как правило, дополняется взятием биопсии с последующим морфологическим исследованием ткани, поскольку при наличии любого язвенного или инфильтративного поражения необходима гистологическая и цитологическая верификация эндоскопических данных.
Язва представляет собой дефект тканей стенки желудка или ДПК с перифокальными изменениями воспалительного или дегенеративного характера. В 85,3 % случаев язвы желудка являются одиночными и в 14,7 % – множественными. В ДПК одиночные язвы встречаются в 94,5 %. В 2,9 % случаев отмечается сочетание язвы желудка и ДПК.
Цель исследования – изучение особенностей морфологической структуры слизистой желудка у пациентов с язвенной болезнью желудка и ДПК в стадии обострения и ремиссии заболевания.
Материалы и методы исследования
На основании эндоскопического определения локализации язвенного дефекта, данных анамнеза, учета клинических проявлений заболевания все больные (пациенты отделения хирургии) были разделены на четыре группы. Первую группу составили 64 больных с ЯБ ДПК; вторую группу – 33 пациента с ЯБ желудка; в третьей группе было 13 больных с сочетанием ЯБ желудка и ДПК. К четвертой группе нами были отнесены пациенты с осложненным течением заболевания – 26 человек (в анамнезе у этой категории больных имеются ссылки на осложненное течение ЯБ – перфорации, кровотечения). Все группы были сопоставимы по возрасту, факторам риска, сопутствующей патологии и характеру течения заболевания.
Больным выполняли эндоскопическое исследование верхних отделов желудочно-кишечного тракта, которое дополняли взятием материала для гистологического анализа, в том числе для изучения клеточного состава инфильтрата в стадию обострения и ремиссии.
Брали не менее 5 биоптатов: по два из антрального и фундального отделов и один из области угла желудка.
Результаты исследования и их обсуждение
В результате исследования установлено, что характер микроскопических изменений язвы зависит от стадии заболевания. При обострении дно язвы состоит из четырех слоев. Первый, самый верхний слой представлен бесструктурными некротическими массами, слизью, фибрином, десквамированными эпителиальными клетками, лейкоцитами и эритроцитами. Второй слой – зона фибриноидного некроза. Толщина его прерывиста и составляет 1–1,5 мм. При быстро прогрессирующем процессе альтерации слой фибриноидного некроза резко утолщен, так как образование этого слоя связано с пропитыванием коллагеновых волокон фибриногеном плазмы, а выраженность экссудации зависит от интенсивности и длительности обострения. Третий слой дна язвы определяется не всегда. Он представлен грануляционной тканью и большим числом сосудов. Здесь отмечается выраженная в различной степени плазмолимфоцитарная инфильтрация и склероз. При прогрессировании альтерации этот слой подвергается фибриноидному некрозу, а при заживлении язвы – рубцеванию. Четвертый слой представлен соединительной тканью различной степени зрелости, которая распространяется далеко за пределы макроскопически определяемого края язвенного дефекта. Значительным изменениям подвергаются кровеносные сосуды (чаще артерии), расположенные в области язвы. Отмечается воспалительная инфильтрация и фибриноидный некроз стенок, тромбоз.
Морфологические изменения могут быть различными в зависимости от стадии развития язвенного процесса. При прогрессировании язвы дефект увеличивается в размерах в ширину и в глубину. Это увеличение размеров происходит за счёт разрушения краев язвы. Кроме того, в окружности язвы могут образовываться новые острые язвы и эрозии, которые, сливаясь, могут увеличивать размеры первичного язвенного дефекта. Процесс заживления язвы начинается с отторжения некротических масс дна язвы. Вслед за этим начинается процесс эпителизации. Активный рост эпителия с проникновением его под слой некротизированных тканей способствует более быстрому и окончательному отторжению некроза. Постепенно при заживлении язвы эпителий становится более высоким, клетки его начинают продуцировать слизь. В дальнейшем начинают формироваться желудочные ямки, а затем и железы. В отличие от нормального строения слизистой оболочки они имеют более примитивное строение.
Регенерировать могут и элементы мышечной пластинки слизистой оболочки. При этом образуются крупные гладкомышечные клетки, формирующие неравномерные утолщения. В регенерировавших участках отсутствуют эластические волокна, что даже при полном восстановлении слизистой оболочки маркирует зону имевшегося ранее изъязвления. Грануляционная ткань замещается волоконной соединительной тканью, и рубец становится белесоватым (стадия белого рубца), признаки воспаления в биопсийном материале отсутствуют. Мышечная оболочка стенки желудка или ДПК в области язвы не восстанавливается. Она замещается фиброзной тканью, в которой можно обнаружить отдельные мышечные клетки.
Слизистая оболочка регенерирует без образования рубца. Макроскопически вначале сформированный рубец характеризуется образованием на месте язвы участка покрытого палисадообразным эпителием с выраженной гиперплазией капилляров (стадия красного рубца). В этой стадии наблюдается появление в регенерировавшей слизистой оболочке незрелых псевдопилорических желез. В дальнейшем новообразованная слизистая оболочка приобретает более бледную окраску за счёт уменьшения количества капилляров и их запустения (стадия белого рубца).
При язве ДПК слизистая оболочка желудка отличается гиперплазированными желудочными железами с увеличением числа главных и париетальных клеток. Наряду с увеличением их числа происходит ускоренная дифференциация этих клеток. При дуоденальных язвах отмечается также гиперплазия клеток, продуцирующих гастрин. У больных с язвами ДПК в области дна желудка, как правило, наблюдаются морфологические признаки хронического гастрита.
При локализации язвы в желудке в зоне язвенного дефекта и в антральном отделе обнаруживается лимфоидно-клеточная инфильтрация собственной пластинки. Увеличено число клеток, продуцирующих иммуноглобулины, преимущественно класса G. Эти изменения являются свидетельством активации иммунной системы, связанной с антигенными свойствами продуктов распада тканей в зоне некроза, вирусов и микроорганизмов и образованием аутоантител. Морфологические изменения при гастродуоденальных язвах лежат в основе развития осложнений. Эти осложнения могут быть связаны с процессами деструкции тканей и носить язвенно-дегенеративный характер: пенетрация, перфорация, кровотечение. С сопутствующим воспалением связаны перигастрит, перидуоденит.
Результаты собственных исследований показали, что наиболее выраженные изменения в клеточном составе инфильтрата слизистой желудка по сравнению с данными контрольной группы отмечаются при язвенной болезни ДПК и сочетанной локализации язвенных дефектов в желудке и ДПК. Обострение язвенной болезни приводит к значительному увеличению числа клеток в инфильтрате слизистой.
Во всех группах наблюдения были установлены достоверные отличия с высоким уровнем значимости (p
Лейкоциты деген в желудке что это
Изучение заболеваний желудочно-кишечного тракта, в частности желудка и двенадцатиперстной кишки, является основой узкого направления медицины – гастроэнтерологии. Причин возникновения заболеваний желудка множество: неправильное питание, стрессы, нарушение режима труда и отдыха, воздействие вредных веществ, активность бактерий Helicobacter pylori и т.д. [1–3]. Желудок – важный орган, отвечающий за общее состояние организма, из-за желудочных состояний страдают все системы. Поэтому важно знать причины болезней желудка, основные его заболевания. Если рассматривать заболевания желудка с ракурса онкологии, то предвестниками данной патологии могут стать часто встречающиеся в повседневной практике гастроэнтерологов язвенная болезнь желудка, острый и хронический гастрит, дуоденогастральный рефлюкс, полипы, а также эрозия желудка. В ходе мониторинга пациентов стационарного и амбулаторного лечения данная группа заболеваний желудочно-кишечного тракта занимает лидирующее положение среди расстройств, которые в совокупности различных факторов окружающей среды, а также индивидуальных особенностей чаще других приводят к канцерогенной активности. Любое предраковое заболевание развивается поэтапно с нарастанием и углублением отрицательных изменений, происходящих в желудке. На некоторых стадиях любой процесс полностью обратим, то есть болезнь излечима. По мере углубления деструкции возможность обратимости снижается, наступает стойкая хронизация процесса, а болезнь становится неизлечимой. Переходу в предрак или рак способствуют наиболее глубокие стадии, когда болезнь развивается внутри клеток. Гастрит – это одно из наиболее распространенных желудочно-кишечных заболеваний воспалительного или воспалительно-дистрофического характера, поражающих слизистую оболочку желудка [4]. В связи со множеством разновидностей этой болезни термин «гастрит» является собирательным и служит для обозначения различных по происхождению воспалительных и дистрофических изменений в слизистой этого органа. Гастриты классифицируют по нескольким показателям – по типу, локализации воспалительного процесса, этиологическому фактору, эндоскопической картине, морфологическим изменениям слизистой оболочки желудка. Все эти показатели очень важны для диагностики и выбора способа лечения заболевания. Особого внимания заслуживает атрофический гастрит – длительно текущая форма хронического заболевания, при которой происходят деструктивные изменения в слизистой оболочке желудка. В результате патологического процесса ее площадь и количество функционирующих клеток резко уменьшаются. Многие специалисты считают [5–7], что этот подвид хронического гастрита является предраковым состоянием, как следствие угроза развития злокачественного процесса очень велика. При атрофическом гастрите запускается механизм перерождения нормальных клеток желудка; главные и добавочные клетки, принимающие участие в выработке пепсиногена и хлороводородной кислоты – основных составляющих желудочного сока, перестают функционировать в оптимальном режиме. Вместо него добавочные клетки желудка в большем объеме начинают продуцировать мукополисахариды – слизь. В результате резко снижается кислотность желудочного сока. То, что клетки меняют свою специализацию и перестают выполнять основную функцию, свидетельствует о том, что в организме есть сбой в системе гормональных, иммунных, ферментных и прочих регуляторов физиологических процессов. Язвенная болезнь желудка является одной из основных причин заболеваемости и смертности среди более семи миллионов ежегодно диагностируемых патологий желудочно-кишечного тракта [8]. Диагностика язвенной болезни желудка и двенадцатиперстной кишки предполагает наличие таких симптомов, как потеря веса, перенасыщенность, боли в эпигастральной области, чувство переполнения, вздутие живота, тошнота. К сожалению, наличие данных симптомов также вписывается в клиническую картину гастроэзофагеальной рефлюксной болезни, диспепсии и гастрита, в связи с чем диагностирование язвенной болезни желудка затруднено. Бессимптомное протекание данной патологии часто не позволяет провести диагностику на ранних стадиях развития болезни, заболевание остается незамеченным вплоть до клинических проявлений, а именно кровотечений желудочно-кишечного тракта [9]. Слизистая оболочка желудка выстлана одним слоем эпителиальных клеток, который поддерживается тонкими элементами рыхлой соединительной ткани, покрытой тонким слоем гладких мышечных волокон. У многих людей желудочный эпителий, помимо собственных кислых и ферментативных выделений желудка, подвергается воздействию Helicobacter pylori. Маленькие грамотрицательные палочки Helicobacter pylori обладают уникальной приспособленностью к колонизации желудка человека [10]. Наличие данных микроаэрофильных микроорганизмов приводит к возникновению ряда субклинических и клинических показателей, которые зависят от свойств заражающего штамма, хозяина и окружающей среды [11]. Ряду пациентов с язвенной болезнью желудка или развивающейся лимфомой желудка, которые ранее подвергались лечению с использованием нестероидных противовоспалительных препаратов, показана эрадикационная терапия. Но нельзя игнорировать тот факт, что данная терапия может ухудшить гастроэзофагеальную рефлюксную болезнь и увеличить риск развития рака пищевода [12]. Желудочные полипы представляют собой аномально растущую массу клеток, которые образуются на слизистой оболочке желудка. Наличие данной патологии является редкостью, и чаще всего заболевание протекает бессимптомно [13]. Большие полипы вызывают кровотечение, анемию, боль в животе или редко могут приводить к обструкции из-за своей локализации. Только определенные типы полипов способны обладать канцерогенной активностью и увеличивать риск развития онкологии в будущем, и в зависимости от этого выбирается дальнейшая стратегия лечения, которая может включать как хирургическое удаление полипа, так и мониторинг его изменений, и консервативное лечение [14].
Оценка морфологической структуры клеток возможна с помощью цитологического исследования, которое широко применяют в клинической практике как исключительно чувствительный, точный, эффективный метод диагностики злокачественных опухолей и ряда неопухолевых поражений всех органов пищеварительной трубки у больных с симптомами заболевания органов ЖКТ, а также при скрининге в группах высокого риска по развитию рака этих органов [15]. Микроскопически злокачественные клетки выстилают желудочные железы и крипты и представляют собой эпителиальные клетки, прорывающиеся через базальную мембрану и вторгающиеся в подслизистую оболочку и мышечный слой. Отдельные клетки теряют свою дифференцированность по отношению к соседним клеткам и представлены многочисленными митотическими фигурами [16]. Для предупреждения развития онкологических заболеваний важно раннее выявление таких состояний, а также их качественное обследование. Внедрение и максимальное использование современной эндоскопической техники значительно расширило возможности цитологической диагностики органов ЖКТ и, более того, открыло перспективы применения метода, поскольку цитологический материал пригоден для проведения имеющих неоценимое дифференциально-диагностическое значение иммуноморфологических, молекулярно-биологических и генетических исследований [17, 18].
Провести сравнительный анализ и выявить характерные морфологические цитологические признаки при различных доопухолевых заболеваниях желудка.
Материал и методы исследования
Результаты исследования и их обсуждение
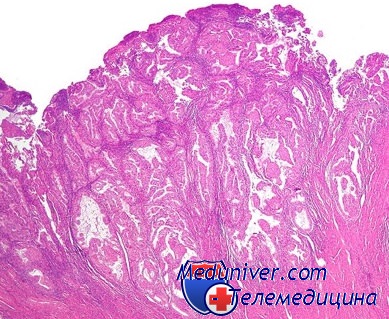
Рис. 1. Клетки покровно-ямочного эпителия с признаками гиперплазии
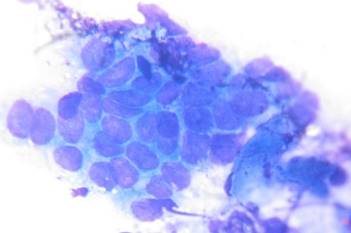
В случаях кишечной метаплазии в мазках-отпечатках обнаруживались высокие клетки цилиндрической, призматической или бокаловидной формы (рис. 2).
Рис. 2. Клетки покровно-ямочного эпителия с признаками кишечной метаплазии по тонкокишечному типу
Наблюдаются ядра больших и средних размеров, их расположение в клетках эксцентричное, окрашены интенсивно. Цитоплазма характеризуется базофильной окраской, у ядра и апикальной части почти прозрачная, широкая в апикальной части и узкая, более вытянутая в базальной. В исследуемых тканях имеются скопления лимфоидных элементов, а также плазматические клетки и сегментоядерные нейтрофилы. Эндоскопическая картина заживающей язвы характеризуется уменьшенной гиперемией слизистой оболочки, отсутствием некротических тканей и гнойных масс. Исчезает глубина язвы, воспаленные края язвы сглаживаются, формируется «красный рубец» – гиперемированная ткань слизистой оболочки, которая впоследствии после втяжения стенок формирует соединительнотканный «белый рубец» [23, 24]. Микроскопическое строение слизистой оболочки зависит от периода развития язвы. В цитологических мазках определяли десквамированные клетки эпителия, лейкоциты и эритроциты, фибробласты, гистиоциты, плазматические клетки и лимфоциты. Непосредственно по краю хронической язвы слизистая оболочка желудка подвергается значительному утолщению за счет интенсивной пролиферации ямочного эпителия. В цитологических препаратах можно найти все упомянутые выше клеточные элементы. В материале, полученном с краев хронической язвы, обычно обнаруживали полиморфные, различной степени зрелости клетки покровно-ямочного эпителия. Преобладание незрелых крупных клеток с большими ядрами и базофильной цитоплазмой может свидетельствовать об интенсивной пролиферации эпителия. В период обострения язвы в большом количестве встречаются дегенеративно измененные эпителиальные клетки без четких границ с укрупненными ядрами. Рисунок хроматина в них разреженный, в виде грубых волокон. В связи с большим клеточным распадом и явлениями цитолиза в материале, особенно полученном со дна язвы, можно видеть много «голых» ядер. В этих препаратах преобладали сегментоядерные лейкоциты и в значительном количестве встречаются элементы грануляционной ткани. В период рубцевания язвы в мазки попадают очень полиморфные клетки гистиоцитарного типа, которые бывает трудно отличить от атипических эпителиальных клеток [25]. В ходе эндоскопического исследования полипов оценивались количество, форма, размеры, поверхность, цвет, консистенция, воспалительные процессы и локализация новообразований. Цитологические препараты характеризовались большим количеством пластов и скоплений покровно-ямочного эпителия. При аденоматозных полипах встречаются также и железистоподобные структуры. По сравнению с цитологическими описаниями гастритов при этих заболеваниях отмечалось преимущество незрелых клеток, ядра светлые, укрупнены, рисунок хроматина нежно-сетчатый. Клетки эпителия желез и лимфоидные элементы определяются в небольшом количестве. В случаях грануляционных полипов с обильными воспалительными инфильтратами в их строме в цитологические препараты могут попадать в значительном количестве нейтрофильные лейкоциты.
В ходе проведенных исследований выявлены изменения в составе и морфологии клеток слизистой оболочки желудка, которые наблюдаются при гастрите, полипозе и язве, не являются строго специфическими. При всех этих заболеваниях может определяться различная степень пролиферации покровно-ямочного эпителия: в одних наблюдениях отмечается только незначительный полиморфизм эпителиальных клеток, в других – явно преобладают молодые элементы с некоторыми признаками атипии. Для установления диагноза необходимо применять дополнительные методы исследования, так как на основании только цитологических данных не представляется возможным диагностировать эти процессы.
Лейкоциты деген в желудке что это
Хронические заболевания желудочно-кишечного тракта у детей остаются актуальной и до конца не решенной проблемой педиатрии, хотя в последнее десятилетие достигнуты значительные успехи в изучении их этиологии и патогенеза, разработаны новые методы диагностики и лечения [4]. К одним из наиболее часто встречающимся заболеваниям в детском возрасте, сопровождающимся поражением кишечника, относится лямблиоз. В литературе имеются работы [1, 2, 3], посвященные описанию различных клинических вариантов поражения органов пищеварения при лямблиозе, однако, морфология слизистой желудочно-кишечного тракта у детей при данной патологии не изучалась.
Целью работы явилось выявление характерных клинико-морфологических проявлений лямблиоза у детей.
Материалы и методы исследования
Под наблюдением находились 200 детей в возрасте от 2 до 16 лет с подтверждённой лямблиозной инвазией. Наличие простейших определялось в кале методом нативного мазка. Всем больным проводились общеклинические, биохимические методы исследования, иммунологический с помощью иммуноферментного анализа на выявление антител к антигенам лямблий. Кроме того, проводилось ультразвуковое и эндоскопическое обследование. Гистологическое исследование биоптатов слизистой желудочно-кишечного тракта было проведено у 80 детей.
Материал для гистологического исследования был получен в результате проведения фиброгастродуоденоскопии с прицельной биопсией слизистой фундального, антрального отделов желудка, двенадцатиперстной кишки (50 больных), а также проведения ректораманоскопии с прицельной биопсией слизистой прямой кишки (30 больных).
Готовые гистологические срезы окрашивались окраской гематоксилин-эозином, по Ван-Гизон (идентификация коллагеновых структур). Применялись гистохимические красители на выявление гликопротеинов: ШИК реакция, альциановый синий. Был использован цитологический метод исследования мазка отпечатка на выявления Helicobacter pylori.
Результаты исследования и их обсуждение
В возрастной группе детей дошкольного возраста лямблиоз практически с одинаковой частотой развивался как у девочек, так и у мальчиков. У пациентов школьного возраста в полтора раза чаще лямблиозом заболевали мальчики.
При гистологическом исследовании биоптатов выявлены признаки воспаления как в фундальном, так и в антральном отделе желудка.
Отмечалась слабая дистрофия эпителиоцитов с набуханием ядер. В мукоцитах выявлялась слабая степень дистрофии с лизированными ядрами. В 8 (16 %) наблюдениях в строме формировались малые лимфоидные фолликулы без светлых центров. Очаговое разрастание соединительной ткани отмечалось во всех случаях, причём в 84 % случаев коллагеновые волокна располагались между группами желез, не изменяя их конфигурации. При окраске на нейтральные и кислые мукополисахариды на поверхности эпителия наблюдалось в основном малое и умеренное количество слизи, которая располагалась возле валиков.
Эпителиоциты с набухшими и пикнотичными ядрами имели призматическую форму или были несколько уплощены, в их цитоплазме обнаруживались признаки незначительных дистрофических изменений.
Таким образом, при диагностике лямблиозной инвазии необходимо учитывать следующие особенности: основным клиническим диагнозом, с которым наблюдаются дети, является хронический гастродуоденит, который развивается на фоне дискинезии желчевыводящих путей.
Эндоскопическое исследование данных детей только в половине случаев подтверждает диагноз хронического гастродуоденита. Морфологическое исследование биопсийного материала во всех 100 % случаев дает возможность поставить достоверный диагноз. Кроме того, с помощью морфологического исследования установлено, что воспалительный процесс развивается не только в желудке и 12-перстной кишке, но и в прямой кишке с развитием хронического проктита. Установлено, что, наряду с неспецифическими признаками воспаления в виде клеточных инфильтратов из лимфоцитов, плазмоцитов, эозинофилов, нейтрофильных лейкоцитов в слизистой оболочке желудка и кишечника, специфическими признаками лямблиозной инфекции являются диффузный гастрит с локализацией в фундальном отделе, диффузный гастрит с ретенционными кистами пилорических желез в антральном отделе, субатрофический и поверхностный дуоденит с кистообразованием в железах, хронический проктит.
Таким образом, полученные клинико-морфологические данные в настоящем исследовании позволяют детским гастроэнтерологам, а также педиатрам облегчить постановку диагноза лямблиозной инвазии, а также назначить и провести соответствующую терапию.