Лимфокиста что это такое
Лимфокиста что это такое
а) Терминология:
1. Синонимы:
• Лимфатическая киста, псевдокиста, лимфокиста
2. Определение:
• Кистозные полости без эпителиальной выстилки, заполненные лимфой
1. Общие характеристики:
• Лучший диагностический критерий:
о Внебрюшинная киста с четкими границами у пациентов после операций в области малого таза
• Локализация:
о Внебрюшинно в малом тазу; парааортально в забрюшинном пространстве
• Морфология:
о Обычно однокамерная тонкостенная киста овоидной формы
2. КТ при послеоперационном лимфоцеле:
• Бесконтрастная КТ:
о Не осложненная киста имеет плотность, близкую к плотности воды
о Редко определяют небольшое количество внутреннего жира (хилюса)
о Редко (в случае хронизации) возможна кальцификация стенки
• КТ с контрастированием:
о Тонкие стенки; отсутствуют контрастное усиление стенки и пристеночный узел
3. МРТ при послеоперационном лимфоцеле:
• Однородный сигнал низкой интенсивности на Т1-ВИ; высокая ИС на Т2-ВИ:
о Т2-ВИ с подавлением сигнала от жировой ткани: отсутствует уменьшение ИС
о МРТ в DWI-режиме: низкая ИС
• Отсутствие усиления после введения внутривенного контраста
о МР-лимфангиография: позволяет установить точный диагноз
4. УЗИ при послеоперационном лимфоцеле:
• УЗИ в режиме серой шкалы:
о Анэхогенное образование с артефактом дистального усиления; иногда определяют перегородки
о В случае осложненной кисты: внутренние эхо-сигналы/уровень фрагментов ткани
• Цветовое допплеровское картирование:
о Отсутствие потока
5. Советы по визуализации:
• Советы по протоколу исследования:
о КТ с контрастным усилением или МРТ: экскреторная томография (более 10 мин.)
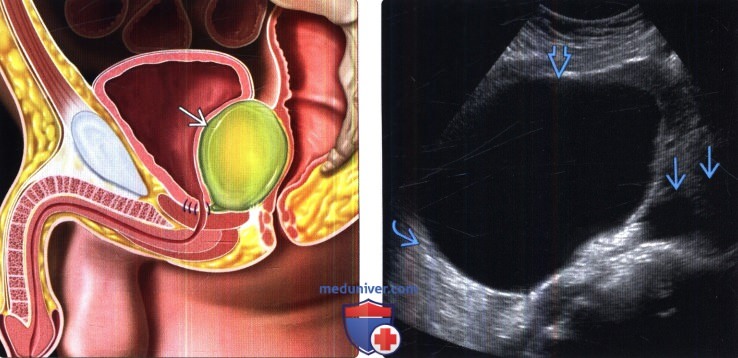
(Справа) УЗИ, трансвагинальный датчик, поперечная плоскость: у пациентки после гистерэктомии с лимфодиссекцией выявлена крупная анэхогенная киста, прилегающая к подвздошным сосудам, что соответствует картине послеоперационного лимфоцеле. Обратите внимание на тонкую стенку и артефакт дистального усиления.
в) Дифференциальная диагностика послеоперационного лимфоцеле:
1. Полостные образования малого таза:
• Уринома: может наполняться контрастом после экскреторной фазы
• Абсцесс: контрастная толстая неровная стенка
• Гематома/эндометриома: составная, компоненты крови
2. Дивертикул мочевого пузыря:
• Прилегает к мочевому пузырю; возможно наличие тонкой шейки к мочевому пузырю
• Помутнение после экскреторной фазы
3. Лимфангиома:
• Множественные образования стонкими перегородками; возможна кальцификация
• Часто вовлекает более одного отдела забрюшинного пространства
4. Псевдомиксома забрюшинного пространства:
• Поликистозное образование, толстые стенки, кальцификаты; правый нижний квадрант
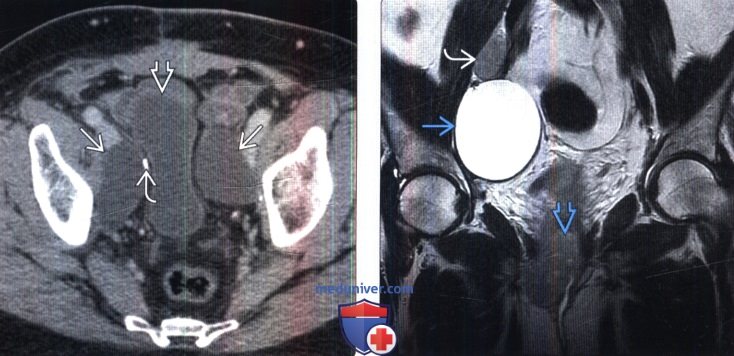
(Справа) МРТ, Т2-ВИ, SS FSE, коронарная проекция: после гистерэктомии и лимфодиссекции по поводу рака шейки матки выявлено ограниченное лимфоцеле с высокой ИС на Т2-ВИ. Обратите внимание на рецидив первичной опухоли и прилегающий к уретре и метастаз в лимфатическом узле.
2. Макроскопические и хирургические признаки:
• Киста с водянистой жидкостью от светло-желтого до желтовато-коричневого цвета
3. Микроскопия:
• Лимфоциты, единичные эритроциты; вариабельно-белок/жир
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные признаки/симптомы:
о Клинические проявления у небольшого числа (
Редактор: Искандер Милевски. Дата публикации: 21.9.2019
Лимфорея и лимфоцеле
Лечение в Инновационном сосудистом центре
В нашей клинике разработаны эффективные хирургические методы лечения лимфореи. Если лимфа продолжает скапливаться дольше месяца после операции, то мы предпринимаем открытую операцию под микроскопом. Выявляются и коагулируются все поврежденные лимфатические сосуды и узлы, полость обрабатывается крепким йодовым раствором и дренируется через отдельный дренаж. Как правило, этого вмешательства достаточно, для ликвидации лимфореи. В сложных случаях мы проводим трансплантацию сальника в паховую область, чтобы он всасывал лимфатическую жидкость.
Осложнения лимфореи
Есть два серьезных осложнения, которые возникают при лимфорее.
Лимфатическая жидкость-это естественная «пища» для бактерий. Открытая дренажная рана входными воротами для инфекции. Это приводит к флегмонам, лимфангитам или рожистому воспалению.
Лимфорея при контакте с кожей может разъедать ее и вызывать воспаление (дерматит). Раны могут прогрессивно увеличиваться и даже потребовать в последующем реконструктивно-пластических операций для их закрытия.
Прогноз при лимфорее
В большинстве случаев послеоперационная лимфорея прекращается со временем при применении консервативных мероприятий. Если истечение лимфы обильное и продолжается больше месяца, то необходимо планировать хирургическое лечение, направленное на перекрытие источника лимфоистечения.
Хирургическое лечение требуется примерно в 10% случаев лимфореи.
Лимфостаз
Спасение от рака требует больших жертв, это только говорится «вырезать опухоль», на самом деле даже крохотную опухоль удаляют «единым блоком» с прилежащими тканями и лимфатическими узлами нескольких уровней. Раковую опухоль молочной железы до 5 см с подозрительными на наличие метастазов подмышечными лимфатическими узлами удаляют вместе с железой и подмышечной, подключичной и даже подлопаточной подкожно-жировой клетчаткой. Удаляется огромный лимфатический коллектор, относящий лимфу от половины органов грудной клетки и руки, взамен же ничего не остаётся. И куда должна двигаться жидкость, если лимфатических узлов уже нет, а на пути к грудному лимфатическому протоку остался только послеоперационный рубец?
Сегодня возможно удаление небольших опухолей молочной железы с частью органа, но частично сохраняющая орган операция всё так же требует удаления поражённых метастазами лимфатических узлов и обязательного послеоперационного облучения. Серьёзно повреждённые мягкие ткани становятся гораздо плотнее с формированием рубцов, и опять лимфатическая жидкость застаивается в сосудах, потому как двигаться ей некуда — нет лимфоузлов. И так бывает не только при операции на молочной железе, а при облучении матки или удалении лимфоузлов паховой и забрюшинной областей при опухолях яичка, саркомах и меланомах нижних конечностей.
Как возникает лимфостаз?
Хирургическое или лучевое воздействие на лимфатические узлы, отводящие лимфатическую жидкость от конечностей, приводит к прогнозируемому для такой ситуации застою лимфы. Такое состояние в народе издавна называли «слоновость», а в медицинской литературе застой лимфы называется «лимфостаз», а отек, возникающий в связи с этим, — «лимфедема».
После операции на подмышечных, паховых, бедренных, забрюшинных лимфатических узлах отёк — неизбежность, но выраженность его зависит не только от объёма операции, но и индивидуальных особенностей тканей. Как правило, нежные и чувствительные ткани откликаются на травмирование большими рубцами. Послеоперационное рубцевание затрагивает крупные кровеносные сосуды, замедляя кровоток в них, что дополняет выраженность отёка. Особенно сложно бороться с патологическим состоянием при исходной варикозной болезни нижних конечностей.
После лучевого лечения рака шейки или тела матки, на месте уничтоженной опухоли растёт рубцовая ткань, и с каждым годом она становится всё плотнее, вовлекая в процесс всё большую площадь, вплоть до костей таза. С одной стороны, рубец доброкачественный, но возникающие нарушения слишком существенны. Развитие соединительной ткани в зоне операции и облучения вовлекает нервные стволы, что вызывает боль и нарушения движений в крупных суставах.
Свою лепту вносит и химиотерапия, поскольку лекарства преимущественно вводятся внутривенно, повреждается внутренняя оболочка сосуда, сосуд частично или полностью облитерируется — просвет его сужается рубцовыми изменениями эндотелиальной оболочки. Венозный кровоток нарушен, что откликается отёком нижележащих анатомических областей. Противоопухолевые гормональные препараты, принимаемые годами, способствуют образованию тромбов. Сама раковая опухоль инициирует повышение вязкости крови. Повод для развития лимфостаза есть, и далеко не единственный, каждая из этих причин дополняет и усугубляет лимфатический отёк.
Как нарастает лимфостаз
Лимфатический отёк начинается почти сразу же после операции, при лучевой терапии он нарастает постепенно в течение нескольких недель и даже месяцев. Сначала отекает кисть или стопа, они похожи на водяную подушку, как правило, пальцы меньше затронуты, нежели тыльная сторона ладони или стопы. Пальцы двигаются, и жидкость незначительно оттекает, помогает и разветвлённая сосудистая сеть. Потом отёчность распространяется на предплечье до локтя или голень. Распространение отёка на плечо или бедро — это уже III степень лимфостаза.
Распространение отёка болезненно из-за растяжения тканей и сдавления избыточной жидкостью мелких нервных окончаний. Возникает ощущение, что при неловком движении кожа может лопнуть, поэтому пациенты стараются не двигать конечностью, что отнюдь не помогает, а даже может усилить отёк. Опускание конечности способствует притоку крови, но если руку можно носить высоко, то нога не может бесконечно лежать на подушке. Первое время после отдыха в возвышенном положении отёчность уменьшается, но со временем это действует всё меньше.
Постепенно происходит прорастание воспалённой кожи и подкожной клетчатки соединительной тканью с замещением их рубцовой структурой. Небольшая травма кожи постоянно сочится прозрачной лимфой, из-за чего раны заживает неделями. Местный иммунитет снижен, поэтому часто развивается стафилококковая инфекция — рожистое воспаление, существенно усугубляющее имеющийся лимфостаз. Стафилококк поселяется на годы, и каждый рецидив рожистого воспаления дополняет дефекты мягких тканей конечности.
И уже не опухоль становится причиной для назначения группы инвалидности, а лимфедема и повисшая из-за неё плетью рука или еле двигающаяся «слоновья» нога.
Почему лимфостаз мешает жить
Несмотря на настоятельные рекомендации хирурга-онколога сразу же после операции начинать разрабатывать конечность, этого не делают. Почему? Во-первых, страшно, вдруг что-то повредиться, операция же была недавно. Во-вторых, необходима консультация и обучение специалистом по лечебной физкультуре, которого нет в штате государственного онкологического учреждения. В этот ранний период формирования лимфостаза, когда отёк ещё уменьшается после отдыха, нет доступа к необходимой профилактической помощи и ранней реабилитации.
В-третьих, пациент психологически совсем не готов к самостоятельным активным действиям, эмоциональное состояние не соответствует, из-за стресса невозможно запомнить порядок упражнений. Необходима помощь специалиста ЛФК — лечебной физкультуры, который каждый день будет помогать делать зарядку, преодолевая боль и страх. Только так можно сформировать стереотипное поведение, помогающее минимизировать проявления лимфатического отёка.
После операции женщинам выдаются очень правильные «Памятки по предупреждения лимфостаза», где расписано, что можно и нельзя делать. Но на фоне тяжёлого стресса, связанного с выявлением онкологического заболевания, а также в послеоперационном периоде, интеллектуальные возможности временно снижаются, женщина растеряна, она не владеет собой настолько, чтобы заставить себя выполнять упражнения и следить «что можно и нельзя».
Что делать при лимфостазе?
Начинать надо с консультации по подбору компрессионного белья, создающего наружное давление и препятствующее усилению отёка конечности. Эластичное бинтование — прошлый век, невозможно самостоятельно оптимально забинтовать себе ногу, а про руку и говорить нечего. Давление бинтом неравномерное, тогда как должен быть определённый градиент: большее давление в нижней части и меньшее в верхней, чтобы жидкость могла оттекать, а не застаиваться. Сегодня доступны специальные перчатки и чулки, майки и колготки, создающие оптимальное давление.
Необходимо сразу начинать лечебную физкультуру со специалистом. Не жалеть себя поможет только посторонний человек — методист или врач ЛФК. Через некоторое время после ежедневных занятий под контролем специалиста можно перейти на самостоятельные упражнения, но пока жизнь протекает в боли, не надо строить иллюзий, в одиночку без контроля и даже «авторитетного давления» ничего не получится. Так устроен человек, он себя жалеет, тем более при таком серьёзном поводе.
Реабилитация должна начинаться в хирургической палате и продолжаться весь период профилактической химиотерапии, пока есть негативное воздействие на сосуды. Специалист-реабилитолог вовремя присоединит аппаратные методы ликвидации лимфатического отёка. Лимфостаз считают неизлечимым потому, что на лечение большинство пациенток попадает в IV стадии лимфедемы, когда сформированы рубцовые изменения, и наступили трофические изменения мягких тканей, когда мышцы уже атрофированы и сустав «заперт» контрактурой.
Не стоит понимать лечение лимфостаза только как упражнения и горсть таблеток, улучшающих циркуляцию жидкостей. Существуют разнообразные аппаратные методики, каждая имеет свою терапевтическую нишу и своё оптимальное время: пневмомассаж, светодиодная терапия, гидрокинезотерапия, мануальный лимфодренаж и многое другое. На отёчность конечности влияет проводимое лечение, социальная и физическая активность, психологическое состояние, профессия, сопутствующие заболевания сосудов, эндокринные нарушения, и даже время года.
Что такое лимфостаз (лимфедема)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Иванов О. О., флеболога со стажем в 15 лет.
Определение болезни. Причины заболевания
Лимфостаз, или лимфедема — это избыточное накопление богатой белком жидкости в тканях.
Нарушенная функция лимфатических сосудов нарушает дренажную функцию лимфатической системы, которая является так же частью системы кровообращения, как артериальная и венозная. Лимфатические сосуды удаляют избыток жидкости из тканей и переносят ее обратно в кровоток. Кроме того, в лимфатической системе происходит созревание иммунных клеток, и таким образом, она представляет собой один из самых основных защитных систем всего организма. Лимфатические капилляры, расположенные в дерме, представляют собой сплетения, которые сливаются в лимфатические сосуды в подкожной клетчатке, в конечном счете, идут к более глубокой системе и грудному протоку. Лимфедема может быть как первичной, так и вторичной. Независимо от этиологии, клинически данное состояние характеризуется хроническим отеком, локализованной болью, атрофическими изменениями кожи и вторичными инфекциями. [1]
Лимфедема в соответствии с этиологией делится на первичную (наследственную) или вторичную (приобретенную). Первичная лимфедема достаточна редка и является результатом генетических мутаций, которые приводят к недоразвитию лимфатических сосудов и недостаточности лимфатической дренажной функции.
Первичная лимфедема может быть изолированной болезнью или частью комплексного синдрома. Большинство случаев первичной лимфедемы наследуются по аутосомно-доминантному признаку с неполной пенетрацией и переменной экспрессией генов. Почти 30% пациентов с первичной лимфедемой имеют идентифицируемые генетические мутации, часто в сигнальном варианте для эндотелиального фактора роста C. [2] Установлено, что более 20 генов связаны с лимфатическими аномалиями при первичной лимфедеме. Однако существует высокая степень генетической гетерогенности. [3] Первичная лимфедема часто встречается именно в нижних конечностях, и лишь в редких случаях это может появиться на гениталиях или верхних конечностях. Заболеваемость у женщин встречается в два раза чаще, чем у мужчин. [4]
В зависимости от возраста первичная лимфедема подразделяется на 3 вида:
Вторичная лимфедема встречается гораздо чаще, чем первичная. Она возникает из-за повреждения или обструкции ранее нормальных лимфатических сосудов при различных заболеваниях, рецидивирующих инфекциях, травмах, хирургических вмешательствах, ожирении или вследствие злокачественных процессов и их лечении, таких как лучевая терапия. [5] Лимфедема может возникать при хронические венозной гипертензии и венозных язвах, что связано с нарушенной лимфатической функцией при данной патологии. У пациентов с хроническими заболеваниями вен в 20% случаев также имеется вторичное лимфатическое поражение вследствие жидкостной перегрузки. [6] Таким образом, флеболимфедема относится к лимфедеме, вызванной хронической венозной недостаточностью. Вторичная лимфедема также может быть связана с генетической предрасположенностью. [7]
Инфекционные заболевания. Лимфатический филяриоз (также известный как слоновость) является наиболее распространенной причиной вторичной лимфедемы во всем мире. Это приобретенная инфекция, вызванная личинкой комара Wuchereria bancrofti. Она заражает людей, которые проживают или прибывают в районы, эндемичные по данному заболеванию, главным образом в странах Африки к югу от Сахары и в Индии. Личинки взрослого червя высаживаются на кожу человека москитами. Затем данные личинки мигрируют в лимфатические сосуды, вызывая обструкцию лимфатических протоков. Герпетическая инфекция также может, хотя и редко, вызывать лимфедему. Рецидивирующий целлюлит и рожистое восполение тоже приводят к повреждению кожных лимфатических протоков и могут быть причиной односторонней лимфедемы. [8]
Венерическая лимфогранулема — заболевание, передающееся половым путем, вызванное хламидиозом, может быть причиной лимфедемы наружных половых органов. Пораженные туберкулезом лимфатические узлы шеи являются гораздо менее распространенной причиной лимфедемы. [9]
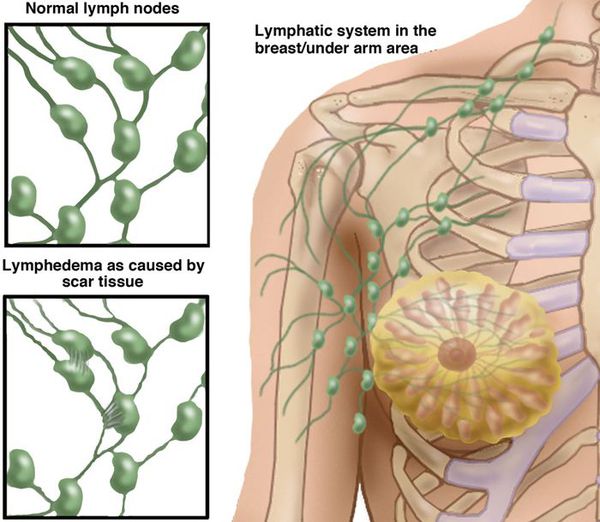
Хирургическое удаление лимфоузлов во время мастэктомии при раке молочной железы или лечении меланомы приводит к нарушению лимфатической дренажной функции. Радиационная терапия, которая приводит к практически необратимому повреждению интрадермальных лимфатических сосудов и узловому фиброзу. Вышеуказанная посттерапевтическая лимфедема, обычно проявляется хроническим односторонним отеком. Однако вмешательства на предстательной железе и шейки матки могут вызывать двусторонние отеки. [10]
Подокониоз является причиной неинфекционной слоновости, вызванной хроническим повреждением стоп, при длительной ходьбе босиком по глинистой почве, содержащей кремнезем. Это вторая по частоте причина тропической лимфедемы во всем мире. Поглощенные через кожу минеральные частицы индуцируют воспаление лимфатических сосудов и вызывают субэндотелиальный лимфатический отек и обструкцию сосудов. Подокониоз является эндемическим заболеванием в высокогорьях тропической Африки, Северной Индии и Центральной Америки. [11]
Морбидное ожирение является одним из главных факторов риска развития вторичной лимфедемы. Увеличение количества жировой ткани в зависимых областях вызывает обструкцию лимфатических сосудов. Снижение физической активности у пациентов с ожирением является усугубляющим фактором. [12]
Симптомы лимфостаза
Изменения кожных покровов. Лимфедема может быть односторонней или двусторонней. Пациенты часто жалуются на чувство тяжести и дискомфорт в пораженной конечности, особенно в конце дня. Преходящий незначительный отек является ранним симптомом лимфедемы. Со временем кожа приобретает ямочную текстуру по типу «апельсиновой корки». По мере прогрессирования заболевания кожа становится более текстурной и грубой из-за ее утолщения и фиброза. Стойкий, непродавливаемый и непроходящий отек указывает на необратимую стадию лимфедемы. Невозможность ущипнуть складку кожи у основания второго пальца (знак Стеммера) крайне патогномонична для хронической лимфедемы. Кроме того, для лимфедемы характерен такой симптом, как отек тыльной части стопы, который носит название «буйволиный горб».
С течением времени развивается слоновость. Кожа над пораженным участком имеет бородавчатый гиперкератотический или »мшистый» внешний вид. Кожа при хронической лимфедеме обычно имеет трещины, изъязвления с явлениями рецидивирующего целлюлита. Характерно выделение прозрачной светло-желтой жидкости (лимфоррея). Импетиго также является распространенным проявлением.
В более редких случаях пациенты с длительно существующей лимфедемой имеют риск развития кожной ангиосаркомы. Эта агрессивная опухоль обычно представляет собой красновато-фиолетовые пятна или узелки, которые могут увеличиваться, изъязвляться и в редких случаях метастазировать. На ранних стадиях лимфедема может быть трудно отличима от других распространенных причин отека конечностей, таких как верикозная болезнь, липедема и морбидное ожирение. Отек при хронической венозной недостаточности может имитировать раннюю стадию лимфедемы. Хотя в обоих случаях отеки неспадающие и очень похожи, венозный отек обычно ассоциируется с другими клиническими проявлениями заболеваний вен, такими как варикозное расширение вен, гиперпигментация, липодерматосклероз и наличие венозных язв. Более того, венозный отек купируется после поднятия конечности. При хронической венозной недостаточности отеки обычно связаны с увеличением капиллярного гидростатического давления. При лимфедеме оно, как правило, нормальное, и поэтому подъем ног не приводит к уменьшению отека. Это и является основным отличием от хронической венозной недостаточности. [13]
Липедема, также известная как липоматоз нижних конечностей, является хроническим прогрессирующим расстройством жировой ткани. Она часто ошибочно диагностируется как первичный лимфостаз. Липедема почти исключительно характерна для женщин и чаще всего возникает через несколько лет после наступления полового созревания. Проявляется как двустороннее симметричное накопление подкожного жира, преимущественно в нижних конечностях, с небольшими гематомами и тенденцией к прогрессирующему отеку ног. Одна из отличительных особенностей заключается в том, что отек резко прекращается на уровне лодыжек. Легкие гематомы связаны с повышенной хрупкостью капилляров в жировой ткани. [14]
Патогенез лимфостаза
Лимфатическая система состоит из следующих лимфатических органов: лимфатические узлы, миндалины, тимус и селезенка. Все они связаны через сеть лимфатических сосудов, которые проходят параллельно венозной сосудистой сети.
Лимфатическая система имеет три основных функции: дренаж избыточной интерстициальной жидкости, абсорбция жира и иммунный контроль. Интерстициальная жидкость относится к части жидкости, которая выходит из капилляров в межтканевые пространства. Большее количество интерстициальной жидкости (90%) повторно поглощается за счет венозной микроциркуляции и возвращается обратно в кровоток. Оставшаяся часть (10%) межтканевой жидкости имеет относительно высокую концентрацию белка и дренируется лимфатическими капиллярами. Когда эта интерстициальная жидкость входит в лимфатические капилляры, она уже называется лимфой. Затем лимфа переносится через собирающие лимфатические сосуды, фильтруемые через лимфатические узлы, и в конечном счете, в точку рядом с правым предсердием. Нормальный лимфатический ток равен 2-3 литрам в день. В отличие от лимфатических капилляров, собирающие лимфатические сосуды имеют гладкую мускулатуру в их стенках и, следовательно, способны сжимать и продвигать лимфатическую жидкость проксимально.
Нарушение проходимости, вызванное обструкцией или лимфатической гипоплазией, приводит к накоплению интерстициальной жидкости и отеку тканей, известному как лимфедема. Последующее снижение содержания напряжения кислорода в тканях приводит к хроническому воспалению и реактивному фиброзу тканей.
Лимфатическая система выполняет также иммунную функцию посредством циркуляции различных антигенов и антител. Кожа имеет обширное присутствие лимфатических капилляров. Пациенты с лимфедемой склонны к рецидивирующим инфекциям кожи из-за накопления периферических тканевых антигенов в ней, что приводит к хроническому воспалению и последующему фиброзу мягких тканей. [15]
Классификация и стадии развития лимфостаза
Большинство членов Международного Общества Лимфологов в целом полагаются на трехступенчатую шкалу классификации лимфедем, увеличение номера определяет стадию 0 (или Ia), которая дает отсылку к скрытому или субклиническому состоянию, где отек еще не проявляется, несмотря на поврежденную лимфодинамику и тонкие механизмы нарушений в тканях (жидкость/состав) и уже видимые клинические изменения в субъективных специфических симптомах. Это состояние может существовать длительное время, как месяцы, так и годы, прежде чем появляется отек (стадии I-III).
Стадия I представляет собой раннее накопление жидкости с относительно высоким содержанием белка (например, по сравнению с «венозным» отеком) и проявляется отеком, который уменьшается при подъеме конечности. В эту стадию может иметь место питтинг (след от надавливания). Кроме того в данную стадию происходит увеличение различных пролиферирующих клеток.
Стадия II: возвышенное положение конечности не приводит к снижению отека тканей, что проявляется вышеуказанным питтингом. Поздний этап второй стадии характеризуется стойким отеком, гиперплазией жировой ткани и фиброзом.
Стадия III включает лимфостатическую слоновость, где питтинг может отсутствовать. Кроме того, выявляются трофические нарушения кожи, такие изменения, как акантоз, отложение жира и фиброза, бородавчатые разрастания. Эти стадии относятся только к физическому состоянию конечностей. Более подробная и всеобъемлющая классификация должна быть сформулирована в соответствии с пониманием патогенетического механизма лимфедемы (например, с точки зрения генеза и степени лимфангиодисплазии, нарушений лимфатического потока, дисфункции лимфатических узлов, как на основании анатомических визуальных особенностей, так и посредством физиологических и визуализационных методов диагностики). Также немаловажным является исследование лежащих в основе патогенеза лимфедемы генетических нарушений, которые постепенно выясняются специалистами в этой области. Недавние публикации, объединяющие как физические (фенотипические) результаты с функциональной лимфатической визуализацией (по лимфангиосцинтиграфии (LAS) на данный момент) могут дать прогноз о будущей эволюции классификации данного заболевания.
В дополнение стоит отметить, что включение генотипической информации, которая сейчас доступна даже при текущем скрининге, даст в будущем ценную информацию для предварительной постановки диагноза и классификации пациентов с периферической (и иной) лимфедемой. На каждой стадии может быть использована простая классификация, хотя и ограниченная, но тем не менее функциональная оценка тяжести заболевания с использованием простого измерения объема конечностей.
Минимальная степень лимфедемы характеризуется 40% объема. Клиницисты также включают такие факторы, как экстенсивность, наличие приступов, воспаление и другие дескрипторы или их индивидуальные определения степени тяжести. Некоторые врачи полагаются на классификацию по потере трудоспособности, согласно нормам Всемирной Организации Здравоохранения. Вопросы качества жизни (социальные, эмоциональные, физические недостатки и т. д.) также могут рассматриваться отдельными врачами для установления стадии заболевания. [16]
Осложнения лимфостаза
Основным осложнением лимфедемы являются часто встречающиеся множественные кожные язвы. Пациенты с лимфедемой восприимчивы к рецидивирующим инфекциям мягких тканей, таких как целлюлит и рожистое воспаление. Основной причиной целлюлита является инфицирование пациента стрептококком группы А. Каждый эпизод целлюлита приводит к дополнительному повреждению лимфатической системы, что способствует ухудшению состояние пациента. [17] [18]
Такое грибковое заболевание, как дермотофития стоп, чрезвычайно распространено у пациентов с лимфостазом вследствие хронических межпальцевых мацераций. Кроме того, у данных пациентов имеется 10%-ный риск развития ангиосаркомы. Причем это характерно для пациентов с хронической лимфедемой длительностью 10 лет. Синдром Стюарта-Тревиса относится именно к кожной ангиосаркоме, развивающейся у пациентов с постмастэктомической лимфедемой. Ангиосаркома является высокоагрессивной злокачественной опухолью с чрезвычайно негативным прогнозом и 5-летней выживаемостью менее 10%.
В периодической медицинской литературе были сообщения и о других злокачественных опухолях, которые также ассоциированы с лимфедемой: плоскоклеточная карцинома, базально-клеточная карцинома, кожная лимфома, меланома и саркома Капоши. [19] [20] Несмотря на распространенность специфических онкологических заболеваний у этих пациентов, до сих пор не удалось установить четкую причинно-следственную связь между лимфедемой и развитием опухолей. Одним из возможных объяснений может быть нарушение местного иммунного ответа в лимфедематозной конечности. [21]
Кроме того, важными осложнениями являются психосоциальная стигматизация и снижение самооценки, которые считаются распространенными среди пациентов с лимфостазом из-за нарушения подвижности, затруднениями в подборе одежды, деформаций конечностей и гениталий. [22] Резюмируя вышесказанное, можно констатировать, что хронический отек нижних или верхних конечностей вызывает дискомфорт и утрату полноценного функционального состояния пораженного органа. Рецидивирующие бактериальные и грибковые инфекции достаточно распространены при лимфедеме. Рецидивирующий целлюлит и лимфангиты способствуют прогрессированию повреждения всей лимфатической системы. Часто возникают трофические хронические трудноизлечимые язвы. Кожная ангиосаркома является редким и часто летальным осложнением, основным морфологическим признаком которого является появление красно-фиолетовых пятен. Серьезные психосоциальные последствия могут иметь место из-за стойких косметических нарушений и ограничения качества жизни пациентов с лимфостазом.
Диагностика лимфостаза
Лимфедема — это прежде всего клинический диагноз, и поэтому тщательный сбор анамнеза и физикальное обследование играют неоценимую роль. Поздние стадии лимфостаза могут быть диагностированы клинически без помощи дополнительных методов. Однако на ранних стадиях заболевания, сопутствующие состояния, такие как ожирение, липодистрофия и венозная недостаточность, могут осложнить постановку правильного диагноза, поэтому дополнительные методы обследования могут быть крайне необходимы. Существует много диагностических инструментов для оценки лимфатической функции. Но решение использовать любой из них должно основываться на состоянии пациента. Ранняя диагностика лимфостаза важна, потому что это значительно увеличивает успех терапии. [23]
Сбор анамнеза и физикальный осмотр
Анамнез должен включать возраст начала заболевания, семейную историю лимфостаза, наличие в анамнезе различных травм, инфекций, онкозаболеваний, сердечной патологии, гипотиреоза, гипоальбуминемии, сепсиса, венозной недостаточности или лимфатической обструкции. Кроме того, значимым фактом анамнеза являются перенесенная лучевая терапия на паховых/подмышечных областях, лимфаденэктомия, а также путешествие в районы, эндемичные по филяриозу. Лимфостаз нижней конечности обычно проявляется как отек на дорсальной поверхности стопы и пальцев с характерным тупым «квадратным» внешним видом. Лимфедема начинается обычно с отека дистальной части конечности, а затем отек прогрессирует проксимально. Кожаная или ямочная текстура кожи (феномен апельсиновой корки) и знак Копоши-Стеммера (невозможность ущипнуть складки кожи на дорсальной поверхности основания второго пальца) являются характерными признаками хронического лимфостаза. На поздних стадиях кожа на пораженном участке становится гиперкератотической, развиваются папулы, бляшки и узелки с выраженным фиброзом.
Визуализационные методики
В большинстве случаев использование различных методов визуализации не требуется для постановки диагноза. Однако они могут быть использованы для подтверждения диагноза и оценки степени поражения лимфатической системы для определения наиболее оптимальной терапевтической тактики.
Также используются и методы лабораторной диагностики, оценивающие функцию печени и почек. Гистологические исследования имеют низкую чувствительность и специфичность для постановки диагноза лимфостаза. [24]
Лечение лимфостаза
К сожалению, лимфостаз является неизлечимым заболеванием. С другой стороны, эффективное лечение при данной патологии доступно. Два основных направления лечения включают нехирургические и хирургические варианты. Основу нехирургических методов лечения лифедемы составляют полная деконгестивная (противоотечная) терапия, компрессионная терапия, современные методы аппаратной пневмокомпрессии и специальные упражнения. Эти методы лечения эффективны главным образом на ранней стадии лимфедемы. Сегодня существует глобальная тенденция к хирургическому вмешательству и хирургическим методам, включая физиологические и восстановительные методы. [27]
Нехирургическое лечение
Обучение пациентов самоконтролю является одновременно решающим и обязательным фактором для эффективного лечения лимфостаза. Основными принципами самоконтроля являются уход за кожей, выполнение лифодренажного массажа своими силами, контроль за правильным положением повязок и одежды, правильное питание, физические упражнения и контроль веса.
Полная деконгестивная или противоотечная терапия. Полная противоотечная терапия считается золотым стандартом при лечении лимфедемы и включает в себя две фазы: редуктивную (фаза 1) и фазу поддержания (фаза 2). Данная терапия включает в себя ручной лимфодренаж, компрессионную терапию, физические упражнения, уход за кожей, а затем ношение компрессионного трикотажа. Хотя это безопасно и эффективно, но для большинства пациентов это затратно и требует много времени и наличия квалифицированных врачей для контроля качества выполняемых процедур. [28]
Ручной лимфодренаж отличается от стандартного массажа тем, что он ориентирует лимфедематозную жидкость на правильное функционирование лимфатических узлов. Кохрановское исследование показало его значимую эффективность в сочетании с компрессионной терапией, особенно у пациентов с начальными формами лимфостаза. Внешняя компрессия важна на всех этапах лечения лимфедемы. Эффективность компрессионной терапии одной или в сочетании с ручным лимфодренажным массажем доказана многочисленными рандомизированными клиническими исследованиями.
Компрессия достигает нескольких целей: улучшение лимфатического и венозного оттока, уменьшение накопления продуктов белкового обмена тканей, правильное формирование конечности, стойкий контроль объема конечности, поддержание целостности кожных покровов и защита конечности от потенциальной травмы. [29] В ряде рандомизированных исследований также сообщалось, что низкоуровневая лазерная терапия улучшает измеряемые физические параметры, а также субъективные критерии оценки боли у пациентов с лимфостазом. Лазерная терапия увеличивает лимфатический дренаж, стимулируя образование новых лимфатических сосудов, улучшая лимфатическую моторику и предотвращая образование фиброзной ткани. Обычно данный метод используется в комбинации с остальными нехирургическими методами. [30] Кроме того, в консервативной комплексной терапии лимфостаза применяются аппаратные методы пневмокомпрессии, специальные упражнения. Эффективно показал себя метод подъема ног для физического увеличения лимфатического оттока, особенно на ранних стадиях заболевания. Снижение массы тела и гигиена кожи играют важную роль на всех стадиях заболевания. Медикаментозная терапия диуретиками и бензопиронами не показала своей эффективности в исследованиях по лечению лимфостаза.
Хирургическое лечение
Различные хирургические методы были опробованы на протяжении многих лет в прошлом. Однако большинство этих методов были отвергнуты из-за их крайней неэффективности. Лишь несколько хирургических подходов являются по-прежнему жизнеспособными. Они применимы при тяжелой слоновости и массивной локальной лимфедеме, особенно когда консервативная терапия безуспешна.
Существуют следующие основные подходы к хирургическому лечению лимфедемы:
Дебуляция — резекция избыточной лимфедематозной ткани. При этом нормальные ткани, которые по-прежнему дренируются компетентной лимфатической системой, остаются нетронутыми, после чего область покрывается кожными аутотрансплантатами. Наиболее часто используемым методом является метод Чарльза и процедура Томпсона.
К реконструктивному подходу относятся два микрохирургических метода лечения, которые показали многообещающие результаты: создание лимфовенозных анастомозов и реваскуляризация лимфатических узлов. Однако хирургическое лечение имеет ограничения. Слабое заживление ран остается самым главным фактором. Дополнительные хирургические риски включают сенсоневральные повреждения, гипертрофическое рубцевание, некроз трансплантата, экзофитный кератоз и рецидив лимфедемы.
Прогноз. Профилактика
Недавнее обнародование списка факторов риска вторичной лимфедемы по типу «это делать, а это не делать» в значительной степени анекдотично и недостаточно исследовано. Хотя некоторые предостережения основаны на вполне надежных физиологических принципах (например, избегать чрезмерного нагревания заинтересованной конечности или для предотвращения заражения), другие менее поддерживаются.
Следует отметить, что большинство опубликованных исследований по частоте возникновения вторичной лимфедемы сообщают о менее чем 50% вероятности развития лимфедемы. Поэтому стандартное использование некоторых из этих методов профилактики для «предотвращения» лимфедемы может быть неприемлемым и, вероятно, подвергает пациентов ненужной терапии. Многие методы профилактики не имеют под собой доказательной базы и не продемонстрировали четко определенные риски и профилактические меры.
Если диагноз лимфедемы неясен или нуждается в более четком определении прогноза, то рекомендовано обратиться за консультацией к клиническому лимфологу или в специализированный лимфологический центр, если он доступен. В редких случаях хроническая лимфедема может привести к кожной ангиосаркоме, известной как синдром Стюарта-Тревиса. Прогноз данного осложнения неблагоприятный, средняя выживаемость пациентов составляет примерно 19 месяцев после постановки диагноза.