Ломит кости что пить
Скелетно-мышечные боли
Рассмотрена проблема терапии миофасциальных болей и возможности применения высокодозированного инъекционного препарата нейротропных витаминов группы В у пациентов со скелетно-мышечными болями. Препарат оказывает нейротропное и обезболивающее действие.
The problem of myofascial pains therapy was considered, as well as the possibilities of application of high-dosed injection preparation of neurotropic B vitamins in patients suffering from skeletal-muscular pains. The preparation has a neurotropic and analgesic effect.
Скелетно-мышечные боли (СМБ) чрезвычайно распространены и составляют примерно треть от всех острых и хронических болевых синдромов. Их локализация очень разнообразна, но наиболее излюбленными местами являются поясничный и крестцовый отделы позвоночника, голени, надплечья и шея. При этом у половины пациентов со СМБ боли возникают сразу в нескольких областях одновременно [1]. СМБ могут возникнуть в любом возрасте, как у пожилых, так и у молодых, трудоспособных людей, нередко встречаются среди студентов и школьников. Страдающие болями пациенты испытывают постоянные ограничения двигательной активности, что резко снижает качество их жизни, ухудшается профессиональная и бытовая деятельность. Таким образом, боль является не только медицинской, но и социальной проблемой.
СМБ (миофасциальная) возникает вследствие дисфункции скелетной (поперечно-полосатой) мышечной ткани, связанной с перегрузкой мышцы и мышечным спазмом. Причины, лежащие в основе возникновения этого мышечного спазма, могут быть самыми разнообразными. Мышцы откликаются напряжением на любую патологическую импульсацию, являясь неспецифическим индикатором патологического процесса, поэтому миофасциальные боли так распространены. Данный тип болей может быть связан не только с патологией позвоночных сегментов или внепозвоночных структур (суставов, связочного аппарата и др.), но и с патологией внутренних органов. Последнее должно вызывать особую настороженность. Практически любая соматическая патология может сопровождаться миофасциальным болевым синдромом, т. к. болевые импульсы от пораженного органа приводят к защитному напряжению окружающих его мышц. Поэтому выявление причин возникновения миофасциальных болей всегда требует детального анализа: жалоб, анамнеза жизни и заболеваний пациента, данных общесоматического, неврологического, ортопедического и психического статуса. Только при исключении тяжелой соматической патологии, такой как опухоли и метастазы, абсцессы, инфекционные и прочие заболевания, можно говорить о «доброкачественных» СМБ.
Предпосылкой к развитию таких СМБ являются функциональные нарушения в опорно-двигательной системе и срыв компенсации естественных возрастных процессов старения. К факторам риска развития СМБ относят [1]:
Для СМБ характерны как острые, так и хронические болевые синдромы. Первично возникающая боль обычно бывает острой, резкой, интенсивной, она проходит при устранении раздражителя и восстановлении поврежденной ткани или органа. Эта боль выполняет защитную функцию, предупреждает организм об опасности и обеспечивает активацию систем, направленных на устранение повреждающего фактора. Однако боль не всегда возникает в ответ на повреждение: часто оно уже устранено, а боль остается, являясь уже не защитным, а повреждающим фактором в организме. Компонент такой «патологической боли» обязательно присутствует у пациентов с хроническими болевыми синдромами. Хроническая боль нередко становится самостоятельной болезнью, являясь единственным симптомом, длительно беспокоящим пациента, и зачастую ее причину определить так и не удается. Хроническими болями страдает в среднем 15–20% населения, и чаще всего эти боли связаны со скелетно-мышечными проблемами [2].
Кроме разделения боли по временному фактору на острую и хроническую, большое значение для дифференциальной диагностики и определения терапевтической тактики имеет выделение локальной, иррадиирующей и отраженной боли и определение механизмов ее развития (ноцицептивный, нейрогенный, дисфункциональный).
Локальная боль всегда ощущается в пораженной части тела или около нее. Обычно она связана с патологическим процессом, воздействующим на болевые рецепторы (ноцицепторы) кожи, мышц, сухожилий, связок, суставов и костей. Это — ноцицептивная (соматогенная, соматическая) боль. Главные механизмы такой боли — воспаление и мышечный спазм. Она чаще постоянна, но может менять свою интенсивность при движении и изменении положения тела, может быть острой или ноющей, тупой, часто носит разлитой характер. Ноцицептивная боль исчезает при восстановлении поврежденного органа или ткани и хорошо отвечает на терапию наркотическими анальгетиками.
Отраженная боль распространяется в пределах дерматомов, связанных с иннервацией поврежденных структур позвоночника или внутренних органов. Часто отраженная боль бывает обусловлена патологией внутренних органов (феномен Захарьина–Геда), например, при заболеваниях поджелудочной железы, аневризме аорты, ишемической болезни сердца, патологии желудочно-кишечного тракта (ЖКТ), почек, гинекологических заболеваниях. Интенсивность боли, возникшей в результате поражения внутренних органов, обычно не меняется при движениях в позвоночнике. Исчерпывающего объяснения механизмов отраженной боли до настоящего времени нет. Предполагается, что она формируется вследствие схождения (прямого или опосредованного) соматических и висцеральных афферентных аксонов на одних и тех же группах нейронов центральной нервной системы (ЦНС), на уровне заднего рога спинного мозга, в таламусе или чувствительной зоне коры.
Миофасциальный болевой синдром является вариантом ноцицептивной локальной боли, а также наиболее частой причиной отраженных болей. Источником болей считаются миофасциальные триггерные точки, которые могут образовываться в мышцах, фасциях или сухожилиях. Триггерная точка представляет собой локальную зону очень высокой чувствительности, при пальпации она ощущается как уплотнение или тяж. Надавливание на активную триггерную точку провоцирует резкую локальную боль с вздрагиванием (симптомом прыжка) и боль в удаленном от давления, но строго определенном месте (отраженную боль). Каждая такая точка имеет свои зоны отраженной боли. Отраженная боль обычно бывает тупой, ноющей, глубокой, может сопровождаться парестезией, ограничением движений и вынужденным положением в пояснице, руке или шее [3, 4].
Существуют следующие критерии диагностики миофасциального болевого синдрома [5]:
А. «Большие» критерии (должны присутствовать все 5 признаков):
Б. «Малые» критерии (необходимо наличие одного из трех признаков):
Очевидно, что миофасциальные синдромы могут формироваться в любых мышцах и обусловливать боли в самых различных частях тела. Излюбленными местами формирования триггерных точек являются мышцы головы и шеи, надплечий и нижней части спины, что приводит к развитию головных болей, прострелов в лопатку и шею, болей с иррадиацией в ягодицу, бедро, стопу и т. д., вынужденному положению, например кривошее.
Считается, что к образованию триггерной точки приводят повторяющиеся микротравмы или острая травма, нарушающая структуру и функцию мышечных фибрилл. Интенсивная или длительная физическая активность, особенно при нетренированных или «неразогретых» мышцах, приводит к увеличению напряжения и к образованию надрывов в местах прикрепления мышц, в мышечных волокнах и в их соединительнотканных оболочках. Появлению боли и тонического мышечного сокращения способствует рефлекторное напряжение при патологии позвоночника (дистрофические процессы в позвоночных сегментах, радикулопатии, аномалии развития) и заболеваниях внутренних органов, неоптимальный двигательный стереотип (нарушение осанки, позное перенапряжение), переохлаждение. Часто спазмированные мышцы становятся вторичным источником боли, который, в свою очередь, запускает длительный порочный круг «боль — мышечный спазм — боль» [1] и формирование хронического болевого синдрома.
Иррадиирующая боль возникает при поражении корешка или нерва, характеризуется большей интенсивностью и дистальным распространением в зону соответствующего дерматома. Эта боль носит нейрогенный характер (невропатическая боль), т. е. связана с повреждением или дисфункцией нервной системы, а не болевых рецепторов. К нейрогенному типу относят боли при моно- и полиневропатиях, тригеминальной невралгии, травме мозга и т. д. Такие боли обычно сопровождаются нарушением чувствительности, двигательными и вегетативными расстройствами (снижением кровотока, нарушением потоотделения в болевой области), часто вызывают эмоциональные нарушения. Характерно возникновение боли в ответ на слабые раздражения, в нормальных условиях не вызывающие боли (аллодиния). Нейрогенная боль невосприимчива к морфину и другим опиатам в обычных анальгетических дозах, что свидетельствует о различии механизмов нейрогенной и опиоид-чувствительной ноцицептивной боли [6]. Нейрогенные боли, возникающие при радикулопатии, практически всегда сопровождаются напряжением соответствующих мышц и миофасциальным болевым синдромом.
Отдельную группу болевых синдромов составляют дисфункциональные боли. В их основе лежит изменение функционального состояния отделов ЦНС, участвующих в контроле боли. Основное влияние на их возникновение оказывают эмоциональные, социальные и психологические факторы. Главное отличие от ноцицептивных и нейропатических болей — это невозможность выявить причину или органическое заболевание, объясняющее появление боли. Примерами таких болей являются фибромиалгия, головная боль напряжения и психогенная боль при соматоформных расстройствах [7]. Дисфункциональные боли обычно присутствуют в структуре любого хронического болевого синдрома и требуют отдельной специфической терапии.
Разумеется, большинство болей имеют смешанный характер, и определить наличие того или иного компонента необходимо для правильного подбора терапии.
Терапия СМБ
Терапия СМБ носит комплексный характер, в ней важны как фармакологические, так и нефармакологические методы [8].
Среди последних особенно рекомендуются воздействия, способствующие расслаблению спазмированных мышц: постизометрическая релаксация, массаж, мануальная терапия, иглоукалывание, чрескожная электростимуляция, лечебная физкультура [9]. Хороший эффект реабилитационных процедур, направленных на миорелаксацию, — еще одно доказательство того, что основой формирования СМБ является нарушение функционирования мышцы. Однако в период острых болей активных манипуляций лучше избегать и соблюдать покой и постельный режим, а физиопроцедуры начать в подострый период [10].
Из фармакологических методов терапии наиболее распространено применение миорелаксантов, нестероидных противовоспалительных препаратов (НПВП) и анальгетиков. Идея назначения миорелаксантов очевидна — снимая мышечное напряжение, мы устраняем причину боли и разрываем порочный круг «боль — мышечный спазм — боль». Применяются баклофен, толперизон, тетразепам, тизанидин, каждый из препаратов имеет свои особенности, например, тизанидин обладает довольно выраженным центральным анальгетическим действием, толперизон имеет анальгетические свойства, оказывает сосудорасширяющий эффект, что увеличивает приток крови к стенозированной мышце. Для устранения боли, особенно в острый период, широко назначаются разнообразные анальгетические средства (НПВП, метамизол натрий, парацетамол и др.), усиление их действия возможно с помощью добавления небольших доз антиконвульсантов, например карбамазепина.
Ноцицептивная боль хорошо поддается терапии НПВП. Благодаря комбинации анальгетических и противовоспалительных свойств, их успешно применяют для купирования острых болей при СМБ. Однако длительный прием может повлечь за собой ряд осложнений со стороны ЖКТ, органов кроветворения, почек. Поэтому при выборе анальгетика следует руководствоваться не только эффективностью, но и безопасностью препарата. Например, при лечении пациентов с язвенной болезнью, диабетической или другой нефропатией не следует злоупотреблять назначением НПВП. В последнее время в практику все больше входят селективные НПВП, ингибиторы циклооксигеназы (ЦОГ) 2, например Амелотекс (мелоксикам). Главные терапевтические эффекты НПВП — анальгетический, противовоспалительный и жаропонижающий — основаны на снижении синтеза простагландинов из арахидоновой кислоты посредством ингибирования фермента ЦОГ. ЦОГ существует в двух формах: ЦОГ-1 постоянно присутствует во всех тканях, ЦОГ-2 синтезируется на фоне воспаления. Большинство НПВП и ненаркотических анальгетиков ингибируют оба вида ЦОГ. Блокирование ЦОГ-1 обусловливает большинство нежелательных лекарственных реакций. В РФ в настоящее время зарегистрировано три группы селективных ингибиторов ЦОГ-2: производные сульфонанилидов — нимесулид; представители коксибов — целекоксиб, валдекоксиб; производные оксикамов — Амелотекс (мелоксикам).
Амелотекс занимает промежуточное положение между неселективными и высокоселективными НПВП. Препарат избирательно блокирует ЦОГ-2 в зоне воспаления и в гораздо меньшей степени блокирует ЦОГ-1, таким образом синтез простагландина, защищающего слизистую оболочку ЖКТ, остается сохранным. Отличительной особенностью действия Амелотекса является его «хондронейтральность», в отличие от других НПВП он не оказывает негативного влияния на хрящ, что важно учитывать в терапии больных с остеоартрозом и остеохондрозом. Результаты клинических испытаний показали, что мелоксикам обладает оптимальным соотношением эффективности и безопасности [11]. Он характеризуется длительным действием (период полувыведения около 20 ч), что делает его удобным для лечения хронических болевых синдромов. Амелотекс имеет три формы выпуска: парентеральную для терапии обострений СМБ, пероральную для более длительного приема и безрецептурный гель для наружного применения, который особенно актуален для терапии локальных болевых синдромов [12].
При местном применении НПВП-содержащих препаратов вероятность развития нежелательных реакций снижается. Местные формы НПВП более безопасны по сравнению с таблетированными, кроме того, их использование позволяет снизить дозу препаратов, принимаемых перорально и парентерально [13]. При местном применении гель Амелотекс уменьшает или устраняет боли в области нанесения геля, в т. ч. в суставах в покое и при движении. Способствует увеличению объема движений. Местно также применяются мази и гели с другими анальгетическими средствами, перцовый пластырь, горчичники. Хороший эффект оказывают компрессы с диметилсульфоксидом, прокаином, НПВП и гидрокортизоном.
Большой эффективностью в устранении миофасциальных триггерных точек обладают инвазивные методы воздействия — проведение блокад в триггерные точки. Инъекции могут содержать анальгетик (новокаиновые блокады), НПВП, кортикостероиды, ботулотоксин или быть безмедикаментозными — «сухой иглой» [9, 14]. После прокалывания триггерной точки основные симптомы (локальная и отраженная боль, «симптом прыжка») исчезают и мышечный тяж расслабляется. Схожим эффектом обладает ишемическая компрессия триггерной точки пальцем (акупрессура) — по мере уменьшения боли давление на точку увеличивают, время давления индивидуально в каждом случае.
Для усиления анальгетического эффекта НПВП рекомендуется применять в комбинации с витаминами группы В, поскольку витамины этой группы способны потенцировать действие НПВП, и, кроме того, сами обладают анальгетической активностью. Витамины группы В участвуют во множестве метаболических процессов в организме, синтезе нуклеотидов, метаболизме фолиевой кислоты, синтезе катехоламинов, они нормализуют обменные процессы, необходимые для нормального кроветворения и развития эпителиальных клеток. Известно также об активном нейротропном действии витаминов группы В, необходимых для синтеза миелиновой оболочки нервов, проведения нервных импульсов и осуществления синаптической передачи, т. е. для нормального функционирования центральной и периферической нервной системы. Таким образом, витамины группы В эффективны как при ноцицептивной, так и при невропатической боли.
Сегодня на российском рынке имеется комбинированный инъекционный препарат КомплигамВ. Это высокодозированный инъекционный раствор нейротропных витаминов: В1, В6 и В12, в состав которого входит лидокаин. За счет такого сочетания препарат оказывает сразу и нейротропное, и выраженное обезболивающее действие. Надо заметить, что присутствие лидокаина делает инъекции препарата КомплигамВ гораздо менее болезненными, чем инъекции обычных витаминов группы В. КомплигамВ можно использовать в комплексной терапии как хронических, так и острых СМБ, сочетая с НПВП. Комбинация Амелотекс + КомплигамВ позволяет усилить анальгетический эффект, сократить длительность обострения заболевания и сроки приема НПВП [15]. Последнее очень важно, поскольку дает возможность уменьшить вероятность возникновения нежелательных лекарственных реакций, особенно у больных, входящих в группу повышенного риска (пациенты с язвенной болезнью, гематологическими заболеваниями). Такое комбинированное лечение превосходит по эффективности и безопасности терапию неселективными НПВП, например диклофенаком, что было продемонстрировано в клинических испытаниях [16].
Поскольку пациенты со СМБ могут иметь в составе болевого синдрома невропатический и дисфункциональный компоненты, необходимо помнить, что эти боли имеют отличный от ноцицептивных механизм развития, их отличительной чертой является слабая откликаемость на терапию ненаркотическими анальгетиками и НПВП. В данном случае потенцирование анальгетического эффекта и выраженное нейропротективное действие КомплигамВ могут оказаться очень полезными. В комплексной терапии хронических невропатических и дисфункциональных болей широко применяются препараты, действующие на ЦНС: трициклические антидепрессанты и селективные ингибиторы обратного захвата серотонина, либо серотонина и адреналина; антиконвульсанты; опиоидные анальгетики; небольшие дозы нейролептиков. Возможно применение антагонистов NMDA-рецепторов, например амантадина, который также положительно влияет на такие симптомы, как аллодиния и гипералгезия. Локализованные боли могут отвечать на терапию препаратами местного действия, содержащими биологически активные вещества стручкового перца.
Важным моментом в терапии болевого синдрома является не только его эффективное купирование, но и предотвращение дальнейшего развития патологического процесса, принятие мер, направленных на восстановление структурного и функционального повреждения. Для уменьшения выраженности и предотвращения дальнейшего развития заболевания применяют хондропротекторы и нейротропные витамины, в первую очередь витамины группы В. Применение препарата КомплигамВ в профилактических целях в качестве нейропротектора вполне оправдано у пациентов, склонных к СМБ.
Литература
ГБОУ ВПО Первый МГМУ имени И. М. Сеченова МЗ РФ, Москва
Боль в суставах после коронавируса
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
Перенесенное заболевание COVID-19 дает осложнения на функции всех органов. Помимо обращений с болезнями сердца, легочными и сосудистыми нарушениями, медики отметили учащение жалоб на боль в суставах после коронавируса. Симптоматика сохраняется непрерывно или протекает по типу рецидивирующей стадии, с периодами спадов и обострений. Для определения состояния стали использовать термин «постковидный суставной синдром».
Рассказывает специалист РЦ «Лаборатория движения»
Дата публикации: 28 Октября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Распространенные осложнения после коронавируса
Исследования показали, что даже легкая форма болезни вызывает последствия разной степени тяжести – воспаляются плечевые, локтевые. голеностопные или тазобедренные суставы, болят колени после коронавируса. Наиболее распространенные осложнения после коронавируса на суставы у женщин и мужчин проявляются следующей симптоматикой
Постковидный ревматоидный артрит поражает мелкие симметрично расположенные суставы кистей, ступней, локтевые или коленные. Проявляется болевым синдромом различной интенсивности, отечностью и покраснением. Отсутствие лечения приводит к полному разрушению пораженной суставной ткани.
Миозит — воспаление тканей мышц, приводящее к разрушению волокон и попаданию белка в кровоток. Чаще затрагивает мышцы икр, ягодиц или бедер. Отсутствие лечения приводит к блокировке работы почек и почечной недостаточности впоследствии.
Обострение полиартрита — последовательное воспаление суставов, чаще плечевых или бедренных. Сопровождается отеком, болью, деформацией суставов.
Причины болей в мышцах и суставах после коронавируса
По какой причине после коронавируса болят суставы, возникает артрит и мышечные боли. Ученые выяснили, что новая коронавирусная инфекция запускает механизм, схожий с процессом развития ревматоидного артрита — иммунная система вырабатывает антитела, атакующие здоровые клетки собственного организма.
Ухудшению состояния способствует:
В группу риска входят люди:
По статистике ВОЗ, постковидному суставному синдрому более подвержены женщины, чем мужчины.
Лечение суставов после Ковид-19
При появлении в суставах болевого синдрома после перенесенной коронавирусной инфекции необходима консультация врача-ревматолога. Состояние требует расширенного обследования, в которое входят лабораторные анализы, инструментальные методики – КТ, МРТ и УЗИ. По результатам проведенных исследований проводит назначение лекарственных препаратов и физиотерапевтического лечения.
В каких случаях требуется обратиться в больницу
Когда болят суставы после ковида, следует обратить внимание на следующие тревожные признаки:
На интенсивное воспаление также указывает увеличение лимфатических узлов.
Что нужно знать о лечении суставов при коронавирусе
Чем лечить осложнения и каким рекомендациям следовать при возникшей боли в суставах после коронавируса? Главный совет – не заниматься самолечением. Категорически запрещено самоназначение и прием лекарственных препаратов.
Влияние коронавирусной инфекции на организм до конца не изучено, поэтому назначение курса лечения осуществляется врачом исключительно после обследования пациента.
Какие осложнения могут возникнуть без своевременного лечения
Часто возникающие осложнения после covid — артриты и артрозы, воспалительные заболевания, характеризующиеся постепенным разрушением хрящевой ткани и переходом процесса на головку кости. При отсутствии лечения происходит полная утрата двигательных функций и инвалидизация.
Постковидный суставной синдром отражается на физическом и психологическом состоянии. Постоянные боли, потеря объема движений — трудности с подъемом или спуском по лестнице, постоянная усталость и слабость влекут чувство раздражения, ухудшение качества жизни, а затем депрессию.
При обнаружении первых тревожных симптомов, необходимо сразу обратиться за врачебной помощью.
Реабилитация после ковида в центре «Лаборатория движения»
Реабилитационный центр «Лаборатория движения» на базе клиник ЦМРТ успешно применяет комплексные методики восстановления после коронавируса у пациентов разного возраста и степени активности.
Предусмотрены три программы в зависимости от тяжести перенесенного заболевания, которые корректируются индивидуально, исходя из результатов обследования пациента. Запись на прием к врачу-реабилитологу ведется по телефону и через онлайн-заявку на сайте.
Боль в суставах. Лечение боли в суставах
Боль в суставах. Лечение боли в суставах
Боль в суставах может быть незначительной по интенсивности или же сильной и изнурительной. В течение жизни до 85 % взрослого населения, так или иначе, испытывали болевые ощущения в суставах. Причиной появления болей в суставах могут быть сотни заболеваний, при которых повреждение суставов может быть как первичным, так и вторичным (за счет интоксикации продуктами метаболизма).
Чаще всего сопровождаются болями в суставах следующие заболевания:
В статистическом отношении наибольшее внимание заслуживают 4 заболевания с наличием артралгий (болей в суставах).
Остеоартрит
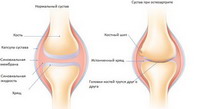
Ревматоидный артрит
Бурсит
Подагра
При подагрическом поражении суставов обычно наблюдаются приступообразные эпизоды с болью, тугоподвижностью, воспалением и покраснением в суставах. Причина этого кроется в избыточной выработке мочевой кислоты, которая не полностью утилизируется почками и откладывается в виде кристаллов в суставах, что и приводит к воспалению. Как правило, это заболевание развивается после 50 лет. Поэтому, необходимо помнить, что с возрастом выделительная функция почек может снижаться, что и может привести к подагре. Обычно при подагре поражаются стопы, но при отсустсвии лечения могут быть вовлечены и другие суставы.
Системная красная волчанка
Фибромиалгия
Остеопороз
Заболевание, характеризующееся уменьшением плотности костной ткани за счет превалирования процессов катаболизма над анаболизмом в костных структурах. В основном болеют женщины постклимактерического возраста. Боли в суставах связаны с измененими, происходящими в костной ткани.
Мифы и факты
Миф N1
Все боли в суставах связаны с артритами. Хотя существует не менее 50 видов артритов, но воспаление и боли в суставах не означает наличие артрита. Боль в области суставов может быть связана с повреждением мягких тканей или синовиальных оболочек (бурсит). Поэтому для постановки диагноза необходима консультация врача.
Миф N2
Щелканье суставами вызывает артрит. Насколько известно щелчок при вытяжении сустава связан лишь с вакуумным эффектом и не более того.
Миф N3
Миф N4
Нельзя остановить процесс разрушения суставов при артрите. Современные препараты (НПВС, стероиды, антиревматические) позволяют уменьшить воспаление, снять боль и, таким образом, тормозят деструктивные процессы в суставе. При отказе пациентов от лечения суставов отмечались необратимые, выраженные изменения в суставах, причем, иногда, за очень короткий промежуток времени (3-6 месяцев). Поэтому, лучше прислушаться к советам врача – это поможет сохранить качество жизни.
Факт N1
Пациенты с артритами метеочувствительны. Они плохо переносят влажную погоду и хорошо себя чувствуют в сухую ясную погоду. Связано это с чувствительностью этих пациентов к атмосферному давлению.
Факт N2
Диета может быть фактором профилактики артрита. И, да и нет. При повышении веса возрастает риск появления остеоартрита, особенно страдают тазобедренный сустав и коленные. Но при других формах артрита эффективность диеты не столь очевидна.
Артриты
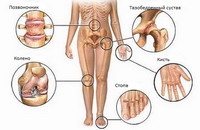
Артриты характеризуются болью, скованностью и отечностью в суставах, также и уменьшением объема движения в них. Существуют различные формы артритов в т.ч. вторичных (подагра, СКВ, фибромиалгия). Артриты можно разбить на три группы:
Диагностика артритов
Как только появляются симптомы артрита, а именно боли в суставах, необходимо обратиться к врачу. Для диагностирования может потребоваться ряд диагностических тестов:
Для диагностики могут быть использованы не все тесты, но лишь комбинация, позволяющая максимально точно поставить диагноз. При позитивных результатах анализов может потребоваться консультация врача- ревматолога.
Учитывая, что артриты разные, для диагностики потребуется разный объем исследований и разное время. К примеру, постановка диагноза остеоартрита не вызывает трудностей, в то время как для диагностирования ревматоидного артрита необходима визуализация и анализы крови и только совокупность обследований позволяет поставить такой диагноз (аналогично сборке пазла). При других поражениях суставов, возможно, требуются дополнительные методы исследования. Например, псориатический артрит, как осложнение заболевания под названием псориаз или реактивный артрит, сопровождающий инфекционные заболевания. В некоторых случаях, основное заболевание доминирует в клинической картине и мешает диагностики артритов. Например, при ревматической полимиалгии или при болезни Бехтерева ( анкилозирующий спондилит).
Лечение артритов
Претерпело большие изменения за последнее время. В один промежуток времени лечение артритов заключалось в назначении аспирина, тепловых процедур и иммобилизации поврежденных суставов с помощью различных ортопедических ортезов. Оказалось, что иммобилизация, для якобы снятия болей, больше приносит вреда, чем пользы. В настоящее время суставам дают меньше времени на отдых и постоянная подвижность в них залог сохранения его функций. Современное лечение остеоартрита состоит в комбинации упражнений, физиотерапии, медикаментов, внутрисуставных инъекций и снижения веса. Отмечается очевидная связь избыточного веса с поражением крупных суставов (коленных, тазобедренных). И снижение веса очень благотворно действует в этих случаях.
В лечении ревматоидного артрита отмечен тоже прогресс. В середине 20 века был впервые применен преднизолон и первые результаты лечения были очень обнадеживающими. Но оказалось, что побочных действий у стероидов не меньше, чем терапевтических. Определенные надежды связывают с недавно открытыми селективными иммунодепрессантами Адалимумаб (Хумира) и другими. Время покажет их эффективность.
Медикаментозное лечение
В настоящее время существует целая группа препаратов: аспирин, индометацин, ибупрофен, напроксен, ингибиторы ЦОГ-2 (целебрекс), стероиды, траматодол, метотрексат, пеницилламин, различные кремы и гели, хондроитинсульфат.
Все медикаменты обладают в той или иной степени рядом побочных действий и их назначение, дозировка и длительность являются исключительной прерогативой врача.
Физиотерапия. Современные физиотерапевтические методики помогают в ряде случаев уменьшить отечность в суставе, увеличить подвижность, снизить болевые ощущения. Но иногда даже длительные курсы физиопроцедур не дают эффекта.
Физические упражнения
Пациенты с болями в суставах стараются избегать физических упражнений, дабы их не травмировать. И, казалось бы, такие виды активности, как длительная ходьба, велоэргометрия или занятия на тредмиле являются уделом только здоровых людей. Но разумные нагрузки с постепенным увеличением объема выполненных упражнений очень благотворно воздействуют на больных с артритом. Наряду с медикаментами и ортезами, физические упражнения помогают улучшить следующие параметры: снизить скованность в суставе и боль, увеличит эластичность мышц и связок сустава, улучшить кровоснабжение хрящевой ткани, улучшить общее самочувствие (сон, настроение), снизить вес.
Естественно, не каждое упражнение подходит пациентам с артритом. И даже подобранное упражнение работает не всегда. Упражнения при артритах- это разновидность различных гимнастик( йога, ци-гун) и физической активности ( плаванье, ходьба, езда на велосипеде). В зависимости от наличия болевого синдрома интенсивность нагрузок может меняться, но не прекращаться.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.