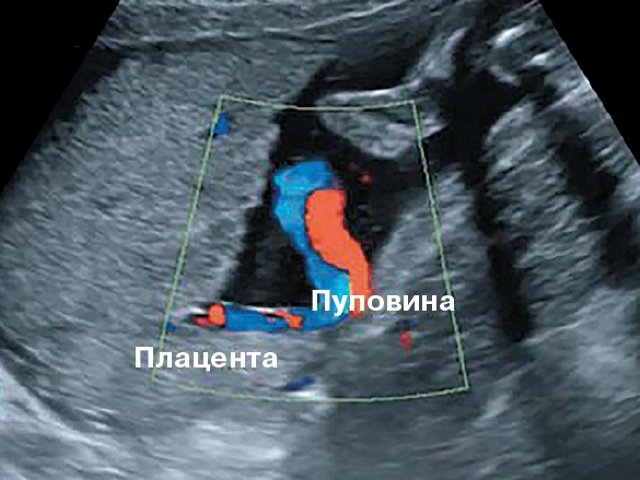
Краевое прикрепление пуповины к плаценте что это такое и чем грозит
Низкая плацента при беременности: чем опасна и как рожать?
Плацента – уникальный орган женского организма, появляющийся во время беременности и исчезающий после родов. Его задачей является обеспечение плода питательными веществами и кислородом, а также выведение продуктов его жизнедеятельности и защита от иммунной системы матери. Однако, при низкой плацентации этот же орган может и погубить ребенка, помешав ему выйти из родовых путей во время родов. Такая патология встречается довольно часто и может проявиться даже у здоровых женщин. Что ее провоцирует и можно ли снизить такие риски?
Что такое низкая плацента?
Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют. Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала. Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Чем грозит низкое плацентарное расположение?
Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Оболочечное прикрепление пуповины без предлежания сосудов при одноплодной беременности: пренатальная ультразвуковая диагностика и вопросы тактики
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Оболочечное прикрепление пуповины (ОПП, velamentous cord insertion) – прикрепление пуповины к амниальной оболочке с фрагментом аберрантных сосудов, проходящих до плаценты в амниально-хориальном пространстве.
Частота ОПП по данным патологоанатомического исследования и по наиболее значимым пренатальным исследованиям составляет 1–1,5% при одноплодной и 6% при многоплодной беременности [1, 2].
Описывают различные типы ОПП в зависимости от наличия или отсутствия расщепления межоболочечно расположенных сосудов [3]. В руководстве М.В. Медведева оболочечное прикрепление и расщепленное прикрепление описаны как два раздельных варианта [4]. Мы в своей работе выделили два типа: фиксированный и свободный [5].
Обоснованием выделения ОПП как аномального являются результаты исследований, где отмечены повышенная частота экстренных кесаревых сечений, замедления роста плода, недоношенности, врожденных аномалий, низких баллов по шкале Апгар и отслойки плаценты [6–9].
В то же время общепринятая тактика оперативного родоразрешения является принятой только при наличии предлежания сосудов. При ОПП без наличия vasa previa отсутствует общепринятая установленная тактика времени и метода родоразрешения. Мы также не нашли работ с дифференцированным подходом к оценке исхода беременности в зависимости от ОПП.
Представляем свой опыт пренатальной диагностики оболочечного прикрепления пуповины.
Материалы и методы
Наше исследование носило характер ретроспективного. Были включены все случаи ОПП при одноплодной беременности без предлежания сосудов, выявленные нами при ультразвуковом исследовании (УЗИ) во II–III триместрах беременности и подтвержденные при родоразрешении.
Согласно рекомендациям Российской ассоциации врачей ультразвуковой диагностики в акушерстве и гинекологии, мы в своей практике определяем место прикрепления пуповины во II и III триместрах у всех пациенток с оценкой, при необходимости, области внутреннего зева с использованием цветового допплеровского картирования (ЦДК).
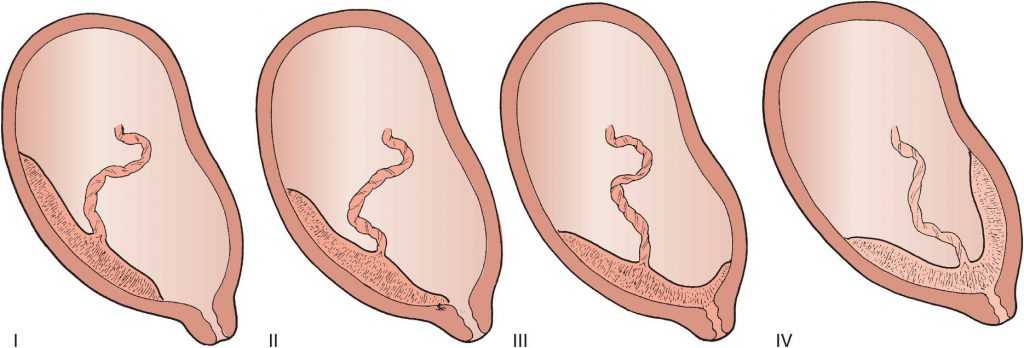
Прикрепление пуповины при УЗИ нами классифицируется как:
Во всех случаях при установлении краевого или ОПП уровень расположения места прикрепления относительно внутреннего зева оценивали как нижняя, средняя или верхняя треть полости матки.
Оболочечное прикрепление пуповины мы подразделяли на два типа. Фиксированный тип, когда пуповина прикрепляется к оболочкам пристеночно со стороны одного края плаценты, а сосуды, проходящие до плаценты, расположены межоболочечно, но фиксированы к стенке матки. В случаях, когда ход этих сосудов оказывается над проекцией внутреннего зева, это определялось как предлежание сосудов (vasa previa). Второй тип ОПП – свободный, когда пуповина прикреплена к амниальной оболочке с последующим свободным расщепленным ходом сосудов от пупочного ствола до плаценты.
УЗИ проводились на современных сканерах с использованием конвексного датчика RAB 2–5 МГц и применением ЦДК.
Результаты
Частота выявления ОПП в нашем исследовании составила 0,73% (21/2872). Средний возраст пациенток был 24 года (интервал 22–30 лет), срок гестации при установлении диагноза составил в среднем 29 нед (интервал 21–34 нед). Во всех наблюдениях при УЗИ определен один плод без видимой патологии (только в одном наблюдении дополнительно у плода была выявлена правая дуга аорты), параметры фетометрии, толщина, структура плаценты соответствовали гестационному сроку, сердечная деятельность и количество вод нормальные. В одном наблюдении была выявлена двудолевая плацента. В таблице 1 представлены результаты УЗИ и исходы беременности у пациенток, включенных в исследование.
| № наблю- дения | Срок беременности при УЗИ (нед, день) | Беременность / роды / дети | Плацента: расположение / отношение к зеву | Пуповина: тип ОПП / уровень прикрепления | Исход беременности: срок / метод / пол / масса тела / шкала Апгар, развитие |
|---|---|---|---|---|---|
| 1 | 26 | 2 / 1 / 1 | Передняя / ко дну | Пристеночный / средняя треть | 38,5 / КС / жен / 2850 г / 7–8 баллов, норма |
| 2 | 21 | 3 / 0 / 0 | Справа по ребру / ко дну | Пристеночный / средняя треть | 39,1 / муж / 3250 г / 8–9 баллов, норма |
| 3 | 22 32,4 | 2 / 2КС / 2 | Передняя / ко дну | Пристеночный / средняя треть | 38,5 / КС / муж / 3630 г / 7–8 баллов, норма |
| 4 | 27 32 | 2 / 1КС / 1 | Передняя / ко дну | Пристеночный / верхняя треть | 39,6 / 3050 г / норма |
| 5 | 33 | 1 / 0 / 0 | Две доли: передняя и задняя / ко дну | Свободный / средняя треть | 37 / КС / муж / 2800 г / 8–9 баллов, норма |
| 6 | 33 | 1 / 1 / 1 | Задняя / ко дну | Свободный / средняя треть, 20 мм | 39 / муж / 3100 г / 7–8 баллов, норма |
| 7 | 32,2 | 1 / 0 / 0 | Передняя справа / ко дну | Свободный / средняя треть, 30 мм | 38 / КС / 3250 г / норма |
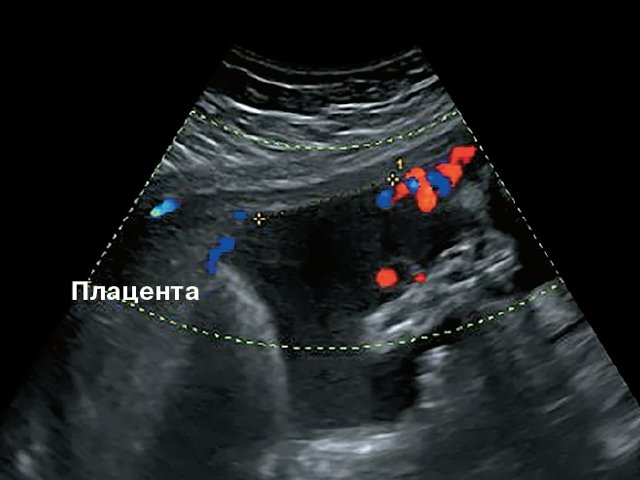
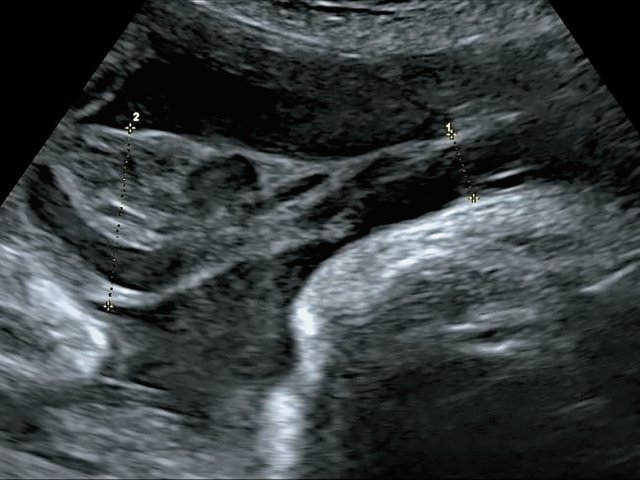
В четырех наблюдениях (№ 1–4 по таблице) при УЗИ выявлен тип фиксированного пристеночного ОПП с расположением места прикрепления в средней трети полости матки. Длина аберрантных сосудов была в пределах 10–55 мм (рис. 1).
Во всех этих случаях родоразрешение произошло в доношенные сроки 37–39,1 нед. Родоразрешение естественным путем имело место в 2 случаях в 39 и 39,1 нед. Также в 2 случаях родоразрешение проведено методом кесарева сечения в плановом порядке, из них в одном – по поводу наличия двух кесаревых сечений в анамнезе, а в другом по желанию семьи. Исходы для плодов и матерей во всех наблюдениях нормальные.
Рис. 1. Наблюдения № 1–4. Отображены различные картины фиксированного пристеночного типа ОПП, сроки беременности 21–26 нед.
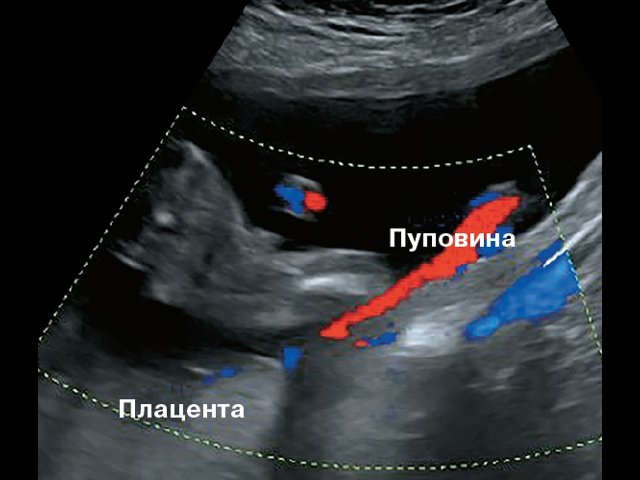
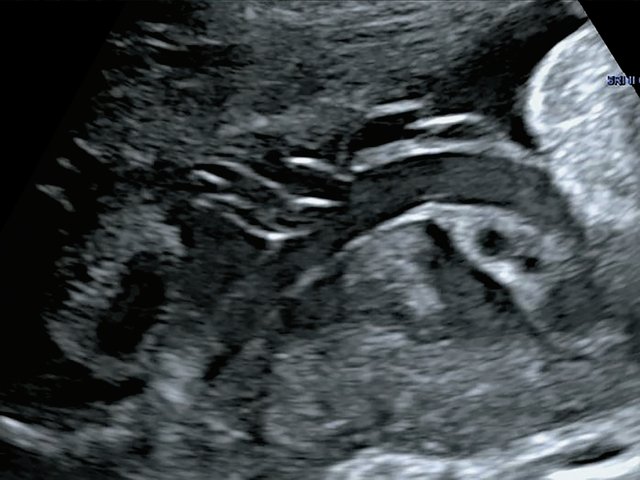
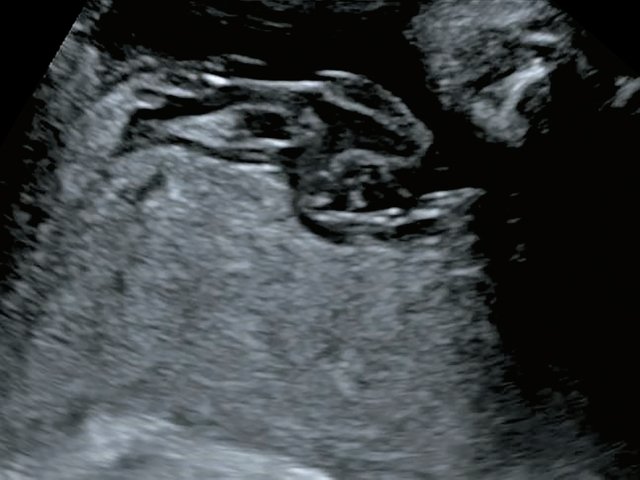
В одном наблюдении (№ 5) было выявлено наличие двудолевой плаценты с расположением долей по передней и задней стенкам матки ближе ко дну. У места прикрепления к плаценте сегмент пуповины был расширен и уплощен (рис. 2). При детальном исследовании этого сегмента выявлен расщепленный ход сосудов, идущих от ствола пуповины до долей плаценты. Длина аберрантных сосудов была в пределах 70–80 мм (рис. 3).
Рис. 2. Наблюдение №5. Виден сегмент нормальной картины ствола пуповины (1) и расширенный уплощенный сегмент (2) ближе к плаценте, беременность 33,5 нед.
Рис. 3. Наблюдение №5. Отображен расщепленный ход сосудов пуповины (длина аберрантных сосудов 70–80 мм) при свободном типе ОПП в серошкальном изображении.
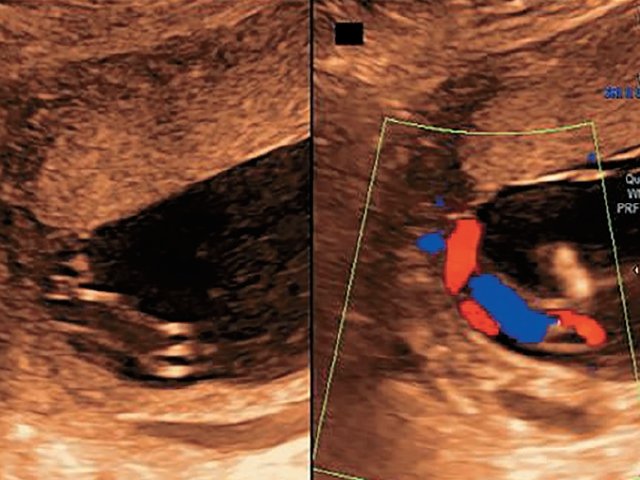
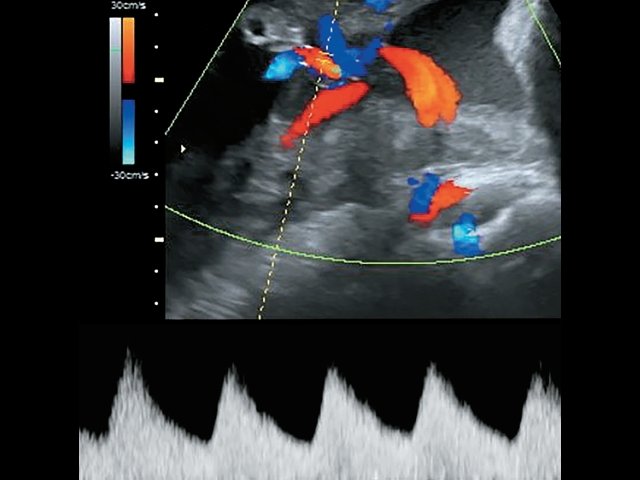
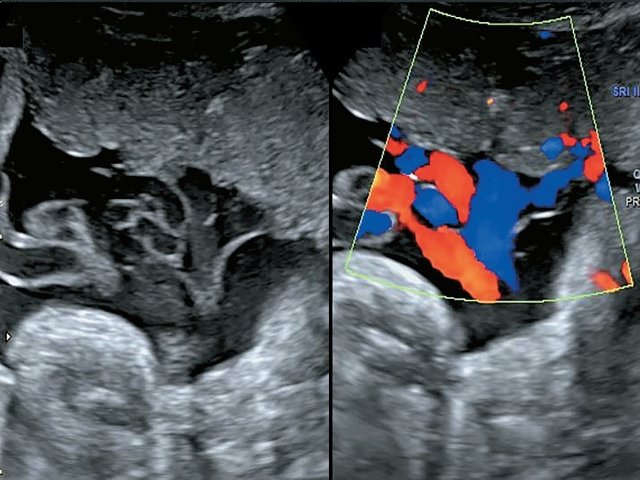
Использование импульсной и цветовой допплерометрии позволило точно идентифицировать сосуды. Отмечался ход двух раздельных ветвей вены от передней и задней долей, а также выявлен ход двух артерий к передней доле и одной артерии – к задней (рис. 4). В 37 нед пациентка была родоразрешена методом кесарева сечения в плановом порядке. Плод мужского пола, масса тела 2800 г, оценка по шкале Апгар 8-9 баллов, без видимой патологии (на момент написания статьи развитие ребенка соответствует возрасту).
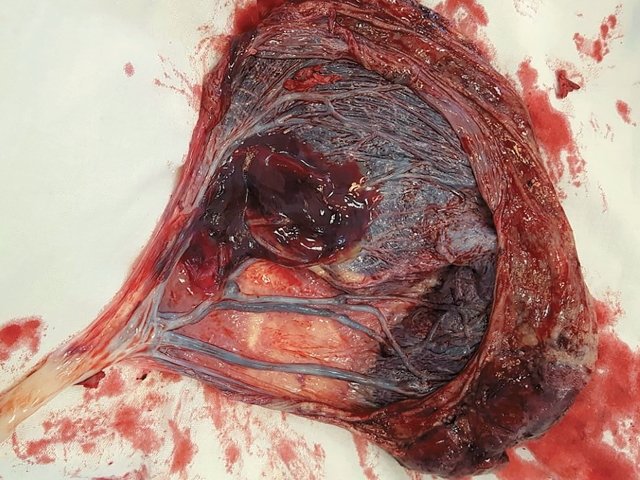
Послеродовой визуальный осмотр плаценты подтвердил полученную при УЗИ картину двудолевой плаценты, ОПП и раздельный ход межоболочечно расположенных сосудов, не защищенных вартоновым студнем, к обеим долям плаценты (рис. 5).
Рис. 4. Наблюдение №5. Отображен расщепленный ход сосудов пуповины с применением цветового и импульсного допплеровского картирования.
Рис. 5. Наблюдение №5. Картина плаценты после кесарева сечения. Виден расщепленный свободный ход сосудов пуповины к поверхности двух плацентарных долей.
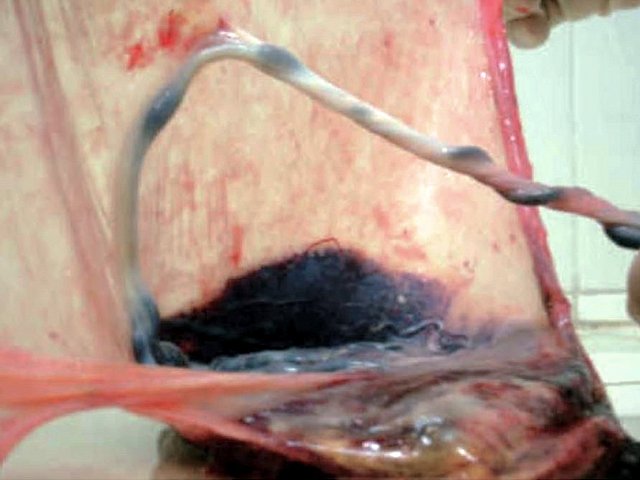
Еще в двух других наблюдениях (№ 6 и 7) также был выявлен тип свободного ОПП, но длина аберрантных сосудов составила максимально 30 мм (рис. 6, 7). В одном случае первородящая пациентка родоразрешена в 38 нед методом кесарева сечения в плановом порядке, а в другом повторные роды произошли естественным путем в 39 нед. Исходы благоприятные.
Рис. 6. Наблюдение №6. Отображено прикрепление к поверхности плаценты расщепленных свободно расположенных сосудов пуповины (свободный тип ОПП с длиной аберрантных сосудов до 30 мм), беременность 36,2 нед.
Рис. 7. Наблюдение №7. Также виден расщепленный ход сосудов пуповины над поверхностью плаценты, беременность 34,4 нед.
W. Sepulveda и соавт. [8] сделали вывод, что двухмерный ультразвук с использованием ЦДК должен быть методом выбора для скрининга ОПП внутриутробно. Подчеркивается, что включение визуализации места прикрепления пуповины в протокол ультразвукового сканирования II триместра потенциально может выявить значительное число беременностей, подверженных риску развития акушерских осложнений.
Типично в работах, посвященных ОПП [15], эта патология представляется в виде пуповины, прикрепленной к оболочкам пристеночно с одной стороны от плаценты, с сосудами, проходящими до плаценты, расположенными межоболочечно и фиксированно к стенке матки (рис. 8). В своей практике этот тип мы отмечали как фиксированный. Одним из грозных осложнений этого типа ОПП является предлежание сосудов пуповины (vasa previa), когда сосуды проходят над проекцией внутреннего зева.
Рис. 8. Отображена картина пристеночного типа ОПП [15].
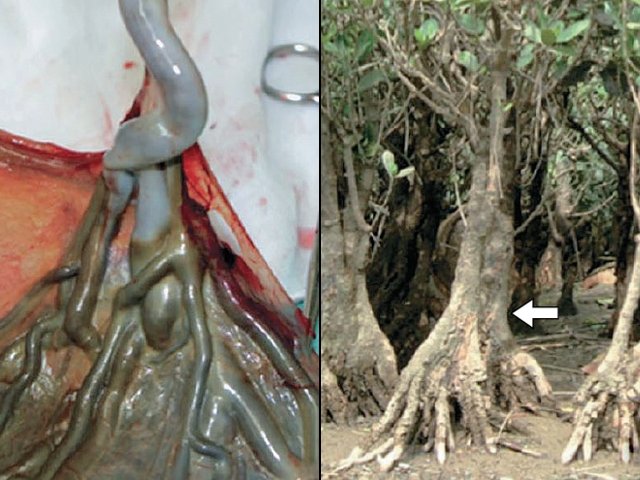
Другую картину ОПП опубликовали T. Kuwata и соавт. в 2012 г. [16]. Ими был предложен «mangrove sign» («признак мангрового дерева») (рис. 9) для пренатальной диагностики ОПП.
Рис. 9. «Mangrove sign»: картина этого признака после родов и особенность роста мангрового дерева – надземное расположение корневых отростков [16].
Считается, что причинами этих осложнений при аномальном прикреплении пуповины являются возможная компрессия, перегиб и разрыв аберрантных сосудов и ремоделирование сосудов плаценты, которое влияет на распределение маточно-плацентарного кровотока [17].
В то же время последний систематический обзор и метаанализ работ [2], посвященных прикреплению пуповины и исходу беременности, показал наличие статистически значимой связи ОПП только с повышением частоты экстренного кесарева сечения. Показаниями к этому являются частые аномалии сердцебиения плода, что, как считается, вызвано сжатием сосудов, не защищенных вартоновым студнем в случаях ОПП. Относительно других осложнений в этом анализе сделан вывод, что ограниченное количество включенных исследований, вариация в схемах исследования и разница в определении критериев аномального прикрепления пуповины в разных исследованиях препятствовали точному сравнению. Подчеркнута необходимость дальнейших исследований для определения влияния антенатальной идентификации аномального прикрепления пуповины на улучшение исходов для матери и плода.
Такие результаты, видимо, и являются причиной того, что нет установленной тактики родоразрешения при ОПП, в отличие от предлежания сосудов, когда тактика однозначно требует проведения кесарева сечения.
Мы также не нашли работ с дифференцированным подходом к оценке исхода беременности в зависимости от свободного или фиксированного типа ОПП.
С точки зрения выбора тактики ведения беременности при аномальном прикреплении пуповины заслуживает внимания работа J. Hasegava и соавт. [6]. Авторы предлагают оценивать при ОПП уровень прикрепления пуповины относительно от внутреннего зева: в верхней, средней и нижней трети полости матки. Верификация связи между плацентой, прикреплением пуповины и местом разрыва мембраны определяется простым визуальным осмотром после родов.
В этом исследовании показано, что расположение ОПП в нижней трети полости матки, ниже предлежащей части, было значимо связано с аномальными признаками на кардиотокограмме и экстренным кесаревым сечением; в то же время расположение ОПП в верхней или средней трети осложнения родов было нечастым и статистически достоверно не отличалось от случаев нормального прикрепления пуповины.
Заболевания пуповины
Между плодным местом и плодом существует связь через пуповину или пупочный канатик (funiculus umbilicalis), который в норме состоит из трех сосудов: одной вены, по которой в плод поступает кровь, насыщенная кислородом и питательными веществами, и двух артерий, по которой венозная кровь возвращается от плода к плаценте.
На ранних этапах развития эмбриона пуповина имеет две вены, но в 4 недели беременности правая пупочная вена закупоривается и к 7 неделям беременности исчезает. В очень редких случаях левая пупочная вена становится непроходимой, а правая снабжает плод необходимой кровью, при этом развитие плода не нарушается.
Около 80% крови из пупочной вены попадает в системный кровоток плода через специальный венозный проток, который впадает в нижнюю полую вену. Остальные 20 % крови попадают в портальный (печеночный) кровоток плода.
Объем кровотока в пуповине увеличивается со сроком беременности — с 35 мл/мин в 20 недель до 240 мл/мин в 40 недель.
Виды патологических состояний пуповины
Все нарушения и патологические состояния пуповины можно разделить на следующие:
Любое отклонение в строении пуповины, найденное на УЗИ, требует детальный осмотр строения всех органов плода, так оно может ассоциироваться с другими пороками развития плода.
Единственная пупочная артерия
В 1% всех беременностей вместо двух артерий пуповина содержит одну, что в 75% случаев является изолированным отклонением, которое не отражается на развитии плода и заканчивается рождением здорового ребенка. Однако в 25% случаев единственная пупочная артерия ассоциируется с другими отклонениями в развитии плода, в частности наличии пороков сердца, почек, кишечника и скелетной системы. Также такой вид патологии пуповины чаще встречается при тримосомии 18 (синдром Эдвардса).
При обнаружении единственной пупочной артерии рекомендуется провести кариотипирование плода через забор ворсин хориона или околоплодных вод, детальное анатомическое УЗИ, а также ЭХО-кардиографию.
При отсутствии других отклонений в развитии плода, прогноз и исход беременности положительный, как и в случаях здоровой беременности.
Короткая или длинная пуповина
Нормальные размеры пуповины к моменту родов составляют 55-61 см, хотя могут быть незначительно меньше или больше. Определить истинную длину пуповины плода с помощью УЗИ не всегда возможно из-за компактной позы плода и его постоянных движений.
Леонардо да Винчи, который был не только известным художником и математиком, но и отличным анатомом, утверждал, что длина пуповины обычно соответствует длине плода, и оказался в этом прав. В 8 недель беременности пупочный канатик имеет длину в 0.5 см, в 20 недель – около 16-18 см. Скорость роста пуповины замедляется после 28 недель беременности.
Одним из первых признаков длинной пуповины – это наличие обвития пуповины или узлов пуповины. Средняя длина пуповины при обнаружении таких отклонений составляет от 75 до 95 см.
Короткая пуповина ограничивает движения плода и нередко является вторичным признаком патологии плода (на фоне имеющихся отклонений в развитии плода). Короткой считают пуповину, если ее размеры меньше 32-40 см в 38-40 недель. Такой вид отклонения пуповины наблюдается в 2% родов и осмотра плаценты.
Чаще всего короткая пуповина сопровождается поражениями нервной системы плода, скелетной дисплазии и другими пороками развития, а также заторможенным умственным развитием детей. Чем короче пуповина, тем больший риск поражения плода серьезными пороками развития. При длине пуповины меньше 15 см часто встречаются пороки развития передней стенки живота, позвоночника, конечностей.
Роды естественным путем при короткой пуповине невозможны, если плод рождается головкой, и могут сопровождаться отслойкой плаценты во время родов, сильным кровотечением и другими негативными последствиями таких осложнений родов.
В возникновении длинной пуповины могут играть генетические факторы (наследственность), так как замечено, что такая пуповина наблюдаться у одной и той женщины при последующих беременностях. Данные о том, что, чем длиннее пуповина, тем активнее плод и тем активнее в будущем ребенок, противоречивые и не подтверждены клиническими исследованиями.
Если диагностика короткой пуповины обычно не является сложной, единого согласия среди врачей в отношении диагностики длинной пуповины нет. До сих пор не принят стандартный минимум допустимой максимальной величины пуповины – он колеблется в районе 70-90 см.
Измерение длины пуповины после нормальных родов обычно не проводится, поэтому большинство случаев длинной пуповины остается не диагностированным. После патологических родов или рождения детей с пороками развития обычно исследуют плаценту и редко обращают внимание на размеры пуповины, за исключением случаев, когда имеются патологический перекрут пуповины, узлы пуповины, единственная пупочная артерия.
Длинная пуповина чаще сопровождается с внутриутробной гипоксией плода, задержкой роста плода, внутриутробной гибелью плода, большим количеством аномалий развития мозга, неврологическими нарушениями, нарушениями неврологического развития детей и нарушениями свертываемости крови у новорожденных.
Патологический перекрут пуповины
В норме сосуды пуповины равномерно закручены против часовой стрелки влево (как серпантин) с определенной частотой перекрута слева направо (7:1.4). Среднее количество закруток пупочных артерий и вен по всей длинне пуповины 40. Индексом закручивания пуповины считают количество закруток на 1 см, что в норме составляет 0.2.
Закручивание пуповины появляется на ранних сроках беременности и его можно обнаружить на УЗИ в 9 недель. Причина и механизм закручивания неизвестен, но предполагается, что это связано с поворотами и движением плода. Индекс закручивания может характеризовать низкую или высокую подвижность плода.
Также закручивание пуповины может быть из-за разной скорости роста сосудов пуповины.
Изменения в направлении перекрута не влияют на развитие плода, но чаще сопровождаются с предлежанием плаценты и кровотечениями во время беременности.
Отсутствие закручивания или низкий индекс закручивания ассоциируются с хромосомными аномалиями, пороками развития плода, дистрессом плода, повышенной смертностью плода и новорожденного.
Усиленная закрученность или патологический перекрут пуповины чаще сопровождается с преждевременными родами, гибелью плода и новорожденного из-за асфиксии, так как могут привести к нарушению кровотока в пуповине, что в свою очередь может закончиться тромбозом, разрывом, расширением (коарктацией) сосудов пуповины. Патологический перекрут пуповины чаще наблюдается при длинных пуповинах.
Сдавление и закупорка пуповины
Пуповина находится за пределами тела плода в полости матки и окружена околоплодными водами, а также имеет специфическое строение: сосуды пуповины покрыты оболочкой и имеют прослойку из студенистой массы, чем-то напоминающей желе (Вартонов студень), — производным соединительной ткани. Это не только улучшает прочность пуповины, делая ее жесткой на ощупь (как резина), но и защищает от полного сдавливания.
Плод часто сдавливает пуповину, но из-за постоянного шевеления и поворотов, такое сдавливание очень кратковременное. Если пуповина имеет патологические изменения, любое сдавливание может привести к серьезном негативным последствиям, в первую очередь закупорке просвета сосудов и нарушению кровотока в пуповине.
Все причины сдавливания пуповины можно разделить на наружные (плод, опухоль матки больших размеров) и внутренние (структурные аномалии пуповины, узлы, перекрут, грыжи, опухоли пуповины и др.). Если сдавливание развивается постепенно и не перекрывает просвет сосудов полностью, возникает состояние хронической обструкции (закупорки) кровотока. Плод при этом может развиваться нормально, но чаще всего наблюдается задержка роста плода.
Острая обструкция возникает чаще ближе к родам или в родах, особенно предлежащей частью – рождающейся головкой или телом плода. Она наблюдается при наличии другой патологии пуповины (истинных узлах пуповины). Острое сдавление пуповины может закончиться образованием тромбоза пуповины, ее разрывом.
Сдавление пуповины в родах может привести к гипоксии плода и асфиксии новорожденного, что отразится повреждением мозга из-за кислородного голодания. Такие дети страдают неврологическими заболеваниями разной степени. Повышается также риск гибели плода в родах.
Так как пупочная вена несет в себе «свежую» кровь от плаценты к плоду, ее сдавливание характеризуется более серьезными осложнениями, чем сдавливание пупочных артерий. В плаценте наблюдается застой крови, а у плода – анемия и гипоксия.
Диагностировать сдавливание пуповины с помощью УЗИ не просто, однако изучение кровотока в сосудах плода, его биофизического профиля позволяют заподозрить гипоксию плода и провести более тщательный поиск причины таких нарушений. Лечение такой патологии будет зависеть от состояния плода, срока беременности и может проявляться более частым наблюдением за развитием плода или же срочным родоразрешением.
Нарушение кровотока пуповины
Практически все патологические состояния пуповины могут привести к нарушению кровотока в пупочных сосудах. Часто сдавление сосудов приводит к образванию тромба. Тромбоз пуповины нередко обнаруживают после родов, особенно патологических, при осмотре плаценты и пуповины. Нередко наличие тромбов сопровождается участками кальцификации пуповины, что ассоциируется с рядом инфекций (например, сифилисом).
Тромбоз сосудов пуповины может также быть из-за нарушения свойств крови при ряде когулопатий плода, при поражении центральной нервной системы плода, когда нарушаются процессы регулирования кровотока с сосудах плода и пуповины.
Диагностика тромбоза пупочных сосудов с помощью УЗИ затруднена и не всегда ее можно провести до рождения ребенка.
Узлы пуповины
Существуют ложные и истинные узлы пуповины. Ложные узлы представляют собой утолщения пуповины, связанные с образованием петли или расширения пупочной вены без перекрытия ее просвета, поэтому большинством врачей узлами не называются. Иногда это локальное варикозное расширение пупочной вены, но внешне оно может выглядеть как настоящий узел. Клинического значения ложные узлы не имеют и совершенно безопасны для плода.
Истинные узлы пуповины находят в 0,4-3% случаев родов. Они сопровождаются высоким риском заболеваемости новорожденных (до 11% случаев). Истинные узлы могут быть тугими, что приводит к повреждению студня Вартона и сосудов пуповины. В месте узла может наблюдаться варикозное расширение пупочной вены, а также образование тромбов не только в пуповине, но и плацентарных сосудах.
Чаще всего истинные узлы наблюдаются при длинной пуповине и ее чрезмерном закручивании, многоводии, многоплодной беременности. У женщин, страдающих гестационным диабетом, чаще наблюдаются истинные узлы. Также замечена связь между формированием истинных узлов и амниоцентезом, что объясняют большей подвижностью плода и сокращениями матки во время процедуры.
Диагностировать истинные узлы с помощью УЗИ сложно и чаще всего их обнаруживают после родов. Допплер-исследование может помочь в исследовании кровотока в пуповине.
В большинстве случаев истинные узлы пуповины не осложняют протекание беременности и их наличие не отражается на росте и развитии плода, как и на исходе беременности. Если узел тугой и его диаметр и просвет пуповины меньше 1.5 см, могут наблюдаться нарушения кровотока в магистральных сосудах плода, гипоксия плода и очень редко другие осложнения со стороны развития плода.
Так как часто истинные узлы сопровождаются многоводием, частота оперативных вмешательств (кесаревых сечений) в таких случаях выше.
Данные о повышенном уровне мертворождений или смертности новорожденных противоречивые и требуют проведения клинических исследований.
Грыжи пуповины
Два наиболее часто встречаемые дефекты стенки живота являются грыжа пупочного канатика и омфалоцеле. При омфалоцеле пупочное кольцо расширено и через него наружу могут выходить внутренние органы плода (кишечник, селезенка, печень, желчный пузырь), покрытые амниотическими оболочками. В таких случаях прикрепление пуповины не является нормальным, а происходит снаружи грыжевого мешка.
В отличие от омфалоцеле, при грыже пуповины ее прикрепление прикреплено нормальное – в области пупочного кольца, при этом кожа и мышцы, формирующие и покрывающие кольцо, не повреждены. Другими словами, это расширенное пупочное кольцо, что напоминает пупочную грыжу взрослого человека.
Если омфалоцеле сопровождается рядом серьезных осложнений беременности и часто бывает при хромосомных аномалиях плода, грыжи пуповины – очень редкое являени и протекают чаще всего без вреда для плода и новорожденного. В некоторых случаях может наблюдаться повреждение кишечника.
Диагностика грыжи пуповины сопровождается часто тем, что ошибочно ставится диагноз омфалоцеле и нередко женщине предлагают прервать беременность. Поэтому важно провести кариотипирование плода (при грыжах хромосомный набор ребенка в норме), а также МРТ для детального изучения строения пупочного кольца и соотношения органов в месте грыжи. Прогноз для грыжи пуповины положительный.
Патологическое прикрепление пуповины
В норме пуповина прикрепляется по центру плаценты со стороны ее плодной поверхности. В 7% случаев прикрепление происходит по краю плаценты и такое прикрепление называют краевым или маргинальным. В 1% случаев прикрепление пуповины происходит за пределами плодной части плаценты к плодным оболочкам и такое прикрепление называют оболочечным или веламентозным. Очень редко наблюдается расхождение сосудов пуповины в районе прикрепления и такое прикрепление называют фуркатным. Чаще всего патологическое прикрепление пуповины наблюдается при многоплодной беременности.
Особенность веламентозного прикрепления пуповины в том, что в районе прикрепления и формирования сосудов плаценты защитная желеобразная масса (Вартонов студень) отсутствует, что может сопровождаться сдавлением пуповины, образованием тромбов, разрывом плодных оболочек, травмой пуповины.
Чем дальше от края плаценты прикреплена пуповина, тем больше такое прикрепление сопровождается высоким риском повреждения сосудов и серьезными осложнениями беременности.
При vasa previa пуповина прикреплена в области внутреннего зева шейки матки и может быть повреждена при родах естественным путем.
Кровотечение из-за разрыва сосудов пуповины встречается в 1 на 50 случаев оболочечного прикрепления пуповины, но сопровождается высоким уровнем гибели плода (от двух до трех четвертей случаев). При патологическом прикреплении пуповины у плодов чаще наблюдается гипоксия, учащение сердцебиения, задержка развития, внутриутробная гибель, а также у новорожденных чаще диагностируют низкий вес, тромбоцитопению, и другие отклонения, связанные с гипоксией и анемией.
Диагностировать патологическое прикрепление пуповины можно на ранних сроках беременности, но чаще всего при проведении УЗИ второго триместра, когда плацента сформирована. Все же в большинстве случаев патологическое прикрепление пуповины обнаруживают уже после родов при осмотре родившегося детского места.
Лечения этого порока развития пуповины не существует, но в ряде случаев может быть проведено лечение плода (внутриутробное переливание крови при анемии и гипоксии плода).
Роды требуют хороших навыков врача и постоянное наблюдение за состоянием плода. Частота оперативного родоразрешения при патологическом прикреплении пуповины выше из-за дистресса и гипоксии плода.
Обвитие пуповиной
Обвитие пуповиной, особенно шеи плода, — это частое явление, которое находят при проведении УЗИ, начиная с 10 недель беременности. Оно встречается в 15-20% всех беременностей. Помимо шеи, пуповина может обвивать другие части тела, особенно конечности. Чаще всего обвитие происходит при наличии длинной пуповины.
Причина обвития пуповины неизвестна, комбинация длинной пуповины и поворотов плода могут быть ключами в понимании механизма возникновения такого состояния. Чаще обвитие наблюдается при многоводии.
Обвитие вокруг шеи может быть в виде простой петли и петли с «замком» (завязанной), также количество петель может быть несколько (зарегистрировано 8 петель пуповины вокруг шеи плода). Чем туже петля и чем больше петель, тем прогноз исхода беременности хуже.
Обвитие пуповиной может привести к сдавлению пуповины и нарушению кровотока в ней. Это в свою очередь может привести к гипоксии плода и в некоторых случаях к его гибели. Но в большинстве случаев обвития пуповины, которое было обнаружено во втором триместре, ближе к родам на УЗИ не находят. При наличии пуповины вокруг шеи рост, развитие и состояние плода остается нормальным до конца беременности, потому что преимущественное большинство петель являются свободными (не тугими).
Опасность возникает чаще всего в родах, когда петля может затягиваться из-за продвижения ребенка по родовому каналу. При тугом обвитии дети рождаются с признаками гипоксии, а также уровень мертворождений незначительно выше, по сравнению с нормальными родами. Существует также взаимосвязь между тугим обвитием пуповиной и большей частотой возникновения детского церебрального паралича.
Кесарево сечение показано только в случаях тугого обвития пуповины и признаков гипоксии плода. Во всех остальных случаях его проведение должно быть рациональным, так как уровень осложнений после оперативного вмешательства значительно превышает риск негативного исхода при наличии обвития пуповины.
Опухоли пуповины
Из всех опухолевидных образований пуповины, чаще всего встречаются гемангиомы, гематомы, аневризмы и реже другие.
Гемангиомы пуповины являются такими же производными сосудов крови, как и гемангиомы тела, и часто их наличие на пуповине может ассоциироваться с наличием гемангиом у плода. Чаще всего они наблюдаются в месте прикрепления пуповины к плаценте, также при наличии многоводия и водянки плода.
Гемангиомы являются доброкачественными образованиями. Небольшие по размерам опухоли не влияют на развитие плода и обычно не представляют опасности для беременности. Большие гемангиомы опасны высоким риском повреждения и возникновения кровотечения. Размеры некоторых гемангиом могут быть больше размеров головки плода.
Ведение женщин с гемангиомами пуповины требует частого проведения УЗИ и слежения за ростом опухоли. Лечения гемангиом не существует. При больших размерах гемангиом проводят кесарево сечение.
Гематомы в отличие от гемангиом сопровождаются высоким уровнем гибели плода и серьезного неврологического поражения новорожденных в 50% случаев), так как у плода развивается выраженная анемия. Гематомы появляются в результате внутреннего надрыва одного из пупочных сосудов и кровь скапливается под оболочкой пуповины.
Диагностируют такое состояние с помощью УЗИ, но так как развитие гематом может быть быстрым, часто их обнаруживают уже после родов. В большинстве случаев появление гематомы, особенно больших размеров, требует срочного родоразрешения.
Аневризма пупочных сосудов имеет тот же механизм возникновения, что и аневризма аорты или других сосудов у человека – нарушается эластичность сосуда, стенка истончается и его просвет расширяется. Чаще всего встречается аневризма пупочной вены (несущей кровь от плаценты к плоду). Нередко аневризма сдавливает прилегающие сосуды и может привести к их тромбозу, разрыву, образованию гематом.
Аневризма сочетается с другими патологиями пуповины – единственной пупочной артерией, патологическим прикреплением пуповины, другими отклонениями, и ассоциируется с большим уровнем гипоксии плода, его гибели, поражением мозга с развитием серьезных неврологических заболеваний у новорожденного, поэтому требует своевременной диагностики, тщательного наблюдения за плодом и оптимального родоразрешения.
Другие виды опухолей и опухолевидных образований пуповины встречаются очень редко и чаще всего диагностируются уже после родов.
Травма пуповины
Проведение инвазивных диагностических тестов и методов лечения, когда в полость матки и плодный мешок вводятся инструменты (фетоскоп) и иглы, всегда сопровождается риском повреждения пуповины и плода, что может повлечь за собой кровотечение, гибель плода, а также травму мозга из-за острой анемии и развитие неврологических заболеваний у ребенка в будущем.
Незначительное повреждение пуповины иглой чаще всего к плохому исходу не приведет, и в большинстве случаев такой травмы защитные силы плода стараются «залатать» место повреждения. Следы таких проколов пуповины и плаценты в виде рубцов и старых гематом (скопления крови) можно увидеть после родов. Также околоплодные воды могут иметь окраску вина (чаще смеси вина и воды) из-за распада эритроцитов после кровотечения.
Травма пуповины может наблюдаться и в родах, когда медперсонал старается форсировать выделение плаценты и сильно тянет за пуповину. Обычно разрыв пуповины в таких случаях для новорожденного не опасен, так как чаще всего пуповина уже перевязана.
Травма пуповины наблюдается и при патологическом прикреплении пуповины из-за нехватки защитного слоя желеобразного студня. Но в целом, спонтанная травма пуповины – это чрезвычайно редкое явление. Чаще всего повреждение пуповины все же связано с инвазивными процедурами.
Выпадение пуповины
Выпадение или пролапс пуповины характеризуется появлением сосудов пуповины в родовом канале впереди прилежащей части плода и нередко возникает при преждевременном разрыве плодных оболочек, при искусственном разрыве плодных оболочек с форсированной потерей околоплодных вод, тазовом предлежании, патологическом прикреплении пуповины (vasa previa), при длинной пуповине и реже в других случаях.
Пролапс пуповины – это всегда ЧП в акушерстве, потому что сопровождается высоким риском ее повреждения и острого массивного кровотечения, а поэтому гибели плода. Попытки ввести пуповину в полость матки, то есть удалить ее из родовых путей, могут закончиться повреждением пуповины. Поэтому чаще всего проводят срочное кесарево сечение.
Несмотря на разные причины и механизмы развития, разные патологические состояния пуповины часто встречаются в комбинации друг с другом, поэтому могут осложнять исход беременности из-за увеличения суммарного негативного эффекта на плод и беременность в целом. К счастью, частота таких аномалий очень низкая и чаще всего их наличие не сопровождается серьезными осложнениями беременности.