Крутая роговица что это
Роговица глаза, занимает 1/6 часть передней фиброзной оболочки и является главной преломляющей средой оптической системы органа зрения, ее оптическая сила составляет примерно 44 диоптрии.
Такие свойства возможны за счет особенностей строения роговицы, которая представляет собой прозрачную бессосудистую ткань, имеющую упорядоченное строение и строго определенное содержание воды. В норме, роговичная ткань сферичная, прозрачная, блестящая и гладкая, с высочайшей чувствительностью.
Строение роговицы
Величина диаметра роговицы составляет в среднем 11,5 мм по вертикали и до 12 мм по горизонтали, его толщина неоднородна: в центре она имеет примерно 500 микрон, а на периферии, может достигать 1 мм.
Роговая оболочка включает 5 слоев: передний слой эпителия, боуменову оболочку, строму, десцеметову оболочку и слой внутреннего эндотелия.
В иннервации роговицы принимают участие окончания первой ветви тройничного нерва. Процесс питания роговицы осуществляется за счет сети сосудов, а также нервов, слезной пленки и влаги передней камеры.
Защитная функция роговицы
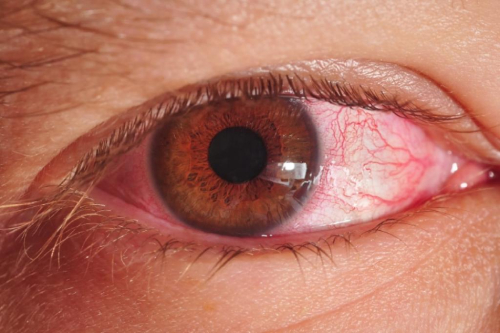
Роговица – наружная защитная оболочка глаза, а потому, первая подвергается вредному воздействию окружающей среды: попаданию на ее поверхность механических частиц, влиянию взвешенных в воздухе химических веществ, движению воздуха, воздействию температур и пр.
Свойства защитной функции роговицы определяются ее высокой чувствительностью. Малейшее раздражение ее поверхности, к примеру частичкой пыли, вызывает у человека мгновенный безусловный рефлекс, выражающийся в смыкании век, усиленном слезотечение и светобоязни. Подобным образом, роговица защищает глаз от возможных повреждений. При закрывании век, глазные яблоки одновременно закатываются вверх и происходит обильное выделение слез, которые смывают мелкие механические частицы либо химические вещества с поверхности глаза.
Видео о строении роговицы глаза
Симптомы поражения роговицы при различных заболеваниях
Изменение формы роговицы и ее преломляющей силы
Повреждения поверхности роговичного эпителия:
Повреждения роговичной стромы:
Диагностика патологий роговицы
Лечения заболеваний роговицы
При изменениях формы, а также преломляющей силы роговицы сопровождающих близорукость, дальнозоркость, астигматизм, должна проводиться коррекция зрения посредством очков, контактных линз либо рефракционных операций.
Стойкие помутнения, бельма роговицы устраняются проведением операции кератопластики, пересадки роговичного эндотелия.
В случае инфекции роговицы могут применяться антибактериальные, противовирусные или противогрибковые препараты, в зависимости от природы инфекционного агента. Кроме того, рекомендованы местные глюкокортикоиды, подавляющие воспалительную реакцию с ограничением процесса рубцевания. При поверхностных повреждениях роговой оболочки необходимы также препараты, ускоряющие регенерацию. При истощении слезной пленки используют увлажняющие и слезозаменяющие средства.
Патологии роговицы: причины, симптомы, лечение
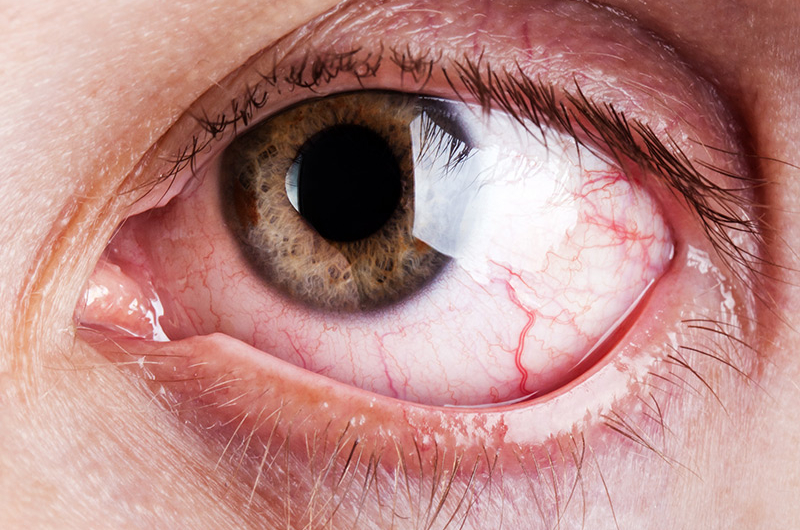
Роговой оболочкой, или роговицей, называют переднюю выпуклую прозрачную часть глаза, обеспечивающую светопреломление. Для безошибочного выполнения своих функций она должна быть прозрачной. Поэтому любые повреждения, вызывающие помутнение роговицы, существенно ослабляют зрение.
Что называют патологиями роговицы?
Патологии роговицы, которые составляют четвертую часть всех заболеваний глаз, являются основными причинами снижения остроты зрения и слепоты. Они характеризуются большим разнообразием.
В большинстве случаев диагностируются кератиты – воспалительные процессы в роговице. Кератит может быть бактериальными, вирусным, грибковым, туберкулезным, сифилитическим, герпетическим, бруцеллезным, малярийным, аллергическим, инфекционно-аллергическим, обменным, нейропаралитическим.
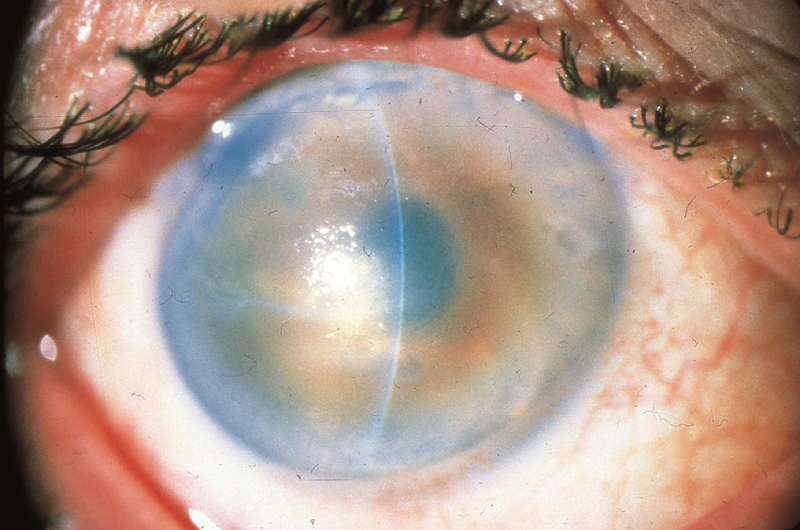
К дистрофическим патологиям роговицы принадлежат кератомаляция, кератоконус, кератоглобус, эмбриотоксон, буллезнаякератопатия, эрозии, рубцы. Микрокорнеа и макрокорнеа – болезни, изменяющие размер роговой оболочки.
Кератомаляция характеризуется «молочным» помутнением роговицы, которое в течение суток может захватить все ее слои. При этом роговая оболочка разрушается, что приводит к выпадению внутренних структур глаза. Все процессы происходят совершенно безболезненно.
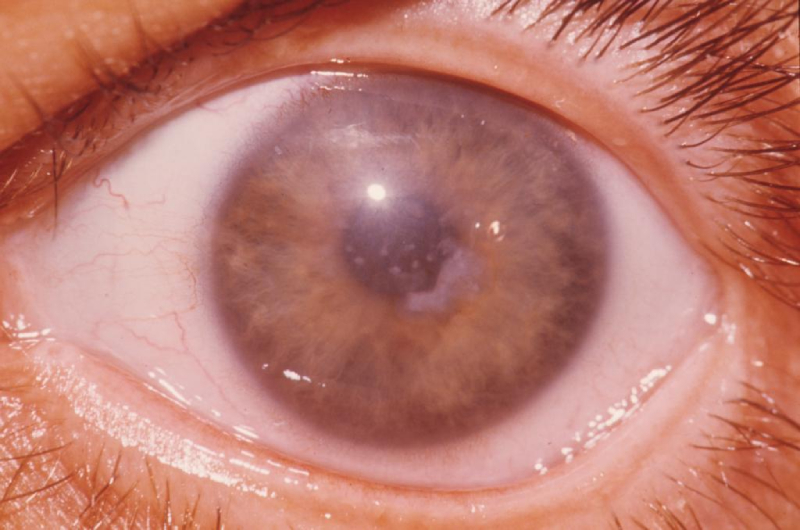
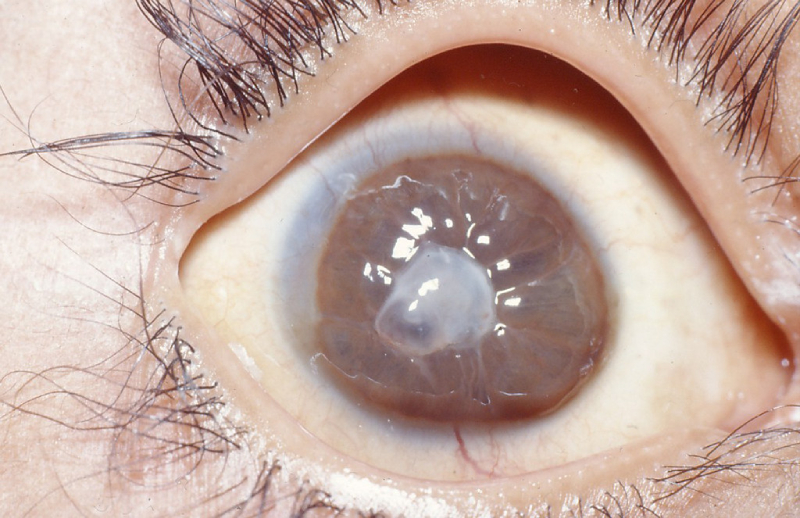
Кератоконус – наследственная болезнь, вызывающая истончение и дистрофию роговицы (она вместосферической становится конической), что приводит к необратимым искажениям в оптической системе глаза.
Кератоглобус – генетически обусловленное заболевание, при котором наблюдается шарообразное выпячивание всей роговицы вперед.
Эмбриотоксон – помутнение роговой оболочки в виде кольца, напоминающее старческую дугу.
Микрокорнеа – патологическое состояние, при котором диаметр роговицы существенно (более чем на миллиметр) уменьшается. Для макрокорнеа, наоборот, характерно увеличение роговицы (более чем на миллиметр). Эти две болезни могут привести к повышению внутриглазного давления и развитию глаукомы.
Нередко наблюдается совместное поражение роговицы и конъюнктивы, что приводит к развитию кератоконъюнктивитов.
Причины патологии роговицы
Все патологические изменения роговицы подразделяются на врожденные (первичные) и приобретенные (вторичные). Врожденные аномалии обычно дают о себе знать в детском возрасте и быстро прогрессируют.
В зависимости от причины они могут быть воспалительными и дистрофическими.
Патология роговицы может развиваться в результате воздействия разнообразных факторов:
Признаки аномалии роговицы
Патологические изменения в роговице сопровождаются:
Со временем эпителий начинает разрушаться и отслаиваться, формируя эрозии и язвы.
Любое заболевание роговой оболочки сопровождается образованием инфильтрата, который может исчезнуть бесследно либо оставить после себя помутнение.
В зависимости от степени помутнения различают:
Диагностика патологий роговицы
Чтобы не допустить серьезных последствий, необходимо правильно диагностировать болезнь и назначить адекватное лечение.
Для постановки диагноза пациента направляют на:
Лечение патологии роговицы
При патологиях роговицы возможно медикаментозное лечение, физиотерапевтическое и хирургическое.
Медикаментозное лечение патологий роговицы включает применение:
Возможно также использование физиотерапевтических процедур: электрофореза, лазеротерапии.
Но в большинстве случаев консервативная терапия, а также коррекция зрения с помощью очков и контактных линз оказываются бесполезными. Поэтому врач прибегает к хирургическому лечению, которое может проводиться путем кератэктомии или кератопластики.
Кератэктомия применяется только для удаления небольших поверхностных помутнений роговицы, расположенных точно в центре роговицы.
В основном применяют кератопластику. Она предполагает частичную или полную замену поврежденных слоев роговой оболочки трансплантатом, полученным от донора либо искусственным. В результате хирургического вмешательства устраняются дефекты роговицы, восстанавливаются ее форма, свойства и работоспособность.
Операция рекомендуется при кератоконусе, дистрофических поражениях, тяжелых травмах, термических и химических ожогах.
Различают несколько разновидностей кератопластики:
Чаще всего операцию проводят с помощью лазера. Лазерный луч делает точные разрезы на роговицах донора и пациента, что гарантирует отсутствие ошибок, сводит к минимуму болезненные ощущения и продолжительность реабилитационного периода.
Оперативная офтальмология в основном применяет фемтосекундный лазер, названный так за свою скорость (одна фемтосекунда равняется 10-12 секундам). Он способствует образованию микропузырьков, состоящих из углекислого газа и воды. Под воздействием пузырьков ткань роговицы мягко разъединяется и делает разрез, который точно соответствует необходимой форме и размерам.
Кератопластика выполняется в амбулаторных условиях с применением общего или местного наркоза. После операции пациент возвращается домой.
Швы снимают спустя 6-12 месяцев после проведения операции. Реабилитация занимает около года. Из-за того, что в роговице отсутствуют сосуды, она быстро подвергается патологическим процессам и медленно восстанавливается.
В 90% случаев после кератопластики удается вернуть прозрачность роговице и существенно улучшить зрение.
Коротко об астигматизме: причины возникновения, виды, способы лечения
Совсем скоро люди, лишенные зрения, смогут увидеть белый свет. На помощь им придут недавние разработки ученых: имплантаты с высоким разрешением, установленные в зрительную часть коры головного мозга, позволяют распознавать искусственно созданные формы и объекты.
В самом широком смысле слова астигматизм нельзя назвать болезнью. С функциональной точки зрения, это просто дефект зрения – нарушение рефракции, при котором видимая нами картинка лишена четкости или искажена.
Причины

Когда процесс проходит корректно, роговица и хрусталик за ней преломляют свет в сетчатку. Однако роговица и хрусталик могут иметь дефекты, из-за этого изображение на сетчатке получается неидеальным. Получается, что мозг получает не совсем верный сигнал и выдает размытую или искаженную картинку.
Выделяют несколько подвидов аномалии рефракции. Это миопия (близорукость), дальнозоркость (гиперметропия) и астигматизм.
Если представлять образно, то роговица – это своего рода прозрачный купол, под которым находится сам глаз. Роговица имеет изогнутую форму. Вспомните, как выглядит линза на фотоаппарате или телескопе, с глазами все обстоит точно так же. Мозг получает четкое и правильное изображение, если эта самая роговица и внутренняя (интраокулярная) линза изогнуты идеально, а значит, фокусируют свет на сетчатке корректно.
Однако очень часто и роговица, и линза имеют дефекты и изогнуты неидеально, так мы и получаем астигматизм – лишенное четкости зрение. Причиной астигматизма могут стать и дефекты других глазных структур.
Симптомы астигматизма
Для астигматизма характерны следующие жалобы:
Методы диагностики
В ходе осмотра окулист производит замеры поверхности глаза в трех измерениях – самые высокие и низкие точки роговицы. На поверхности глаза выделяют несколько меридианов, благодаря которым становится возможным определить неравномерность поверхности, что и вызывает астигматизм. Замеры производятся в единицах, которые называются диоптрии, они показывают степень рефракции в каждом меридиане.
Чтобы представить себе меридианы глаза, вспомните, как выглядит круглый циферблат на часах. Один меридиан соединяет цифры 6 и 12, другой 3 и 9.
Врач сравнивает различия между меридианами, на основе чего выписывает рецепт. Для определения рефракции используется скиаскопия или теневая проба – в глаз направляют пучок света и смотрят, как движутся тени в области зрачка. Врач использует разные линзы, чтобы выбрать именно ту, которая эффективнее всего позволяет сделать зрение четче.
Астигматизм у детей
Рождение малышей с астигматизмом – не такое уж редкое явление, но астигматизм проходит со временем, и к 5–9 годам его диагностируют у достаточно малого количества детей. И все же не все перерастают астигматизм, и он может оказывать достаточно негативное воздействие на процесс развития, а также обучения.
По этой причине очень важно регулярно проверять зрение у детей. Стоит вовремя выявлять астигматизм и прочие аномалий рефракции.
Виды астигматизма
Существует несколько классификаций астигматизма, которые основываются на измерении основных меридианов (самый крутой и самый плоский меридианы глаза).
Другая классификация астигматизма базируется на местоположении дефекта:
Коррекция
При астигматизме вам поможет ношение очков, контактных линз или более радикальный метод – операция на глазах типа LASIK.
Астигматизм очень индивидуален, поэтому нужно очень тщательно подбирать способ его коррекции. Специалист посоветует вам оптимальный вариант очков или контактных линз. Не стоит сразу прибегать к хирургии, вполне возможно, проблема решаема и без операции. Нужный совет вам даст квалифицированный офтальмолог.
Источник: Астигматизм: причины, определение, виды, лечение
Заболевания роговицы глаза
Она является наружной частью глаза, нередко подвергается негативному воздействию внешней среды. Заболевания роговицы встречаются достаточно часто и всегда требуют своевременного лечения. Согласно медицинской статистике, на их долю приходится до 30% всех нарушений в области глаз.
Устройство и функции роговицы глаза
Роговица выглядит как вогнуто-выпуклая природная линза. Этот отдел глаза имеет до 10 мм в диаметре.
Структура роговицы представлена 5 слоями:
Роговица выполняет несколько важных функций – участвует в процессе преломления света, защищает глаз от травм, поддерживает нормальную форму глазного яблока. В случае ухудшения ее прозрачности происходит резкое ухудшение зрения, требующее незамедлительного лечения глаз.
Заболевания роговицы глаза
Существуют разные заболевания глаз, затрагивающие роговую оболочку. Основные патологии роговицы:
Кроме перечисленных патологий, роговица может подвергаться механическому, термическому воздействию, повреждаться от попадания в глаз инородных тел.
Кератит
Болезнь приводит к воспалению и помутнению роговицы, появлению язвочек и болезненных ощущений. Другие симптомы патологии глаз:
Кератиты бывают инфекционными (вирусными, бактериальными) или неинфекционными (возникающими после травм роговицы или всего глаза, на фоне аллергии, сахарного диабета). При отсутствии адекватного лечения заболевание неизбежно вызывает осложнения, среди которых наиболее опасны бельмо и слепота.
Ксерофтальмия
При ксерофтальмии происходит высыхание роговицы и конъюнктивы глаза. Болезнь протекает с неприятной симптоматикой:
Причин развития ксерофтальмии достаточно много. Это могут быть химические ожоги роговицы, поражение хламидией, климакс и менопауза, неправильное использование контактных линз для глаз, повышенные зрительные нагрузки. Лечение роговицы чаще всего проходит длительно и требует комплексного подхода.
Кератоконус
Нарушение имеет дегенеративный характер. При его развитии роговица глаза начинает истончаться и приобретает форму конуса. Патология сопровождается прогрессирующим ухудшением зрения, диплопией (двоением изображения). В тяжелых случаях происходит разрыв десцеметовой оболочки, отек роговицы глаза.
Такое заболевание способно возникнуть после повреждения глазного яблока. Другие причины развития кератоконуса глаз – нарушения в эндокринной системе, негативная наследственность. Во многих случаях патология сочетается с другими болезнями. Она способна поражать роговицу глаза на фоне экземы, астмы, поллиноза, поэтому пациент нуждается в особо тщательном лечении.
Кератомаляция
При такой аномалии на роговице появляются очаги некроза. Одновременно могут поражаться другие отделы глаза (конъюнктива, слезные железы). Кератомаляция протекает с отечностью роговицы, сильным слезотечением, повышенной чувствительностью глаз к свету, ухудшением зрительного восприятия.
Основные факторы развития болезни роговицы – белковое голодание, дефицит витамина А. Кератомаляция глаз способна сопровождать печеночные заболевания (вирусный гепатит, цирроз). Лечение патологии роговицы проводится комплексно.
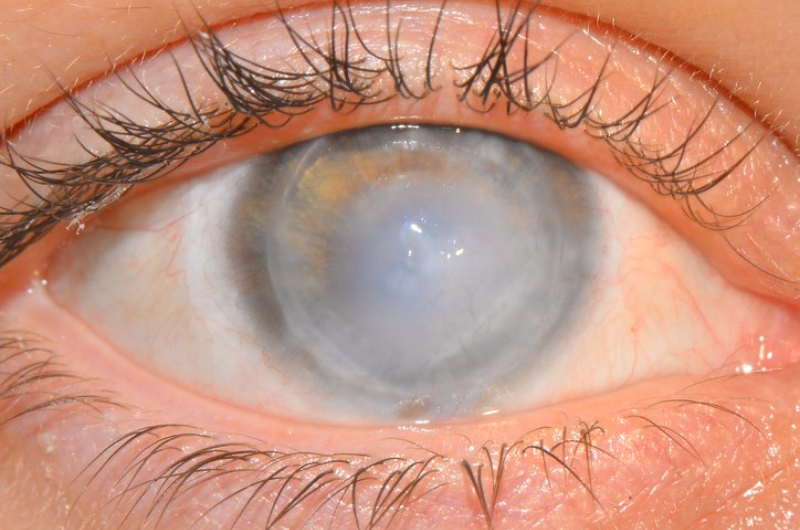
Буллезная кератопатия
Если развивается буллезная кератопатия, в роговице глаза скапливается жидкость. Это приводит к формированию нарывов (булл). Они лопаются, вызывают болезненные ощущения, приводят к помутнению и отеку роговицы.
Основные причины возникновения патологии роговицы:
Данное заболевание роговицы считается опасным, поскольку способно вызвать необратимую потерю зрения. Схема лечения буллезной кератопатии подбирается с учетом стадии болезни, выраженности негативных изменений в глазу.
Дистрофические патологии роговицы
К дистрофиям роговицы относятся наследственные заболевания, поражающие оба глаза. Симптомы таких патологий:
Существуют разные формы дистрофии роговицы – стромальное помутнение, лентовидная, эндотелиальная, краевая дегенерация. Болезнь глаз стремительно приобретает тяжелую форму, поэтому нуждается в своевременном выявлении и эффективном лечении.
Способы лечения болезней роговицы
Лечение патологий роговицы глаз проводится разными методами, среди которых:
В случаях, когда патология роговицы протекает в легкой форме, лечение может проводиться в домашних условиях. При серьезном поражении глаз требуется обязательная госпитализация в стационар.
Кератотопография
Поверхность роговицы является одной из основных преломляющих глазных структур. Поэтому даже незначительное изменение ее кривизны или нерегулярная форма становятся причиной ухудшения остроты зрения.
Кератотопографией (корнеотопографией, фотокератоскопией, видеокератографией) называют неинвазивную методику, при помощи которой получают топографическую карту передней поверхности роговой оболочки (кератотопограмму). [1]
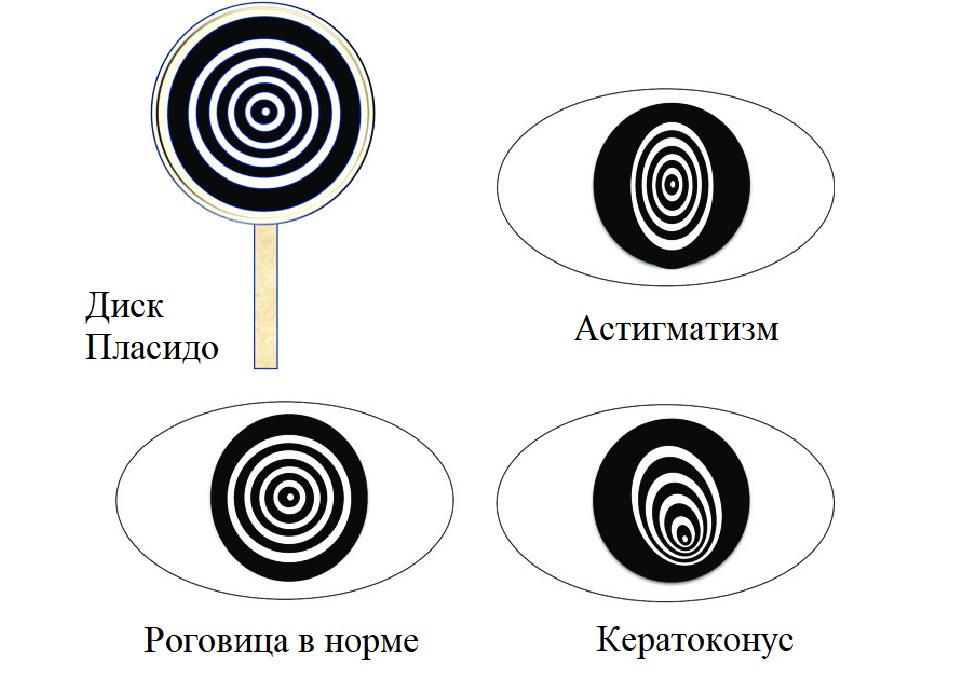
Изобретателем самого первого устройства диагностики отклонений поверхности роговицы был португальский офтальмолог Антонио Пласидо (Плачидо). [2] В 1880 году он разработал для этой цели специальный плоский диск, на котором чередуются концентрические черные и белые кольца. Лучи света от источника, расположенного за головой пациента, отражались от диска Пласидо и проецировались на роговой оболочке. Через апертуру в центре диска врач наблюдал изображение, формировавшееся на роговице. Чем меньше изображение и чем ближе друг к другу располагаются кольца диска, тем меньше радиус кривизны. В случае астигматизма в участке более крутого меридиана также наблюдается тесное прилегание колец.
Рис.1 Диск Пласидо и результаты обследования
Диапазон погрешности показаний кератотопографии составляет 2-3 мкм или ±0,25 D, хотя в некоторых сложных может достигать ±0,50-1,00 D.
Показания к обследованию
В офтальмологии кератотопографию применяют для: [4]
Топографические показатели
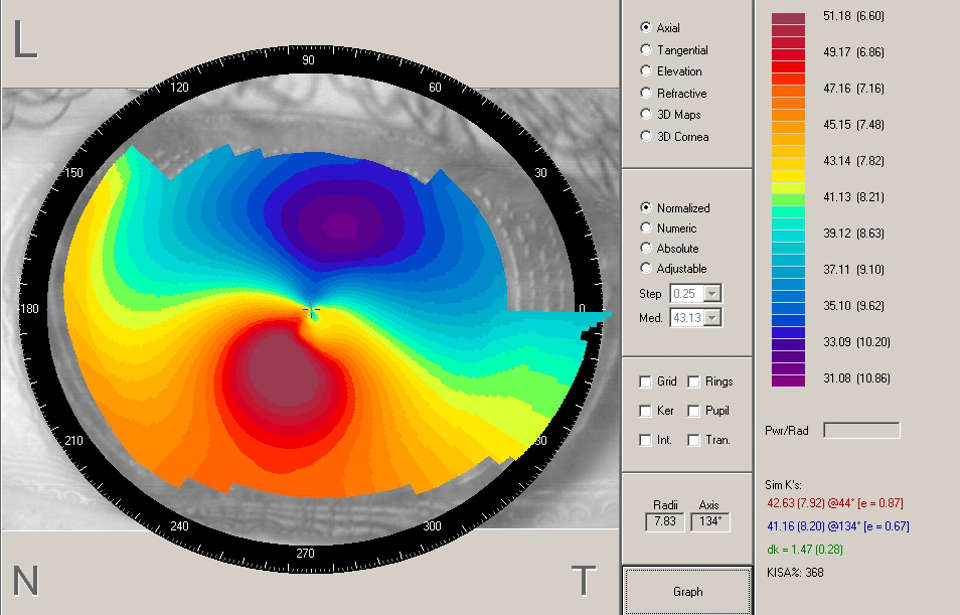
SimK (Simulated K) – смоделированное кератометрическое измерение, которое характеризует кривизну в центральной зоне (диаметром 3 мм) роговой оболочки. Определяются два параметра: SimK1 – самого крутого меридиана выбранной области и SimK2 – самого плоского меридиана, который располагается строго перпендикулярно первому. По этим показателям можно оценивать наиболее важную для зрения центральную кривизну роговицы. Исторически сложившийся выбор диаметра равный 3 мм удобен для сравнения с показателями стандартной кератометрии.
Q (Index of asphericity) – индекс асферичности указывает на степень изменения кривизны роговой оболочки от центра к периферии. Отрицательное значение Q означает вытянутую поверхность, а положительное – сплюснутую. В норме роговица становится более плоской к периферии (т. е. имеет вытянутую форму) и индекс Q составляет –0,26. При лазерной коррекции миопии, как правило, поверхность роговицы делают более приплюснутой.
Индексы однородности и оптических свойств роговицы. Самая лучшая современная сфероцилиндрическая коррекция, которая служит основой для назначения очков, мягких контактных линз и проведения лазерной коррекции зрения, не способна исправить все оптические аберрации на роговой оболочке. Наибольшей остроты зрения можно добиться только равномерной гладкой передней поверхности роговицы.
Офтальмологи при помощи различных коэффициентов связывают изменчивость полученных с использованием кератотопографии фактических показателей передней поверхности роговой оболочки с оптическими свойствами и максимальной потенциальной остротой зрения. В клинической практике эти коэффициенты рассматриваются в качестве математического выражения нарушений зрения, которые обусловлены нерегулярностью поверхности роговицы. Существует множество таких индексов, к ним относятся:
Необходимо отметить, что у пациентов с нормальными показателями причиной плохого зрения могут быть нарушения в других структурах зрительной системы (хрусталике, стекловидном теле, сетчатке). [5]
Видео об исследовании
Топограмма роговицы
Нормальные показатели кератопограммы. В среднем, сила преломления роговой оболочки находится в диапазоне 40,7–46,6Д. В норме роговица от центра к периферии постепенно уплощается на 2–4Д, причем с височной стороны уплощение выражено гораздо меньше, чем с назальной. Зачастую топограммы роговиц обоих глаз одного человека почти зеркально симметричны. Иногда встречающиеся не слишком значительные отличия считаются индивидуальной особенностью. [6]
С 1996 года известны 10 типов кератопограммы в норме, основанные на их характерном виде на картах диагностики с абсолютной шкалой. Основные варианты в процентном соотношении составляют:
1) Регулярной (правильной) формы:
• Круглой – 23%;
• Овальной – 21%;
Некоторые признаки наличия патологии на кератопограмме. Выявление высокой оптической силы центральной части роговой оболочки (больше 47,2Д), существенной разницы между оптической силой верхушки роговицы и ее периферии (Surface Asymmetry или I-S asymmetry index более 1,2Д) и различия между роговицами глаз пациента являются основными признаками кератоконуса. Ранние признаки субклинического кератоконуса, не имеющего клинических проявлений, можно выявить с помощью корнеотопографии.
Однако сама по себе кератопограмма не является достаточной для дифференциальной диагностики этого заболевания, поскольку другие патологии, например, изменение формы роговой оболочки после ношения ЖГПЛ, могут быть очень похожи на ранний кератоконус. Если в анамнезе отсутствует применение контактных линз, то наличие истончения роговичной стромы и другие симптомы могут быть подтверждением диагноза кератоконус.
Уплощение в нижней зоне роговой оболочки может быть проявлением ранней пеллюцидной краевой дегенерации. Изображение, похожее на клешни краба, а также истончение роговой оболочки между 4–8 часами являются типичными проявлениями этой патологии. [7]
Отображение данных кератотопографии
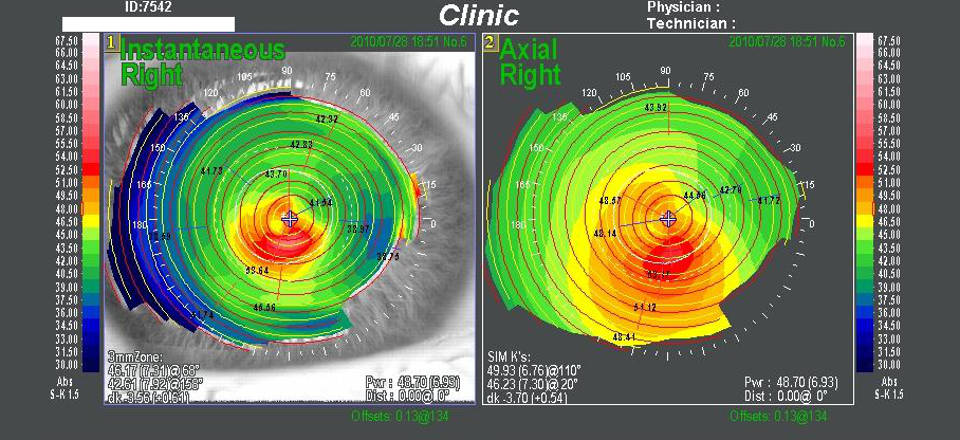
Фотокератоскопический вид. На изображении показывается отражение колец Пласидо на роговой оболочке, которое дает возможность субъективной оценки их расположения и правильности. По этим данным можно определить локализацию вершины кератоконуса и фиксацию взгляда пациента. Отражения колец в норме являются более смещенными к лимбу, а расстояние между ними меньше с назальной стороны.
Численный вид. Это диаграмма, показывающая значения кривизны роговой оболочки в диоптриях, которые получены в десяти концентрических зонах с промежутком в 1 мм. Отображение показателей может осуществляться по стандартной цветовой шкале.
Кератометрический вид. Показывает кератометрические значения в двух (К1 и К2) основных меридианах, которые измеряются в трех зонах: центральной – диаметром 3 мм, средней – от 3 до 5 мм и периферической – от 5 до 7 мм. При помощи этой карты можно быстро установить. Является ли астигматизм симметричным. Чем больше отличается от 90° угол между осями астигматизма, тем выше степень его неправильности.
Профильный вид. Представляет собой графическое отображение самого крутого и плоского меридианов роговой оболочки и различия между ними в диоптриях.
Цветовые диагностические топографические карты. Этот вид отображения данных кератотопографии является самым широко распространенным и удобным в использовании. [8]
Цена кератотопографии
Стоимость процедуры кератотопографии в нашей клинике составляет 1 500 рублей. Часто данное исследование входит в состав мероприятий при комплексном обследовании пациента при подозрении на кератоконус или перед рефракционной операцией (лазерной кореррекцией зрения, имплантацией интракоулярных линз или роговичных сегментов).